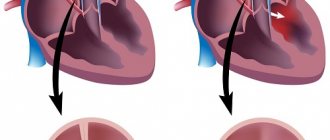
Трикуспидальный клапан – это подвижная перегородка между правым желудочком сердца и правым предсердием. Клапан участвует в кровообращении, через него кровь поступает из одного отдела сердца в другое. Нарушения в этой части приводит к перегрузке правой стороны сердца, провоцирует сбой кровообращения, ухудшает качество жизни больного, даже угрожает смертью. Эффективным способом лечения является пластика клапана, во время которой восстанавливается его структура и подвижность.
Описание процедуры
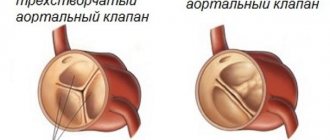
Сердце разделено на камеры, кровь между ними циркулирует через клапаны. Всего в сердце четыре клапана, и сбой в работе хотя бы одного наносит сильный урон здоровью. Трехстворчатый или трикуспидальный состоит из трех створок, которые открываются и закрываются во время сердцебиения. Когда створки раскрываются, кровь проходит через них и поступает из правого желудочка в правое предсердие. Створки плотно закрываются, чтобы предотвратить отток крови обратно.
Содержание:
- Описание процедуры
- Когда показана пластика
- Подготовка к пластике клапана
- Проведение операции
- Послеоперационный период
- Результаты пластики
- Где делают пластику трикуспидального клапана
Если клапан раскрывается не полностью, это называют стенозом. В таком случае кровоток нарушается, перегружается желудочек. Если же створки закрываются не полностью, это называют трикуспидальной недостаточностью.
Пластика трехстворчатого клапана предназначена для того, чтобы восстановить его функцию.
Это достаточно сложное хирургическое вмешательство, которое проводят всегда под общим наркозом, чаще всего с применением аппарата искусственного кровообращения (АИК). В зависимости от проблемы (стеноз или недостаточность), выбирают подходящую тактику.
При стенозе створки могут срастаться или утолщаться, во время операции их вручную разделяют, подшивают в нужных местах. Если диагностирована недостаточность – накладывают швы по окружности клапана, чтобы восстановить затвор.
В результате таких действий нормальная циркуляция крови восстанавливается, снижается нагрузка на сердце.
Часто для эффективного лечения в момент операции устанавливают специальные кольца и полукольца. Эти конструкции могут быть искусственными или биологическими, последние предпочтительнее, так как легче воспринимаются организмом и не требуют пожизненного приема лекарств. Кольца вшиваются по периметру клапанного аппарата, они восстанавливают нужный просвет и обеспечивают нормальное смыкание створок.
При этом такая реконструкция обеспечивает длительный результат, так как не дает повторно расшириться фиброзному кольцу. Также пластика трикуспидального клапана может подразумевать полное иссечение его створок и замену на имплантат. К таким мерам прибегают, когда реабилитировать родные створки невозможно.
Когда показана пластика
Такие манипуляции проводят в двух случаях: когда створки плохо раскрываются и когда они не смыкаются до конца. Произойти это может вследствие приобретенных болезней или врожденных аномалий. Врожденные патологии трехстворчатого клапана встречаются очень редко. Обычно, нарушения клапанного аппарата вызваны приобретенными недугами:
- травмы сердца;
- инфекционные болезни;
- системная красная волчанка;
- ревматизм сердечной мышцы;
- карциноидный синдром.
Стеноз и недостаточность в трехстворчатой перегородке очень редко бывают самостоятельными болезнями. Как правило, это последствия других патологий. Нарушения в работе митрального клапана, расположенного в левой части сердца, оказывают нагрузку на правую сторону.
В результате правое предсердие и желудочек не справляются с нагрузкой, деформируется клапан. Нарушения в работе клапанного аппарата в первое время может никак себя проявлять, но со временем больной ощущает:
- сильное сердцебиение;
- одышку;
- отеки нижних конечностей;
- боли в груди;
- вздутие живота;
- слабость, частую усталость.
Также сбои в данной области сопровождаются увеличением яремных вен. Даже сам пациент может различить набухшие вены на шее. Кожа становиться землисто-желтого оттенка, так как печень часто тоже страдает из-за нарушенного кровообращения.
Периодически может наступать тошнота, отрыжка, тяжесть в животе. Необходимость в пластике устанавливается только после тщательного обследования и уточнения диагноза.
Аномалия Эбштейна – редкий порок сердца, который характеризуется смещением септальной и задней створок трехстворчатого клапана в полость правого желудочка (ПЖ), дилатацией фиброзного кольца, ограничением подвижности передней створки трехстворчатого клапана, а также изменением самой стенки ПЖ. Степень смещения и другие анатомические особенности варьируют (рис. 1).
Рис. 1. Анатомия аномалии Эбштейна: 1 – правое предсердие; 2 – левое предсердие; 3 – фиброзное кольцо трехстворчатого клапана (ТК); 4 – атриализованная часть правого желудочка; 5 – септальная створка ТК; 6 – передняя створка ТК; 7 – правый желудочек; 8 – митральный клапан; 9 – левый желудочек
Данные пациенты часто страдают от различных аритмий – пароксизмальных наджелудочковых тахикардий, фибрилляции и трепетания предсердий, что, в свою очередь, неблагоприятно влияет на прогноз у этих больных. Даже после радикальной коррекции порока, в том числе с устранением аритмий, нередки случаи рецидива исходных видов аритмии, а также появления новых, порой более опасных, вплоть до жизнеугрожающих форм, таких как устойчивая желудочковая тахикардия и фибрилляция желудочков. Поэтому своевременное выявление, распознавание и лечение нарушений ритма сердца у больных с аномалией Эбштейна позволяет не только улучшить качество их жизни, но и предотвратить тяжелые осложнения, а также снизить риск внезапной сердечной смерти [1]. Целью настоящего сообщения является представление случая успешного репротезирования трехстворчатого клапана биологическим протезом через 26 лет после первой операции и одномоментного устранения трепетания предсердий с помощью криоизоляции основания ушка правого предсердия и области правого перешейка сердца с использованием Atri Cure у больного с аномалией Эбштейна. Больной В., 34 лет, поступил в отделение хирургического лечения интерактивной патологии НЦССХ им. А.Н. Бакулева РАМН. В возрасте 13 лет (в 1987 г.) в Институте хирургии им. А.В. Вишневского пациенту была успешно выполнена относительно редкая для того времени операция – протезирование трехстворчатого клапана биологическим протезом, изготовленным из аортального клапана свиньи. В течение последующего времени больной регулярно проходил обследование у кардиолога. Лишь через 10 лет после протезирования диагностирован кальциноз створок протеза с недостаточностью I–II степени. В связи с тем, что клинические проявления выявленной дисфункции протеза отсутствовали, было рекомендовано динамическое наблюдение. Так как самочувствие оставалось удовлетворительным, больной перестал наблюдаться у кардиолога и назначенную терапию не соблюдал. Первые жалобы появились в начале осени 2011 г. Появилась и нарастала одышка при умеренной физической нагрузке, к вечеру стали появляться отеки на ногах, чувство тяжести в правом подреберье при быстрой ходьбе. В июле 2012 г. пациент с вышеуказанными жалобами и признаками анасарки госпитализирован в стационар, где после проведенного лечения его состояние улучшилось, однако в дальнейшем явления сердечной недостаточности рецидивировали и прогрессировали: самочувствие ухудшилось, усилилась одышка, появились отеки на ногах и на передней поверхности брюшной стенки. Присоединились жалобы на перебои в работе сердца. В тяжелом состоянии, с явлениями застоя по большому и малому кругу кровообращения больной поступил в НЦССХ им. А. Н. Бакулева РАМН. При поступлении обращали на себя внимание умеренный цианоз кожных покровов, цианоз слизистых, пастозность голеней, частота дыхания 18–22 в минуту. Тоны сердца приглушены, пульс аритмичный (при аускультации). В области мечевидного отростка и справа от грудины выслушивается систолодиастолический шум. Частота сердечных сокращений и артериальное давление оставались в пределах нормы – 60 уд/мин и 125/90 мм рт. ст. соответственно. Печень выступала из-под края реберной дуги на 4 см. При электрокардиографии определяется неправильная форма трепетания предсердий, с проведением 4:1. По результатам холтеровского мониторирования регистрировалось трепетание предсердий с различными интервалами задержки в АВ-узле, с желудочковой частотой от 60 до 180 сокращений в минуту, полная блокада правой ножки пучка Гиса. Была также зарегистрирована эктопическая активность из области выводного отдела ПЖ, представленная 790 мономорфными желудочковыми экстрасистолами. При рентгенографии выявлено резкое усиление легочного рисунка, венозный застой по малому кругу кровообращения, выбухание дуги легочной артерии, расширение верхней полой вены, резкое увеличение правых отделов сердца, кардиоторакальный индекс (КТИ) более 65 %. При трансторакальном эхокардиографическом исследовании выявлено, что левый желудочек оттеснен правыми отделами, КДО ПЖ 130 мл, КСО ПЖ 80 мл, ФВ ЛЖ 61 %; КДО ЛЖ 96 мл, КСО ЛЖ 38 мл, ФВ ПЖ 40 %. Размеры правого предсердия 6,3х6,6 см. В трикуспидальной позиции протез с резко выраженным кальцинозом створок, створки неподвижны, отверстие между створками 0,7–0,9 см. Регургитация II cтепени. С учетом жалоб пациента, анамнеза и данных лабораторно-инструментальных методов исследований был установлен следующий диагноз: «Врожденный порок сердца: аномалия Эбштейна. Состояние после протезирования трехстворчатого клапана биологическим протезом в 1987 г. Дисфункция протеза: стеноз и недостаточность. Постоянная форма трепетания предсердий». Показано оперативное лечение. Согласие пациента получено. 19.10.2012 выполнены операция репротезирования трикуспидального клапана биологическим протезом «Биоглис» № 28 и криоизоляция ушка правого предсердия и области правого перешейка с помощью системы Atri Cure (хирург – академик РАН и РАМН Л.А. Бокерия). Ход операции: выполнена срединная рестернотомия по старому рубцу. Отмечается тотальный слипчивый перикардит. В связи с тем, что во время первой операции перикард не был сведен, правые отделы и аорта оказались подпаяны к грудине, что чрезвычайно затруднило кардиолиз. После того как из сращений выделены правые отделы сердца и аорта, выполнена канюляция аорты и раздельная канюляция полых вен. Начато искусственное кровообращение с гипотермией 24 С°. После пережатия аорты начата кардиоплегия в корень аорты раствором Кустодиол. Вскрыто правое предсердие. Визуализирован биологический протез, имплантированный выше коронарного синуса (рис. 2).
Рис. 2. Ксенопротез в позиции трехстворчатого клапана через 21 год после имплантации биопротеза
Створки протеза кальцинированы и неподвижны. Отверстие 7 мм. Протез удален. Выполнена криоизоляция основания ушка правого предсердия и области правого перешейка с помощью системы Atri Cure. В трикуспидальную позицию имплантирован биологический протез «Биоглис» № 28. Коронарный синус не перемещался. Начато согревание больного. Ушито правое предсердие. Отпущены полые вены, заполнение камер сердца с профилактикой воздушной эмболии. Отпущена аорта, которая пережималась на 90 мин. При восстановлении сердечной деятельности отмечается предсердный ритм с частотой 50 уд/мин. Ритм навязан от наружного электрокардиостимулятора с частотой 100 уд/мин. Стабилизация гемодинамики. Окончено искусственное кровообращение, которое длилось 118 мин. После нейтрализации гепарина расчетной дозой протамина деканюлированы аорта и полые вены. Выполнен гемостаз. Рана ушита послойно. Установлены дренажи в полость перикарда и в переднем средостении. Послеоперационная рана обработана антисептиком и наложена асептическая повязка. Пациент был переведен в отделение реанимации на минимальной кардиотонической поддержке: допамин 6 мкг/кг/мин. Экстубирован через 10 ч и переведен в отделение на 2-е сутки после операции. Послеоперационный период протекал без осложнений. Пациент выписан домой на 12-е сутки после операции в удовлетворительном состоянии под наблюдение кардиолога по месту жительства с рекомендациями. При выписке жалоб нет. Кожные покровы и видимые слизистые бледно-розового цвета. Отеков нет. Частота дыхательных движений 14 в минуту. Дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритм предсердный с частотой 80 уд/мин. Артериальное давление 115/80 мм рт. ст. Печень не выступает из-под края реберной дуги. По данным ЭхоКГ: КДО ПЖ 105 мл, КСО ПЖ 60 мл. Градиент давления на протезе ТК 4 мм рт. ст. По данным рентгенографии: легочные поля воздушны, без свежих инфильтративных изменений. Обсуждение Наибольший опыт хирургического лечения аномалии Эбштейна накоплен в НЦССХ им. А. Н. Бакулева. К 2013 г. в Центре прооперированы более 350 больных с данным пороком. Согласно литературным данным, частота деструкции биопротеза к 10-му году после операции составляет 30 %, достигая к 15-му году 39–63 %. В то же время ряд авторов приводят данные о вполне удовлетворительных результатах применения биопротеза в позиции трехстворчатого клапана и через 10, и через 15 лет [2, 3]. В связи с анатомическими особенностями первично аномалия Эбштейна сопровождается различными нарушениями ритма и проводимости сердечного импульса. Наиболее типичные – это блокада правой ножки пучка Гиса, наджелудочковая тахикардия с участием дополнительных проводящих путей, реже – атриовентрикулярная блокада, атриовентрикулярная узловая риентри тахикардия, фибрилляция и трепетание предсердий [4]. В настоящее время во многих случаях принят метод двухэтапной коррекции порока. Вначале устраняют связанные с аномалией Эбштейна аритмии методом катетерной аблации, а позже протезируют трехстворчатый клапан. Нередки случаи и одномоментной коррекции, что, однако, может удлинять время искусственного кровообращения и неблагоприятно влиять на исход операции. Тем не менее выполнение аблации не всегда бывает успешным, что обусловлено наличием множественных дополнительных предсердно-желудочковых соединений, анатомической особенностью их залегания, трудностями в фиксации катетера из-за диспластичности и неровности фиброзного кольца трикуспидального клапана. Кроме того, как уже указывалось, у повторных пациентов спектр аритмий намного шире и степень резистентности этих аритмий к лечению крайне высока. Сам процесс аблации у некоторых пациентов может приводить к модификации проведения возбуждения и развитию новых аритмий, формирующихся в условиях других электрофизиологических параметров и требующих повторного проведения данной процедуры [5]. Представленный клинический пример иллюстрирует случай одномоментного устранения аритмии и репротезирования кальцинированного биологического протеза трикуспидального клапана. Криоизоляция мест формирования кругов аритмии (в данном случае основания ушка правого предсердия и области правого перешейка) позволяет эффективно устранить аритмию, не увеличивая время искусственного кровообращения, а также не требует применения эндоваскулярных процедур, которые в подобных случаях могут оказываться малоэффективными как по причине большого количества аритмогенных фокусов, так и в связи с отсутствием прямого зрительного контроля выполняемой процедуры. Конфликт интересов Конфликт интересов не заявляется.
Подготовка к пластике клапана
Первой мерой подготовки пациента является диагностика. Для уточнения диагноза назначают УЗИ грудной клетки, ЭКГ, анализы крови и мочи. В некоторых современных клиниках сердце обследуют на компьютерном томографе. Ангиография сосудов сердца и или КТ в деталях показывают сердечную мышцу и кровообращение в нем, во время исследований рентгенолог может точно установить трикуспидальный стеноз или недостаточность. После анализов больной проходит консультацию у кардиохирурга, невропатолога, терапевта.
Если нарушения клапана сопровождаются дополнительными проблемами с сердцем, перед операцией от них стараются избавиться. Так, например, при аритмии сначала нормализуют сердечный ритм. Если клиническая картина осложняется сердечной недостаточностью, прописывают диету с исключением натрия. Всем больным за несколько дней до процедуры показана диета, нужно отказаться от соли, слишком жирного, острого, пить меньше воды. За 8 часов до пластики нельзя есть. В рамках подготовки пациента лечащий доктор объясняет своему подопечному, как делают пластику трехстворчатого клапана. Важно, чтобы оперируемый не волновался, не перегружал сердце и нервную систему. Если есть опасения или страхи, об этом стоит поговорить со своим доктором.
Диагностика порока трикуспидального клапана сердца в Израиле
При наличии сердечно-сосудистых патологий очень важно проводить обследование быстро и качественно, поскольку при любом промедлении может ухудшиться состояние пациента.
- День 1
- День 2
- День 3
Первый день. Из аэропорта – на прием к врачу
Сразу по прибытию в страну пациент в сопровождении представителя международного отдела отправляется в клинику. Там его уже ждет кардиохирург. Специалист проводит осмотр, изучает данные проведенных исследований, при необходимости назначает дополнительные.
Второй день. Комплексное обследование за одни сутки
- Лабораторные анализы мочи и крови.
- КТ, МРТ.
- Ангиография сосудов.
- Рентгенография грудной клетки.
- Аускультация.
- Электрокардиографическое исследование.
- Эхокардиография традиционная и трансэзофагеальная.
- Велоэргометрия.
- Катетеризация сердца при необходимости и др.
Третий день. Индивидуальный план лечения
Оценивая результаты анализов и исследований, консилиум врачей принимает решение о том, какие препараты и в какой дозировке стоит выбрать для медикаментозной терапии и нужно ли проводить хирургическое вмешательство (если да, то в каком объеме). Учет особенностей течения заболевания, состояния и возраста пациента при планировании тактики терапии позволяет достичь высокой эффективности и избежать врачебной ошибки.
Проведение операции
Реконструкция клапанного аппарата происходит в условиях стационара, в операционной. Больному перед этим проводят премедикацию: вводят внутривенно седативные и снотворные вещества. На протяжении всего процесса за состоянием больного будут следить ассистенты с помощью подключенной аппаратуры. Когда наступит сон, хирургическая бригада приступает к манипуляциям.
- В груди хирург делает надрез. Если пробираться к сердцу будут через межреберье, разрезать кости грудины не придется. В большинстве случаев врач вскрывает грудную клетку, затем послойно добирается к клапану.
- Сердце принудительно останавливают, подключают аппарат искусственного кровообращения. Во время процесса этот аппарат будет насыщать кровь кислородом и придавать ей нужную температуру, пока сердце «отключено».
- Затем действия хирурга будут зависеть от самой патологии. Для восстановления просвета створки могут рассечь и подшить, чаще всего накладывают швы по окружности клапана. Техник наложения швов несколько, при умеренной дилатации обычно накладывают швы де Вега. Если исправляется закрытие клапана чаще всего вшивают кольца, полукольца или ленту. Вживление таких конструкций называется «аннулопластика». Если восстановить функции трехстворчатого клапана невозможно, его створки удаляют, на их место помещают протез.
- Перед тем, как отключить АИК, врач проверяет работу оперированного или протезированного клапана. Недочеты исправляются, аппарат искусственного кровообращения отключают.
- Место разрезов зашивается послойно, наружные швы обрабатываются стерилизующими средствами. Затем накладывают плотную повязку.
- Состояние больного еще раз оценивается, и его переводят в реанимационный блок. Когда пройдет действие наркоза пациента помещают в блок интенсивной терапии.
После операции больной остается под наблюдением докторов еще неделю. Это нужно для того, чтобы контролировать результаты пластики, и предотвратить осложнения. В первые дни показан постельный режим, умеренное питье, диета. После итоговой проверки пациента выписывают домой.
Послеоперационный период
Во время выписки доктор дает своему подопечному указания по питанию и образу жизни, назначает дату следующего осмотра. В постоперационном периоде нужно соблюдать прописанную диету, в которой будут исключены:
- жирное;
- жареное;
- слишком острое и соленое.
При восстановлении очень неблагоприятно сказываются стрессы, поэтому важно обеспечить спокойный и размеренный темп жизни. При необходимости лечащий врач может прописать препараты для поддержания нервной системы, если подопечный чересчур чувствительный. Алкоголь в первый месяц после реконструкции клапана полностью исключается. Также важно отказаться от курения. Посещения доктора будут проходить планово, в первое время назначают осмотры каждый месяц, если нет жалоб. Внепланово посетить врача стоит в таких случаях:
- кровотечения из раны, отеки, зуд в этой части;
- постоянная боль в груди (может быть в первое время);
- беспричинная лихорадка;
- частые головокружения и тошнота.
Во время приема кардиолог будет прослушивать сердцебиение, ритм дыхания, измерять давление. Также периодически показана диагностика: УЗИ, ЭКГ, анализы. Это нужно для того, чтобы отслеживать процесс реабилитации.
Физические нагрузки должны быть умеренны, рекомендуется чаще гулять на свежем воздухе, шаг должным быть неспешным.
Когда можно будет вернуться к полноценной активности, скажет врач. Также для поддержания работы сердца и всего организма прописывают медикаментозное лечение. Если вживлялся биологический протез, в первые три месяца показаны антикоагулянты. Если вшивали искусственный протез, антикоагулянты показаны пожизненно.
Восстановление после операции на сердце
Когда вы окажетесь дома, постарайтесь скорее вернуться к привычному режиму сна и бодрствования. Желательно находить время на короткий сон после обеда. В течение нескольких недель вам следует регулярно взвешиваться и записывать свою массу. Скорее всего, вы похудели за время пребывания в больнице. Вы будете набирать вес, но обязательно сообщайте своему врачу, если быстро поправляетесь. Ускоренный набор массы может говорить о том, что в организме скапливается жидкость, а это опасно!
В остальном – обычная реабилитация. Если врач позволит – совершайте короткие пешие прогулки, желательно в сопровождении близких или сиделки. Также можете неинтенсивно заниматься на велотренажере. Старайтесь каждый день делать чуть больше, чем вчера. Однако, не переусердствуйте. Если устали – отдохните, если отдохнули – позанимайтесь.
В течение полугода вы будете ощущать улучшение самочувствия почти каждый день. Касательно повседневных дел, вам нельзя поднимать и передвигать предметы, весом более 2.5 кг. Можно заниматься несложной работой по дому, ходить в кино, кафе, посещать общественные мероприятия. Если вы водите машину – можете передвигаться на ней. Будет полезно подниматься по лестнице, однако начинать нужно с малого, желательно – под присмотром близких.
Результаты пластики
Симптомы стеноза или трикуспидальной недостаточности проходят сразу после операции. В первые 1-2 месяца после нее состояние пациента будет постепенно улучшаться, если манипуляции прошли без осложнений. Среди негативных последствий могут быть:
- кровотечения;
- инфаркт;
- образование тромбов и закупорка сосудов;
- расстройства зрения, аппетита, сна (является нормой, проходит в течение месяца);
- инфицирование;
- гемолитическая анемия.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Для предотвращения таких последствий назначаются плановые и внеплановые осмотры. В большинстве случаев прогноз для пластики трикуспидального клапана положительный, работа сердца восстанавливается, больной возвращается к привычному образу жизни.
Осложняет послеоперационный период прием антикоагулянтов, которые снижают свертываемость крови. Биологические имплантаты не требуют постоянного приема антикоагулянтов, но срок действия таких протезов ограничивается. Наблюдения за пациентами показывают, что биологический имплантат служит в среднем 9-10 лет.
Механические аналоги отличаются долгим сроком службы, они сохраняют работу сердца на протяжении 20-25 лет. Но в течение всего этого времени нужно принимать препараты, снижающие свертываемость крови. Когда срок службы имплантата пройдет, его заменяют на следующий. Если во время пластики накладывались обычные швы, реоперирование может и не потребуется. Однако выживаемость пациентов в долгосрочной перспективе выше при вживлении колец, чем при обычной шовной методике.
Лечение порока трикуспидального клапана сердца в Израиле: цены
Сегодня медицинское обслуживание за рубежом у ведущих специалистов с мировым именем становится доступным большему количеству пациентов. В клинике Топ Ихилов высокое качество сервиса, современная диагностика, инновационные методы терапии и пребывание в комфортных условиях палат люкс-класса обойдутся на 30% дешевле, чем в Европе, и на 50% дешевле, чем в Америке.
Лечение порока трикуспидального клапана сердца в Израиле, стоимость которого неоправданно завышена в других странах, выбирают все больше и больше пациентов даже из развитых стран мира. Вы можете узнать цены на процедуры, необходимые вам, у наших консультантов – оставьте заявку или позвоните в международный отдел Топ Ихилов.
Медицинский центр Топ Ихилов – ваше лучшее решение
Лечение порока трикуспидального клапана сердца в Израиле по отзывам пациентов клиники Топ Ихилов имеет массу преимуществ. Основные – это высокая квалификация врачей, передовое оборудование и прогрессивные методики, доступные цены.
- Авторитет кардиохирургов нашей клиники признан мировым медицинским сообществом.
- Индивидуально разработанная схема терапии позволяет достигать одних из самых высоких показателей излечения от сердечно-сосудистых заболеваний.
- Хирургические вмешательства проводятся посредством выполнения малотравматичных щадящих доступов на бьющемся сердце, что сводит к нулю возникновение рисков во время или после операции.
- Всесторонняя диагностика порока трикуспидального клапана сердца в Израиле выполняется всего за 3 дня.
- Лояльная ценовая политика, удобные формы расчета и отсутствие предоплаты.
- Сопровождение представителя международного отдела на протяжении всего времени пребывания в клинике – мы отвечаем за решение всех организационных и бытовых нюансов.
- 5
- 4
- 3
- 2
- 1
(9 голосов, в среднем: 5 из 5)