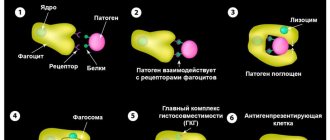
Нейтрофилы – это самая многочисленная группа гранулоцитов, основной функцией которых является фагоцитоз (уничтожение) патогенной флоры в организме человека.
Нейтропения – это уменьшение количества нейтрофилов в крови, что приводит к риску возникновения бактериальных и грибковых инфекций.
В здоровом состоянии защиту иммунных «границ» предоставляют зрелые сегментоядерные нейтрофилы. Помогают «контролировать» ситуацию и более молодые – палочкоядерные нейтрофилы, но их намного меньше (это хорошо видно по результату анализа крови, где в норме зрелых нейтрофилов насчитывается от 42-72%, а молодых всего от 1-6%).
Но, в случае возникновения тех или других заболеваний, соотношение всех видов нейтрофилов (сегментоядерных, палочкоядерных, миелоцитов, метамиелоцитов) резко нарушается, что приводит к патологическому повышению нейтрофилов или их уменьшению (нейтропении).
При этом количество нейтрофилов в крови человека — не стабильно, в отличие от других клеточных групп лейкоцитарной формулы. На созревание, развитие и нормальное соотношения данных гранулоцитов, влияют не только врожденные, приобретенные патологии, но и резкое эмоциональное потрясение, стресс нарушение рациона питания и т.д.
Нейтропения у детей должна быть тщательным образом исследована, чтобы предотвратить как тяжелые патологии, так и радикальное лечение без серьезных на то причин.
Классификация степеней тяжести нейтропении:
- Легкая (1-1,5 х 109/л);
- Умеренная (0,5-1 х109/л);
- Тяжелая (меньше 0,5 х109/л).
Если уровень нейтрофилов критически снижается – это приводит к развитию инфекции в кишечнике, во рту, вызывая тем самым расстройство пищеварительной системы, гингивиты, стоматиты, грибковые поражения кожи и т.д.
Тяжелая нейтропения при наличии онкопатологии крайне неблагоприятно влияет на работу иммунной системы, приводя к прогрессирующим воспалениям и инфекциям, вплоть до летального исхода.
Этиология
Нейтрофилы развиваются в костном мозге в течение 15 дней, находятся в кровеносном русле около 8 часов, составляют подавляющую клеточную часть лейкоцитарной формулы и при обнаружении «вредителей» тут же отправляются на их ликвидацию.
Основные причины нейтропении, которые нарушают данный физиологический процесс:
- Развитие патогенной флоры в организме (бактерии, вирусы, грибки).
- Воздействие радиации, проведение химиотерапии.
- Патологии в работе костного мозга.
- Дефицит фолиевой кислоты.
- Врожденные патологии внутренних органов, желез и систем.
Нейтропения у детей, также может развиться в связи с нарушением работы поджелудочной железы и заторможенным умственным развитием (синдром Швахмана-Даймонда-Оски).
Нейтропения разделяется на:
- Острую;
- Хроническую.
Острая нейтропения развивается стремительно на фоне быстрого потребления/разрушения нейтрофилов, хроническая — из-за сокращения выработки гранулоцитов или же избыточной селезеночной секреции.
- Первичную;
- Вторичную.
Первичная нейтропения связанная с внутренними нарушениями (врожденные патологии, идиопатическая нейтропения, циклическая нейтропения, доброкачественная этническая), вторичная — обусловлена влиянием внешних факторов на созревание и развитие клеток костного мозга.
Какие лабораторные нормы нейтрофилов?
Ниже приведены референсные значения и коэффициенты пересчета лейкоцитов и нейтрофилов:
Табл.1. Лейкоциты. Единицы измерения и коэффициенты пересчета
| Единицы измерения — тыс/мкл (х 103 клеток/ мкл) |
| Альтернативные единицы измерения: х 109 клеток /л |
| Коэффициент пересчета х 109 клеток/л = х 103 клеток/ мкл = тыс/мкл |
| Референсные значения: Взрослые: 4,50 — 11,00 |
Табл.2. Нейтрофилы. Референсные значения
| Сегментоядерные нейтрофилы, % | Палочкоядерные нейтрофилы, % |
| 47-72 | 1 — 5 |
Вторичная нейтропения
Вторичная нейтропения чаще всего развивается вследствие:
- Приема определенных препаратов (антибиотики, антигистаминные средства, жаропонижающие, барбитураты, анальгетики);
- Развития инфекций;
- Иммунных реакций;
- Инфильтрации костного мозга.
Вторичная нейтропения провоцирует патологии:
- Печени, селезенки, почек;
- Поджелудочной железы, щитовидки;
- Апластическая анемия;
- Мегалобластная анемия;
- Миелодиспластические расстройства;
- Миелофиброз, лейкоз;
- Сепсис, ВИЧ, синдром Фелти;
- Резус-конфликтная нейтропения;
- Лимфопролиферативные заболевания и т.д.
В случае с вторичной нейтропенией лечить нужно не «анализ» крови, а пациента с конкретными симптоматическими проявлениями.
Первичную и вторичную нейтропению стоит различать, так как в первом случае понижение уровня нейтрофилов – это единственное проявление, тогда как вторичные развиваются на основе инфекций, системных аутоиммунных патологий и онко неоплазий.
Профилактика
- Суть профилактики агранулоцитоза в том, чтобы обеспечить больным с риском проявления этого состояния тщательный и регулярный гематологический контроль. Это необходимо, прежде всего, в период применения миелотоксических препаратов.
- Важно исключить применение тех лекарственных средств, которые ранее уже провоцировали у человека проявления иммунного агранулоцитоза.
- Также важно практиковать общие меры профилактики: укреплять защитные силы организма, практиковать физическую активность, здоровое питание.
- Все инфекционные заболевания следует лечить своевременно и под контролем врача.
Клинические проявления
В большинстве случае нейтропения протекает без каких-либо признаков. Симптомы снижения нейтрофилов обычно возникают только тогда, если развилась вторичная нейтропения, на фоне тех или других патологий.
Общая симптоматика нейтропении:
- Повышение температуры тела;
- Рецидивирующие стоматиты, гингивиты, глосситы;
- Выраженная слабость;
- Усиленное потоотделение;
- Озноб;
- Нарушение мочеиспускания (жжение);
- Кашель (на фоне пневмонии, воспалительного процесса в легких);
- Грибковые поражения кожи.
В результате резкого понижения гранулоцитов, также может развиться фебрильная нейтропения. Это лихорадочное состояние отягощенное тахикардией, тремором, ознобом, повышением АД, вплоть до развития сердечно-сосудистого коллапса.
Фебрильная нейтропения обычно развивается вследствие онкопатологий, воздействия лучевой или химиотерапии, в виде гиперергической реакции организма на токсические влияния (цитостатиков, распад здоровых и онкоклеток).
Может проявляться и на фоне тяжелого инфекционного процесса, который провоцируют стафилококки, стрептококки, клостридии, реже грибки и вирусы. В более редких случаях фебрильная нейтропения может развиться на основе первичной аутоиммунной нейтропении.
Патогенез
Патогенез разных форм агранулоцитоза различен, и для многих он пока что изучен недостаточно хорошо. При аутоиммунных формах болезни гибель гранулоцитов происходит вследствие воздействия аутоантител. При гаптеновом агранулоцитозе механизм индивидуальной реакции организма полностью не изучен. При введении гаптенов после первого возникновения гаптенового агранулоцитоза это состояние будет повторяться снова.
Нейтрофилы
Гранулоциты (нейтрофилы) обеспечивают защиту организма от атак бактерий и грибковых инфекций. При развитии нейтропении ответная реакция на такие инфекции является неэффективной.
Предел нижней нормы нейтрофилов равен 1500/мкл у представителей европеоидной расы, у людей негроидной расы этот показатель немного ниже – около 1200/мкл. Количество этих клеток нестабильно – в зависимости от воздействия разных факторов оно может меняться в течение короткого периода времени.
При снижении количества нейтрофилов до <500/мкл инфекционный процесс может развиваться вследствие влияния эндогенной микрофлоры (в кишечнике, во рту). Если количество этих клеток снижается до < 200/мкл, то воспалительная реакция может подавляться, и типичные признаки такого процесса (лейкоциты в моче, в области инфекции, лейкоцитоз) могут не отмечаться.
При острой нейтропении, особенно сочетающейся с другими факторами (онкологическая болезнь и др.), функция иммунной системы существенно нарушается, что впоследствии может привести к молниеносным смертельным инфекциям. На риск развития инфекционных процессов также влияет целостность кожи, слизистых, снабжение кровью и питание тканей. У людей с выраженной нейтропенией чаще всего развиваются такие инфекционные заболевания: пневмония, фурункулез, септицемия.
Дополнительно повышает риск развития инфекционных процессов кожи наличие мест, где стояли сосудистые катетеры и проводились инъекции. Наиболее распространенные возбудители — Staphylococcus aureus, коагулазонегативные стафилококки, однако провоцировать патологический процесс могут и другие бактерии. У людей с агранулоцитозом часто развиваются другие заболевания: колит, парапроктит, стоматит, отит, синусит и др. Те пациенты, у которых отмечается длительная нейтропениия после химиотерапии, трансплантации стволовых клеток, высоких доз лекарств-кортикостероидов, имеют расположенность к развитию грибковых инфекций.
Диагностика
Диагностика может быть плановой, внеплановой (при наличии специфической симптоматики), а также может проводиться при наличии каких-либо подозрений у лечащего врача (необычные или часто повторяющиеся инфекции).
Плановое исследование крови у детей до 1 года проводится 1 раз в 3 месяца, после года – 1 раз в 6 месяцев (включая взрослых).
Если диагностика засвидетельствовала понижение нейтрофилов в крови, дополнительно должно быть назначено:
- Скрининговое исследование нейтропении;
- Дифференциация нейтропении с другими патологиями;
- Уточнение формы нейтропении;
- Исследование механизмов развития данного состояния у пациента.
Далее проводится оценка динамики показателей лейкоцитарной формулы (после перенесенных инфекций, между ними, после выздоровления), включая СОЭ (скорость оседания эритроцитов), цветовой показатель и т.д.
Определение причины нейтропении может включать такие диагностические манипуляции:
- Визуальный осмотр.
- Физикальный осмотр (оценка состояния всех слизистых оболочек).
- Рентгенографию.
- КТ, ЭКГ, УЗИ, МРТ.
- Лабораторные исследования крови (общий анализ, биохимический), мочи.
- Культуральный посев (на определение вида бактерий и грибков).
- Биопсию.
- Исследования костного мозга (для определения причины специфической нейтропении, при лейкемии, апластической анемии, миелофиброзе).
В случае тяжелой нейтропении в острой форме — комплексная диагностика должна быть выполнена максимально оперативно.
Если рассматривается врожденная патология, диагностика включает молекулярно-генетическое исследование нейтропении.
По одному анализу крови, который показал низкий уровень гранулоцитов, невозможно поставить окончательный диагноза. Так как это единственные клетки крови, концентрация которых может меняться ежедневно, ввиду короткой «жизни» в кровяном русле (6-8 часов).
Для точного подтверждения состояния пациента, анализ крови нужно повторить с небольшим интервалом времени (время сдачи анализов устанавливает врач).
Общие сведения
Нейтропения или агранулоцитоз – это состояние, для которого характерно уменьшение количества нейтрофильных гранулоцитов в крови. При выраженной нейтропении у человека увеличивается вероятность развития грибковых и бактериальных инфекций, а также тяжесть их протекания. При агранулоцитозе уровень лейкоцитов понижается до показателя менее 1•10 в 9/л за счет понижения количества гранулоцитов (меньше 0,75•10 в 9/л) и моноцитов. Выделяется несколько форм заболевания в зависимости от патогенеза.
Говоря о том, нейтропения — что это такое, следует отметить, что впервые это состояние было описано в 1922 году. В настоящее время, ввиду активного применения цитостатического лечения и разнообразных лекарственных препаратов, частота проявления этого синдрома увеличилась.
Для диагностирования такого состояния необходимо определить количество лейкоцитов в крови и лейкоцитарную формулу. Однако в процессе диагностики очень важно узнать причину такого проявления, чтобы провести адекватное лечение.
Почему может возникать такое состояние, и какие методы лечения применяют в зависимости от причины нейтропении, речь пойдет в этой статье.
Лечение
Интермиттирующая нейтропения обычно проходит без симптомов и тяжелых инфекционных осложнений, поэтому в терапевтическом лечении не нуждается. Особенно в том случае, если пациент тщательно соблюдает правила личной гигиены, употребляет в пищу продукты, которые прошли термическую обработку (блюда из сырой рыбы, мясо с кровью при нейтропении нельзя), пользуется перчатками во время уборки, защищает кожу от длительного воздействия солнца.
При вторичной нейтропении лечение направлено, в первую очередь, на ликвидацию основного заболевания, которое и повлекло за собой патологическое снижение гранулоцитов.
В «Клинике Спиженко» лечение нейтропении проводится с учетом причины возникновения и клинических симптомов и может включать:
- Антибактериальную терапию.
- Противогрибковую терапию.
- Иммунотерапию.
- Применение глюкокортикоидов.
Включая лечение ассоциированных состояний (язвы, стоматит, гингивит) с помощью полосканий солевым раствором ротовой полости, применения антисептиков (хлоргексидина), нистатина, клотримазола, флуконазола (при кандидозах).
При острых поражениях слизистых, дополнительно назначается диета (с преобладанием в рационе жидкой пищи) и местное обезболивание.Если снижение нейтрофилов произошло в результате приема лекарственных средств, выход из ситуации – прекратить их использование и перейти на альтернативное лечение.
Лекарственные
препараты, что приводят к нейтропении:
- Противосудорожные (Диазепам, Фенитоин, Вальпроат натрия).
- Антидепрессанты (Клозапин, Галоперидол).
- Антибиотики (Доксициклин, Линкомицин, Цефалоспорин, Пенициллин, Ванкомицин).
- Противовирусные (Ацикловир, Зидовудин).
- Антигельминтные (Левомизол, Мебензадол).
- Противотуберкулезные (Стрептомицин, Рифампицин, Изониазид, Этамбутол).
- Противогрибковые (Гризеофульвин, Микозолон, Аморолфин).
Включая анальгетики (Ибупрофен, Индометацин, Амидопирин, Ацетилсалициловая кислота, Фенилбутазон).
Лечение фебрильной нейтропении
Фебрильная нейтропения требует незамедлительного медицинского вмешательства (в течение 1 часа!).
При нейтропенической лихорадке назначается:
- Противомикробная терапия;
- Неотложная диагностика (посев крови, мочи, выделений изо рта, места катетеризации, влагалища/уретры, УЗИ внутренних органов, рентгенография).
Основа современного антибактериального лечения ФН (фебрильной нейтропении) — бета-лактамные антибиотики.
В «Клинике Спиженко» вы сможете пройти комплексное исследование нейтропении, установить точную причину и получить наиболее корректное лечение (при необходимости).
Нейтропения – это не «приговор», но и не повод оставлять данную ситуацию без компетентного медицинского внимания.
Как предотвратить инфекцию
Ниже описаны некоторые способы предотвращения инфекции:
- Не принимайте гостей, которые болеют простудой или у которых недавно была инфекция.
- Надевайте маску, когда посещаете общественные места, пользуетесь общественным транспортом или находитесь в многолюдных местах. Она поможет защитить вас от простуды или респираторной инфекции.
- Не лечите зубы без острой необходимости. Проконсультируйтесь со своим медицинским сотрудником, прежде чем проходить какую-либо процедуру.
- Уточните у своего медицинского сотрудника, когда можно будет снова: пользоваться тампонами;
- пользоваться зубной нитью;
- использовать свечи (твердые растворимые лекарства);
- ставить клизмы;
- заниматься сексом.
Вернуться к началу