Любая женщина задумывается о продолжении рода. Не всем дается возможность иметь детей. Некоторые болезни омрачают период ожидания малыша или являются противопоказанием для беременности.
Например, при сахарном диабете существуют некоторые особенности течения процесса, возникают сложности с зачатием ребенка. Заболевание делят на два вида: 1 и 2 тип. Все формы характеризуются неправильной переработкой глюкозы организмом. Сахар копится в крови, что приводит к осложнениям.
Следует осторожно подойти к планированию беременности при диабете 1 типа. Такой диагноз дается человеку на всю жизнь, преодолеть трудности в период развития малыша придется каждой будущей матери, готовой пойти на риск и родить здорового ребенка.
Риски и последствия
Беременность при инсулинозависимом сахарном диабете — опасный период. Негативным воздействиям подвергается организм матери и малыша. В первом триместре беременности у плода могут наблюдаться:
- расщелина неба;
- патологии развития органов, их зачатков, изменение расположения;
- позвоночные грыжи.
Во втором, третьем триместре есть риск:
- хронической нехватки кислорода (гипоксии плода);
- прекращения развития плода.
Даже после рождения младенец подвержен заболеваниям, может возникнуть гипогликемия, желтуха и др. Постнатальный период у таких новорожденных очень сложный.
Определение, формы болезни
Сахарный диабет – эндокринная болезнь. Возникает из-за нехватки в крови инсулина — гормона поджелудочной железы. Это вещество отвечает за то, чтобы во все клетки организма человека поступала глюкоза.
Диабет имеет несколько форм:
- Инсулинозависимый – аутоиммунное заболевание. Возникает из-за нехватки инсулина в организме, вследствие нарушения работы поджелудочной железы. Лечению эта форма не поддается.
- Инсулинонезависимый – подвержены пожилые люди, болезнь прогрессирует из-за того, что клетки утрачивают чувствительность к инсулину. Для терапии нужно принимать лекарства и поддерживать диету.
Причины развития:
- избыточная масса тела;
- наследственность;
- нарушение обмена веществ;
- употребление некоторых лекарственных препаратов (стероидные гормоны, диуретики;
- атеросклероз;
- сосудистые болезни;
- нарушение работы поджелудочной железы;
- недостаточность коры надпочечников;
- пожилой возраст;
- неврозы, постоянные стрессы.
Негативные последствия при беременности:
- гибель плода в утробе;
- многоводие;
- нарушение внутриутробного развития;
- проблемы с тонусом матки;
- поздний гестоз;
- желтуха у малыша;
- ухудшение зрения;
- преждевременное старение плаценты;
- роды раньше срока.
Планирование беременности, ведение, плановые госпитализации
Если все-таки женщина решилась выносить и родить ребенка, самое первое, что нужно сделать —поставить в известность специалистов, ведущих больную: гинеколога, иммунолога, эндокринолога. Также необходимо сдавать анализы на протяжении 3-х месяцев, перед планированием беременности. При стабильных показателях глюкозы можно приступать к зачатию.
Назначаются 3 госпитализации, плановые осмотры, дополнительные анализы. Сначала женщину отправляют в поликлинику в первом триместре. Госпитализация нужна для коррекции показателей крови, выявления возможных отклонений от нормы.
Вторая происходит на 18-20 неделе. В этот раз гинекологи исследуют развитие плода и корректируют метаболические процессы в организме матери.
На третий раз госпитализация нужна на 35 неделе. Беременную готовят к предстоящим родам.
ОПРЕДЕЛЕНИЕ САХАРНОГО ДИАБЕТА И ЕГО КЛАССИФИКАЦИЯ
Сахарный диабет — это группа метаболических (обменных) заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов (ВОЗ, 1999)
КЛАССИФИКАЦИЯ САХАРНОГО ДИАБЕТА
(ВОЗ, 1999)
| Тип СД | Характеристика заболеваний |
| Сахарный диабет 1 типа • Аутоиммунный • Идиопатический | Деструкция $-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности |
| Сахарный диабет 2 типа | С преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью или преимущественным дефектом секреции инсулина с инсулинорезистентностью или без неё |
| Гестационный сахарный диабет | Возникает во время беременности |
| Другие типы сахарного диабета* | • Генетические дефекты функции β-клеток • Генетические дефекты в действии инсулина • Болезни экзокринной части поджелудочной железы • Эндокринопатии • Диабет, индуцированный лекарствами или химикалиями • Диабет, индуцированный инфекциями • Необычные формы иммунно-опосредованного диабета • Другие генетические синдромы, сочетающиеся с сахарным диабетом |
К хроническим осложнениям СД относят сосудистые осложнения (микро- и макроангиопатии) и нейропатии.
К диабетическим микроангиопатиям относятся:
Диабетическая ретинопатия (ДР) — это микроангиопатия сосудов сетчатки глаза при сахарном диабете, в терминальной стадии приводящая к полной потере зрения.
Диабетическая нефропатия (ДН) — это специфическое поражение сосудов почек при сахарном диабете, сопровождающееся формированием узелкового или диффузного гломерулосклероза, терминальная стадия которого характеризуются развитием хронической почечной недостаточности (ХПН).
К диабетическим макроангиопатиям относятся:
- ишемическая болезнь сердца и сердечная недостаточность (как осложнение ИБС);
- цереброваскулярные заболевания;
- периферические ангиопатии.
Диабетическая нейропатия представляет собой поражение нервной системы при сахарном диабете.
Неотложные состояния при СД
Неконтролируемая гипергликемия может привести к кетоацидотической коме (чаще при СД 1) или гиперосмолярной коме (чаще при СД 2). Эти угрожающие жизни состояния требуют комплекса неотложных лечебных мероприятий.
- Кетоацидотическая кома
- Гипогликемическая кома
- Гиперосмолярная кома
- Гиперлактацидемическая кома
ДИАГНОСТИКА САХАРНОГО ДИАБЕТА
Диагностические критерии СД и других нарушений углеводного обмена (ВОЗ, 1999)
| КОНЦЕНТРАЦИЯ ГЛЮКОЗЫ, ММОЛЬ/Л (МГ/%) | |||
| Цельная кровь | Плазма | ||
| Венозная | Капиллярная | Венозная | |
| НОРМА | |||
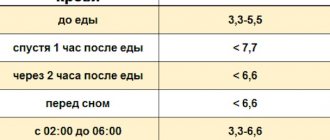
| Натощак и через 2 ч после ТТГ | 3,3-5,5 (59-99) | 3,3-5,5 (59-99) | 4,0-6,1 (72-110) |
| <6,7 (<120) | <7,8(<140) | <7,8(<140) | |
| САХАРНЫЙ ДИАБЕТ | |||
| Натощак или через 2 ч после ТТГ или через 2 ч после приема пищи (постпрандиальная гликемия) или случайное определение гликемии в любое время дня вне зависимости от времени приема пищи | ≥6,1 (≥110) | ≥6,1 (≥110) | ≥7,0 (≥126) |
| ≥10,0 (≥180) | ≥11,1 (≥200) | ≥11,1 (≥200) | |
| ≥10,0 (≥180) | ≥11,1 (≥200) | ≥11,1 (≥200) | |
| НАРУШЕННАЯ ТОЛЕРАНТНОСТЬ К ГЛЮКОЗЕ | |||
| Натощак (если определяется) и через 2 ч после ТТГ | <6,1 (<110) | <6,1 (<110) | <7,0(<126) |
| 6,7-10,0 (120-180) | 7,8-11,1 (140-200) | 7,8-11,1 (140-200) | |
| Натощак и через 2 ч (если определяется) | НАРУШЕННАЯ ГЛИКЕМИЯ НАТОЩАК | ||
| ≥5,6 (≥100) <6,1 (<110) | ≥5,6 (≥100) <6,1 (<110) | ≥6,1 (≥110) <7,0 (<126) | |
| <6,7 (<120) | <7,8(<140) | <7,8(<140) | |
Гликемия натощак означает уровень глюкозы крови утром перед завтраком после предварительного голодания ≥8 ч.
Постпрандиальная гликемия – это уровень глюкозы крови через 2 ч после приема пищи.
Гликированный гемоглобин (HbAlс) – Этот показатель позволяет оценить средний уровень гликемии на протяжении 1,5-2 месяцев [2,8,17]. В физиологических условиях его уровень составляет 3-6%.
Помповая инсулинотерапия. В настоящее время используется прибор для постоянного мониторирования уровня гликемии, который представляет собой устройство размером с пейджер (помпа). Он оснащен подкожным сенсором, который рассчитывает уровень глюкозы каждые 5 минут, записывает до 288 значений глюкозы в день. Прибор может использоваться у больных различными типами СД в амбулаторных и стационарных условиях[2,8,9].
Гестационный сахарный диабет (ГСД) представляет собой нарушение толерантности к глюкозе различной степени тяжести, возникающее во время беременности В пятилетнем слепом рандомизированном исследовании Hyperglicemia and adverse pregnancy outcomes (HAPO) – Гипергликемия и неблагоприятный исход беременности было обследовано 25505 беременных женщин разных этнических групп. В 15 крупнейших центрах девяти стран мира им была проведенаПТГ с 75 г глюкозы в сроке 24-32 недели беременности. Результаты исследования доказали наличие выраженной взаимосвязи между материнской гипергликемией и неонатальными исходами. В 2010 году Международной ассоциацией исследовательских групп диабета и беременности (IADPSG) на основании HAPO – исследования предложены новые критерии диагностики ГСД. В настоящее время диагноз «нарушенная толерантность к глюкозе» во время беременности не используется. Любое нарушение углеводного обмена, впервые возникшее или выявленное во время беременности, определяется как
Проявления ГСД обычно носят скрытый характер и могут быть выявлены в группах риска после проведения теста на толерантность к глюкозе (ТТГ).
Группы риска развития ГСД:
| ПАРАМЕТРЫ | ВЫСОКИЙ РИСК | УМЕРЕННЫЙ РИСК | НИЗКИЙ РИСК |
| Избыточный вес (>20% от идеального) | Да | Да | Нет |
| СД 2 типа у близких родственников | Да | Нет | Нет |
| ГСД в анамнезе | Да | Нет | Нет |
| Нарушенная толерантность к глюкозе | Да | Нет | Нет |
| Глюкозурия во время предшествующей или данной беременности | Да | Да/нет | Нет |
| Гидрамнион и крупный плод в анамнезе | Да/нет | Да | Нет |
| Рождение ребенка весом более 4000 г или мер-творождение в анамнезе | Да/нет | Да | Нет |
| Быстрая прибавка веса во время данной беременности | Да/нет | Да | Нет |
| Возраст женщины старше 30 лет | Да/нет | Да | <30 лет |
Методика проведения теста на толерантность к глюкозе
Для диагностики ГСД используют тест на толерантность к глюкозе (ТТГ), который проводится на фоне обычного питания без ограничения углеводов. Исследование проводится натощак, не ранее чем через 10 часов от момента последнего приема пищи. После определения уровня глюкозы в крови натощак больной предлагается выпить раствор с 75 гг глюкозы. Во время проведения ТТГ беременная должна воздержаться от физических нагрузок, приема пищи, курения. Далее проводится определение уровня глюкозы через 1 час и 2 часа после глюкозной нагрузки.
Диагностика и скрининг ГСД
Критерии выявления ГСД на основании ТТГ
| Нагрузка | Натощак | Через 1 ч | Через 2 ч | Через 3 ч |
| 50 г глюкозы | >5,3 ммоль/л | >7,8 ммоль/л | – | – |
| 100 г глюкозы | >5,3 ммоль/л | > 10,0 ммоль/л | >8,6 ммоль/л | >7,8 ммоль/л |
ГСД диагностируется, если нормальный уровень превышен не менее, чем в 2-х приведенных показателях для ОПТ со 100 г глюкозы. Если превышен только 1 из них, тест повторяется через 2 нед.
Гормонально-метаболические изменения при беременности у больных с СД
Физиологическая беременность на ранних стадиях сопровождается усилением утилизации глюкозы и увеличением количества жировой ткани в организме матери. Основные гормонально-метаболические изменения при беременности связаны с формированием нового эндокринного органа – плаценты, секретирующей белковые и стероидные гормоны (хорионический гонадотропин, плацентарный лактоген, прогестерон, эстрогены). С гормональной функцией плаценты связаны мобилизация жира из депо, снижение утилизации глюкозы инсулинчувствительными тканями. Развивающаяся инсулинорезистентность способствует повышенному использованию продуктов липидного обмена, в то время как глюкоза сберегается для питания плода, для которого она является основным источником энергии. Во время беременности уровень гликемии натощак снижается. Глюкоза, кетоновые тела легко проходят через плацентарный барьер. Инсулин не проникает через плацентарный барьер. Гипергликемия у матери способствует повышенному переходу глюкозы через плаценту и вызывает гиперплазию β-клеток островков поджелудочной железы у плода, гиперинсулинемию и, как следствие, макросомию плода.
Вследствие повышенной утилизации глюкозы в ранние сроки беременности наблюдается снижение потребности в инсулине, достигающее минимальных значений в 9-11 недель беременности (89,3% от исходной). С целью адекватного и своевременного снижения доз инсулина необходимо более часто определять уровень глюкозы в крови (6-8 раз в сутки). С наступлением второй половины беременности и развитием инсулинорезистентности потребность в инсулине постепенно возрастает, достигая максимальных значений в 32-33 недели (140-160% от исходной).
С 35 недели беременности наблюдается постепенное снижение потребности в инсулине с резким снижением к родам до80-75% от исходной. Снижение потребности в инсулине может начаться раньше при выраженной плацентарной недостаточности (ПН, которая часто встречается у больных с сосудистыми осложнениями СД и может потребовать досрочного родоразрешения). Потребность в инсулине остается низкой в течение первых двух дней послеродового периода. Начиная с 3 дня послеродового периода, потребность в инсулине начинает возрастать и быстро достигает исходного уровня.
Влияние беременности на сосудистые осложнения диабета зависит от степени компенсации диабета до и на протяжении беременности, выраженности осложнений СД до беременности, присоединения гестоза. У трети больных наблюдается транзиторные ухудшение ретинопатии и нефропатии при неудовлетворительной компенсации СД.
Ведение беременности у больных с сахарным диабетом
Ведение беременности при диабете требует четкого определения целей:
- Достижение нормогликемии
- Предотвращение развития осложнений
- Стабилизация имеющихся осложнений
- Сохранение беременности до срока (минимум 38 недель)
- Предотвращение акушерских осложнений:
преэклампсии
многоводия
инфекций мочевыводящих путей
Для успешного достижения поставленных целей необходим командный подход специалистов по ведению беременных, больных сахарным диабетом:
- Эндокринолог
- Акушер-гинеколог
- Неонатолог
- Офтальмолог
Абсолютными противопоказаниями для пролонгирования беременности при сахарном диабете являются:
- тяжелая нефропатия с клиренсом креатинина менее 50 мл/мин, суточной протеинурией 3,0 г и более, креатинином крови более 120 ммоль/л, артериальной гипертонией;
- тяжелая ишемическая болезнь сердца;
- прогрессирующая пролиферативная ретинопатия.
Беременность нежелательна при:
- НbА1с >7,0 % в ранний период беременности;
- развитии диабетического кетоацидоза в ранние сроки беременности;
- наличии диабета у обоих супругов;
- сочетании сахарного диабета с резус сенсибилизацией у матери;
- сочетании СД и активного туберкулеза легких;
Беременность, развившаяся на фоне сахарного диабета, несет в себе риск для здоровья матери и плода.
Факторы риска для матери, страдающей СД:
- прогрессирование сосудистых осложнений (ретинопатии, нефропатии, ИБС);
- частое развитие гипогликемии, кетоацидоза;
- частые осложнения беременности (гестоз, инфекция, многоводие).
Факторы риска для плода:
высокая перинатальная смертность;
врожденные аномалии (выше в 2 — 4 раза);
неонатальные осложнения;
риск развития сахарного диабета:
- 1,3% — если диабет 1 типа у матери,
- 6,1% — если диабет 1 типа у отца.
Тактика лечения СД в период беременности
В лечение СД при беременности основной целью является достижение нормогликемии, когда уровень глюкозы в крови не выходит за пределы физиологических колебаний (3,5-6,7 ммоль/л).
Принципы диетотерапии заключаются в исключении легкоусвояемых углеводов, дробном приеме пищи (5-6 раз с интервалом в 2-3 часа.) К продуктам, которые необходимо полностью исключить из рациона питания, относятся сахар, варенье, конфеты, выпечка, мороженное, фабричные соки, другие сахаросодержащие напитки, виноград, бананы. Диета назначается с учетом массы тела и должна содержать достаточное количество калорий (не менее 1700 ккал в сутки).50-55% рациона должно приходиться на углеводы, 20-25% на белки и 20% на жиры. Пища должна содержать достаточное количество клетчатки. Медленноусвояемые углеводы должны быть представлены картофелем, крупами (гречневой, пшенной, перловой, овсяной) и хлебом грубого помола. При расчете калорийности пищи удобно пользоваться эквивалентами «хлебной единицы». Для усвоения одной хлебной единицы (10-12 г углеводов) требуется 1-2 ед.инсулина [2,5,8,9].
Хлебная единица (ХЕ, углеводная единица) — условная единица, разработанная диетологами, используется для приблизительной оценки количества углеводов в продуктах: одна ХЕ равна 10-ти (без учёта пищевых волокон) или 12-ти граммам (с учётом балластных веществ) углеводов или 20 (25) г. хлеба.
Инсулинотерапия применяется при лечении СД с 1922 года, назначается эндокринологом. В течение 60 лет применялись инсулины, произведенные на основе поджелудочной железы коров и свиней. С 1985 года с использованием генной инженерии производят человеческий инсулин. По продолжительности действия все инсулины делятся на 4 группы: ультракороткого, короткого, средней продолжительности и длительного действия. Основной путь введения инсулина – подкожный. внутримышечное и внутривенное введение инсулина показано только при кетоацидозе. Различают традиционную и интенсивную (базис-болюсную) инсулинотерапию. Наиболее современный метод интенсивной инсулинотерапии – интенсивное подкожное введение инсулина с помощью специализированного дозатора (помповая инсулинотерапия) [2,9].
При СД 1 типа инсулинотерапия основной метод лечения. При отсутствии компенсации у беременных при СД 2 типа и ГСД на фоне соблюдения диеты назначается инсулинотерапия. Использование пероральных сахаропонижающих препаратов и бигуанидов во время беременности противопоказано из за их тератогенного действия. Перевод на инсулинотерапию у беременных с СД 2 требуется почти у 40% больных [8,15]. При ГСД необходимость в инсулинотерапии возникает в 10-30% случаев [13].
Алгоритм ведения беременных с сахарным диабетом
Соблюдение адекватной диеты:
- калорийность: 1 -и триместр — 30 ккал/кг ИМТ,
2 — 3-й триместры — 35—38 ккал/кг ИМТ;
- состав: белки — 15%, жиры – 30%,
углеводы — 55% (в основном, сложные).
потребление белка 1,5 — 2,0 г/кг.
- таблетированные сахароснижающие препараты
Интенсивная инсулинотерапия генноинженерными человеческими инсулинами.
Регулярный самоконтроль гликемии c целью поддержания нормогликемии :
- гликемия натощак 3,5 — 5,5 ммоль/л;
- гликемия после еды 5,0 — 7,8 ммоль/л.
Контроль НbА1с каждый триместр; цель — ≤6,5%.
Наблюдение окулиста — осмотр глазного дна 1 раз в триместр.
Наблюдение гинеколога и диабетолога
(при каждом посещении измерение веса, АД, альбуминурии):
- до 34 нед беременности — каждые 2 нед;
- после 34 нед — еженедельно.
Состояние плода и новорожденного
Отрицательное влияние гипергликемии и кетонемии на ранних сроках беременности проявляется увеличением частоты пороков развития плода (диабетическая эмбриопатия). Частота пороков развития плода при СД 1 и 2 типа составляет 9,5%, при декомпенсированном диабете увеличивается до 20%. Наиболее часто встречаются пороки сердечно-сосудистой системы, анэнцефалия, атрезия ануса. В первые 9-12 недель беременности плод еще не вырабатывает собственный инсулин. Гипергликемия матери в этот период беременности обусловливает повышенный риск врожденных пороков развития. Повышенный уровень глюкозы в крови матери ведет к гипергликемии у плода и гиперсекреции его поджелудочной железой инсулина, что ведет к развитию симптомокосплекса – «диабетическая фетопатия», основным признаком которой является макросомия. Избыток инсулина приводит к увеличению размеров плода и плаценты, тормозит созревание ЦНС плода, сурфактантной системы в легких, коры надпочечников, кроветворной системы. При этом гипертрофия одних органов (сердца, надпочечников, печени, почек) может сочетаться с уменьшением размеров других (мозга, вилочковой железы). Кроме того, гиперинсулинемия плода угнетает синтез лецитина. Этим объясняется повышенная частота синдрома дыхательных расстройств, наблюдаемая у детей от матерей с диабетом. Если гипергликемия отмечается незадолго до родов, то после родов у ребенка возникают гипогликемии, причина которых — сохраняющаяся высокая инсулинемия при внезапном прекращении потока глюкозы, который до этого поступал через пупочную вену от матери. Поэтому сразу после рождения ребенок нуждается во вливании глюкозы. Поскольку эти гипогликемии могут быть затяжными, в большинстве случаев необходимо наблюдать ребенка от матери с диабетом на протяжении нескольких дней в неонатологическом отделении.
При УЗИ на диабетическую фетопатию указывает двойной контур тела, возникающий вследствие избыточного отложения подкожного жира.
Достижение и поддержание нормогликемии до и на протяжении всей беременности значительно снижает частоту пороков развития и перинатальных осложнений плода.
Тактика родоразрешения
Оптимальный срок — 38 — 40 нед.
Оптимальный метод — программированные роды через естественные родовые пути с тщательным контролем гликемии во время и после родов.
Показания к кесареву сечению:
- общепринятые в акушерстве;
- наличие выраженных или прогрессирующих осложнений диабета и беременности;
Наиболее частыми осложнениями в родах являются преждевременное излитие околоплодных вод (20-40%), слабость родовой деятельности (20-30%). В родах при наличии крупного плода имеется высокий риск травм родовых путей, дистоции плечиков и перелома ключицы. В день родов дозы инсулина необходимо снизить в 2-2,5 раза, в послеродовом периоде начиная с 3 суток, дозы инсулина увеличиваются [2,8,9].
Тактика ведения больных после родов
Снижение дозы инсулина.
Грудное вскармливание (предупредить о возможном развитии гипогликемии!).
Контроль компенсации, осложнений, веса, АД.
- При ГСД : реклассификация состояния углеводного обмена матери не позднее, чем через 6 нед. после родов (при нормальных цифрах гликемии — повторные обследования 1 раз в 3 года; при выявлении нарушенной толерантности к углеводам -1 раз в год).
контрацепция 1,0—1,5 года
Особенности течения
С момента зачатия и до родов будущая мама должна быть под контролем врачей, при необходимости сразу обратиться за помощью. Диабет — это испытание, которое во время вынашивания усиливает свои неприятные моменты:
- На первом месте среди отрицательных ощущений при беременности, во время диабета 1 типа — это токсикоз, есть риск развития кетоацидоза. Чаще дискомфорт начинается с самых первых недель.
- Из-за нарушения содержания сахара в крови может возникнуть гипогликемия.
- У женщин повышается риск развития заболеваний: нейропатий, нефропатии.
- Возможны кровотечения, срывы беременности в трех триместрах.
- Из-за токсикоза после инъекции инсулина может понадобиться повторить укол. Необходимые элементы выходят из организма с рвотными массами.
- Обязательно нужно следить за дозировкой вводимого препарата.
Профилактика гестационного диабета
К сожалению, нет стопроцентно эффективных мер, которые защитили бы от этого заболевания.
Но чем больше полезных привычек выработает женщина перед беременностью, тем легче пройдут вынашивание и роды:
- С первых дней беременности ешьте здоровую пищу: выбирайте продукты с высоким содержанием клетчатки и низким содержанием жиров. Сосредоточьтесь на овощах и цельнозерновых продуктах. Стремитесь к разнообразию и следите за размерами порций.
- Сохраняйте активность. Старайтесь уделять спорту по 30 минут каждый день. Совершайте ежедневные прогулки, катайтесь на велосипеде, занимайтесь плаванием.
- Планируйте беременность в здоровом весе и не набирайте больше, чем рекомендуется. Чрезмерно быстрый набор веса может повысить риск гестационного диабета.
Несмотря на то, что нет универсальной защиты от ГСД, благодаря здоровому образу жизни можно снизить риск его появления. Самое главное – вовремя обнаружить проблему и не дать ей развиться.
Автор:
Бактышев Алексей Ильич, Врач общей практики (семейный врач), врач ультразвуковой диагностики, главный врач
Дополнительные анализы
Глюкоза — источник энергии и роста для плода. При ее избыточном поступлении в организм будущего новорожденного начинаются проблемы. В каждом триместре беременная должна проходить такие анализы, как:
- обследование у нефролога, УЗИ мочеполовой системы;
- общий и развернутый анализ крови, уровень глюкозы натощак должен быть — до 6,1 ммоль/л. После еды через 2 часа — не более 7,4 ммоль/л. При показателе — выше 7%, зачатие вообще не рекомендуется.
- анализ мочи, 2 -3 раза в месяц;
- биохимия;
- коагулограмма;
- подсчет лейкоцитарной формулы;
- флюорография;
- ЭКГ;
- сдать анализ кала.
Роды при сахарном диабете
В конце срока, за месяц до предполагаемой даты родов, женщина проходит последнее обследование в стационаре, чтобы определить тип родоразрешения. Если разрешено рожать самостоятельно естественным путем, то они обычно проходят по одной схеме:
- Врач протыкает околоплодный пузырь.
- Вводится окситоцин, инсулин и при необходимости обезболивающее.
- За плодом наблюдают с помощью КГТ, врач контролирует уровень инсулина в крови роженицы.
Каждый случай рассматривается индивидуально.
Развитие плода
Главный и ответственный период — это начало развития плода. В первом триместре формируется большинство жизненно-важных органов. Ребенок еще не сформирован, поэтому активно питается за счет матери. Повышение в крови показателей глюкозы чревато развитием гипергликемии у будущего младенца. Также не менее подвержены патологиям органы нервной и сердечно-сосудистой систем.
С 12 недели беременности состояние матери и ребенка становиться лучше. У плода появляется своя поджелудочная железа, которая производит инсулин самостоятельно. Важно проводить необходимые анализы, чтобы контролировать уровень глюкозы в крови и предупредить нежелательные осложнения.
Самое страшное, что может случиться — это прерывание беременности, выкидыш, кровотечение. Также опасно развитие отклонений в развитии плода (заячья губа, отсутствие органов). Чтобы сохранить здоровье малыша и матери необходимо с серьезностью подойти к беременности и ее планированию. Сдавать анализы по расписанию врачей, не пренебрегать рекомендациями. При СД сложно выносить здорового малыша, но при желании и усилиях — это возможно. Главное в этом периоде — контроль глюкозы в крови. Осложнений при заболевании можно избежать.
Причины гестационного диабета
Точный механизм возникновения заболевания до сих пор не до конца ясен. Врачи склоняются к мнению, что гормоны, отвечающие за правильное развитие плода, блокируют выработку инсулина, что приводит к нарушению углеводного обмена. Во время беременности требуется больше глюкозы как для женщины, так и для ребенка. Организм компенсирует эту потребность, подавляя производство инсулина.
Есть и другие возможные причины гестационного диабета – например, аутоиммунные заболевания, разрушающие поджелудочную железу. В принципе, любая патология поджелудочной может увеличить риск диабета во время беременности.
Потребность в инсулине, как меняется курс терапии
Для каждого триместра потребность в препарате своя. В первом, третьем потребность в инсулине падает, во втором — повышается. Для каждой будущей матери индивидуально рассчитывается доза, тип инсулина на весь период беременности при инсулинозависимом диабете.
При соответствующем контроле уровня сахара в крови, коррекции количества вводимого инсулина, у малыша диабета не будет (но от предрасположенности к заболеванию никуда не деться). Так что оставлять без внимания новорожденного не следует.
Гинекологам клиники, где будут проходить роды, нужно заранее подготовиться к возможным осложнениям, неотложным ситуациям. Предусмотрев все варианты развития беременности и родов, можно избежать патологий.
Факторы риска гестационного диабета
- Возраст младше 18 и старше 30 лет.
- Несбалансированное питание с большим количеством быстрых углеводов.
- Вредные привычки (курение, злоупотребление алкоголем).
- Избыточный вес и ожирение. Лишний вес заведомо предполагает нарушение обменных процессов.
- Недостаток физической активности.
- Предыдущий гестационный диабет или преддиабет. Склонность к заболеваниям этого ряда не исчезает со временем.
- Синдром поликистозных яичников.
- Диабет у близкого родственника. Риск гестационного диабета увеличивается в два и более раз, если близкие родственники страдают любой формой диабета.
- Рождение ребенка более 4 кг ранее либо крупный плод во время текущей беременности.
- Раса. У европейской расы наименьший риск развития гестационного диабета, чаще всего от этой проблемы страдают темнокожие женщины.
К сожалению, ГСД может развиться и у совершенно здоровой женщины без факторов риска, поэтому нужно посещать врача и не пропускать рекомендованные скрининги.
Рекомендованная диета
Даже здоровая женщина обязана соблюдать режим правильного питания. Для беременных, которые страдают от сахарного диабета, еда, поступающая в организм особенно важна. Содержание в ней сахарозы исключается, как и прежде. Также будущая мама должна контролировать поступления углеводов и считать калории. Заболевание ослабляет организм женщины, процесс усвоения глюкозы может нарушиться еще больше.
Исключите из рациона питания:
- фруктовые соки;
- фаст-фуд;
- финики;
- макароны;
- жареную картошку;
- бананы;
- искусственные напитки (исключить все газированные);
- молоко и др.
Терапия диабета при гестации
Терапия сахарного диабета при вынашивании ребёнка включает прием инсулина и определенную диету. Лекарство и дозировки пропишет лечащий врач.
Правила питания:
- снижение потребляемое количество углеводов, а белки нужно увеличить;
- в сутки нужно съедать не менее 2000-2200 килокалорий, при избыточном весе – 1600-1990 килокалорий;
- сладости под запретом;
- дробное питание, примерно 8 раз в день;
- необходимо употреблять витамины А, В, С, Д.
Дополнительно нужно пить специальные травяные чаи: из листьев черники, семян льна, зеленой фасоли. Если нет противопоказаний, то необходимо заниматься физическими упражнениями. Они отлично тонизируют организм, улучшают самочувствие и подготавливают связки к родам.
Диабет и мужское бесплодие
Согласно статистическим данным, бесплодие у мужчин, страдающих диабетом, развивается примерно в 30% случаев.
При диабете утолщаются стенки сосудов (в том числе и мелких – капилляров), происходят изменения в свертывающей системе крови, замедляется кровоток. Вследствие нарушения кровообращения в малом тазу возможно развитие импотенции, поскольку для эрекции требуется прилив крови (порядка ста пятидесяти миллилитров). Помимо этого, длительно существующий диабет может приводить к автономной диабетической нейропатии, то есть поражению нервов периферической нервной системы, которые отвечают в том числе за эрекцию.
Диабетическая нейропатия также является причиной возникновения ретроградной эякуляции — заброса спермы в обратном направлении – в мочевой пузырь. Происходит это в связи с нарушением мышечного тонуса сфинктера мочевого пузыря. Если он находится в расслабленном состоянии, то эякулят направляется по пути наименьшего сопротивления — в обратном направлении.
Помимо этого, причиной развития мужского бесплодия при диабете является снижение тестостерона. Собственно, причинно-следственная связь такова: снижение выработки тестостерона является одной из причин ожирения, а лишний вес — одним из факторов риска развития диабета у мужчин. При этом под воздействием ароматазы – фермента, который присутствует в жировой ткани – тестостерон преобразуется в женский гормон эстрадиол. Недостаточный уровень тестостерона негативно влияет на репродуктивную функцию мужчину, ухудшая процесс сперматогенеза (образования и созревания сперматозоидов).
Результаты исследований доказывают, что у мужчин, страдающим диабетом, чаще обнаруживаются повреждение ДНК сперматозоидов.
Лечение бесплодия у мужчин, страдающих диабетом
Лечение мужского бесплодия при сахарном диабете может предполагать различные методы, в том числе и применение ЭКО+ИКСИ. В частности, при азооспермии, обусловленной ретроградной эякуляцией, половые клетки могут быть получены из мочи пациента. В дальнейшем эмбриолог выбирает сперматозоид с наилучшими характеристиками и помещает его внутрь яйцеклетки.
Пациентам с диагнозом «сахарный диабет» необходимо пройти полное обследование, на основании которого врач сможет назначить оптимальную в данном случае схему лечения бесплодия.
Если у Вас возникли какие-либо вопросы, вы можете задать их врачам Нова Клиник. Записаться на прием к специалистам можно по телефону, указанному на сайте, или воспользовавшись кнопкой записи.