- Как снизить сахар в крови
- Признаки и опасность повышенного уровня сахара
- Коррекция рациона
- Изменение образа жизни
- Экспресс-способы снижения сахара в крови
- Переход на здоровые заменители сахара
Уровень глюкозы (сахара) в крови — серьезный маркер здоровья и самочувствия, и вредные простые углеводы опасно повышают его. Отказаться от них помогают сахарозаменители, которые выпускаются под . Но что делать, если уровень глюкозы уже повышен и как снизить сахар в крови? Отвечаем на актуальные вопросы в статье.
Признаки и опасность повышенного уровня сахара
Снижать уровень сахара и контролировать показатели глюкозы необходимо не только больным диабетом. Эта патология встречается при других эндокринных нарушениях, требующих немедленных действий, помощи специалиста и ежедневного внимания.
Глюкоза растет из-за стрессов, ожирения, нарушения работы печени, иммунной системы, злоупотребления алкоголем и множества других причин. Ее высокий уровень — серьезный стресс для поджелудочной железы. Она не справляется с нагрузкой, отчего в организме глобально нарушается обмен веществ, развиваются опасные заболевания, включая преддиабет и диабет.
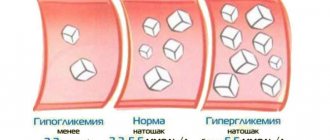
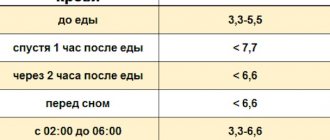
Нормальный показатель сахара в крови для взрослого — 3,3-5,5 ммоль/литр натощак и до 6,6 ммоль/литр после еды.
Если параметр растет, человек становится слабым, быстро устает, у него начинаются головокружения, болит голова, необоснованно и сильно «скачет» вес, ухудшается зрение. Другие признаки необходимости понизить сахар — частые мочеиспускания, кожный зуд, появление на языке белого налета, постоянная жажда.
При этих симптомах необходимо принять меры и как можно быстрее обратиться к врачу. Превышение порога сахара в крови может привести к опасным патологиям, среди которых:
- диабет и его осложнения — кетоацидоз, гипергликемическая кома;
- опасные патологии зрения — глаукома, катаракта, полная слепота;
- почечная недостаточность;
- инфаркт, инсульт и атеросклероз сосудов.
Виды секретагогов
В эндокринологической практике секретагоги используются более полувека. Медикаменты обладают выраженным сахароснижающим эффектом, однако вызывают немало побочных проявлений. В первую очередь, некорректное применение секретагогов угрожает гипогликемическим кризом.
Длительное лечение провоцирует тафилаксию (привыкание и снижение терапевтической результативности). Агрессивное воздействие таблеток со временем приводит к гибели клеток и эндогенной дисфункции поджелудочной железы. Группа представлена двумя видами препаратов, схожими по действию.
Производные сульфонилмочевины
| Фармакологическое действие | Побочные эффекты и противопоказания | Основные принципы фармакодинамики | Дополнительно |
| Принуждают клетки поджелудочной железы синтезировать повышенное количество инсулина, угнетают активность фермента, расщепляющего инсулин (инсулиназы), тормозят формирование молекул глюкозы из аминокислот (глюконеогенез), замедляют распад жиров | Гипогликемия, изменение состава крови, эпидермический дерматит, затрудненное и болезненное пищеварение, нарушение микрофлоры кишечника. Не применяются в перинатальный и лактационный периоды, при хронических болезнях почечного аппарата, печени и щитовидной железы | Связь с белками составляет около 97%, предельной концентрации в организме лекарства достигают через 4 часа после приема. Выведение осуществляется почками | При долгосрочном применении убивают клетки поджелудочной железы, в результате чего диабетика переводят на инсулиновые инъекции. Провоцируют полигафию (повышенный аппетит), что приводит к набору избыточной массы тела |
Меглитиниды, или производные бензойной кислоты
| Фармакологическое действие | Побочные эффекты и противопоказания | Основные принципы фармакодинамики | Дополнительно |
| Стимулируют клетки поджелудочной железы к активной выработке инсулина, замедляют глюконеогенез и расщепление липидов | Гипогликемия, аллергии, дисфункции печени и почек. Противопоказаны при ювенильном диабете, в период вынашивания и кормления ребенка | Максимальная активность наблюдается спустя 30 минут, биотрансформацию проходят в печени | Действуют краткосрочно, но агрессивно |
Коррекция рациона
Для поддержания глюкозы в пределах нормы и снижения ее уровня нужно в первую очередь скорректировать рацион — исключить или серьезно ограничить пищу, из-за которой растет уровень сахара. Это:
- сахаросодержащие сладости и продукты — выпечка, кондитерские изделия, газированные напитки, соки и джемы промышленного производства;
- блюда, содержащие простые углеводы — макароны, хлеб из белой муки, сладкие фрукты и мед, картофель;
- консервы и обработанные мясные продукты — колбаса, ветчина;
- промышленные соусы, соленья, жирное мясо.
Необходимо отдавать предпочтение продуктам, снижающим сахар в крови. Их отличие — низкий гликемический индекс (меньше 20-30) и содержание веществ, нормализующих глюкозу. Это в первую очередь зеленые овощи. Капуста, шпинат, кабачки, огурцы, спаржа, сельдерей и разнообразная зелень замедляют всасываемость глюкозы и нормализуют метаболизм.
Также полезна и корица. Она воздействует на сахара в организме напрямую, нормализует белковый обмен, улучшает работу поджелудочной железы. Преодолеть гликемию помогают и другие специи — пажитник и розмарин, (они снижают объем «плохого» холестерина в организме), лавровый лист, имбирь, куркума и гвоздика.
Также в рацион нужно добавить ряд других продуктов:
- овощи с низким гликемическим индексом — лук, репу, топинамбур, тыкву, свеклу, редис;
- крупы и бобовые — гречку, горох, чечевицу;
- фрукты и ягоды — кислые и кисло-сладкие яблоки, цитрусовые, черную смородину, вишню, чернику и клюкву;
- источники полезных жиров — авокадо, семечки подсолнечника, оливковое масло, лосося и сардины;
- орехи (понемногу) — миндаль, фундук, грецкие орехи, кешью;
- цельнозерновой хлеб – снижает уровень «плохого» холестерина, имеет низкий гликемический индекс и содержит меньше углеводов, чем обычный;
- овсяные отруби – за счет бета-глюканов в составе они снижают уровень глюкозы, инсулина и липидов в крови;
- чеснок – он содержится во многих лекарствах и пищевых добавках для диабетиков, так как существенно снижает уровень сахара в крови и улучшает чувствительность к инсулину.
Группы гипогликемических лекарств
Таблетированные средства, снижающие уровень глюкозы в крови, подразделяются на несколько групп. Классификация медикаментов обусловлена их воздействием на биохимические процессы, связанные с образованием и расходом инсулина и глюкозы. В зависимости от стадийности диабета, индивидуальных особенностей пациента и терапевтической динамики, эндокринолог назначает препараты одной группы или комбинационное лечение разными противодиабетическими таблетками.
Выделяют четыре основные группы таблеток для терапии инсулинорезистентного сахарного диабета:
- Производные сульфонилмочевины и производные бензойной кислоты (меглитиниды). Медикаменты объединены в группу секретагогов, стимулирующих поджелудочную железу к активному производству инсулина.
- Производные гуанидина (бигуаниды) и глитазоны (иначе тиазолидиндионы). Являются представителями группы сенситайзеров, действие которых направлено на восстановление чувствительности клеток и тканей организма к инсулину.
- Ингибиторы альфа-глюкозидаз. Препараты не влияют на выработку и усвояемость инсулина. Их задачей является торможение ферментационных процессов, вследствие чего замедляется поглощение глюкозы системным кровотоком.
- Ингибиторы дипептидилпептидазы (ДПП-4). Стимулируют производство гормона поджелудочной железы и тормозят синтез глюкагона (антагониста инсулина), посредством блокирования веществ ДПП, разрушающих пищеварительные гормоны (инкретины).
Список таблеток по групповой принадлежности
| Секретагоги | Производные сульфонилмочевины | Диабетон, Гликвидон, Гликлазид, Глимепирид, Манинил, Амарил, и др. |
| Производные бензойной кислоты | Новонорм, Старликс, Репаглинид, Натеглинид. | |
| Сенситайзеры | Производные гуанидина | Сиофор, Глюкофаж, Диаформин, Гликомет, Метформин |
| Тиазолидиндионы | Авандия, Актос, Розиглитазон, Пиоглитазон | |
| Ингибиторы альфа-глюкозидаз | Глюкобай, Миглитол | |
| Ингибиторы дипептидилпептидазы | Янувия, Галвус Онглиза | |
| Комбинированные средства (сенситайзеры и ингибиторы дипептидилпептидазы) | Янумет, Галвусмет | |
Дозировку и схему приема таблеток лечащий эндокринолог определяет индивидуально для каждого пациента.
Дополнительно
Кроме таблеток, в лечении сахарного диабета используются новейшие сахароснижающие лекарства в форме шприц-ручки — инкретины (глюкагоноподобный пептид-1 и глюкозозависимый инсулинотропный полипептид). Это представители гормонов желудочно-кишечного тракта.
Их активный синтез происходит во время поступления в организм пищи. Биохимическое действие основано на усилении выработки инсулина и торможении производства глюкагона. В результате применения инкретинов удается избежать повышения уровня глюкозы. В России применяются два вида препаратов данной категории: Баета и Виктоза.
Инкретины выпускаются европейскими фармакологическими компаниями Баета — Astrazeneca UK Limited (Великобритания) и Виктоза — Novo Nordisk (Дания)
Лекарственные средства не оказывают негативного воздействия на почки, печень и другие органы гепатобилиарной системы. Регулярное использование препаратов способствует снижению массы тела, что особенно важно для диабетиков, страдающих ожирением.
Баета и Виктоза не назначаются при печеночной и почечной недостаточности, прогрессирующем диабетическом кетоацидозе, в период вынашивания и кормления малыша. Побочных эффектов от приема лекарств немного. Они могут быть связаны с индивидуальными аллергическими реакциями (покраснение кожи в области инъекции), или тяжестью в эпигастральной области.
Изменение образа жизни
Кроме коррекции списка продуктов, важно изменить повседневный режим. Уровень глюкозы снизит отказ от курения и чрезмерного потребления алкоголя — привычек, опасных для поджелудочной железы. Важно пить в день не менее 1,5-2 литров воды, включая травяные сборы, зеленый чай, отвар липы, чтобы эффективнее выводить из организма сахаристые соединения.
Желательно «разбить» весь суточный объем пищи на порции и есть понемногу, но чаще. Оптимально — пять раз в день, включая два небольших перекуса. Правильный сон, контроль эмоционального здоровья снижают стресс, а следовательно — уровень глюкозы.
Добавьте в вашу жизнь спорт. Чем больше человек двигается, тем эффективнее организм тратит глюкозу. Можно выбрать один из видов нагрузки, рекомендованных врачами:
- плаванье;
- йога, пилатес, спокойная гимнастика наподобие тай-чи;
- катание на велосипеде или роликах;
- небыстрый бег трусцой;
- пешие прогулки, «шведская» ходьба (со специальными палками).
Ингибиторы дипептидилпептидазы (ДПП-4)
Лекарственные средства снижают глюкозный уровень в крови посредством стимуляции гормонов пищеварительного тракта инкретинов (глюкагоноподобный пептид-1 и глюкозозависимый инсулинотропный полипептид). Ингибиторы не оказывают постоянного давления на поджелудочную железу, производство инсулина происходит только при пищеварении (в моменты повышения сахара), а не постоянно, как при приеме других гипогликемических препаратов.
Таким образом, удается понизить уровень глюкозы, поддерживать стабильную гликемию и гликозилированный гемоглобин. При этом не перегружая клетки поджелудочной железы. Наивысшей активности действие медикаментов достигает через три часа, биодоступность составляет более 85%. Процесс выведения осуществляется почечным аппаратом.
Ценным свойством ингибиторов является отсутствие их влияния на аппетит и массу тела. Лекарства противопоказаны пациентам с инсулинозависимым типом диабета, при развитии кетоацидоза, при обострении хронических воспалительных процессов органов ЖКТ (желудочно-кишечного тракта).
Комбинированные средства
В лечении сахарного диабета применяется сочетание ДПП-4 с Метформином (сенситайзером). Для удобства приема фармакологические компании разработали комбинированные таблетки Янумет и Галвусмет. Комбинация Метформина и ингибиторов дипептидилпептидазы имеет разное соотношение.
Правильную дозировку таблеток может определить только эндокринолог. Параллельно с гипогликемическими препаратами диабетикам назначаются БАДы, позитивно влияющие на усваивание углеводов при нарушенном обмене веществ.
Экспресс-способы снижения сахара в крови
Если нужно уменьшить глюкозу как можно быстрее, за неделю-день, не принимайте никаких медикаментов без рекомендации врача. Вместо них, можно прибегнуть к безопасным продуктам и рецептам, доступным в домашних условиях:
- отвар цикория натощак (им рекомендуют заменить кофе) — сухой сбор заливают кипятком и настаивают до двух часов;
- настой шиповника — сушеные или свежие ягоды заливают кипятком и настаивают 10-12 часов;
- овсяное «молоко» — стакан отрубей или натуральных хлопьев заливают литром кипятка, настаивают 10-12 часов (желательно в термосе) и пьют натощак не менее трех раз в неделю;
- нежирный кефир с корицей (щепотка на стакан жидкости) — натощак плюс за час до ночного сна;
- квашеная капуста и ее сок — его можно пить по 1/3 стакана несколько раз в неделю;
- настой липового цвета, листьев черной смородины, крапивы, лаврового листа или боярышника — их заливают кипятком, настаивают полчаса и пьют по 100-150 мл перед приемами пищи.
Итоги
Гипогликемические таблетированные препараты допускаются к использованию только по рекомендации врача. Для больных сахарным диабетом второго типа разработаны индивидуальные схемы приема и дозы лекарств. Снизить уровень глюкозы в крови помогают таблетки нескольких фармакологических групп:
- секретагоги (производные сульфонилмочевины и меглитиниды);
- сенситайзеры (бигуаниды и глитазоны);
- ингибиторы альфа-глюкозидаз;
- ингибиторы ДПП-4.
Новейшими медикаментами являются инкретины, выпускающиеся в форме шприц-ручки.
Переход на здоровые заменители сахара
Чтобы не ограничивать себя в сладком и не испытывать из-за этого стресс, который повышает уровень глюкозы, стоит перейти на сахарозаменители — обязательно безуглеводные, с низким гликемическим индексом.
Выбор заменителей сахара достаточно большой. Важно понимать, что далеко не все из них полезны. Так искусственный сахарозаменитель может вызвать аллергию или пищевое расстройство. В большинстве синтетических добавок содержатся канцерогены, которые влияют на гормональный фон, общее самочувствие. При злоупотреблении ими могут возникать головные боли, беспричинные перепады настроения.
Мы рекомендуем включать в рацион натуральные добавки, чтобы свести к минимуму риск осложнений при диабете. Один из них — стевия, натуральный некалорийный подсластитель, не содержащий углеводов. Врачи официально рекомендуют ее в качестве средства для улучшения самочувствия при диабете. Замена сахара на стевию в повседневном рационе позволит снизить дневную калорийность на 25%.
Купить стевию
В этом подсластителе содержатся дитерпеновые гликозиды, витамины и другие компоненты для эффективной коррекции уровня глюкозы. Продукты на основе экстракта «медовой травы» нормализуют углеводный обмен, всасываемость сахаров и полезны для профилактики и терапии диабета.
Подсластители нашей торговой марки имеют практически нулевую калорийность и, благодаря многоступенчатой очистке, не горчат. Их сладость по отношению к сахару составляет до 400:1. С продуктами нашей марки вы сможете эффективнее понижать уровень глюкозы, хорошо себя чувствовать, оставаться здоровым и бодрым.
ЗВОНИТЕ ПО ТЕЛЕФОНУ +7 499 390 31 53 или
Клинический фармаколог в помощь эндокринологу: выбор пероральной сахароснижающей терапии
В настоящее время имеется широкий арсенал стационарных и амбулаторных средств, способных воздействовать практически на все известные звенья патогенеза сахарного диабета (СД) 2-го типа. Существует множество их классификаций, среди которых разделение по основному эффекту, по точкам приложения, по механизму действия, по длительности и т. д.
Выделяют гипогликемические средства и антигипергликемические средства. Целью гипогликемических препаратов (производные сульфонилмочевины и меглитиниды) является стимуляция синтеза эндогенного инсулина, в результате чего среди положительных сторон лечения происходят и отрицательные события: прибавка в весе и увеличение риска развития гипогликемических состояний.
Антигипергликемические препараты (ингибиторы α-глюкозидаз, бигуаниды, тиазолидиндионы, инкретиномиметики) улучшают периферическую утилизацию глюкозы, но не оказывают стимулирующего действия на β-клетки поджелудочной железы. Благодаря этому уровень инсулина в крови не повышается и снижения глюкозы в крови ниже нормы не происходит [1].
Сахароснижающие средства, влияющие на тонкую кишку, препятствуют полному всасыванию углеводов в кишечнике за счет ингибирования ферментов α-глюкозидаз, влияющих на поджелудочную железу (секретогены), — заставляют ее β-клетки выделять эндогенный инсулин, а влияющие на гепатоциты, жировую и другие периферические ткани (сенситайзеры) — увеличивают чувствительность органов-мишеней к инсулину.
Примерами секретогенных сахароснижающих лекарственных средств являются препараты сульфонилмочевины (глибенкламид, гликлазид, глимепирид) и прандиальные регуляторы глюкозы — меглитиниды (натеглинид, репаглинид). Сенситайзеры представлены бигуанидами (метформин) и тиазолидиндионами (пиоглитазон, росиглитазон).
Относительно новым классом сахароснижающих препаратов являются инкретиномиметики (вилдаглиптин, саксаглиптин, эксенатид, лираглутид), инсулинотропное действие которых является глюкозозависимым и реализуется только при повышенном уровне гликемии. При достижении нормогликемии концентрация инсулина возвращается к базальному уровню, что способствует снижению риска развития гипогликемии на фоне приема данных лекарственных средств. Механизм действия этих препаратов является глюкозозависимым и не нарушает нормального глюкагонового ответа на гипогликемию [2]. Основные классы пероральных сахароснижающих препаратов и механизмы их действия представлены в табл. 1 и на рис. 1.
Перед читателем десятки наименований лекарственных средств, принадлежащих к разным фармакологическим группам, обладающим своим механизмом действия, доказательной базой и стоимостью. При таком обилии лекарств, в рамках короткого режима общения с пациентом, а также в условиях коморбидности и вынужденной полипрагмазии, выбор нужного медикамента в адекватном режиме дозирования сделать очень нелегко — практически невозможно, что диктует необходимость в обозначении клинико-фармакологических ниш данных препаратов, а также их преимуществ и недостатков (рис. 2–8).
Ингибиторы a-глюкозидазы должны применяться в основном с целью профилактики сахарного диабета 2-го типа у пациентов с начальными проявлениями инсулинорезистентности. Кроме того, они являются препаратами выбора для лиц с предиабетом, сопровождающимся именно постпрандиальной гипергликемией при нормальных тощаковых уровнях (снижение уровня HbA1c на 0,5–0,8%).
Показаниями для назначения глинидов являются сахарный диабет 2-го типа при неэффективности диеты и физических нагрузок. Также они предназначены для преимущественного снижения постпрандиальной гипергликемии (снижение уровня HbA1c на 0,5–1,5%).
Клиническая ниша для назначения глитазонов (тиазолидиндионов) сводится к сахарному диабету 2-го типа, в качестве монотерапии или в комбинации с препаратом сульфонилмочевины, бигуанидами или инсулином при отсутствии эффекта от диетотерапии, физических упражнений и монотерапии одним из вышеперечисленных средств (снижение уровня HbA1c на 0,5–1,4%).
Бигуаниды являются препаратами выбора как для лиц с предиабетом, сопровождающимся тощаковой гипергликемией и с нормальным уровнем сахара после еды, что косвенно свидетельствует об инсулинорезистентности, так и для пациентов с сахарным диабетом 2-го типа. Их назначение возможно в виде монотерапии и в комбинациях прежде всего с секретогенами (когда последние не дают полной коррекции гипергликемии) и с инсулином (при наличии инсулинорезистентности) (снижение уровня HbA1c на 1–2%).
Назначение производных сульфанилмочевины, как правило, ассоциировано с наличием СД 2-го типа в тех случаях, когда диета и физические нагрузки, назначение ингибиторов α-глюкозидаз и бигуанидов оказались неэффективными (снижение уровня HbA1c на 1–2%).
Препараты с инкретиновой активностью (рис. 7), влияющие преимущественно на ГПП1, назначаются при СД 2-го типа в качестве дополнения к терапии бигуанидами, производными сульфонилмочевины, тиазолидиндионами в случае неадекватного гликемического контроля (снижение уровня HbA1c на 0,8–1,8%).
Другая разновидность инкретиномиметиков — препараты, влияющие на ДПП4 (рис. 8), которые целесообразно назначать при сахарном диабете 2-го типа в качестве монотерапии в сочетании с диетотерапией и физическими упражнениями; в комбинации с бигуанидами в качестве начальной медикаментозной терапии при недостаточной эффективности диетотерапии и физических упражнений; а также в составе двухкомпонентной комбинированной терапии с бигуанидами, производными сульфонилмочевины, тиазолидиндионами или инсулином в случае неэффективности диетотерапии, физических упражнений и монотерапии этими препаратами (снижение уровня HbA1c на 0,5–1,0%).
Механизм действия ингибиторов ДПП4 максимально приближен к естественным процессам, происходящим в здоровом человеческом организме. Под их действием происходит уменьшение частоты защитных перекусов, которые пациенты употребляют во избежание гипогликемий, уменьшение всасывания жира из кишечника, повышение расхода энергии, а также повышение окисления липидов во время приема пищи [3]. Кроме того, при СД в результате повышенного апоптоза β-клетки теряют свою массу, что выражается в значительных нарушениях их функций, основной из которых является синтез инсулина. Физиологичное действие данной группы препаратов поддерживает жизнеспособность β-клеток поджелудочной железы, увеличивает их массу на 75% и на 65% уменьшает апоптоз [4]. Сравнение основных представителей ингибиторов ДПП4 представлено в табл. 2.
Сердечно-сосудистые эффекты ингибиторов ДПП4 сводятся к уменьшению ремоделирования миокарда, улучшению функции эндотелия, снижению атерогенных фракций липопротеидов, снижению артериального давления (АД), уменьшению симптомов недостаточности кровообращения, защите миокарда от ишемии, а также к функциональному восстановлению миокарда после ишемии и увеличению числа рецепторов к инсулину в кардиомиоцитах [5]. Кардиометаболизм ингибиторов ДПП4 представлен в табл. 3.
Сводные данные, отражающие преимущества и недостатки основных классов сахароснижающих препаратов, представлены в табл. 4.
Как видно из представленной таблицы:
- при сердечно-сосудистых заболеваниях пациентам следует избегать препаратов с высокой вероятностью развития гипогликемии, которая может оказаться весьма опасной для них;
- больным с избыточной массой тела необходимо назначать сахароснижающие препараты, не способствующие дальнейшей прибавке веса;
- при лечении женщин детородного возраста следует принимать во внимание возможность беременности, при которой таблетированные сахароснижающие препараты противопоказаны;
- все таблетированные сахароснижающие препараты противопоказаны лицам с диабетическим кетоацидозом;
- у больных алкогольной висцеропатией и циррозом печени выбор сахароснижающей терапии должен основываться на особенностях метаболизма препарата, а также длительности его действия;
- у пациентов с ХБП (в т. ч. в результате диабетической нефропатии) коррекцию гликемии следует осуществлять под контролем скорости клубочковой фильтрации (СКФ).
Невозможность поддержания компенсации углеводного обмена у пациентов на монотерапии, а также высокий риск развития острых и хронических осложнений сахарного диабета у коморбидных больных являются достаточными основаниями для проведения комбинированного лечения. В случае комбинированной сахароснижающей терапии улучшение эффективности лечения является следствием сложения механизмов действия препаратов (например, секретогенов и сенситайзеров) [6]. Комбинированная терапия сопровождается улучшением качества жизни больных и хорошо переносится ими, что связано с параллельным воздействием на разные звенья патогенеза СД и с уменьшением количества одномоментного приема таблетированных препаратов при одновременном улучшении компенсации углеводного обмена (рис. 9).
Однако эволюция пероральных сахароснижающих средств продолжается — еще в ноябре 2012 г. в Европе был одобрен первый представитель новейшего класса пероральных ингибиторов натрий-глюкозного котранспортера 2-го типа (SGLT2) — дапаглифлозин, а в марте 2013 г. Управление по контролю за продуктами питания и лекарственными средствами (Food and Drug Administration, FDA) одобрило канаглифлозин для лечения взрослых пациентов с сахарным диабетом 2-го типа. В американские, европейские и азиатские регуляторные органы также поданы заявки на регистрацию эмпаглифлозина, ипраглифлозина и лузеоглифлозина, масштабные исследования которых продолжаются в настоящее время.
Механизм их действия заключается в следующем. Из-за активной системы реабсорбции эта глюкоза практически полностью реабсорбируется в проксимальном канальце нефрона. Моча, поступающая в петлю Генле, свободна от глюкозы. Повышение концентрации глюкозы в плазме крови приводит к увеличению ее фильтрации в клубочках. При увеличении скорости поступления глюкозы в проксимальный каналец выше 260–350 мг/мин/1,73 м2, например у пациентов с СД, избыток глюкозы превышает реабсорбтивный потенциал, и она начинает выделяться с мочой. У здорового взрослого человека это соответствует концентрации глюкозы в крови около 10–11 ммоль/л (180–200 мг/дл). Поскольку глюкоза не способна свободно проникать через клеточную мембрану, то во всасывании ее в кишечнике и реабсорбции в почках участвуют натрийзависимые переносчики глюкозы (SGLT1 и 2) [7]. Соответственно, ингибиторы SGLT снижают концентрацию глюкозы в крови за счет стимуляции ее выведения с мочой.
Мнение экспертов по поводу зарегистрированных ингибиторов SGLT2, ставших альтернативой метформину, в том числе в случае его непереносимости, неоднозначно. С одной стороны, препараты этого класса предлагают новые возможности в лечении СД: прежде всего новый, не зависимый от инсулина механизм действия, отсутствие негативного влияния на массу тела и даже небольшое ее снижение, благоприятные фармакокинетические свойства и в целом хорошую переносимость [8]. С другой стороны, механизм действия ингибиторов SGLT2 направлен на клинические проявления СД, а не на его причину [9]. Вследствие угнетения SGLT2 степень глюкозурии зависит от функции почек, а поскольку у больных СД она снижается по мере прогрессирования заболевания, эффективность этих препаратов в отдаленном периоде остается неизвестной. Кроме того, присутствие глюкозы в моче всегда рассматривалось как нежелательное явление, и многие врачи не готовы назначать лекарственные средства, вызывающие глюкозурию. Последняя является и причиной наиболее распространенных побочных эффектов — инфекций мочевыводящих путей и грибковых поражений гениталий [10].
Клинико-фармакологические ниши данного класса препаратов расставит время, а ответы на многие вопросы должны развеять результаты клинических исследований этих лекарств, однако уже сегодня не вызывает сомнений постулат, гласящий о том, что, выбирая сахароснижающий препарат, врачу необходимо помнить, что в каждом конкретном случае адекватная терапия СД возможна только при учете возраста, пола, гендерных особенностей, массы тела пациента, а также этиологических и патогенетических механизмов развития заболевания.
Литература
- De Fronzo R. Pharmacologic therapy for type 2 diabetes mellitus // Ann Inter Med. 1999; 131: 281–303.
- Дедов И. И., Шестакова М. В. Инкретины: новая веха в лечении сахарного диабета 2-го типа. М., 2010. С. 55–62.
- Rosenstock J. Comparison of vildagliptin and rosiglitazone monotherapy in patients with type 2 diabetes: double-blind, randomized trial // Diabetes Care. 2007, 30 (2): 217–223.
- Matikainen N. Vildagliptin therapy reduces postprandial intestinal triglyceride-rich lipoprotein particles in patients with type 2 diabetes // Diabetologia. 2006, 49: 2049–2057.
- Duttaroy A. The DPP-4 inhibitor vildagliptin increases pancreatic beta-cell neogenesis and decreases apoptosis / Poster № 572 presented at ADA, 2005.
- Балаболкин М. И., Клебанова Е. М., Креминская В. М. Комбинированная сахароснижающая терапия и возможность достижения длительной компенсации углеводного обмена у больных сахарным диабетом 2-го типа // Русский медицинский журнал. 2007, № 17, с. 492–496.
- Hardman T. C., Dubrey S. W. Development and Potential Role of Type-2 Sodium-Glucose Transporter Inhibitors for Management of Type 2 Diabetes // Diabetes Ther. 2011; 2 (3): 133–145.
- Experts Express Mixed Thoughts on Canagliflozin Approval. Medscape Medical News. Apr 18, 2013. https://www.medscape.com/viewarticle/782712.
- Kim Y., Babu A. R. Clinical potential of sodium-glucose cotransporter 2 inhibitors in the management of type 2 diabetes // Diabetes Metab Syndr Obes. 2012; 5: 313–327.
- Ушкалова Е. А. Новый класс антидиабетических препаратов — ингибиторы натрий-глюкозных котранспортеров // Фарматека. 2013, № 16, с. 33–36.
А. С. Скотников*, 1, кандидат медицинских наук М. Г. Селезнёва**
* ГБОУ ВПО Первый МГМУ им. И. М. Сеченова, Москва ** ГБУЗ ГКБ № 5 ДЗМ, Москва
1 Контактная информация
Мед и продукты пчеловодства
Сахарный диабет, вопреки распространенному мнению, не является противопоказание к употреблению меда в качестве лечебного средства. Мед обладает регенеративными, противовоспалительными, антибактериальными свойствами, укрепляет иммунитет, сердце и сосуды. Диабетикам разрешается в небольших количествах. Предпочтение следует отдать сортам с наименьшим гликемическим индексом (акациевый, каштановый, гречишный).
Для приготовления лекарства используется жидкий вариант продукта. Мед рекомендуется употреблять не в чистом виде, а в сочетании с орехами или продуктами пчеловодства (прополис, пчелиный подмор). Смесь меда и прополиса – это эффективное средство для стимуляции внутрисекреторной деятельности поджелудочной железы. Десять граммов прополиса измельчить и растворить на водяной бане, смешать с 200 гр. меда.
Для ежедневного приема достаточно 1 чайной ложки. Смесь следует не глотать, а медленно рассасывать. Пчелиный подмор содержит мощный антиоксидант хитозан, ускоряющий процессы регенерации. Водочная настойка из умерших пчел готовится из расчета 1:1. Настаивать следует 30 дней в темном месте. Добавлять в медовую воду (250 мл воды, по чайной ложке меда и настойки).
Перед применением пчелиного подмора необходимо посоветоваться с врачом. Медолечение противопоказано в стадии декомпенсации диабета
Способы нормализации гипергликемии
Состояние острой гипергликемии у больных диабетом купируется в условиях стационара. Экстренная врачебная помощь и последующее лечение позволяют предупредить развитие диабетической комы. Если уровень сахара повышен не критично и состояние не является неотложным, диабетики применяют традиционные лекарства для стабилизации гликемии: таблетированные сахароснижающие препараты при инсулиннозависимом типе заболевания, инъекции медицинского инсулина при диабете 1 типа.
Кроме медикаментозных средств, используются следующие способы нейтрализации гипергликемии:
- Коррекция рациона.
- Лечебная физкультура.
- Рецепты народной медицины.
Важно! Бесконтрольные самостоятельные попытки снизить сахар могут нанести вред здоровью. При отклонении референсных значений следует проконсультироваться с врачом, при необходимости пройти дополнительное обследование.