- Главная
- Онкология
- Опухоль селезенки
Морфологии очаговых поражений селезенки уделяется достаточно много внимания. Выделяют злокачественные и доброкачественные опухоли селезёнки
. К первым относят плазмоцитому и саркомы, которые в зависимости от основной ткани могут быть четырёх форм: фибросаркома, лимфосаркома, ретикулосаркома и ангиосаркома. Подобные поражения селезёнки крайне редки. Среди
доброкачественных опухолей
чаще встречаются лимфангиомы и гемангиомы.
Для определения вида опухоли селезенки, ее локализации к основным структурам органа и показаний к операции, а также выбора правильной тактики хирургического лечения необходимо прислать мне на личный электронный адрес полное описание УЗИ брюшной полости, данные МСКТ селезенки с контрастом, указать возраст и основные жалобы. Тогда я смогу дать более точный ответ по вашей ситуации.
Симптомы, признаки и клинические проявления опухоли селезенки.
У пациентов с очаговыми образованиями селезёнки наиболее частыми являются жалобы на наличие опухолевидного образования в верхнем этаже брюшной полости, чувство тяжести либо распирания в левом подреберье и эпигастрии, увеличение живота и асимметрия его, снижение аппетита, похудание.
Вследствие компрессии соседних органов нередко появляется боль, значительно снижается масса тела, нарастает слабость. Сдавление левой почечной артерии иногда приводит к гипертензии, дизурическим расстройствам, отёкам нижних конечностей, нередко присоединяются симптомы интоксикации, могут развиться диспепсические расстройства.
Считается, что при доброкачественных опухолях и истинных кистах
клинические проявления развиваются постепенно, исподволь. Пациенты не могут указать точные сроки появления признаков и симптомов болезни, что обусловлено медленным ростом доброкачественных образований.
Таким образом, клиническая картина опухолей и кист селезёнки крайне бедна и неспецифична. Особой скудностью проявлений отличаются доброкачественные опухоли и истинные кисты. Чаще симптомы проявляют образования с осложнённым течением. Становится очевидным, что в диагностике опухолей селезёнки ведущее место принадлежит инструментальным неинвазивным методам исследований.
Диагностика опухолей селезенки
В настоящее время при широком внедрении неинвазивных диагностических методов очаговые образования селезёнки нередко выявляются случайно при ультразвуковом или КТ (ЯМРТ) исследованиях во время профилактического осмотра.
При обнаружении опухолевидного образования в селезенке перед специалистами инструментальных методов исследований хирургу необходимо поставить следующие задачи:
- Уточнение локализации и размеров патологического очага в селезёнке;
- Предположительное определение морфологического характера образования (в первую очередь, вероятность злокачественного и паразитарного характера);
- Выяснение состояния прилежащих органов (признаки сдавления, прорастания, первичного поражения);
- Определение особенностей кровоснабжения селезёнки (уровень деления селезёночной артерии на долевые ветви, их число).
В последние годы широкое распространение получила спиральная компьютерная томография (СКТ) с внутривенным болюсным контрастным усилением при использовании неионных контрастных препаратов (ультравист, визипак, омнипак). Сначала выполняется бесконтрастное сканирование брюшной полости, а затем – исследование СКТ с БКУ (внутривенное введение 100 мл контрастного вещества со скоростью 3 мл/сек) с различными временными задержками сканирования (от 17 до 40-80 сек.).
Использование данной методики позволяет четко разграничить неизменные тканевые зоны, которые хорошо накапливают контрастный препарат, от участков тканевого распада и жидкостных скоплений. Кроме того, удается получить более полное представление об ангиоархитектонике самой селезенки и прилежащих магистральных сосудов, что во многом способствует высокой дифференциальной диагностике между кистами и опухолевыми поражениями. Диагноз СКТ, как правило, подтверждается морфологически в 95% наблюдений.
Таким образом, желательно в современную предоперационную диагностическую программу включать УЗИ, дуплексное сканирование, КТ и МРТ, причем именно в такой последовательности, так как каждый метод, дополняя предыдущий, решает более узкие, конкретные задачи. Конечно, ни один из них не является абсолютным при выявлении очаговых поражений селезенки.
Обращает на себя внимание частота диагностических ошибок при выявлении образований селезенки, которая достигает 75-80% даже при использовании современных методов исследований. Поэтому здесь необходим комплексный подход с использованием всех современных диагностических методов.
Только комплексное обследование в условиях специализированного стационара дает возможность определения патологического очага, его топографо-анатомических характеристик и, в конечном счете, оптимальной тактики лечения. С применением данной диагностической схемы нам в последние годы удавалось не только выявить очаг в селезенке, но и почти в 94% точно локализовать его.
Окончательный диагноз устанавливается только во время операции с использованием гистологического исследования.
Гиалиноз
Гиалиноз
(как разновидность стромально-сосудистой дистрофии).
(по В.В.Серову, М.А.Пальцеву)
Стромально-сосудистые (мезенхимальные) дистрофии развиваются в результате нарушений обмена в соединительной ткани и выявляются в строме органов и стенках сосудов.
- Характеризуется накоплением в тканях полупрозрачных плотных масс, напоминающих гиалиновый хрящ.
- Возникает в исходе фибриноидного набухания, плазморрагии, склероза, некроза.
- Гиалин — сложный фибриллярный белок.
- Механизм образования гиалина складывается из разрушения волокнистых структур и пропитывания их фибрином и другими плазменными компонентами (глобулинами, бета-липопротеидами, иммунными комплексами и пр.).
Выделяют гиалиноз собственно соединительной ткани и гиалиноз сосудов; оба эти вида гиалиноза могут быть распространенными и местными.
Примером местного гиалиноза собственно соединительной ткани, развившегося в исходе мукоидного набухания и фибриноидных изменений, является гиалиноз створок клапанов сердца при ревматизме (ревматический порок сердца).
Макроскопическая картина: сердце увеличено, полости желудочков расширены. Створки митрального клапана плотные, белесоватого цвета, сращены между собой и резко деформированы. Атриовентрикулярное отверстие сужено. Хордальные нити утолщены и укорочены.
Выделяют 3 вида сосудистого гиалина:
а) простой гиалин — возникает вследствие плазморрагии неизмененных компонентов плазмы (чаще встречается при гипертонической болезни, атеросклерозе);
б) липогиалин — содержит липиды и бета-липопротеиды (наиболее характерен для сахарного диабета);
в) сложный гиалин — строится из иммунных комплексов, фибрина и разрушающихся структур (характерен для болезней с иммунопатологическими нарушениями, например для ревматических болезней).
- Распространенный гиалиноз артериол возникает при гипертонической болезни и сахарном диабете как исход плазморрагии.
- При гипертонической болезни вследствие гиалиноза артериол развивается артериолосклеротический нефросклероз, или первично-сморщенные почки: маленькие плотные почки с мелкозернистой поверхностью и резко истонченным корковым слоем.
• Распространенный гиалиноз мелких сосудов (преимущественно артериол) лежит в основе диабетической микроангиопатии.
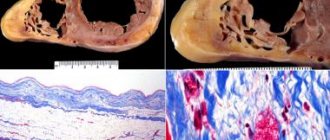
| Рис. 1. В толще мягких мозговых оболочек головного мозга на фоне выраженного их отёка небольшой артериальный сосуд с умеренными утолщением и гомогенизацией стенки за счёт её плазматического пропитывания с элементами гиалиноза. Окраска: гематоксилин-эозин. Увеличение х250. |
| Рис. 2-5. Различной степени гиалиноз стенок мелких сосудов в толще капсулы надпочечников и околонадпочечниковой жировой ткани. Небольшие сосуды с умеренно и значительно утолщенными стенками, с пропитыванием их полупрозрачными розовыми уплотнёнными массами, похожими на гиалиновый хрящ. |
| Рис. 6, 7. Умеренный и выраженный гиалиноз стенок почечных артериол. Окраска: гематоксилин-эозин. Увеличение х250. | ||
| Рис. 8-10. Выраженный гиалиноз стенок приносящих артериол почечных клубочков. Выраженный склероз и гиалиноз клубочков (рис. 9, 10). Окраска: гематоксилин-эозин. Увеличение х250. | ||
| Рис. 11-16. Умеренный и выраженный гиалиноз стенок центральных артерий лимфатических фолликулов селезёнки. В ряде из них атрофия лимфатических фолликулов и делимфатизация белой пульпы. Гематоксилин-эозин. Увеличение х250. | ||
| Рис. 17-20. Очаговый нефросклероз с крупными группами клубочков в состоянии гломерулосклероза с гиалинозом, гиалинозом приносящих артериол почечных клубочков, очагами продуктивного межуточного воспаления, участками «щитовидной почки» (группы компактно расположенных канальцев в состоянии резко выраженной атрофии, с нитевидно истончённым эпителием, кистозным расширением просветов, заполнением последних коллоидоподобным бледно-розовым гомогенным содержимым). Гематоксилин-эозин. Увеличение х100 и х250. |
Нет похожих записей.
Показания для хирургического лечения опухоли селезенки
На основании данных полученных во время обследования хирургу необходимо определиться о характере и объёме предстоящего вмешательства.
Выбор метода лечения, особенно определения показаний к операции при опухолях и кистах селезенки является наиболее трудным вопросом. Как уже отмечалось, значительная часть образований селезенки при неосложненном течении не проявляется симптомами и зачастую обнаруживается случайно. Очень часто здесь возникает дилемма: наблюдать или оперировать. Что должно играть решающую роль при решении этого непростого вопроса?
На наш взгляд, при решении этой задачи на первое место выходит предположительный морфологический характер поражения, признаки осложненного течения. Далее на чашу весов в пользу операции ложатся ответы на задачи, стоящие перед методами диагностики. Это и размеры, и локализация патологического очага, и оценка кровоснабжения селезенки, и анатомические взаимоотношения с прилежащими органами. Но эти данные уже больше способствуют выбору предстоящего объема и характера операции.
Размер образования не может служить ориентиром для выбора лечебной тактики, а лишь определяет показания к конкретному виду операции, особенно, если при одном из методов дооперационного обследования было высказано подозрение на наличие абсцесса либо паразитарной кисты. В практике часто встречаются случаи, когда после выявления образования в селезенке проводится длительное диспансерное наблюдение, при этом почти в трети наблюдений злокачественные образования на дооперационном этапе трактовались как доброкачественные, и только морфологическое исследование удаленного препарата позволило окончательно установить диагноз. Поэтому очаговое образование в селезенке независимо от их размера служит показанием к хирургическому лечению
.
Методы хирургического лечения опухолей и кист селезенки
Посмотреть видео операций при опухоли селезенки в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».
Все методы хирургического лечения можно свести к следующему:
- Органоуносящие – спленэктомия (открытым или лапароскопическим доступом)
- Органосохраняющие – резекция селезенки или спленэктомия с аутотрансплантацией селезеночной ткани в большой сальник (открытым или лапароскопическим доступом)
- Чрескожные пункции при кистозных образованиях селезенки.
Спленэктомия
Показания к спленэктомии (удалению селезенки) можно разделить на две группы: хирургические и гематологические.
Хирургические показания:
- Повреждения селезенки открытые, закрытые (одно — и двухмоментные разрывы)
- Абсцесс селезенки
- Кисты селезенки (непаразитарные, паразитарные)
- Опухоли селезенки (доброкачественные – гемангиомы, лимфангиомы, эндотелиомы, злокачественные – фибросаркомы, лимфосаркомы и т.п.)
- Портальная гипертензия со спленомегалией и гиперспленизмом
Гематологические показания:
- ИТП (болезнь Верльгофа)
- Апластическая анемия
- Микросфероцитарная анемия (болезнь Минковского-Шоффара)
- Приобретенные аутоиммунные гемолитические анемии
- Полицитэмии (эритремии)
- Хронический лейкоз
- Неходжкинская лимфома
- С целью диагностики и лечения лимфогранулематоза.
Суть спленэктомии состоит в перевязке и пересечении сосудов, идущих к селезенке, и в самом удалении органа. Ключом к успеху операции является достаточный доступ к сосудистой ножке и осуществлении контроля над ней во время всей операции. Этим параметрам наиболее адекватно отвечает лапароскопический доступ.
Лапароскопическая спленэктомия является альтернативой открытой операции и при соответствующих мануальных навыках хирурга и достаточном материально-техническом обеспечении клиники позволяет значительно снизить частоту интра- и послеоперационных осложнений, уменьшить послеоперационный койко-день и улучшить качество жизни больных.
Резекция селезенки
В клинической практике, как правило, выполняется атипическая резекция селезенки, при которой удаляется патологическое образование без учета сегментарного строения органа. Эта операция должна выполняться только при доброкачественных заболеваниях селезенки. При выполнении атипичных резекций удается сохранить гораздо больший объем паренхимы, чем при анатомических резекциях. Органосберегающие операции на селезенке должны проводиться при условии использования современных аппаратов для разделения паренхимы (ультразвуковые ножницы, аргонусиленная плазма, дозированное биполярное лигирование и т.д.), современных локальных гемостатических средств — PerClot (Италия) и высокой квалификации хирургов, выполняющих оперативное вмешательство.
Гетеротопическая аутотрансплантация селезёночной ткани в большой сальник при спленэктомии.
Показания к хирургической аутотрансплантации селезёночной ткани:
- Невозможность выполнения органосохраняющей операции при травме селезёнки.
- Вынужденная спленэктомия в ходе операций на смежных органах.
- Удаление селезёнки в связи с доброкачественными образованиями.
Противопоказания к аутотрансплантации селезёночной ткани:
- Злокачественный процесс в селезёнке или органе, в ходе вмешательства на котором она удалена.
- Злокачественное заболевание крови.
- Наличие остаточных очагов ткани (спленоз, добавочная селезёнка) при спленэктомии.
- Тотальное поражение органа патологическим процессом.
- Возраст свыше 50 лет.
- Критическое состояние больного и другие причины, требующие сокращения объёма операции.
Аутотрансплантация в большой сальник считается предпочтительной в силу особенностей его кровоснабжения, простоты манипуляции, однако, возможно использование для этого и брыжейки тонкой кишки. В экспериментальном исследовании было доказано схожее течение приживления фрагментов селезенки, как в большом сальнике, так и в брыжейке тонкой кишки. Научные исследования доказывают значительную степень регенерации пересаженных фрагментов селезенки, что подтверждается гистологическим методом.
Следует подчеркнуть, что аутотрансплантация селезёночной ткани, которую зачастую рассматривают как органосохраняющую процедуру, является способом протезирования некоторых функций органа, поскольку ей непременно предшествует спленэктомия, а структура трансплантата во многом отличается от нормальной селезёночной ткани. Как правило, эта ткань берет на себя до 70% функций органа. В 20% отмечается отсутствие приживления пересаженной селезеночной ткани и постепенное ее рассасывание.
Чрескожные пункции при кистозных образованиях селезенки
Чрескожные лечебные пункции и катетерное дренирование при жидкостных образованиях селезенки, проводимые в условиях местной анестезии, особенно оправданы у пациентов с тяжелыми сопутствующими заболеваниями. В случаях предполагаемого доброкачественного генеза очаговых поражений, небольших размеров и «удобной» для пункции локализации (подкапсульное расположение) подобные манипуляции являются эффективными малотравматичными органосберегающими операциями. Как правило, эти вмешательства проводятся при небольших размерах кист до 4-5 см в диаметре.
Стромально-сосудистые белковые дистрофии (диспротеинозы)
Среди белков соединительной ткани основное значение имеет коллаген, из макромолекул которого строятся коллагеновые и ретикулярные волокна. Коллаген является неотъемлемой частью базальных мембран (эндотелия, эпителия) и эластических волокон, в состав которых, помимо коллагена, входит эластин. Коллаген синтезируется клетками соединительной ткани, среди которых главную роль играют фибробласты. Кроме коллагена, эти клетки синтезируют гликозаминогликаны основного вещества соединительной ткани, которое содержит также белки и полисахариды плазмы крови.
Волокна соединительной ткани имеют характерную ультраструктуру. Они хорошо выявляются с помощью ряда гистологических методов: коллагеновые — окраской пикрофуксиновой смесью (по ван Гизону), эластические — окраской фукселином или орсеином, ретикулярные — импрегнацией солями серебра (ретикулярные волокна являются аргирофильными).
В соединительной ткани, помимо ее клеток, синтезирующих коллаген и гликозаминогликаны (фибробласт, ретикулярная клетка), а также ряд биологически активных веществ (лаброцит, или тучная клетка), находятся клетки гематогенного происхождения, осуществляющие фагоцитоз (полиморфно-ядерные лейкоциты, гистиоциты, макрофаги) и иммунные реакции (плазмобласты и плазмоциты, лимфоциты, макрофаги).
К стромально-сосудистым диспротеинозам относят мукоидное набухание, фибриноидное набухание (фибриноид), гиалиноз, амилоидоз.
Нередко мукоидное набухание, фибриноидное набухание и гиалиноз являются последовательными стадиями дезорганизации соединительной ткани; в основе этого процесса лежат накопление продуктов плазмы крови в основном веществе в результате повышения тканево-сосудистой проницаемости (плазморрагия), деструкция элементов соединительной ткани и образование белковых (белково-полисахаридных) комплексов. Амилоидоз отличается от этих процессов тем, что в состав образующихся белково-полисахаридных комплексов входит не встречающийся обычно фибриллярный белок, синтезируемый клетками-амилоидобластами.
Мукоидное набухание
Мукоидное набухание — поверхностная и обратимая дезорганизация соединительной ткани. При этом в основном веществе происходят накопление и перераспределение гликозаминогликанов за счет увеличения содержания прежде всего гиалуроновой кислоты. Гликозаминогликаны обладают гидрофильными свойствами, накопление их обусловливает повышение тканевой и сосудистой проницаемости. В результате этого к гликозаминогликанам примешиваются белки плазмы (главным образом глобулины) и гликопротеиды. Развиваются гидратация и набухание основного межуточного вещества.
Микроскопическое исследование. Основное вещество базофильное, при окраске толуидиновым синим — сиреневое или красное. Возникает феномен метахромазии, в основе которого лежит изменение состояния основного межуточного вещества с накоплением хромотропных веществ. Коллагеновые волокна обычно сохраняют пучковое строение, но набухают и подвергаются фибриллярному разволокнению. Они становятся малоустойчивыми к действию коллагеназы и при окраске пикрофуксином выглядят желто-оранжевыми, а не кирпично-красными. Изменения основного вещества и коллагеновых волокон при мукоидном набухании могут сопровождаться клеточными реакциями — появлением лимфоцитарных, плазмоклеточных и гистиоцитарных инфильтратов.
Мукоидное набухание встречается в различных органах и тканях, но чаще в стенках артерий, клапанах сердца, эндокарде и эпикарде, т. е. там, где хромотропные вещества встречаются и в норме; при этом количество хромотропных веществ резко возрастает. Наиболее часто оно наблюдается при инфекционных и аллергических заболеваниях, ревматических болезнях, атеросклерозе, эндокринопатиях и пр.
Внешний вид. При мукоидном набухании ткань или орган сохранены, характерные изменения устанавливаются с помощью гистохимических реакций при микроскопическом исследовании.
Причины. Большое значение в его развитии имеют гипоксия, инфекция, особенно стрептококковая, иммунопатологические реакции (реакции гиперчувствительности) .
Исход может быть двояким: полное восстановление ткани или переход в фибриноидное набухание. Функция органа при этом страдает (например, нарушения функции сердца в связи с развитием ревматического эндокардита — вальвулита).
Фибриноидное набухание (фибриноид)
Фибриноидное набухание — глубокая и необратимая дезорганизация соединительной ткани, в основе которой лежит деструкция ее основного вещества и волокон, сопровождающаяся резким повышением сосудистой проницаемости и образованием фибриноида.
Фибриноид представляет собой сложное вещество, в состав которого входят белки и полисахариды распадающихся коллагеновых волокон, основного вещества и плазмы крови, а также клеточные нуклеопротеиды. Гистохимически при различных заболеваниях фибриноид различен, но обязательным компонентом его является фибрин (отсюда и термины «фибриноидное набухание», «фибриноид»).
Микроскопическая картина. При фибриноидном набухании пучки коллагеновых волокон, пропитанные белками плазмы, становятся гомогенными, образуя с фибрином нерастворимые прочные соединения; они эозинофильны, пирофуксином окрашиваются в желтый цвет, резко ШИК-положительны и пиронинофильны при реакции Браше, а также аргирофильны при импрегнации солями серебра. Метахромазия соединительной ткани при этом не выражена или выражена слабо, что объясняется деполимеризацией гликозаминогликанов основного вещества.
В исходе фибриноидного набухания иногда развивается фибриноидный некроз, характеризующийся полной деструкцией соединительной ткани. Вокруг очагов некроза обычно выражена реакция макрофагов.
Внешний вид. Различные органы и ткани, где встречается фибриноидное набухание, внешне мало изменяются, характерные изменения обнаруживаются обычно лишь при микроскопическом исследовании.
Причины. Чаще всего это проявление инфекционно-аллергических (например, фибриноид сосудов при туберкулезе с гиперергическими реакциями), аллергических и аутоиммунных (фибриноидные изменения соединительной ткани при ревматических болезнях, капилляров почечных клубочков при гломерулонефрите) и ангионевротических (фибриноид артериол при гипертонической болезни и артериальных гипертензиях) реакций. В таких случаях фибриноидное набухание имеет распространенный (системный) характер. Местное фибриноидное набухание может возникать при воспалении, особенно хроническом (фибриноид в червеобразном отростке при аппендиците, в дне хронической язвы желудка, трофических язв кожи и т. д.).
Исход фибриноидных изменений характеризуется развитием некроза, замещением очага деструкции соединительной тканью (склероз) или гиалинозом. Фибриноидное набухание ведет к нарушению, а нередко и прекращению функции органа (например, острая почечная недостаточность при злокачественной гипертонии, характеризующейся фибриноидным некрозом и изменениями артериол клубочков).
Гиалиноз
При гиалинозе (от греч. hyalos — прозрачный, стекловидный), или гиалиновой дистрофии, в соединительной ткани образуются однородные полупрозрачные плотные массы (гиалин), напоминающие гиалиновый хрящ. Ткань уплотняется, поэтому гиалиноз рассматривается и как разновидность склероза.
Гиалин — это фибриллярный белок. При иммуногистохимическом исследовании в нем обнаруживают не только белки плазмы, фибрин, но и компоненты иммунных комплексов (иммуноглобулины, фракции комплемента), а также липиды. Гиалиновые массы устойчивы по отношению к кислотам, щелочам, ферментам, ШИК-положительны, хорошо воспринимают кислые красители (эозин, кислый фуксин), пикрофуксином окрашиваются в желтый или красный цвет.
Механизм гиалиноза сложен. Ведущими в его развитии являются деструкция волокнистых структур и повышение тканево-сосудистой проницаемости (плазморрагия) в связи с ангионевротическими (дисциркуляторными), метаболическими и иммунопатологическими процессами. С плазморрагией связаны пропитывание ткани белками плазмы и адсорбция их на измененных волокнистых структурах с последующей преципитацией и образованием белка — гиалина. В образовании сосудистого гиалина принимают участие гладкомышечные клетки. Гиалиноз может развиваться в исходе разных процессов: плазматического пропитывания, фибриноидного набухания (фибриноида), воспаления, некроза, склероза.
Классификация. Различают гиалиноз сосудов и гиалиноз собственно соединительной ткани. Каждый из них может быть распространенным (системным) и местным.
Гиалиноз сосудов. Гиалинозу подвергаются преимущественно мелкие артерии и артериолы. Ему предшествуют повреждение эндотелия, его мембраны и гладкомышечных клеток стенки и пропитывание ее плазмой крови.
Микроскопическое исследование. Гиалин обнаруживают в субэндотелиальном пространстве, он оттесняет кнаружи и разрушает эластическую пластинку, средняя оболочка истончается, в финале артериолы превращаются в утолщенные стекловидные трубочки с резко суженным или полностью закрытым просветом.
Гиалиноз мелких артерий и артериол носит системный характер, но наиболее выражен в почках, головном мозге, сетчатке глаза, поджелудочной железе, коже. Он особенно характерен для гипертонической болезни и гипертонических состояний (гипертонический артериологиалиноз), диабетической микроангиопатии (диабетический артериологиалиноз) и заболеваний с нарушениями иммунитета. Как физиологическое явление местный гиалиноз артерий наблюдается в селезенке взрослых и пожилых людей, отражая функционально-морфологические особенности селезенки как органа депонирования крови.
Сосудистый гиалин — вещество преимущественно гематогенной природы. В его образовании играют роль не только гемодинамические и метаболические, но и иммунные механизмы. Руководствуясь особенностями патогенеза гиалиноза сосудов, выделяют 3 вида сосудистого гиалина: