Причины развития
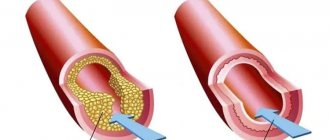
Ключевой причиной заболевания, которое именуют инфарктом миокарда, считают образование тромба. Обычно кровяной сгусток образуется внутри коронарной артерии, которая уже сужена из-за атеросклероза, состояния, при котором жировые отложения (или атеросклеротические бляшки) скапливаются вдоль внутренних стенок кровеносных сосудов.
В течение жизни жир, кальций, белки и воспалительные клетки накапливаются в артериях, образуя атеросклеротические бляшки. Эти отложения твердые снаружи, но мягкие и рыхлые внутри. Когда налет затвердевает, внешняя оболочка трескается. Это называется разрывом бляшки. Тромбоциты (пластинки в крови, которые помогают ей свертываться) попадают в эту область, а вокруг бляшки образуются сгустки крови. Если сгусток крови блокирует артерию, сердечная мышца испытывает недостаток кислорода. Мышечные клетки вскоре умирают, что вызывает необратимые повреждения. Это наиболее частая причина, но не единственная.
Замедление кровотока в коронарной артерии может произойти, когда сердце бьется очень быстро или у человека низкое кровяное давление. Если потребность в кислороде превышает предложение, сердечный приступ может случиться без образования тромба. Люди с атеросклерозом также часто страдают и таким типом инфарктаИсточник: Инфаркт миокарда. Жмуров Д.В., Парфентева М.А., Семенова Ю.В. Colloquium-journal, 2021. с. 56-61.
В редких случаях спазм коронарной артерии также может вызвать сердечный приступ. Во время этого коронарного спазма ваши артерии сужаются или спазмируются, перекрывая кровоснабжение сердечной мышцы (ишемия). Это может произойти в состоянии покоя или при стрессе, даже если у человека нет серьезной ишемической болезни сердца.
Если проходимость сосудов не восстанавливается, есть риск того, что со временем разовьется повторный инфаркт миокарда. Он нанесет еще больший вред сердцу.
Факторы риска
Большинство сердечных приступов возникает в результате атеросклероза. Факторы риска сердечного приступа и атеросклероза в основном одинаковы:
- аномально высокий уровень холестерина в крови (гиперхолестеринемия);
- аномально низкий уровень ЛПВП (липопротеинов высокой плотности), обычно называемый «хорошим холестерином»;
- высокое кровяное давление (гипертония);
- диабет;
- семейный анамнез ишемической болезни сердца в раннем возрасте;
- курение сигарет, кальянов, вейпов;
- ожирение;
- отсутствие физической активности (слишком мало физических упражнений).
В среднем возрасте риск сердечного приступа у мужчин выше, чем у женщин. Однако риск для женщины увеличивается, когда у нее начинается менопауза. Это может быть результатом связанного с менопаузой снижения уровня эстрогена, женского полового гормона, который может обеспечить некоторую защиту от атеросклероза.
Хотя большинство сердечных приступов вызвано атеросклерозом, есть более редкие случаи, когда инфаркты возникают в результате других заболеваний. К ним относятся врожденные аномалии коронарных артерий, гиперкоагуляция (аномально повышенная склонность к образованию тромбов), коллагеновые сосудистые заболевания, такие как ревматоидный артрит или системная красная волчанка (СКВ или волчанка), злоупотребление кокаином, спазм коронарной артерии или эмбол (небольшой перемещающийся сгусток крови), который попадает в коронарную артерию и застревает там.
Инфаркт миокарда: симптомы
Характер симптомов, которые развиваются при каждом инфаркте, и шансы на выживание связаны с локализацией и степенью закупорки коронарной артерии.
Первые признаки инфаркта включают:
- дискомфорт, давление, тяжесть, стеснение, сдавливание или боль в груди, руке или под грудиной;
- дискомфорт в спине, челюсти, горле или руке;
- переполнение желудка, несварение или чувство удушья (может быть похоже на изжогу);
- потливость, расстройство желудка, рвоту или головокружение;
- сильную слабость, беспокойство, утомляемость или одышку;
- быстрое или неравномерное сердцебиение.
Клиническая картина может быть разной у каждого человека или при первом и повторном инфарктеИсточник: Исходы повторного инфаркта миокарда. Шулаев А.В., Мурадимова З.Р., Марапов Д.И., Закиров И.К., Мазитов М.Р. Практическая медицина, 2021. с. 142-144. У женщин чаще наблюдаются такие симптомы, как расстройство желудка, одышка, боль в спине или челюсти. При некоторых сердечных приступах пациенты даже не заметят никаких симптомов («тихий» инфаркт миокарда). Это чаще встречается у людей, страдающих диабетом.
«Чувствую себя хорошо — таблетки в унитаз, а сигарету в зубы»
«Важно, чтобы пациенты понимали, что инфаркт миокарда — это непрерывно протекающий процесс. Болезнь началась задолго до сосудистой катастрофы и, к сожалению, продолжается после нее, — поясняет доктор меднаук, старший научный сотрудник Лаборатории кардиологии ФНКЦ физико-химической медицины ФМБА Алексей Эрлих. — Инфаркт — заболевание, связанное с двумя серьезными патологическими процессами: атеросклерозом и тромбозом, когда в сосудах происходит рост атеросклеротических бляшек и образование тромбов на этих бляшках. И после инфаркта процесс этот, к сожалению, продолжается».
Специалисты говорят: есть два мощных воздействия на организм — немедикаментозное и медикаментозное. И пренебрегать нельзя ни тем, ни другим.
«Немедикаментозные» рекомендации — это изменения в образе жизни:
отказаться от курения и алкоголя;
обеспечить равномерные физические нагрузки, постепенно увеличивая их;
«золотой стандарт» и для здоровых людей, и для «инфарктников» — 10000 шагов ежедневно или 30 минут аэробной нагрузки;
правильно питаться: полноценные белки, ограничение по животным жирам и быстрым углеводам; больше разных овощей, фруктов, зелени, минимум сахара, соли, копченой, жареной еды. Надо постараться уменьшить вес.
Диагностика
После развития инфаркта пациенту нужно быстрое оказание медицинской помощи, чтобы открыть заблокированную артерию и уменьшить повреждение. При первых признаках сердечного приступа нужно звонить в скорую. Лучшее время для лечения инфаркта – в течение 1-2 часов после появления симптомов. Более длительное ожидание означает больший вред сердцу и меньшие шансы на максимально полное восстановление, реабилитацию после перенесенного инфаркта миокардаИсточник: К вопросу гипердиагностики инфаркта миокарда. Ким А.О., Каусова Г.К. Вестник Казахского Национального медицинского университета, 2021. с. 28-29.
Врачи скорой помощи спросят человека обо всех симптомах и проведут несколько анализов:
- ЭКГ (электрокардиограмма) может определить, насколько сердечная мышца была повреждена и где точно (виды инфаркта). Она также может контролировать частоту сердечных сокращений и ритм. Если по данным ЭКГ есть признаки поражения, показана немедленная госпитализация. В клинике экстренно проводят дополнительные методы диагностики.
- Анализы крови. Различные уровни сердечных ферментов в крови могут указывать на повреждение сердечной мышцы. Эти ферменты обычно находятся в клетках сердца. Когда эти клетки повреждаются, их содержимое, включая ферменты, попадает в кровоток. Измеряя уровни этих ферментов, врач может узнать размер инфаркта и время его начала. Тесты также могут измерять уровень тропонина. Тропонины – это белки внутри сердечных клеток, которые высвобождаются, когда клетки повреждены из-за отсутствия кровоснабжения сердца.
- Эхокардиография. Этот визуализирующий тест можно использовать во время и после сердечного приступа, чтобы узнать, как работает сердце, а в каких областях оно сильнее всего повредилось. «ЭХО» также может определить, были ли повреждены какие-либо части сердца (клапаны, перегородка и т.д.) в результате ишемии.
- Катетеризация сердца. Пациенту может потребоваться катетеризация сердца в первые часы сердечного приступа, если лекарства не помогают при ишемии или симптомах. Катетер может дать изображение закупоренной артерии и помочь врачу выбрать лечение.
Особенности составления прогноза при инфаркте
Особенность заключается в том, что только при прохождении острого периода недуга врач может дать положительный прогноз. Если же у пациента обнаружены некоторые осложнения, то специалисты дают, как правило, отрицательный прогноз.
Сам по себе инфаркт является очень тяжелым и во многих случаях смертельным заболеванием. Высока вероятность наступления различных осложнений. В большинстве случаев смерть наступает в первые 24 часа после возникновения приступа. Когда повреждается более половины всего участка миокарда, то сердце уже не может нормально функционировать, как следствие – стремительное развитие кардиогенного шока и наступление смерти. Даже если миокард поврежден на 40 и менее процентов, сердце может не справиться с резко возникшими нагрузками, и появляются сильные осложнения, одним из которых является сердечная недостаточность.
Инфаркт миокарда сердца: лечение
По прибытию врачей и после снятия ЭКГ лечение инфаркта и неотложная помощь зависит от того, насколько стабильно состояние человека и его непосредственный риск смерти. У докторов есть разработанный алгоритм действий.
- Как можно скорее человек получает аспирин и нередко другие лекарства, которые помогают предотвратить нежелательное свертывание крови в коронарных артериях.
- Человеку также дадут кислород для дыхания, обезболивающие (обычно наркотические анальгетики) от боли в груди, бета-адреноблокаторы для уменьшения потребности сердца в кислороде, нитроглицерин для улучшения притока крови к клеткам сердечной мышцы и статины, снижающие уровень холестерина. Пациенту могут назначить гепарин в дополнение к аспирину для более сильного антисвертывающего действия. Важна также экстренная госпитализация в клинику.
- Во время первоначального осмотра в стационаре человек, согласно клиническим рекомендациям,будет рассматриваться для реперфузионной терапии. Цель состоит в том, чтобы как можно скорее восстановить кровоток в поврежденной сердечной мышце, чтобы ограничить необратимые повреждения. Реперфузию лучше проводить механически. Пациента доставляют в лабораторию катетеризации сердца в больнице. Катетер проводят через большой кровеносный сосуд (бедренный) к сердцу. Краситель вводится для определения закупорки коронарной артерии.
- Следующим этапом является чрескожная транслюминальная коронарная ангиопластика (ЧТКА). При ЧТКА другой катетер с маленьким спущенным баллоном пропускается через закупорку, и баллон надувается, чтобы убрать тромб и бляшку. Большинство баллонных катетеров также имеют проволочную сетку, называемую стентом, поверх баллона. После того как баллон надувается, чтобы прочистить закупоренную артерию, стент остается на месте, чтобы артерия оставалась открытой.
- В дополнение к аспирину назначается второй антиагрегантный препарат. Чаще всего используются клопидогрель, прасугрель и тикагрелор.
- Реперфузионная терапия также может проводиться растворяющими сгустки лекарствами, называемыми тромболитическими агентами, такими как тканевый активатор плазминогена (tPA). Этот препарат используется, если перевод пациента в больницу, где может быть выполнена ангиопластика, занимает слишком много времени.
- Находясь в больнице, пациент начинает проходить первые этапы реабилитации больных. Он получает ежедневные лекарства, которые включают аспирин, бета-блокатор, ингибитор АПФ (ангиотензин превращающего фермента), чтобы помочь сердцу работать более эффективно, в первую очередь за счет снижения артериального давления, статин и второй препарат, препятствующий свертыванию крови.
Осложнения инфаркта миокарда
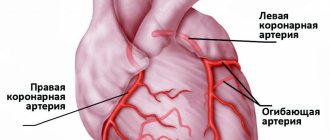
Каждая коронарная артерия отправляет кровь в разные части сердечной мышцы. Степень повреждения мышцы зависит от размера области, которую снабжает закупоренная артерия, и количества времени между приступом и лечением.
Сердечная мышца начинает восстанавливаться вскоре после сердечного приступа. На это уходит около 8 недель. Как и при кожных ранах, на поврежденном участке образуется рубец. Но новая рубцовая ткань двигается не так, как здоровая. Таким образом, сердце не может качать столько же крови после сердечного приступа и осложнением является сердечная недостаточность. Степень нарушения этой способности качать кровь зависит от размера и расположения шрама.
Кроме того, некоторые коронарные артерии снабжают кровью области сердца, которые регулируют сердцебиение, поэтому инфаркт иногда вызывает потенциально смертельные аномальные сердечные сокращения, называемые сердечными аритмиямиИсточник: Осложнения инфаркта миокарда у пожилых. Халмухамедов Б.Т. Евразийский кардиологический журнал, 2021. с. 29-30.
Классификация недуга
Какой-то одной конкретной классификации на данный момент не существует. Поэтому специалисты используют различные понятия, все зависит от разных факторов. Вот основные классификации, которыми пользуются врачи-кардиологи:
- В соответствии с размерами поражения. Здесь выделяют крупноочаговый и мелкоочаговый инфаркт. Первый встречается гораздо чаще – примерно у 80 процентов всех страдающих недугом людей.
- В зависимости от глубины поражения некроза. Например, трансмуральный или интрамуральный миокард. Всего существует четыре разновидности.
- По изменениям, которые показывает электрокардиограмма. Различают два вида: сердечная болезнь, которая сопровождается возникновением зубца Q, и недуг, при котором данный зубец отсутствует.
- По топографии. Здесь все зависит от того, какая именно ветвь корональной артерии поражена в результате инфаркта.
- По краткости возникновения. Всего три вида: первичный, рецидивирующий и повторный. Рецидивирующий инфаркт наступает менее через 2 месяца после появления первичного, а вот повторный – через 8 и более недель.
- По осложнению. Некоторые недуги могут быть осложнены какими-то сопутствующими заболеваниями, а какие-то – нет.
- По наличию и типу боли. В большинстве случаев первый признак и симптом инфаркта – сильная боль за грудиной. Это называется типичной формой. Также существуют атипичные болевые проявления. Например, человек может жаловаться на сильную боль в области челюсти, лопатки или руки. Также возможно появление отеков, аритмии и других малоприятных факторов.
- В соответствии с динамикой. Охватывает четыре периода (были рассмотрены выше): от острейшего до постинфарктного периода, когда образуются рубцы.
Профилактика
- Проверьте свое кровяное давление дома. Высокое давление может привести к инфаркту. Сядьте и отдохните 5 минут, прежде чем измерить показания. Измеряйте артериальное давление не реже 2 раз в день в одно и то же время, например, утром и вечером.
- Бросьте курить. Никотин и другие химические вещества в сигаретах и сигарах могут вызвать повреждение легких и сердца. Электронные сигареты или бездымный табак тоже содержат никотин и не менее опасны.
- Соблюдайте диету, полезную для сердца. Здоровая для сердца диета – это пища с низким содержанием насыщенных, нездоровых жиров и натрия (соли). Она помогает снизить риск сердечных заболеваний и инсульта. Ограничьте количество потребляемых жиров до 25-35% от общей суточной калорийности. Ваш лечащий врач может порекомендовать план питания, снижающий показатели холестерина и давление.
- Ограничьте потребление натрия (соли). Слишком много натрия может повлиять на баланс жидкости. Выполняйте упражнения. Спросите своего врача о наиболее подходящем для вас плане упражнений. Упражнения укрепляют сердце, снижают АД и помогают в предотвращении инфарктов. Цель – от 30 до 60 минут активности почти каждый день.
- Поддерживайте здоровый вес. Спросите своего врача, сколько вам следует весить. Он может помочь составить безопасный план похудания, если у вас избыточный вес.
- Справляйтесь со стрессом. Стресс может увеличить риск сердечного приступа. Изучите способы контролировать стресс, например расслабление, глубокое дыхание и музыку. Поговорите с кем-нибудь о том, что вас расстраиваетИсточник: Инновационные методы профилактики инфаркта миокарда. Володькин А.А. , Заиков Г.Е. NBI-technologies, 2013. с. 103-106.
Источники:
- Инфаркт миокарда. Жмуров Д.В., Парфентева М.А., Семенова Ю.В. Colloquium-journal, 2021. с. 56-61
- Исходы повторного инфаркта миокарда. Шулаев А.В., Мурадимова З.Р., Марапов Д.И., Закиров И.К., Мазитов М.Р. Практическая медицина, 2021. с. 142-144
- Осложнения инфаркта миокарда у пожилых. Халмухамедов Б.Т. Евразийский кардиологический журнал, 2021. с. 29-30
- К вопросу гипердиагностики инфаркта миокарда. Ким А.О., Каусова Г.К. Вестник Казахского Национального медицинского университета, 2018. с. 28-29
- Инновационные методы профилактики инфаркта миокарда. Володькин А.А. , Заиков Г.Е. NBI-technologies, 2013. с. 103-106
Инфаркт и инсульт: признаки, неотложная помощь, профилактика
Инфаркт миокарда – заболевание, при котором из-за закупорки коронарной артерии полноценное кровоснабжение участка сердечной мышцы (миокарда) внезапно и резко прекращается, что ведет к выраженному недостатку кислорода (ишемии), питательных веществ и гибели клеток миокарда. Этот участок уже не может принимать участия в сердечных сокращениях, поэтому сердце не может обеспечить кровоток в организме. Кислородное голодание начинают испытывать все органы и ткани, что ведет к нарушению их функции. Основная причина инфаркта – повышенный уровень холестерина и некоторых липидов в крови.
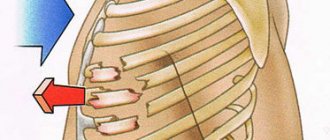
Типичные проявления инфаркта миокарда – ощущение сильного сдавления или боли за грудиной либо несколько левее или правее от нее. Боль чаще всего сжимающая, давящая, раздирающая (чувство кола в груди), иногда жгучая. Характерна иррадиация боли в левое надплечье, плечо, руку, реже в шею и нижнюю челюсть, иногда в правую половину плечевого пояса. Изредка боль локализуется в эпигастральной области. В отличие от стенокардии боль при инфаркте миокарда продолжается более получаса, обычно несколько часов. Принятый нитроглицерин приносит лишь незначительное и кратковременное облегчение. Часто отмечается резкая слабость и холодный пот. Нередко в острой стадии инфаркта миокарда у больных наблюдается тошнота, рвота, икота, вздутие живота, имеющие рефлекторный характер. В некоторых случаях инфаркт миокарда протекает практически бессимптомно.
Лицо больного в период боли имеет страдальческий вид, кожа обычно бледная, иногда с цианотичным оттенком. Дыхание учащенное. Артериальное давление в момент возникновения боли может повышаться, но вскоре падает до необычно низкого для больного уровня. Пульс частый, сердечные тоны ослаблены. У большинства больных можно выявить различные аритмии сердца.
Если у Вас или кого-либо внезапно появились вышеуказанные характерные признаки сердечного приступа даже при слабой или умеренной их интенсивности, которые держатся более 5 мин — не задумывайтесь, сразу вызывайте бригаду скорой медицинской помощи. Не выжидайте более 10 минут — в такой ситуации это опасно для жизни.
Восстановительный период после перенесенного инфаркта миокарда длится 4-6 недель. Протекает он у различных больных по-разному. Чаще всего в этот период больные сохраняют работоспособность, но у них иногда случаются приступы стенокардии. В редких случаях течение постинфарктного периода прерывается наступлением повторного инфаркта.
Результаты крупномасштабных международных исследований, в частности, исследования INTERHEART, показали, что определяющее влияние на риск развития инфаркта миокарда оказывают следующие факторы: дислипидемия, курение, АГ, абдоминальное ожирение, психосоциальные факторы (стресс, социальная изоляция, депрессия), сахарный диабет, понижают риск: употребление в достаточном количестве овощей и фруктов, регулярная физическая активность.
Неотложные меры самопомощи и взаимопомощи при сердечном приступе (инфаркте миокарда).
В нашей стране до 80 % смертей происходит вне медицинских организаций — дома, на работе, на даче, в общественных и других местах. Большая часть из них происходит скоропостижно или по механизму внезапной смерти. Однако, при владении несложными приемами оказания первой доврачебной помощи со стороны людей, окружающих человека, оказавшегося в таком критическом состоянии, а также знание каждого о мерах первой самопомощи может в большинстве случаев спасти жизнь больного.
Характерные признаки (симптомы) сердечного приступа (инфаркта миокарда)
• внезапно (приступообразно) возникающие давящие, сжимающие, жгущие, ломящие боли в грудной клетке (за грудиной) продолжающиеся более 5 минут;
• аналогичные боли часто наблюдаются в области левого плеча (предплечья), левой лопатки, левой половины шеи и нижней челюсти, обоих плеч, обеих рук, нижней части грудины вместе с верхней частью живота;
• нехватка воздуха, одышка, резкая слабость, холодный пот, тошнота часто возникают вместе иногда следуют за или предшествуют дискомфорту/болям в грудной клетке
• нередко указанные проявления болезни развиваются на фоне физической или психоэмоциональной нагрузки, но чаще с некоторым интервалом после них.
Алгоритм неотложных действий:
• Вызвать бригаду скорой медицинской помощи.
• Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем, принять 0,25 г ацетилсалициловой кислоты (аспирина) (таблетку разжевать, проглотить) и 0,5 мг нитроглицерина (таблетку/капсулу положить под язык, капсулу предварительно раскусить, не глотать); освободить шею и обеспечить поступление свежего воздуха (открыть форточки или окно).
• Если через 5-7 мин. после приема ацетилсалициловой кислоты (аспирина) и нитроглицерина боли сохраняются необходимо второй раз принять нитроглицерин.
• Если через 10 мин после приема второй дозы нитроглицерина боли сохраняются, необходимо в третий раз принять нитроглицерин.
• Если после первого или последующих приемов нитроглицерина появилась резкая слабость, потливость, одышка, необходимо лечь, поднять ноги (на валик и т.п.), выпить 1 стакан воды и далее, как и при сильной головной боли, нитроглицерин не принимать.
• Если больной ранее принимая лекарственные препараты снижающие уровень холестерина в крови дайте больному его обычную дневную дозу и возьмите препарат с собой в больницу.
Внимание! Больному с сердечным приступом категорически запрещается вставать, ходить, курить и принимать пищу до особого разрешения врача;
нельзя принимать аспирин (ацетилсалициловую кислоту) при непереносимости его (аллергические реакции), а также при явном и обострении язвенной болезни желудка и двенадцатиперстной кишки;
нельзя принимать нитроглицерин при резкой слабости, потливости, а также при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
Профилактика инфаркта миокарда.
Что касается профилактики атеросклероза, тот каждый, кто ознакомился с факторами, способствующими его возникновению, знает, что делать. Правильно поступит тот, кто резко сократит потребление животных жиров, выработает рациональное отношение к питанию. Следует употреблять нежирный творог, обезжиренный кефир. Больше надо включать в меню богатых клетчаткой овощей – капусту сырую и квашеную, свеклу, морковь (не менее 500 г в сутки). Клетчатка помогает выводить из организма излишки холестерина. При выявлении первых случаев повышения давления, для чего нужно регулярно, хотя бы раз в один — два месяца, измерять АД и, обратившись к врачу, принять необходимые меры, приостановить развитие гипертонии вполне реально (АД не должно быть выше 140/90 мм рт. ст.). Если определяется повышенный уровень холестерина, то прибегнув к диетическому и медикаментозному лечению, можно задержать и прогрессирование атеросклероза (максимально допустимый уровень холестерина в крови 5 ммоль/л). Важнейшим профилактическим мероприятием является прекращение курения. Вредные вещества, находящиеся в дыме сигарет, способствуют развитию и прогрессированию атеросклероза, вызывают колебания артериального давления, сгущают кровь и провоцируют тромбозы. Опасность представляет так называемое пассивное курение, поэтому важно не только бросить курить, но и не находиться в помещениях, где разрешено курить, и в компании курящих лиц. Курение значительно снижает эффект от физических тренировок, поэтому желание достичь максимального эффекта от упражнений и вести активный образ жизни – еще один повод прекратить курить.
С целью своевременного выявления начальных нарушений в деятельности сердечно-сосудистой системы и при необходимости назначения оптимального медикаментозного лечения, способного предотвратить развитие инфаркта миокарда, специалисты настоятельно советуют регулярно проходить диспансеризацию или профилактический медицинский осмотр в поликлинике по месту жительства.
И наконец, важно помнить, что лечение инфаркта назначает только врач, а пациент и его родственники строго выполняют предписания. Самолечение инфаркта, как бы легко он ни протекал, недопустимо!
Инсульт: причины, симптомы, профилактика.
В современном мире от такого заболевания как «инсульт» страдают чаще, чем от «инфаркта миокарда». Больше всего этому заболеванию подвержены жители крупных городов, где жизнь полна стрессов и переживаний, а так же складывается неблагоприятная экологическая обстановка. Инсульт обусловливает около 6 миллионов смертей в год во всем мире, и как причина смерти уступает лишь ишемической болезни сердца.
Инсульт это страшный удар, который нередко делит не только жизнь заболевшего, но и жизнь его семьи как бы на две части: «До» и «После». В одночасье может измениться все: и активный, деятельный человек стать беспомощным инвалидом, нуждающимся в постоянной посторонней помощи, уход за которым тяжелым бременем ложится на его близких, создает немалые трудности социально-экономического характера для общества. А какую жизнь вынуждены вести люди, перенесшие тяжелый инсульт? Это настоящая подлинная трагедия и невидимые миру слезы, поскольку для многих из них даже выход за пределы квартиры – неразрешимая проблема, а не так уж редко болезнь приковывает к постели, делая больного полностью зависимым от окружающих.
Инсульт – это острое нарушение мозгового кровообращения, приводящее к повреждению вещества мозга и расстройству его функций. Существует два вида этого заболевания: ишемический инсульт и геморрагический инсульт. Ишемический инсульт возникает, если просвет сосуда перекрывается тромбом или эмболом. Причина геморрагического инсульта – разрыв стенки сосуда и попадание крови в вещество головного мозга.
Многие факторы риска инсульта являются общими и для других сердечно-сосудистых заболеваний. Они подразделяются на две большие группы: внутренние — повышенное артериальное давление, возраст, отягощенная наследственность (инсульт, инфаркт миокарда, гипертоническая болезнь у ближайших родственников), повышенное содержание холестерина в крови, ожирение; внешние – эмоциональный стресс, малоподвижный образ жизни, вредные привычки, особенности экологии. Кроме того, инсульт имеет свойственные только ему факторы риска: начальные проявления недостаточности кровоснабжения мозга, дисциркуляторная энцефалопатия, преходящие нарушения мозгового кровообращения, перенесенные ранее инсульты.
Начало инсульта может быть разным. Геморрагический инсульт возникает внезапно. Впоследствии больные даже могут указать, с какого часа и даже минуты у них появились симптомы болезни: сильнейшая головная боль, рвота, головокружение, слабость, недомогание. Может наблюдаться ухудшение ориентации человека в окружающем пространстве, затруднение речи, потеря сознания, развитие паралича. При ишемическом инсульте начало может протекать медленно. Часто больные отмечают нарастающие ощущения слабости в одной половине тела, постепенное ухудшение речи, глотания, перекос лица, шаткую походку.
При появлении первых подобных признаков самое правильное – сразу же вызвать «скорую помощь» и госпитализировать больного в неврологическое отделение. Если инсульт у человека развился остро, с потерей сознания и признаками паралича, до приезда скорой медицинской помощи больного нужно повернуть набок, положить ему под голову подушку (если это случилось дома); свернутую в валик одежду или сумку (если это произошло вне дома). Для облегчения дыхания – расстегнуть воротник и, придерживая голову руками, постоянно вытирать пену платком, чтобы она не попала в дыхательные пути. Чтобы больной не прикусил язык, между зубами можно вставить расческу или палочку, обернутые платком. Нельзя с силой удерживать руки и ноги, пытаясь разжать сведенные судорогой пальцы, а тем более, наваливаться на больного всем телом. Это может привести к усилению припадка. Руки и ноги больного следует лишь слегка придерживать, чтобы он не травмировал себя и окружающих. И никакого нашатырного спирта! Он может вызвать остановку дыхания. Нельзя переносить больного во время приступа. Если у больного не прощупывается пульс, остановилось сердце, прекратилось дыхание нужно сделать непрямой массаж сердца и искусственное дыхание рот в рот. Все остальное – задача бригады «скорой помощи».
Профилактика инсульта основывается на основных принципах здорового образа жизни.
· Знайте и контролируйте свое артериальное давление – оно не должно быть больше 140/90 мм рт.ст..
· Не начинайте курить или откажитесь от курения как можно раньше.
· Добавляйте в пищу как можно меньше соли и откажитесь от консервов и полуфабрикатов, которые содержат ее в избыточном количестве.
· Контролируйте уровень холестерина в крови – максимально допустимый его уровень 5 ммоль/л.
· Соблюдайте основные принципы здорового питания – ешьте больше овощей и фруктов (не менее 500 г в день), откажитесь от добавленного сахара и насыщенного животного жира.
· Не употребляйте алкоголь. Риск развития инсульта наиболее высок в первые часы после принятия спиртного.
· Регулярно занимайтесь спортом. Даже умеренная физическая нагрузка (прогулка на свежем воздухе в течение 30 минут в день) уменьшает риск развития сердечно-сосудистых заболеваний, в том числе и инсульта.
Профилактические медицинские осмотры и консультации, которые можно пройти:
— в поликлинике по месту жительства, где можно пройти диспансеризацию или углубленное профилактическое обследование;
— в Центре здоровья (в г. Краснодаре по адресу ул. Трамвайная, 5), где Вам измерят артериальное давление, определят уровень глюкозы и холестерина в крови, рассчитают индекс массы тела. Зная Ваш риск развития сердечно-сосудистых заболеваний, можно разработать конкретный план действий по улучшению здоровья сердца.