28.06.2019
Инсульт — острое нарушение мозгового кровообращения вследствие закупорки сосудов или их разрыва. После сосудистой катастрофы в течение нескольких минут или часов развивается неврологическая симптоматика, которая прогрессирует, иногда приводя к летальному исходу. В последнее время участились случаи инсульта и в молодом возрасте, до 30 лет.
Виды
Основная классификация инсультов (по МКБ-10) учитывает причину и механизм возникновения инсульта.
- Ишемический инсульт характеризуется прекращением поступления крови в ткани головного мозга. Причиной заключается в нарушении текучести крови, закупорке артерии тромбом и/или сужении атеросклеротической бляшкой (атеротромботический), спазме сосудов, снижении давления. Чаще развивается в возрасте 50-69 лет. Частота встречаемости 64-75% среди всех видов инсульта.
- Геморрагический инсульт — кровоизлияние в вещество головного мозга или под паутинную оболочку вследствие разрыва сосуда в результате повышенного артериального давления, атеросклероза, васкулита, аневризм, нарушения свертываемости. В группе высокого риска находятся пациенты в возрасте 50-69 лет. В 39-49 лет встречается реже. Частота встречаемости 15-20% среди всех видов инсульта.
Существуют классификации, в которых выделяют виды инсульта с учетом других признаков.
1. По степени тяжести:
- малый, в том числе микроинсульт (транзиторная ишемическая атака) — проходящее нарушение мозгового кровообращения с полным исчезновением неврологической симптоматики в течение от 1 суток до 3 недель;
- средней тяжести;
- тяжелый, обширный инсульт мозга — поражение большого участка с ярко выраженной неврологической симптоматикой и тяжелым состоянием, иногда с впадением в глубокую кому.
2. По расположению
— левого или правого полушария. Каждая сторона отвечает за разные функции, поэтому и симптомы будут разными. Например, если поражается левая половина, страдают движения правой стороны тела, нарушается речь, память. Человек теряет способность к чтению и письму.
При поражении правого полушария нарушено движение левой стороны тела, восприятие себя, своего тела, окружающего пространства, развиваются психические расстройства.
3. По количеству
— первичный инсульт (первый) и повторные инсульты (второй, третий, четвертый). Повторные инсульты протекают тяжелее, т.к. очаг поражения с каждым разом увеличивается.
4. По возрасту
— у детей, начиная с внутриутробного периода, молодых, пожилых. Выраженность клинических проявлений и прогноз зависят от возраста пациента, причины сопутствующей патологии, своевременности диагностики. Наиболее сложный прогноз при запоздалом обнаружении инсульта, большом размере очага, ослабленном организме вследствии сопутствующих заболеваний, вредных привычках, авитаминозе.
5. По локализации
:
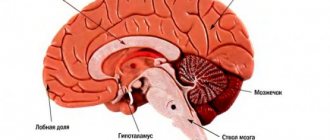
- в вертебро-базилярном бассейне с поражением затылочной доли головного мозга, мозжечка и ствола — развиваются зрительные нарушения, меняется походка;
- лобных долей — страдает речь, глотание;
- височных долей — ухудшается память, письмо, речь;
- теменной доли — страдает речь и понимание речи.
Развитие и группы риска
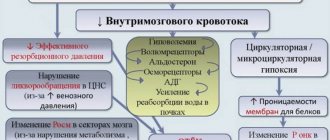
К развитию инсульта приводит резкое повышение давления, физические нагрузки, эмоциональное перенапряжение. В таких ситуациях происходит разрыв сосуда с последующим кровоизлиянием или спазм с ишемией. Предрасполагающими факторами являются сахарный диабет, высокий уровень холестерина, заболевания сердца, сосудов и крови, избыточный вес. Сосуды при этих заболеваниях теряют эластичность, их стенка растягивается. Особенно осторожными следует быть людям, у которых или их близких родственников был инсульт или инфаркт.
Существуют шкалы, по которым определяют степень риска развития инсульта: Фрамингамская шкала оценки индивидуального риска развития инсульта, вопросник Лондонской школы гигиены о сердечно-сосудистых заболеваниях Дж. Роуза.
Пройдя такое тестирование, можно выявить степень риска, пройти обследование и своевременно пройти курс лечения, пока ваше здоровье не пострадало.
Выделяют группы риска:
- по возрасту и полу — вероятность инсульта повышается после 30 лет. Ишемический инсульт встречается чаще у мужчин в возрасте 50-69 лет. Заболеваемость геморрагическим инсультом до 60 лет у мужчин и женщина одинакова, затем выше у женщин;
- по образу жизни — неблагоприятным фактором являются малоподвижность, вредные привычки, стрессы, тяжелый физический труд. Эти факторы ухудшают здоровье, провоцируют хронические заболевания сердца и сосудов.
Реабилитация
Помочь пациенту восстановить навыки и мозговую деятельность позволяют:
- логопедические упражнения;
- лечебная физкультура;
- средства физиотерапии;
- занятия с психологом.
В качестве профилактических мер пациентам рекомендуется:
- регулярно проходить обследование сердца и кровеносной системы;
- своевременно лечить обнаруженные заболевания;
- вести здоровый образ жизни;
- обращаться к врачу при любых настораживающих симптомах, указывающих на неврологические проблемы в организме.
Первые признаки и симптомы
Перед инсультом появляются сонливость, головная боль, онемение конечностей, усталость, мушки перед глазами, тошнота, головокружение, колебания температуры, скачет артериальное давление. Это предвестники или первые признаки инсульта, которые появляются за несколько часов или суток до катастрофы. Чаще всего эти симптомы игнорируются, или их списывают на усталость и переутомление.
Симптомы непосредственно инсульта делятся на общемозговые и очаговые Они могут быть разной степени выраженности в зависимости от распространенности патологического процесса.
- Общемозговые симптомы: головная боль, нарушение сознания вплоть до потери сознания, оглушенность, возбуждение или слабость, нарушение ориентации в пространстве и времени, потливость, чувство жара, судороги. Клонит ко сну, иногда знобит.
- Очаговые нарушения при инсульте зависят от того, какая область мозга пострадала. Они могут быть односторонними или двусторонними. К этой группе относятся нарушение речи, зрения (зрительные галлюцинации), походки, движений вплоть до паралича, чувствительности.
Симптомы ишемического инсульта головного мозга развиваются постепенно, при этом преобладают очаговые симптомы.
При геморрагическом инсульте начало стремительное, с преобладанием общемозговых симптомов.
В развитии инсульта выделяют несколько этапов: острый период (с момента удара до 3 недель в среднем), восстановительный период — начиная со 2 недели до 24 мес.
Что делать при инсульте
Существуют приемы, которые позволяют выявить признаки инсульта самостоятельно . Например, их можно применить, если кому-то на улице стало плохо и вы заподозрили инсульт. Нужно попросить человека улыбнуться, заговорить, поднять обе руки. Если пострадавший не может выполнить вашу просьбу или есть асимметрия, следует немедленно вызвать помощь и перечислить все симптомы.
В то же время нужно оказать первую помощь: уложить пострадавшего, подложив под голову небольшую опору, освободить от одежды, которая мешает дышать. Ему нельзя есть и пить, совершать резкие движения. При рвоте следует повернуть голову вбок.
Дальнейшее лечение осуществляется в стационаре. Сначала проводят диагностику для уточнения диагноза, назначают компьютерную и магнитно-резонансную томографию, люмбальную пункцию и ЭЭГ (эхоэнцефалографию), ангиографию. Затем назначают консервативное (базовую терапию, лечение неврологических осложнений) или хирургическое лечение.
После завершения острого периода назначают реабилитацию: массаж, лечебную физкультуру и другие мероприятия в зависимости от степени и вида нарушения. Пациента наблюдают невролог, физиотерапевт, логопед, психотерапевт.
Мозг обладает нейропластичностью: при правильном подходе можно восстановиться после инсульта, вернуть функции мозга и предотвратить осложнения инсульта. Ключевой фактор — своевременное начало лечения, грамотная реабилитация и регулярность выполнения упражнений.
По данным ВОЗ, около 60% пациентов к концу первого года не нуждаются в посторонней помощи, а 30% пациентов работоспособного возраста могут вернуться к трудовой деятельности.
Совет специалиста
Обращаю ваше внимание, что при оказании доврачебной помощи очень важно вовремя распознать патологию. От правильности действий человека, находящегося рядом, зависит дальнейшая жизнь больного.
- При инфаркте отмечается сильная боль в области сердца. Она может отдавать слева в руку, под лопатку, в челюсть и всю половину головы, живот. Атипичные формы проявляются в виде нарушений ритма (пульс становится частым и неравномерным), выраженного дискомфорта в животе или одышки по типу приступа астмы.
- Инсульт сопровождается нарушением сознания, шаткостью походки, сильной болью в голове. Если попросить больного поднять руку, то чаще всего он не сможет этого сделать. При попытке улыбнуться или высунуть язык будет заметен перекос в одну сторону. Этот симптом позволяет довольно точно определить данное острое состояние. Для поражения мозга типичным является также нарушение речи, тошнота и рвота, неравномерное расширение зрачков.
Профилактика
- Первичная профилактика заключается в правильном питании, занятиях спортом, отказе от вредных привычек и стресса, достаточном сне и отдыхе, регулярных медицинских осмотрах.
- Вторичная профилактика инсульта включает в себя устранение факторов риска — лечение сопутствующей патологии, регулярное наблюдение у лечащего врача, устранение факторов риска. Такой подход поможет не только предотвратить инсульт, но и укрепить здоровье в целом. По оценкам ВОЗ, создание адекватной системы помощи пациентам с инсультом позволит уже в ближайшие годы снизить летальность в течение 1-го месяца заболевания на 20% и обеспечить независимость в повседневной жизни через 3 мес после его начала не менее чем у 70% пациентов.
Случай из практики
В стационар поступил больной с жалобами на слабость, сильные боли за грудиной и тяжесть в голове. Одновременно отмечались головокружение, одышка, посинение носогубного треугольника, высокое давление, увеличение частоты пульса. На ЭКГ обнаружены признаки острой ишемии миокарда задне-базальных отделов сердца. При снятии ЭЭГ отклонений не обнаружено, патологическая симптоматика со стороны нервной системы отсутствует. Анализ крови показал повышение миоглобина, тропонина, АЛС и АСТ, уровня холестерина низкой плотности.
Диагноз: Острый крупноочаговый инфаркт миокарда. Гипертоническая болезнь II степени.
Было проведено лечение (оксигенотерапия, нитраты внутривенно в капельнице, «Гепарин», бета-блокаторы, мочегонные, седативные препараты). После 3 недель интенсивной терапии состояние улучшилось, на кардиограмме динамика положительная, отмечается формирование рубца. Выписан под наблюдение кардиолога по месту жительства. Рекомендована вторичная профилактика заболевания, постоянный прием «Аспирина», «Нитроглицерин» при появлении боли, «Бисопролол», «Аторвастатин» пожизненно, диета с ограничением жирной пищи.
Часто задаваемые вопросы
Чем отличается инсульт от инфаркта?
Инфаркт мозга — один из видов инсульта и он носит ишемический характер, т.е. сопровождается прекращением поступления крови в головной мозг. Характерной особенностью являются постепенное развитие клинической картины и преобладание очаговых симптомов: нарушений речи, зрения, походки, движений вплоть до паралича, чувствительности.
Может ли случиться инсульт и инфаркт одновременно?
Если рассматривать только головной мозг, встречается смешанный инсульт, когда в причинах развития инсульта фигурируют и кровоизлияние, и ишемия. Они могут произойти одновременно, когда происходит разрыв сосуда на одном участке и прекращение кровотока в другом. Также ишемия может развиться на месте субарахноидального кровоизлияния через некоторое время.
Если рассматривать инфаркт как заболевание сердца, то эти состояния также могут диагностироваться одновременно. Более того, инсульт может развиться в результате инфаркта: страдает функционирование сердца, кровь поступает в головной мозг в недостаточном количестве. Так мы получаем инсульт.
Инсульт бывает только головного мозга?
Инсультом (лат. insultus «наскок, нападение, удар») называют острое нарушение кровоснабжения мозга вследствие ишемии (инфаркта) или кровоизлияния. Если ишемия происходит в других органах, его тоже называют инфарктом. Например, инфаркт миокарда, инфаркт кишечника, почек и т.д. Характеризуется сильными болями, нарушением функции пострадавшего органа и другими симптомами.
Бывает ли инсульт при нормальном или низком давлении?
Артериальная гипертензия — одна из главных, но не единственных причин инсульта. Фактором риска является также тромбоз, атеросклероз, сахарный диабет, при которых давление бывает нормальным и даже сниженным. Кроме того, при низком давлении головной мозг недостаточно снабжается кислородом, что является предпосылкой для развития инсульта по ишемическому типу.
Бывает ли инсульт у детей?
Инсульт диагностируется и у детей. Он может развиться даже в перинатальном периоде. Причины: отклонения в свертывающей системе, патологии сердечно-сосудистой системы, в том числе пороки развития сосудов, вредные привычки у матери во время беременности, кислородное голодание во время родов, травма.
В перинатальном периоде и до года заболевание сопровождается беспокойством, частым плачем, нарушением аппетита, нарушением рефлексов периода новорожденности, косоглазием, судорогами. Диагноз ставится на основании осмотра детского невролога, УЗИ головного мозга, результатов томографии. В более старшем возрасте симптомы схожи с признаками инсульта у взрослых.
Детский организм более пластичен и быстрее поддается терапии. Главное — вовремя диагностировать инсульт и начать лечение.
Может ли инсульт пройти сам?
Есть такое состояние — транзиторный инсульт. Он сопровождается кратковременным нарушением кровообращения, при этом необратимых изменений ткани головного мозга не происходит. Внешние проявления такого инсульта такие же, как и у обычного, но менее выраженные: головная боль, головокружение, потемнение в глазах, изменение чувствительности на различных участках тела. И проходят они в течение 24 часов. Тем не менее, состояние требует квалифицированного лечения и реабилитации, устранения факторов риска, т.к. в последующем есть вероятность вторичного инсульта.
При каком давлении может быть инсульт?
Инсульт может развиться при любом давлении. Артериальная гипертензия является причиной геморрагического инсульта, гипотензия — ишемического.
Помогают ли сосновые шишки в профилактике инсульта?
Сосновые шишки снижают артериальное давление, поэтому их нельзя употреблять при гипотензии. Эффект обусловлен танинами, которые содержатся в шишках. В составе есть также витамин С и Р — они укрепляют стенки сосудов и улучшают кровообращение.
Целесообразность применения средств на основе растительного сырья принимает лечащий врач после детального обследования. В целом сосновые шишки от инсульта могут использоваться только как дополнительный метод.
Первая помощь
И та, и другая патология крайне серьёзны. При сохраняющемся или нарастающем болевом приступе за грудиной сдавливающего или сжимающего характера, сопровождающемся слабостью, холодным потом, выраженной одышкой или при появлении нарушений речи или нарушений двигательной функции необходимо как можно быстрее вызвать скорую помощь. В данной ситуации промедление — смерти подобно. Чем быстрее будет начато оказание специализированной квалифицированной помощи, тем выше процент выживаемости.
Золотым стандартом в лечении острой коронарной патологии является экстренное хирургическое вмешательство, направленное на восстановление кровотока в кратчайший период. В настоящее время все крупные стационары оснащены соответствующим оборудованием.
Для предупреждения инфаркта или инсульта необходимо придерживаться нескольких правил: не курить, проходить в сутки 10 000 шагов, придерживаться рационального питания, соблюдать питьевой режим (1–1,5 литра чистой негазированной воды в сутки), не злоупотреблять алкоголем, контролировать вес и, соответственно, объём талии (у мужчин не более 94 см, у женщин — не более 80 см), следить за уровнем артериального давления, проверять уровень глюкозы и холестерина в крови. Также требуется проходить ежегодную диспансеризацию. При уже имеющейся кардиальной патологии — регулярно принимать назначенные лекарственные препараты. Если же самочувствие резко ухудшилось, надо безотлагательно вызывать скорую помощь.