Запись по телефону: +7 (343) 355-56-57
+7
- О заболевании
- Стоимость услуг
- Записаться
- О заболевании
- Цены
- Записаться
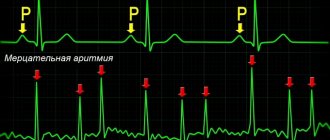
Мерцательная аритмия (МА)
– самое распространённое нарушение ритма. Регистрируется повсеместно и встречается практически во всех возрастных группах, но частота ее возникновения увеличивается с каждым десятилетием жизни.
При своевременном обращении к врачу, правильно подобранном лечении и выполнении пациентом всех назначений доктора прогноз при данном заболевании достаточно благоприятный и качество жизни больного значительно не страдает.
Это касается пациентов всех возрастных групп, в том числе и пожилых.
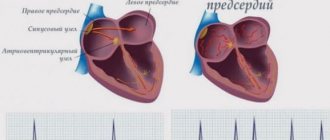
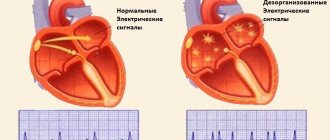
В норме в сердце человека есть проводящая система. Она подобна электрической проводке и ее функция – из синусового узла, расположенного в левом предсердии, проводить импульсы на мышцу сердца, благодаря чему оно сокращается. При мерцательной аритмии функцию одного «источника питания» (синусового узла) берут на себя множественные аритмические очаги в предсердии и сердце сокращается хаотично. Именно поэтому эту аритмию еще называют delirium cordis (бред сердца).
Эти аритмические очаги могут быть достаточно мелкими и множественными и тогда эту форму МА называют фибрилляцией предсердий
(от латинского fibrillatio-мелкие сокращения, дрожь). При более крупных и организованных очагах аритмии говорят о трепетании предсердий (напоминает трепет крыла птицы или бабочки). Фибрилляция предсердий — всегда хаотичные и абсолютно аритмичные сокращения сердца. Трепетание же предсердий может быть как правильной, так и неправильной формы. В первом случае ритм правильный, а во втором – такой же хаотичный, как при фибрилляции предсердий. Различить эти формы МА можно лишь по ЭКГ. Однако методы диагностики и лечения, а также профилактики этих форм заболевания едины. Хотя при трепетании предсердий отмечается больший эффект от хирургических методов лечения.
Как и любое заболевание, МА имеет свои особенности течения. Начинается она, как правило, с внезапно развившегося эпизода (пароксизма), который может завершиться так же внезапно, как и начался.
При этом восстановление нормального (синусового) ритма может происходить как спонтанно (самостоятельно), так и с помощью специальных лекарств — антиаритмических средств.
Дальнейшее течение этого заболевания абсолютно непредсказуемо. После первого пароксизма нередко эта ари на долгие годы, а потом может появиться в самый неожиданный момент. Или, наоборот, после первого эпизода срывы ритма становятся все чаще. И, как правило, при учащении, удлинении пароксизмов МА она постепенно переходит в постоянную форму, то есть поселяется в сердце пациента уже навсегда.
В ряде случаев, когда пароксизмы повторяются достаточно часто и изнуряют больного, переход аритмии в постоянную форму приносит ему облегчение, потому что каждый эпизод срыва и восстановления ри его и приводит к осложнениям.
В любом случае, жить с этой аритмией можно, нужно лишь освоить основные принципы управления ею. Однако, следует понимать, что вылечить это заболевание раз и навсегда практически невозможно, как и многие другие болезни (бронхиальная астма, сахарный диабет, гипертоническая болезнь, ишемическая болезнь сердца и т.д.) — можно лишь сосуществовать с МА, контролировать ее симптомы и проводить профилактику развития осложнений.
Особую когорту составляют пациенты с частыми рецидивами МА. В этом случае речь идет либо о неправильном лечении (пациент не принимает препараты, либо принимает их в недостаточной дозе, и проблема может быть решена с помощью врача – аритмолога). Однако, в ряде случаев учащение пароксизмов ФП – это естественное течение заболевания, свидетельствующее о том, что скоро пароксизмальная форма МА перейдет в постоянную. Это процесс может быть прерван с помощью хирургических методов лечения.
Симптомы фибрилляции предсердий
Наиболее распространёнными симптомами фибрилляции предсердий являются:
- перебои в сердце,
- замирание сердца,
- частое неритмичное сердцебиение,
- боли в груди,
- головокружение,
- обморок или кратковременная потеря сознания,
- затруднённое дыхание, нехватка воздуха,
- одышка,
- повышенная утомляемость,
- общая слабость.
Нередко мерцательная аритмия протекает бессимптомно и выявляется случайно на ЭКГ или во время холтеровского мониторирования.
Типы мерцательной аритмии (МА)
Термин «мерцательная аритмия» может обозначать два следующих вида суправентрикулярной тахиаритмии.
Фибрилляция (мерцание предсердий).
В норме электрический импульс возникает в синусовом узле (в стенке правого предсердия), распространяется по миокарду предсердий и желудочков, вызывая их последовательное сокращение и выброс крови. При ФП электрический импульс распространяется хаотично, заставляя предсердия «мерцать», когда волокна миокарда сокращаются несогласованно и очень быстро. В результате хаотичной передачи возбуждения на желудочки, они сокращаются неритмично и, как правило, недостаточно эффективно.
Трепетание предсердий.
В этом случае сокращение волокон миокарда происходит в более медленном темпе (200–400 уд./мин.). В отличие от ФП, при трепетании предсердия все-таки сокращаются. Как правило, за счет периода рефрактерности атриовентрикулярного узла на желудочки передается не каждый электрический импульс, поэтому они сокращаются не в столь быстром темпе. Однако, как и при фибрилляции, при трепетании насосная функция сердца нарушается, а миокард испытывает дополнительную нагрузку.
Классификация фибрилляции предсердий (ESCGuidlines):
- Пароксизмальная форма – внезапно появляющаяся ФП, продолжительностью от нескольких минут до 7 суток, восстанавливается самостоятельно (чаще в течение 24-48 часов).
- Персистирующая форма – мерцательная аритмия продолжительностью от 7 суток до 1 месяца. Самостоятельно не восстанавливается, но имеются показания и возможность кардиоверсии.
- Длительно персистирующая форма – продолжающаяся более 1 месяца фибрилляция предсердий, сохраняющаяся или рецидивирующая, несмотря на попытки кардиоверсии.
- Постоянная форма – мерцательная аритмия при которой кардиоверсия противопоказана, не проводилась, или оказалась безуспешной.
Распространенность мерцательной аритмии составляет 6% у людей пожилого и старческого возраста и около 2% среди всей популяции. У 6 — 10% пациентов с ИБС заболевание осложняется фибрилляцией предсердий, а у больных с митральным пороком сердца, нуждающихся в оперативном лечении, мерцательная аритмия развивается в 60-80% случаев. Наблюдения свидетельствуют о значительном увеличении частоты развития данной аритмии.
У пациентов с фибрилляцией предсердий летальность примерно в 2 раза выше, чем у больных с синусовым ритмом. Диссоциация работы предсердий и желудочков ведет к снижению сердечного выброса на 20-30% из-за отсутствия предсердного вклада в сердечный выброс, а также неполноценного наполнения кровью левого желудочка. Таким образом, длительно существующая фибрилляция предсердий приводит к развитию дилатационной кардиомиопатии, которая сопровождается расширением полостей сердца, выраженной систолической дисфункцией левого желудочка (снижение фракции выброса), возникновением митральной и трикуспидальной регургитации (обратный заброс крови), что ведёт к нарастанию сердечной недостаточности.
Наличие фибрилляции предсердий ведет к застою крови и тромбообразованию в ушке левого предсердия с высоким риском закупорки артерий головного мозга,магистральных артерий верхних и нижних конечностей (большой круг кровообращения), и сосудов кровоснабжающих внутренние органы. Каждый шестой инсульт происходит у больного с мерцательной аритмией. Риск возникновения такого осложнения у больных с фибрилляцией предсердий в 5 — 7 раз выше, чем у людей без аритмии. У больных с пороками сердца ревматической этиологии, осложненными фибрилляцией предсердий, риск развития острого нарушения мозгового крообращения (ОНМК) в 17 раз выше, чем у пациентов без мерцательной аритмии.
Диагностика
Основным методом диагностики мерцательной аритмии является электрокардиография (ЭКГ) и холтеровское мониторирование – непрерывная длительная (в течение 1 – 7 суток) запись ЭКГ.
В случае подтверждения диагноза ФП и определения показаний к эндоваскулярной катетерной аблации ФП пациенту проводится электрофизиологическое исследование (ЭФИ) с выявлением зон эктопических очагов и построением карты этих зон.
Осложнения заболевания
При фибрилляции предсердий верхние отделы сердца не в полной мере наполняются кровью, за счет чего уменьшается выброс и развивается сердечная недостаточность.
Синдром WPW с ранним возбуждением желудочков провоцирует развитие наджелудочковой аритмии, ухудшая течение заболевания и затрудняя диагностику нарушения сердечного ритма.
Помимо снижения кровяного наполнения полостей сердца, хаотичное сокращение предсердий формирует сгустки и тромбы, которые с током крови попадают в мелкие и крупные сосуды головного мозга. Тромбоэмболия опасна полным перекрытием артериолы и развитием ишемии, что требует реанимационных мероприятий и начала лечения в кратчайшие сроки.
Лечение
Консервативное лечение фибрилляции предсердий (мерцательной аритмии)
Мерцательная аритмия является фактором риска ишемического инсульта, развивающегося в результате формирования тромбов в полости левого предсердия. Первоочередными средствами при лечении мерцательной аритмии являются препараты, предотвращающие тромбообразование. Их назначает врач, т.к. требуется контроль за системой свертывания крови. Эти средства показаны практически всем пациентам, которые страдают мерцательной аритмией независимо от того, постоянно присутствует аритмия или возникает приступами (пароксизмальная форма аритмии). Риск инсульта одинаков как при наличии хронической формы аритмии, так и при пароксизмальной форме аритмии.
У пациентов с пароксизмальной формой мерцательной аритмии решается вопрос о профилактике возникновения приступов аритмии. Если приступ возник впервые, антиаритмические препараты не назначаются. Могут быть рекомендованы препараты для контроля частоты сердечных сокращений и улучшения переносимости повторных пароксизмов нарушений ритма. Антиаритмические средства также не назначаются, если приступы аритмии у пациента протекают бессимптомно и не снижают его качество жизни. При рецидиве нарушений ритма и ухудшении переносимости пароксизмов кардиолог-аритмолог совместно с пациентом решает вопрос о назначении антиаритмических препаратов или хирургическом лечении аритмии (катетерной абляции).
При развитии затяжного приступа мерцательной аритмии, который не прошел самостоятельно, необходимо обратиться к специалисту кардиологу-аритмологу, который выберет наиболее подходящий для пациента метод купирования аритмии. Отработана методика медикаментозного восстановления нормального сердечного ритма, а также процедура восстановления ритма методом электрической кардиоверсии. Для восстановления ритма необходима определенная медикаментозная подготовка, схему которой определит врач, исходя из индивидуальных особенностей течения заболевания. С появлением новейших высокоэффективных антиаритмических средств предпочтение отдается медикаментозному восстановлению ритма.
При трансформации пароксизмальной формы мерцательной аритмии в хроническую основной задачей является контроль частоты сердечных сокращений. При наличии тахисистолии (высокой частоты сердечных сокращений) назначаются средства, урежающие частоту сокращений сердца, первоочередными из которых являются бета-адреноблокаторы. Неотъемлемой частью терапии мерцательной аритмии сердца является лечение заболевания, спровоцировавшего нарушение ритма – ишемической болезни сердца, сердечной недостаточности, артериальной гипертензии, нарушений в работе щитовидной железы и других.
Обратиться к кардиологу-аритмологу необходимо в случае:
- развития приступа мерцательной аритмии впервые в жизни,
- развития очередного приступа аритмии, не купирующегося привычными средствами,
- неэффективности назначенной ранее антиаритмической терапии.
Причины развития и факторы риска
Сердечная патология
- ОИМ (нарушение проводимости и возбудимости миокарда).
- Артериальная гипертензия (перегрузка ЛП и ЛЖ).
- Хроническая сердечная недостаточность (нарушение структуры миокарда, сократительной функции и проводимости).
- Кардиосклероз (замещение клеток миокарда соединительной тканью).
- Миокардиты (нарушение структуры при воспалении миокарда).
- Ревматические пороки с поражением клапанов.
- Дисфункция СУ (синдром тахи-бради).
Внесердечная патология
- Заболевания щитовидной железы с проявлениями тиреотоксикоза.
- Наркотическая или иная интоксикация.
- Передозировка препаратов наперстянки (сердечных гликозидов) при лечении сердечной недостаточности.
- Острая алкогольная интоксикация или хронический алкоголизм.
- Неконтролируемое лечение диуретиками.
- Передозировка симпатомиметиков.
- Гипокалиемия любого происхождения.
- Стресс и психоэмоциональное перенапряжение.
Возрастные органические изменения.
С возрастом структура миокарда предсердий претерпевает изменения. Развитие мелкоочагового кардиосклероза предсердий может стать причиной фибрилляции в пожилом возрасте.
Совет врача
Думаю, нет нужды рассказывать о модификации образа жизни, которая в силах снизить риск возникновения ожирения, сахарного диабета и артериальной гипертензии. Но многие забывают, что, имея отягощённый по аритмии семейный анамнез, необходимо вовремя лечить все болезни лёгких и бронхов, грамотно выбирать профессию, избегая работы с повышенным содержанием пыли в воздухе (к примеру, горнодобывающая промышленность). Это позволит снизить риск возникновения фибрилляции, ассоциированной с ХОЗЛ.
Методы диагностики
Сначала требуется определить индивидуальный риск инсульта:
Определение риска инсульта при первичной * (если инсультов ранее не было) профилактике (J Am Coll Cardiol 2001;38:1266i-1xx).
| Источник | Высокий риск | Средний риск | Низкий риск |
| Atrial Fibrillation Investigators (1) ** | Возраст 65 лет и старше Гипертензия в анамнезе ИБС Диабет | Возраст моложе 65 лет Отсутствие признаков высокого риска | |
| American College of Chest Physicians (2) | Возраст старше 75 лет Гипертензия в анамнезе Дисфункция ЛЖ *** Более 1 фактора среднего риска | Возраст 65 — 75 лет Диабет ИБС Тиреотоксикоз | Возраст моложе 65 лет Отсутствие факторов риска |
| Stroke Prevention in Atrial Fibrillation (3) | Женщины старше 75 лет Систолическое АД более 160 мм рт. ст. Дисфункция ЛЖ ** | Гипертензия в анамнезе Отсутствие признаков высокого риска | Отсутствие признаков высокого риска Отсутствие гипертензии в анамнезе |
Получение обязательных данных
Изучение истории болезни и жалоб пациента. Необходимо выяснить конкретные симптомы, которыми проявляется фибрилляция предсердий, определить ее клиническую форму, дату появления первых признаков, частоту и продолжительность пароксизмов, определить предрасполагающие факторы и провоцирующие заболевания, эффективность проводимого лечения.
Проведение ЭКГ, ЭхоКГ. Эти обследования позволяют определить вид нарушений сердечного ритма, оценить размеры камер сердца и состояние клапанов, изменение сократимости миокарда.
Исследование крови. Для определения функции щитовидной железы (Т3, Т4) и гипофиза (ТТГ), выявления недостатка электролитов (калия) и признаков острого ревматизма или миокардита.
Получение дополнительных данных
Холтеровское мониторирование ЭКГ. Круглосуточная регистрация ЭКГ позволяет проконтролировать и оценить ЧСС в разное время суток (включая период сна) при обычном режиме дня пациента, зафиксировать приступы ФП.
Запись пароксизмов ФП онлайн. Данная разновидность холтеровского мониторирования позволяет фиксировать сигналы электрокардиограммы, передаваемые по телефону, непосредственно в момент приступа.
Велоэргометрия, тредмил-тест и другие нагрузочные пробы. Эти методы применяются в случае, когда не установлен адекватный контроль ЧЖС (при хронической ФП), для провокации аритмии, вызываемой физической нагрузкой, а также для исключения ишемии сердца перед лечением антиаритмиками 1C-класса.
Чреспищеводная эхокардиография. Данное исследование помогает выявить наличие тромба в левом предсердии до проведения кардиоверсии.
Электрофизиологическое исследование. ЭФИ проводится для объяснения механизма тахикардии, выявления и хирургического лечения предрасполагающей аритмии (радиочастотная абляция).
Распространенность в социуме
Тахисистолическая форма фибрилляции предсердий, являющаяся самой распространённой, встречается у 3% взрослого населения в возрасте 20 лет и старше. Причём пожилые люди страдают от заболевания в большей мере. Подобная тенденция объясняется несколькими факторами:
- увеличением продолжительности жизни;
- ранней диагностикой бессимптомных форм патологии;
- развитием сопутствующих заболеваний, способствующих появлению мерцательной аритмии.
По данным Всемирной организации здравоохранения, в 2010 году патология была обнаружена у 33,5 млн. жителей планеты.
Выявлено, что риск заболеть у женщин несколько ниже, чем у мужчин. Но при этом первые чаще подвержены инсультам, имеют большее количество сопутствующих болезней и ярко выраженную клинику фибрилляции.
Клинический случай
В приёмное отделение был доставлен пациент А., 25 лет с жалобами на нехватку воздуха, невозможность вдохнуть полной грудью, сердцебиение, головокружение, резкую общую слабость. Больной занимался полупрофессионально пауэрлифтингом, и при очередном подходе потерял сознание. В семье у бабушки и мамы диагностирована мерцательная аритмия. Объективно: кожные покровы бледные, одышка в покое, АД 90/60 мм рт.ст., ЧСС при аускультации 400 уд./мин, также первый тон слышен громче нормы, ритм неправильный, пульс на лучевой артерии – 250 уд./мин. Предварительный диагноз: «Впервые выявленная фибрилляция предсердий».
Для подтверждения диагноза использовали: клинические анализы крови и мочи, определение уровня ТТГ, ЭКГ, Эхо-КГ. Больному была выполнена фармакологическая кардиоверсия «Дофетилидом», после чего восстановился синусовый ритм с ЧСС в пределах 60-64 уд./мин. Во время пребывания в стационаре проводился суточный мониторинг ЭКГ, пароксизмов фибрилляции не наблюдалось. Пациенту было рекомендовано ограничить физические нагрузки.