Описание гипертонической болезни
Гипертоническая болезнь ─ это широко распространенная патология сердечно-сосудистой системы, для которой характерно стойкое или преходящее повышение артериального (кровяного) давления.
На сегодняшний день медицине известно, что гипертония ─ это системная болезнь, при которой страдают многие органы человека.
В начале заболевания повышение АД (артериального давления) может не отражаться на состоянии пациента. В зависимости от степени тяжести процесса гипертоническая болезнь может вызывать разрушения в структурах сердечной мышцы, головного мозга, почек и глаз.
Степени гипертонической болезни и группы риска
Выделяется три степени тяжести гипертонической болезни:
- Гипертоническая болезнь 1 степени (легкая форма).
- Гипертоническая болезнь 2 степени (гипертония средней тяжести).
- Гипертоническая болезнь 3 степени (наиболее тяжелая степень).
Степень тяжести гипертонической болезни всегда определяется вместе с факторами риска развития возможных осложнений со стороны сердечно-сосудистой системы.
Исходя из этих факторов, кардиолог прогнозирует гипертоническую болезнь.
Выделяется четыре группы риска гипертонической болезни:
- риск 1 (самый низкий)
- риск 2 (средний)
- риск 3 (высокий)
- риск 4 (очень высокий).
Точное определение вида гипертонической болезни имеет важное терапевтическое значение. Отсутствие адекватного лечения при гипертонии может стать причиной развития гипертонического криза.
О диспансеризации
Диспансеризация в области кардиологии — одна из основных мер для уменьшения смертности от сердечно-сосудистых заболеваний. Есть четко очерченное понятие факторов риска, которые надо контролировать и лечить для длительной и полноценной жизни. Поэтому диспансеризация с включением кардиологического обследования показана всем мужчинам старше 40 лет и женщинам старше 50 лет.
Симптомы гипертонической болезни
Признаки заболевания могут проявляться по-разному в зависимости от того, на какой стадии протекает гипертоническая болезнь.
Симптомы, которые чаще всего наблюдаются при гипертонии:
- головные боли и головокружения различного характера
- ощущение тяжести и пульсация в области затылка
- учащенное сердцебиение
- общая слабость
- проблемы с координацией движений (иногда)
- непереносимость громких звуков
- светобоязнь
- носовые кровотечения
- тошнота
- чувство страха.
При проявлении симптомов, для диагностики и лечения возможного заболевания запишитесь на прием к врачу кардиологу.
Как проводится диагностика?
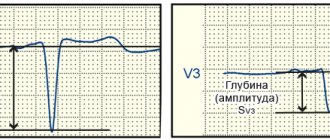
Для постановки диагноза 3 степень гипертонии риск 3 обязательно проводится регулярное измерение показателей давления, а также лабораторные исследования крови и мочи больного. Не обойтись без инструментальных методик диагностики, таких как УЗИ, допплерография, ЭКГ.
А также читайте на нашем сайте: Причины возникновения, основные симптомы и лечение гипертонии у мужчин
Все эти мероприятия позволяют доктору оценить стостояние органов-мишеней и установить степень их поражения. Иногда требуется я дополнительная консультация у окулиста и эндокринолога.
Диагностика и лечение гипертонической болезни
Диагностика заболевания
Диагностика гипертонической болезни в клинике А-Медия проводится следующими методами:
- измерение артериального давления
- ЭКГ
- суточное мониторирование ЭКГ с АД (Холтеровское мониторирование)
- эхокардиография (ЭхоКГ или УЗИ сердца)
- УЗИ брюшной полости с почками
- УЗДГ БЦА (ультразвуковая допплерография брахиоцефальных артерий и вен).
Лечегие гипертонической болезни
Лечение гипертонической болезни в нашей клинике планирует квалифицированный кардиолог только после постановки точного диагноза.
Первый шаг: наш врач примет меры, направленные на понижение артериального давления у пациента.
Дальнейшая терапия планируется индивидуально исходя из типа гипертонической болезни. Легкая и средняя форма заболевания может лечиться лекарственными препаратами. При тяжелой гипертонии всегда назначаются гипотензивные средства. Обязательным условием является модификация образа жизни.
Что это такое и что значит?
Гипертония 3 стадии − тяжелая, уже не излечимая форма болезни. Восстановить нормальные показатели давления не реально, как и вернуть полноценную работу органов-мишеней, пострадавших от постоянного артериального гипертонуса.
Диагноз ставится, если у больного регулярно повышается давление выше 180 на 110 мм рт. ст.
3 стадия гипертонии не появляется внезапно, она годами прогрессирует и поражает все новые органы. Все, что могут сделать врачи — это поддерживать жизнеспособность человека и приостановить развитие новых осложнений. Больному необходимо не только регулярно употреблять сильнодействующие лекарства, но и устранить все возможные провоцирующие факторы, влияющие на состояние органов-мишеней.
Риск ССО 3 говорит о том, что в организме поражено уже более 20% сосудов.
Профилактика гипертонической болезни
Для профилактики гипертонической болезни и возможных осложнений при данном заболевании кардиолог клиники А-Медия рекомендует принять следующие меры:
- отказаться от курения
- свести к минимуму употребления алкоголя
- контролировать массу тела
- обязательно иметь восьмичасовой сон
- наладить правильное питание
- ежедневно вести физическую активность.
Обратитесь в клинику А-Медия для лечения гипертонической болезни, и наш опытный кардиолог поможет вам избежать тяжелых осложнений этого заболевания и значительно улучшить качество вашей жизни.
Получение инвалидности
Из-за того, что 3 стадия гипертонической болезни сопряжена с тяжелыми нарушениями функций жизненноважных органов и влечет за собой ограничение способности к самообслуживанию, пациентам назначают инвалидность 1 группы.
Получить ее можно только после медико-социальной экспертизы. Она проводится на базе медицинского учреждения, в котором наблюдается гипертоник.
При назначении инвалидности им показаны пенсионные выплаты и соответствующие льготы.
Люди с первой группой полностью нетрудоспособные или могут работать только в специально созданных условиях.
Эпидемиология
Сердечно-сосудистые (кардиоваскулярные) заболевания – серьёзная проблема здравоохранения во всём мире по причине широкой распространённости и высокого уровня смертности. В мире около трети всех смертей происходит от болезней системы кровообращения (85% из них – по причине инфаркта или инсульта), более 75% приходится на страны с низким и средним уровнем экономического развития. В России заболеваемость ССЗ составляет более 19% в структуре всех болезней, смертность – 50%. Эксперты Всемирной организации здравоохранения (ВОЗ) прогнозируют дальнейший рост заболеваемости и смертности от ССЗ.
Болезням сосудов и сердца более подвержены лица пенсионного возраста, однако за последние десятилетия эти заболевания существенно «помолодели». Так, ишемическая болезнь сердца нередко впервые диагностируется у тридцатилетних, а с сорока лет становится причиной преждевременной смерти. Статистика заболеваемости свидетельствует, что у мужчин заболеваемость и смертность от кардиоваскулярных патологий в 1,5 раза выше, чем у женщин.
Сегодня, в рубрике «Школа здоровья для больных с артериальной гипертонией», мы поговорим с Вами о группах высокого сердечного риска и основных мероприятиях приводящих к снижению риска развития сердечно-сосудистых заболеваний.
Широкомасштабные научные исследования показывают, что у определенной категории людей суммарный сердечно-сосудистый риск может быть высоким. Это:
1. Лица с артериальной гипертонией.
2. Люди с избыточной массой тела (ожирение).
З. Лица с повышенным уровнем «плохого» холестерина.
4. Курильщики.
5. Лица, подверженные хроническому стрессу и ведущие малоподвижный образ жизни.
6. Лица с наличием сахарного диабета (в том числе скрытый диабет).
7. Лица имеющие отягощенную наследственная по инфаркту миокарда, инсульту, сахарному диабету.
8. Возраст (начиная с 30 лет), с каждым годом риск растет на 2%.
9. Мужской пол (до 55 лет) у мужчин сердечно-сосудистый риск выше, после 55 лет и у женщин он резко возрастает.
10. Наличие стенокардии или инфаркта миокарда в прошлом.
ЧТО ДЕЛАТЬ, ЕСЛИ РИСК ОКАЗАЛСЯ ВЫСОКИМ ИЛИ ОЧЕНЬ ВЫСОКИМ?
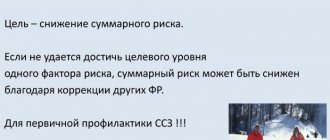
Если сердечно-сосудистый риск оказался высоким, то, в первую очередь, необходимо выяснить причину. Определяющую роль играет не только количество факторов риска, но и их характер.
Все ли факторы риска одинаково опасны? По данным многолетних исследований, по степени значимости факторы риска имеют следующую последовательность: высокий уровень общего холестерина, низкий уровень «хорошего» холестерина, курение, стресс/депрессия, высокий уровень сахара в крови, артериальная гипертония, ожирение, злоупотребление алкоголем, малоподвижный образ жизни и низкое потребление овощей и фруктов. При устранении этих факторов риска (что вполне реально) мы можем значительно снизить общий сердечно-сосудистый риск. В реальных условиях эти факторы риска только в 10% случаев встречаются в изолированном виде, чаще они сочетаются. Это обстоятельство требует комплексного подхода при оценке общего или суммарного сердечно-сосудистого риска. Шкалой риска можно пользоваться не только для определения риска, но и для оценки эффективности проводимых мер.
Для наглядности вернемся к вышеуказанному примеру. Мужчина 50 лет имел высокий риск смерти от сердечно-сосудистых заболеваний — 7%, что обусловлено высоким уровнем холестерина (на 20% выше нормы), курением (10-15 сигарет в день), высоким уровнем артериального давления (150/100 мм рт. ст.), а также наследственной отягощенностью. Возраст, пол и наследственность относятся к факторам, которые нельзя изменить. Однако снижение уровня холестерина на 20%, артериального давления до 140/90 мм рт. ст. и прекращение курения сигарет позволят снизить общий риск до двух процентов. А что, если мы снизили бы только уровень артериального давления? Тогда риск снизился бы до 5%, который считается также высоким.
Таким образом, несмотря на наличие двух неустранимых факторов риска (средний возраст и плохая наследственность), путем снижения уровня холестерина в крови, артериального давления и прекращения курения можно уменьшить суммарный сердечно-сосудистый риск в 3 раза.
КАК ПОСТУПАТЬ ДАЛЬШЕ?
С помощью современных лекарственных средств и соблюдения немедикаментозных мер за относительно короткие сроки (7-8 недель) можно уменьшить темпы развития сердечно-сосудистых заболеваний. Однако на положительные результаты можно рассчитывать только в том случае, если мы сможем сохранить достигнутый эффект на длительное время (годы). Для этого необходимо в амбулаторных условиях регулярно (1 раз в 3-б месяцев) посещать врача и проходить обследования.
КАКИЕ ПРЕИМУЩЕСТВА МЫ ПОЛУЧИМ, СОБЛЮДАЯ ПРАВИЛЬНЫЙ ОБРАЗ ЖИЗНИ
Под термином «изменение образа жизни» подразумевается целый комплекс мероприятий, включающих изменение пищевых привычек, соблюдение диеты, регулярные физические нагрузки, отказ от курения, ограничение алкоголя и повышение устойчивости к стрессу.
Каждая из этих мер приводит к снижению риска развития сердечно-сосудистых заболеваний. Однако в совокупности их сила значительно более весомая, в некоторых случаях даже сравнима с эффективностью лекарственных препаратов. Например, соблюдение диеты (ограничение животных жиров, сахара и других легкоусвояемых углеводов, пищевой соли и алкоголя) и ежедневные 30-минутные физические нагрузки на протяжении б месяцев приводят к снижению массы тела на 11%, уровня холестерина на 13% и артериального давления на 7%. По данным зарубежных исследований, длительное выполнение этих рекомендаций позволяет снизить риск развития инфаркта миокарда на 42% и сахарного диабета— на 58%.
Основные положения здорового образа жизни: 1. Рекомендуется З основных приема пищи и 2 промежуточных со следующим распределением принимаемой пищи: завтрак — 25%, второй завтрак — 100%, обед — 35%, полдник — 10%, ужин — 20%. К числу часто встречающихся вариантов неправильных пищевых привычек относятся поздний прием пищи вечером, переедание (пропуск очередного приема пищи способствует перееданию), слишком большие порции и прием избытка калорий с жидкой пищей, прием пищи с повышенным содержанием соли, жиров.
2. Для снижения уровня холестерина необходимо ограничение употребления продуктов, содержащих насыщенные жиры и включение в рацион клетчатки. Снижение уровня холестерина достигается за счет уменьшения употребления жирных сортов сыра, молока (жирность 2,5 % и выше), сметаны (жирность выше 10%), сливочного масла, тяжелых маргаринов, майонеза, сала, мяса утки, гуся, кожи курицы, яичного желтка, колбас, мяса с видимым жиром, печени, мозга и почек животных. Клетчатка является продуктом, содержащим волокна, которые усиливают выведение нейтральных стеаринов и умеренно снижают уровень холестерина. В день необходимо употреблять не менее 25 г клетчатки, которая содержится в хлебе из муки грубого помола, овса, бобовых (горох, фасоль, чечевица). Ограничение соли в до 4 г в день способствует снижению уровня артериального давления. При повышенном давлении рекомендовано употребление калия и магния, источником которых являются томаты, чернослив, апельсины, курага, бобовые. В рационе основную долю углеводов должны составлять сложные углеводы (овощи и фрукты), а легкоусвояемые углеводы (сахар-рафинад, бисквиты, шоколадные конфеты и напитки) необходимо ограничить.
3. При гипертонии и повышенном уровне холестерина необходимо ограничение приема алкоголя (не более 50 г водки или 150 г красного сухого вина в день).
4. Подбор физических нагрузок должен быть индивидуальным с учетом возраста, пола и сопутствующих заболеваний. Рекомендуются динамические нагрузки 3-4 раза в неделю, не менее 20- 30 минут в день.
К ним относятся прогулка, быстрая ходьба, плавание, катание на лыжах и велонагрузка. Обычно интенсивность физической нагрузки определяют по частоте сердечных сокращений, нормативные значения которой различны для каждого возраста. Например, до 40 лет допустимое повышение частоты сердечных сокращений составляет 110-140 ударов в минуту, в 40-49 лет — 105-130 ударов в минуту, в 50-59лет — 100-125 ударов в минуту и выше 60лет — 95-115 ударов в минуту.
5. Зачастую курильщики рассуждают так: «Пока здоров (здорова) — почему бы и не покурить? А когда уже есть болезнь поздно что-то менять…» действительно, есть ли смысл отказываться от сигарет, когда человек пока что здоров или, напротив, уже давно наблюдается кардиологом? Да, есть!
Итак, мы кратко перечислили основные принципы здорового образа жизни. Как Вы заметили, эти меры являются безопасными, экономичными и они естественным путем реально снижают риск сердечно-сосудистых осложнений. Однако только путем изменения образа жизни не всегда удается снизить суммарный сердечно-сосудистый риск до безопасного уровня. Особенно это относится к лицам с высоким и очень высоким сердечно-сосудистым риском, у которых, как правило, холестерин увеличен на 20% и выше и/или артериальное давление превышает норму на 15% и выше и т.д. В этом случае, наряду с изменением образа жизни, необходим прием лекарственных препаратов. Возможности современной кардиологии огромные. В арсенале современной медицины имеется достаточное количество лекарственных средств с доказанной эффективностью в отношении снижения риска сердечно-сосудистых осложнений и высокой безопасностью при длительном применении. Для снижения суммарного сердечно-сосудистого риска лекарственные препараты должны приниматься систематически и длительное время. Выбор и назначение лекарственной терапии осуществляется только врачом!
ЗАПОМНИТЕ!
Своевременное выявление и снижение сердечного риска способствует продлению жизни и заметному улучшению ее качества. Ниже перечислены нормальные значения основных факторов риска:
* Артериальное давление
* Уровень общего холестерина
* Уровень «плохого» холестерина
* Уровень «хорошего» холестерина >1 ммоль/л (40 мг/дл)
* Сахар крови натощак
* Индекс массы тела
* Окружность талии
Только поддержание уровня факторов риска в этих пределах может гарантировать безопасность риска развития сердечно-сосудистых осложнений.
ЕСЛИ ВРАЧ ВАМ НАЗНАЧИЛ АСПИРИН КАРДИО
Наличие сердечно-сосудистых факторов риска, таких как артериальная гипертония, сахарный диабет, ишемическая болезнь сердца, атеросклеротическое поражение сосудов и другие ведут к изменению свертывающей способности крови в сторону увеличения тромбообразования. Повышенное тромбообразование является основной причиной тяжелых инвалидизирующих и жизнеугрожающих состояний, таких как инсульт головного мозга, инфаркт миокарда.
Аспирин Кардио — это препарат ацетилсалициловой кислоты, который был изобретен и производится немецкой компанией Байер. Его уникальные свойства, эффективность и безопасность были подтверждены в больших международных исследованиях, в отличие от других препаратов ацетилсалициловой кислоты.
Прием Аспирина Кардио ежедневно в дозе 100 мг или через день в дозе 300 мг позволит избежать тяжелых сердечнососудистых осложнений.
Ацетилсалициловая кислота может вызывать раздражение и повреждение слизистой оболочки желудка. Для предупреждения этих осложнений разработана специальная кишечнорастворимая оболочка, которая обеспечивает защиту желудка при длительном приеме.
Классификация ССЗ
К наиболее распространённым, социально значимым ССЗ относятся:
- Гипертоническая болезнь – стойкое повышение артериального давления.
- Атеросклероз – перекрытие артериального просвета холестериновыми бляшками. Поражение коронарных сосудов приводит к ишемической болезни сердца, артерий головы и шеи – к ишемии (недостатку кровоснабжения) головного мозга, крупных артерий ног – к ишемии конечности.
- Ишемическая болезнь сердца – нарушение кровоснабжения миокарда, обусловленное обструкцией (сужением просвета) коронарных артерий. Острая форма заболевания – инфаркт миокарда.
- Сердечные аритмии – нарушения сердечного ритма и проводимости.
- Воспалительные заболевания сердца – поражения аутоиммунного или инфекционного характера, затрагивающие околосердечную сумку, мышечный слой или внутреннюю соединительнотканную выстилку сердца — перикардиты, миокардиты, эндокардиты соответственно. Чаще всего регистрируется ревмокардит.
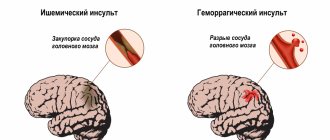
- Цереброваскулярные патологии – болезни сосудов головного мозга. Острой формой нарушения кровообращения в магистральных сосудах головы и шеи является ишемический инсульт (инфаркт мозга). При нарушении целостности или несостоятельности сосудистой стенки развивается геморрагический инсульт (кровоизлияние в мозг).
- Облитерирующий тромбангиит – прогрессирующее закрытие мелких артерий ног (сначала вследствие спазма, затем – присоединившегося тромбоза), сопровождающееся ишемией конечности.
- Венозные тромбозы и тромбоэмболия лёгочной артерии (ТЭЛА) – полное или частичное закрытие кровяным сгустком просвета вен или магистральной артерии, отвечающей за кровоснабжение лёгких.
Существенно реже встречаются:
- врождённые и приобретённые пороки сердца;
- опухоли сердца;
- системные васкулиты;
- тромбоэмболии артерий большого круга кровообращения (периферических, брыжеечной и других).