Трансмуральный инфаркт миокарда
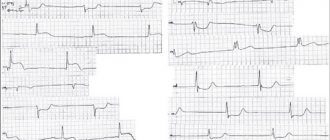
Трансмуральный инфаркт миокарда означает некроз всех трех слоев сердечной мышцы – наружного (эпикарда), среднего (миокарда) и внутреннего (эндокарда). Поэтому трансмуральный инфаркт называется проникающим (в переводе «сквозь-стеночным»). На электрокардиограмме при трансмуральном инфаркте хорошо заметен зубец в виде Q. С этим связано еще одно название этого вида инфаркта миокарда – Q-инфаркт.
Трансмуральный инфаркт опасен, в первую очередь, своими рецидивами. Мелкоочаговая форма некроз тканей, несмотря на проникающий характер, не приводит к серьезным осложнениям. Однако повторный инфаркт становится причиной обширной симптоматики, угрожающей не только здоровью, но и жизни человека. Крупноочаговый инфаркт, при котором поражается значительный участок сердца, представляет большую опасность уже при первом приступе.
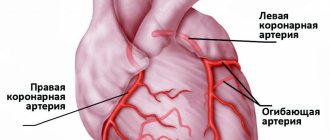
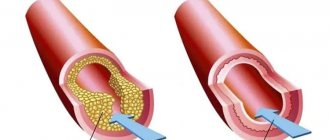
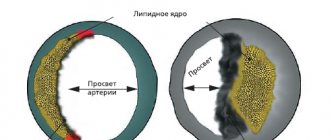
Главной причиной трансмурального инфаркта миокарда является атеросклероз коронарных артерий. При этом заболевании в стенках сосудов образуются бляшки, которые сужают просвет сосудов, затрудняя кровоток и поступление крови к сердцу. Ситуация усугубляется при физических нагрузках и нервных стрессах, при которых пульс учащается, кровоток ускоряется и усиливается. В результате в месте атеросклеротических бляшек возникают завихрения крови, происходит слипание эритроцитов и образование тромбов. Эти тромбы и представляют собой главную опасность развития трансмурального инфаркта. Разрыв атеросклеротической бляшки или отрыв тромба влечет за собой закупорку сосуда, питающего сердце. Оставшись без кровоснабжения и поступления кислорода, клетки мышечных тканей умирают – образуется очаг некроза.
Этот процесс сопровождается болями в области сердца, которые тем сильнее, чем боль очаг поражения. Боли при трансмуральном инфаркте миокарда имеют волнообразный характер – то накатывая, то отступая, они могут продолжаться десятки минут, несколько часов и даже несколько суток, Боль в сердце при трансмуральном инфаркте острая, сжимающая, отдающая под левую лопатку, в левую руку, челюсть, зубы, ухо, сопровождается беспокойством, тревогой, возбуждением, страхом смерти.
Особенностью обширного трансмурального инфаркта миокарда является присоединение двигательных нарушений (паралич конечностей), дисфункции внутренних органов, затруднения речи и других симптомов, связанных с нарушением кровоснабжения организма. Другими серьезными осложнениями трансмурального инфаркта являются отек легких и сердечная астма.
Инфаркт миокарда (сердечный приступ) — симптомы и лечение
Пациента с острым инфарктом необходимо оперативно доставить в стационар для профилактики осложнений и повышения шансов на выживание. Система оказания помощи больным инфарктом миокарда включает следующие этапы:
- Догоспитальный этап. Помощь оказывают бригады скорой помощи, они же транспортируют больного в стационар.
- Госпитальный этап. Помощь оказывается в специализированных сосудистых отделениях.
- Реабилитационный этап. Реабилитация проводится в специальных отделениях больниц или специализированных кардиологических санаториях.
- Диспансерное наблюдение и амбулаторное лечение. Диспансеризация в постинфарктном периоде осуществляется в областных или городских кардиологических центрах или в кардиологических кабинетах поликлиник [6].
На догоспитальном этапе решаются следующие задачи:
- устанавливается точный диагноз. Если это не удаётся, допустимо установление ориентировочного синдромного диагноза в максимально короткое время;
- под язык больному дают таблетку нитроглицерина (или использовать нитросодержащий спрей) и 0,25-0,35 г аспирина;
- боль снимается введением обезболивающих;
- ликвидируется острая недостаточность кровообращения и нарушения ритма сердца;
- больного выводят из состояния кардиогенного шока;
- при клинической смерти производят реанимационные мероприятия;
- как можно скорее транспортируют больного в стационар.
Дальнейшая терапия определяется стадией (периодом) инфаркта миокарда. В остром и острейшем периоде цель лечения — предотвращение увеличения очага омертвения миокарда, устранение боли и других симптомов. Важно восстановить ток крови по сердечным артериям и купировать боль. Интенсивность боли в этом периоде настолько велика, что пациент может погибнуть из-за остановки сердца. Необходимо провести профилактику тяжёлых осложнений. При переходе болезни в подострую стадию и в постинфарктном периоде цель терапии — снижение риска рецидива приступа и возможных осложнений.
Для лечения острого инфаркта миокарда используются лекарственные препараты из различных фармакологических групп:
Обезболивающие препараты. Анальгетики из группы наркотических обезболивающих (морфин, промедол, омнопон) в сочетании с анальгином, антигистаминными препаратами (димедрол). Наиболее эффективной является нейролептанальгезия, когда используется комбинация анальгетика фентанила с сильным нейролептиком дроперидолом. Эффективность применения этих препаратов заметна уже через несколько минут. Исчезает не только боль, но и страх смерти, немотивированная тревога и психомоторное возбуждение. Для снятия психомоторного возбуждения могут использоваться транквилизаторы (диазепам). Для уменьшения гипоксии (снижения кислорода в тканях) используются ингаляции кислорода с помощью носового катетера.
Тромболитическая терапия. Важно восстановить ток крови и растворить тромбы, чтобы омертвение сердечной мышцы на распространялось дальше. Чем меньше зона некроза, тем выше шансы больного на успешную реабилитацию и ниже риск опасных для жизни осложнений. Немедленное применение препаратов (желательно в течение первого часа после приступа) позволяет достичь максимальную эффективность лечения. Допускается временной лимит в пределах трёх часов. Для растворения тромба внутривенно вводятся тромболитические препараты, например, стрептокиназа, урокиназа, альтеплаза. Доза зависит от веса пациента.
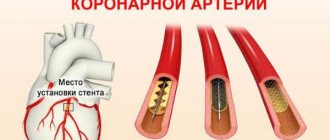
Восстановление коронарного кровотока возможно также с помощью хирургического лечения — стентирования или аорто-коронарного шунтирования. Баллонный катетер вводится в узкий участок артерии под контролем рентгеноскопии. При этом атеросклеротическая бляшка «раздавливается», а просвет артерии сердца увеличивается. Затем в просвет сосуда может быть установлен стент (металлический каркас).
Антиагреганты. Препараты из этой группы влияют на клетки крови (тромбоциты и эритроциты). Действие антиагрегантов препятствует слипанию тромбоцитов, улучшая кровоток. Основным применяемыем препаратом является аспирин (ацетилсалициловая кислота). Противопоказания к применению аспирина: кровотечения из желудочно-кишечного тракта, обострение язвы желудка или двенадцатиперстной кишки.
Используются также ингибиторы P2Y12-рецепторов тромбоцитов, которые блокируют активацию тромбоцитов. Основные блокаторы — тикагрелор, прасугрел и клопидогрел.
Внутривенные/подкожные антикоагулянты. При остром коронарном синдроме для профилактики тромбоза глубоких вен (ТГВ) и тромбоэмболии легочной артерии (ТЭЛА) в остром периоде применяется нефракционированный гепарин (НФГ), который вводится внутривенно. Эноксапарин, который используется также для профилактики венозных тромбоэмболий, вводится подкожно.
Чтобы ограничить зону ишемии и некроза миокарда необходимо кроме восстановления кровотока в артериях сердца уменьшить гемодинамическую нагрузку на сердце. С этой целью используются нитраты и бета-блокаторы.
Нитраты. Оказывают противоболевой эффект, уменьшают потребность миокарда в кислороде, увеличивают коронарный и коллатеральный (обходной) кровоток, снижают нагрузку на сердечную мышцу, ограничивают размеры очага поражения миокарда. Особенно эффективна комбинация их с бета-блокаторами, приводящая к быстрой положительной динамике ЭКГ и снижению риска внезапной смерти [10].
Бета-адреноблокаторы оказывают антиаритмическое действие.Цель применения бета-адреноблокаторов (пропранолола, метопролола, атенолола) — уменьшение частоты и силы сердечных сокращений, что поможет уменьшить нагрузку на сердце и потребность миокарда в кислороде. Бета-блокаторы продолжают применять при отсутствии побочных эффектов и противопоказаний неопределённо длительное время [1].
Инфаркт миокарда задней стенки левого желудочка
Инфаркт миокарда задней стенки электрокардиографически диагностируется труднее, чем инфаркт передней стенки. По данным сопоставления ЭКГ и вскрытия почти половина таких инфарктов не видны на ЭКГ.
Задняя стенка левого желудочка условно подразделяется на 2 части:
— диафрагмальный отдел задней стенки, — базальный отдел задней стенки.
Заднедиафрагмальный (задний) инфаркт миокарда.
Характерные для такого инфаркта признаки определяются в III стандартном, aVF и обычно поддерживаются II стандартным отведением.
Зубец Q в отведения III и aVF считается патологическим если он превышает 1/2 зубца R и шире 0.03 с. При трансмуральном инфаркте обычно в отведениях III и aVF регистрируется QS. Патологический зубец Q III, aVF обычно сочетается с уменьшенным R в этих отведениях и с характерными изменениям ST и Т. Так как зубец Q в III стандартном отведении может быть даже у здоровых людей, то патологический Q III при инфаркте обязательно сочетается с патологическими Q в aVF и зубцом Q во II стандартном отведении, который в нем должен превышать 10% зубца R. Для инфаркта миокарда такой локализации характерно также Q(II)>Q(I) (в норме QI>QII). Для рубцового инфаркта характерно также, что R(aVF)
В острую стадию заднедиафрагмального инфаркта наблюдаются реципрокные изменения в V1 — V3: снижается ST и появляется высокий положительный «коронарный» зубец Т, причем динамика ST и Т в грудных отведениях наступает быстрее, чем в III и aVF.(См. ЭКГ
)
Заднебазальный (базальный) инфаркт миокарда.
Этот инфаркт миокарда высоких отделов левого желудочка особенно труден для диагностики и часто не диагностируется. Это связано с тем, что прямые признаки в 12 обязательных отведениях отсутствуют.Большей частью диагноз заднебазального инфаркта миокарда ставится по реципрокным изменениям электрокардиограммы. Иногда прямые признаки инфаркта базальных отделов задней стенки могут определяться в дополнительных грудных отведениях V7 — V9, в дорзальном отведении по Небу. В этих отведениях может регистрироваться патологический зубец Q с типичной динамикой ST и Т.
Реципрокные изменения регистрируются в отведениях V1 — V3.
Наиболее специфичны следующие изменения:
— увеличение амплитуды V1 и V2, причем R(V1) > S(V1), — уменьшение глубины зубцов S(V1) и S(V2), — отношение R/S в V1, V2 >= 1.0? — уширение начального R(V1), когда R(V1)>= 0.04 c., — зазубривание R (V1-2), напоминающее неполную блокаду правой ножки пучка Гиса, — снижение ST (V1-2) в острую фазу инфаркта с постепенной обратной динамикой, — появление в острую фазу высоких положительных «коронарных» зубцов Т в V1 — V3-4, причем высота их постепенно увеличивается. (
См. ЭКГ
).
Несмотря на многочисленные косвенные признаки, все они могут отсутствовать при заведомом базальном инфаркте миокарда.
Часто изменения при заднебазальном инфаркте приходится дифференцировать с электрокардиографическими признаками гипертрофии правого желудочка. В отличие от инфаркта, при гипертрофии правого желудочка имеются характерные изменения в левых грудных отведениях.
Особенности острого инфаркта миокарда и его симптомы
Острый инфаркт миокарда – омертвение участка сердечной мышцы, вызванное расстройством кровообращения. Инфаркт является одной из главных причин инвалидности и смертности среди взрослого населения.
Причины и механизмы сосудистой несостоятельности сердца
Инфаркт можно считать острой формой ишемической болезни сердца либо ее осложнением.
Особенности работы сердца – постоянные сокращения миокарда – обусловливают очень высокий уровень обменных процессов в его клетках, большое потребление кислорода и питательных веществ. Такой режим деятельности требует бесперебойного притока высокооксигенированной (богатой кислородом) крови, что обеспечивается разветвленной сетью сердечных сосудов, начинающихся от аорты в виде коронарных (венечных) артерий.
Обратной стороной эффективности сердечной мышцы является ее высокая чувствительность к кислородному голоданию. При нарушении питания в миокарде развиваются патологические явления, очень быстро принимающие необратимый характер.
Если недостаток притока крови не носит критический характер, возникает обратимая ишемия (малокровие) участка сердечной мышцы, что проявляется стенокардитическими болями за грудиной. При полном прекращении поступления крови к определенному участку развивается каскад патологических процессов – идет накопление токсических продуктов обмена, которые не выводятся, переход на анаэробный (бескислородный) режим работы с использованием внутренних энергетических запасов клеток.
Собственные запасы энергоносителей (глюкозы и АТФ) очень быстро (примерно за 20 минут) истощаются, и обескровленный участок сердечной мышцы погибает. Это и есть инфаркт миокарда – некроз, размеры которого зависят от уровня перекрытия сосуда (крупной или мелкой ветви), скорости наступления ишемии (при постепенном прекращении подачи крови возможна частичная адаптация), возраста пациента и многих других факторов. Например, острый трансмуральный инфаркт миокарда (с некрозом все толщи сердечной мышцы), имеющий очень тяжелое течение, развивается при окклюзии (перекрытии) крупной ветви коронарного сосуда.
Среди причин нарушения кровоснабжения миокарда чаще всего встречается блок просвета сосуда атеросклеротической бляшкой или тромбом (эти явления могут сочетаться). Кроме того, возможен резкий спазм коронарных артерий под действием физических (холода) или химических (ядов, лекарств) факторов. Тяжелые анемии, при которых происходит резкое уменьшение содержания в крови гемоглобина, а, следовательно, ее способности к транспорту кислорода, тоже могут служить причиной ишемии миокарда. Несоответствие кровоснабжения возросшим потребностям встречается при резкой гипертрофии сердечной мышцы – кардиомиопатии.
Предрасполагающие факторы развития инфаркта
Некоторые заболевания и патологические состояния являются факторами повышенного риска в плане развития острой ишемии миокарда. К ним относятся:
- Сахарный диабет.
- Гипертоническая болезнь.
- Ишемическая болезнь сердца (ИБС), проявляющаяся приступами стенокардии (особенно ее нестабильные формы).
- Повышенное содержание в крови холестерина и некоторых фракций липопротеинов.
- Чрезмерная масса тела.
- Курение.
- Злоупотребление алкоголем.
- Погрешности в диете (большое потребление соли, животных жиров).
- Сердечная аритмия.
- Длительные стрессовые ситуации.
- Возраст старше 60 лет (хотя в последние годы наблюдается «омоложение» инфаркта).
- Мужской пол (после 70 лет количество мужчин и женщин, страдающих инфарктом, выравнивается).
Классификация ишемического повреждения миокарда
Существуют различные критерии классификации инфаркта. Некоторые из них:
- По размерам зоны повреждения – крупноочаговый и мелкоочаговый.
- По глубине повреждения сердечной мышцы – трансмуральный (на всю толщу сердечной стенки), интрамуральный (некроз в толще стенки), субэндокардиальный (повреждение внутреннего слоя), субэпикардиальный (наружного слоя).
- По топографии – левожелудочковый (передней стенки, задней и боковой стенок, межжелудочковой перегородки), правожелудочковый.
Симптоматика инфаркта
В развитии патологического процесса выделяются несколько периодов, каждый из который имеет свою продолжительность и симптомы.
Предынфарктный период может длиться от нескольких минут до месяцев. Для него характерно учащение приступов стенокардии и усиление их интенсивности.
Острейший период, в котором происходит развитие ишемии и некроз сердечной мышцы, длится до нескольких часов. Может иметь типичный и атипичный вариант течения.
Болевой, или ангинозный вариант, является типичным (около 90% всех случаев). Характеризуется болью за грудиной высокой интенсивности жгучего или давящего характера, которая может иррадиировать (отдавать) в левые конечности, челюсть, шею. Может появиться страх смерти, потливость, побледнение или покраснение кожи лица, одышка. Выраженность боли зависит от величины зоны поражения – крупноочаговый инфаркт вызывает более тяжелые симптомы, чем мелкоочаговый. Боль не купируется приемом нитроглицерина.
Атипичные варианты могут протекать по астматическому типу (иметь симптомы приступа бронхиальной астмы), абдоминальному (с симптомами острого живота), аритмическому (в виде приступа сердечной аритмии), церебральному (с нарушением сознания, головокружением, параличами, расстройством зрения).
Острый период длится около 10 дней. Зона некроза окончательно оформляется и отграничивается, начинается всасывание продуктов распада и формирование рубца. Болевой синдром исчезает или уменьшается. Возможно повышение температуры, явления гипотензии и сердечной недостаточности.
Подострый период (около двух месяцев) – стадия формирования и уплотнения рубца. Болевой синдром отсутствует, состояние постепенно улучшается. Самочувствие в данном периоде во многом определяется характером и объемом изменений, произошедших в сердечной мышце.
Постинфарктный период, или реабилитация (до полугода), характеризуется отсутствием клинических и лабораторных признаков инфаркта (сохраняются изменения на ЭКГ – они останутся пожизненно), однако в этой фазе возможно развитие сердечной недостаточности, стенокардии напряжения и повторного инфаркта.
Осложнения инфаркта миокарда
Острая ишемия миокарда, сама по себе являясь тяжелым состоянием, может еще более утяжеляться присоединением осложнений.
Наиболее частые осложнения:
- Нарушения сердечного ритма (пароксизмальная тахикардия, экстрасистолия, мерцательная аритмия). Такая ситуация, как появление мерцания желудочков с переходом в их фибрилляцию, может стать причиной гибели пациента.
- Сердечная недостаточность связана с нарушением деятельности левого желудочка по перекачиванию крови по сосудам. Она может привести к отеку легких, кардиогенному шоку и смертельному исходу на фоне резкого падения давления и прекращения почечной фильтрации.
- Тромбоэмболия легочной артерии способна привести к пневмонии, инфаркту легкого и смерти.
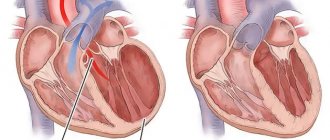
- Тампонада сердца может произойти при разрыве сердечной мышцы в зоне инфаркта и прорыве крови в полость перикарда. Состояние является опасным для жизни, при котором требуется неотложная помощь.
- Острая аневризма сердца – выбухание участка рубцовой ткани при обширном поражении миокарда. В дальнейшем может стать причиной развития сердечной недостаточности.
- Тромбоэндокардит – отложение фибрина на внутренней поверхности сердца. Его отрыв способно стать причиной инсульта, мезентериального тромбоза (закрытия ветви сосуда, питающего кишечник) с последующим омертвением участка кишки, повреждения почек.
- Постинфарктный синдром – общее название отдаленных осложнений (перикардита, плеврита, артралгии).
Диагностика инфаркта
В диагностике инфаркта имеют значение данные анамнеза (обстоятельства течения заболевания и предшествующей жизни, выясняемые при опросе больного и его родственников), лабораторных и инструментальных методов исследования.
Анамнез
Выясняются имевшиеся в прошлом приступы болей за грудиной различной частоты и интенсивности, факторы риска (курение, стрессы, хронические болезни). При осмотре возможно выявление избыточного веса, косвенных признаков повышенного давления (капиллярная сеть на лице) и др. Загрудинная боль, длящаяся более 20 минут, считается одним из диагностических критериев инфаркта.
Лабораторные методы
Лабораторные методы исследования при инфаркте выявляют следующие изменения:
- Клиника крови. Лейкоцитоз (увеличение количества лейкоцитов), повышение СОЭ.
- Биохимия крови. Повышение активности ферментов АлТ, АсТ, ЛДГ, креатинкиназы, миоглобина, что является показателем повреждения сердечной мышцы. Возможно изменение уровня электролитов, железа.
Инструментальные методики исследования
- ЭКГ – характерные признаки инфаркта (отрицательный зубец T, патологический комплекс QRS и др.). Снятие кардиограммы в разных отведениях помогают определить локализацию некротического очага (например, передней или задней стенки левого желудочка и т.п.).
- ЭхоКГ – локальное (ограниченное) нарушение сократимости пораженного желудочка.
- Коронарная ангиография – выявляется сужение или перекрытия сосуда, питающего миокард. Следует отметить, что при проведении данного метода исследования его можно использовать и для оказания помощи (после подачи контрастного вещества через тот же катетер в сосуд вводится лекарственный препарат или устанавливается стент-расширитель).
Лечение инфаркта миокарда
Неотложная помощь (проводится непосредственно во время болевого приступа и далее в специализированной клинике):
- Обеспечение больному полного покоя.
- Дача сублингвально (под язык) нитроглицерина и корвалола внутрь.
- Немедленная транспортировка для дальнейшего лечения в отделение кардиологической реанимации (желательно на специализированном реанимационном транспорте).
Специализированное лечение
- Купирование болевого синдрома (применяются наркотические анальгетики и нейролептики).
- Растворение тромба, находящегося в коронарном сосуде, путем введения специальных тромболитических средств (стрептаза, кабикиназа). Метод очень эффективен, но имеет ограниченность по времени – помощь должна быть оказана в течение первого часа после приступа, в дальнейшем процент спасенной массы миокарда стремительно падает.
- Антиаритмические препараты.
- Улучшение обменных процессов в сердечной мышце.
- Снижение объема циркулирующей крови для уменьшения нагрузки на сердце.
- Хирургические методы лечения – баллонная ангиопластика коронарных сосудов, введение стента (трубчатой распорки), аортокоронарное шунтирование (обеспечение обходного кровотока путем наложения шунта на поврежденный сосуд).
- Антикоагулянты (гепарин, аспирин) для уменьшения свертывания крови и профилактики тромбообразования.
Прогноз при инфаркте всегда серьезный и зависит от объема пораженного миокарда, локализации некротического очага (например, при вовлечении в зону повреждения проводящей системы сердца прогноз ухудшается), возраста пациента, сопутствующих заболеваний, своевременности лечения, наличия осложнений и др. Высок процент остаточных явлений и возникновения инвалидности.
После прохождения острого периода пациентам показана реабилитация с постепенным повышением уровня нагрузок. В дальнейшем необходимо врачебное наблюдение, профилактический прием антиангинальных препаратов.
Профилактикой инфаркта служит отказ от вредных привычек, борьба с избыточным весом, рациональный режим питания, труда и отдыха, своевременное лечение при появлении стенокардитических болей.