Острым лейкозом называют онкозаболевание крови и кроветворного органа — красного костного мозга, при котором нормальные лейкоциты постепенно вытесняются незрелыми (бластными) клетками, неспособными выполнять свою функцию. В результате у больного развиваются воспаления и кровотечения внутренних органов, которые существенно ухудшают его состояние, резко снижается иммунитет, поражается нервная система. При отсутствии квалифицированной медицинской помощи неизбежно наступает неблагоприятный исход. Заболевание характеризуется высокой агрессивностью: мутировавшие клетки быстро распространяются по организму, а их число растёт с высокой скоростью.
Виды заболевания
Онкогематологи, в зависимости от характера патологии клеток, выделяют две основные разновидности острого лейкоза крови.
- Лимфобластный. Составляет примерно 15-20% случаев. Вначале злокачественные клетки поражают костный мозг, затем распространяются в лимфоузлы, вилочковую железу и селезёнку и далее по всему организму. Характерная особенность — мутировавшие клетки лишены липидов, эстеразы, пероксидазы. Наиболее часто развивается у детей в возрасте от года до шести лет и у взрослых после сорока лет. В свою очередь, подразделяется на два вида: В-форму с благоприятным прогнозом для трети взрослых и двух третей заболевших детей, и Т-форму с крайне тяжёлым течением и печальным исходом.
- Миелобластный. Заболевание, как правило, развивается во взрослом возрасте, ему одинаково подвержены мужчины и женщины. Перспективы лечения достаточно оптимистичны: частичной ремиссии удаётся добиться для 80% больных, полное выздоровление наступает не менее чем у 20%.
Полная классификация острых лейкозов включает множество подвидов, которые различаются по морфологическим, генетическим и другим признакам, требующих специфического лечения.
Как часто встречаются острые лейкозы у взрослых?
В 2002 году в России выявлено 8149 случаев лейкозов. Из них острые лейкозы составили 3257 случаев, а подострые и хронические — 4872 случая.
По предварительным подсчетам, в 2004 году в США будет диагностировано 33440 новых случаев лейкозов. Приблизительно половина случаев составят острые лейкозы. Наиболее частым типом острого лейкоза у взрослых является острый миелоидный лейкоз (ОМЛ). При этом ожидается выявление 11920 новых случаев ОМЛ.
В течение 2004 года в США от острых лейкозов может умереть 8870 больных.
Средний возраст больных с острым миелоидным лейкозом (ОМЛ) составляет 65 лет. Это заболевание пожилых людей. Вероятность развития лейкоза для 50-летнего человека составляет 1 к 50000, а для 70-летнего — 1 к 7000. ОМЛ чаще возникает среди мужчин по сравнению с женщинами.
Острый лимфобластный лейкоз (ОЛЛ) чаще выявляется у детей, чем у взрослых, причем наиболее часто в возрасте до 10 лет. Вероятность диагностики ОЛЛ у 50-летнего человека составляет 1 к 125000, а для 70-летнего — 1 к 60000.
Афроамериканцы в 2 раза реже болеют ОЛЛ, чем белое население Америки. Риск заболеть ОМЛ у них также несколько ниже, чем у белого населения.
При ОМЛ и ОЛЛ у взрослых можно добиться длительной ремиссии или выздоровления в 20-30% случаев. В зависимости от некоторых особенностей лейкозных клеток прогноз (исход) у больных с ОМЛ и ОЛЛ может быть лучше или хуже.
Симптомы
Первые признаки, по которым можно заподозрить начало заболевания, одинаковы для всех его форм.
- Заметная потеря веса, не связанная с ограничением в пище или физическими нагрузками.
- Усталость, ухудшение общего самочувствия.
- Постоянная слабость, апатия, сонливость.
- Ощущение тяжести после еды, часто концентрирующееся в области левого подреберья и не зависящее от количества и калорийности съеденного.
- Частые инфекционные заболевания.
- Повышенное выделение пота, особенно по ночам.
- Повышенная температура тела.
По мере роста злокачественных клеток в крови появляются более выраженные симптомы острого лейкоза.
- Бледность кожных покровов, одышка из-за недостатка кислорода, переносимого кровью, анемия.
- Частые кровотечения из носа и дёсен, кровоподтёки на коже и слизистых, у женщин — обильные месячные.
- Нарушение функций поражённых внутренних органов со своими специфическими проявлениями.
- Сильные боли в костях и суставах.
- Увеличение в размерах селезёнки и печени.
- Постоянные отёки рук и лица.
Клинические признаки не дифференцируются в соответствии с классификацией острого лейкоза, поэтому определить форму болезни можно только при помощи лабораторных исследований.
Лейкоз
Лейкоз – это злокачественное заболевание, при котором в костном мозге нарушается процесс кроветворения. В результате в кровь попадает большое количество незрелых лейкоцитов, которые не справляются со своей основной функцией – защитой организма от инфекций. Постепенно они вытесняют здоровые клетки крови, а также проникают в различные органы, нарушая их работу.
Рак крови – одно из самых распространенных онкологических заболеваний, которое встречается как у детей, так и у взрослых. Прогноз заболевания зависит от множества факторов: типа лейкоза, возраста пациента, сопутствующих заболеваний. За последние десятилетия были разработаны и постоянно совершенствуются методы эффективного лечения лейкемии.
Синонимы русские
Лейкемия, белокровие, рак крови.
Синонимы английские
Leukemia, leucosis, bloodcancer.
Симптомы
Симптомылейкоза могут развиваться остро или постепенно. Они неспецифичны, зависят от типа лейкоза и на начальных этапах могут напоминать грипп или другое инфекционное заболевание.
Симптомами лейкоза являются:
- частые инфекционные заболевания;
- лихорадка;
- слабость, недомогание;
- частые длительные кровотечения;
- гематомы, кровоизлияния на коже и слизистых оболочках;
- боли в животе;
- увеличение лимфатических узлов;
- беспричинная потеря веса;
- головная боль.
Общая информация о заболевании
Все клетки крови – лейкоциты, эритроциты, тромбоциты – образуются в костном мозге – специфической кроветворной ткани, которая находится в костях таза, грудине, позвонках, ребрах, длинных трубчатых костях. Он содержит стволовые клетки, которые дают начало всем клеткам крови. В процессе деления из них сначала формируются лимфоидные и миелоидные стволовые клетки. Из лимфоидных стволовых клеток образуются лимфобласты, а из миелоидных – миелобласты, а также предшественники эритроцитов и тромбоцитов. Из лимфобластов и миелобластов получаются лейкоциты. Бласты отличаются от зрелых лейкоцитов строением и функциями и должны пройти через ряд последовательных делений, в ходе которых образуются все более специализированные клетки-предшественники. После последнего деления из предшественников формируются зрелые, функциональные клетки крови. Таким образом, из лимфоидных стволовых клеток образуются лимфоциты (разновидность лейкоцитов), а из миелоидных – эритроциты, тромбоциты и остальные виды лейкоцитов (нейтрофилы, базофилы, эозинофилы и моноциты). Это зрелые клетки крови, способные выполнять свои специфические функции: эритроциты доставляют кислород к тканям, тромбоциты обеспечивают свертываемость крови, лейкоциты – защиту от инфекций. После выполнения своей задачи клетки погибают.
Весь процесс деления, гибели и созревания клеток крови заложен в их ДНК. При ее повреждении нарушается процесс роста и деления клеток крови, преимущественно лейкоцитов. В кровь попадает большое количество незрелых лейкоцитов, не способных выполнять свою функцию, и в результате организм не справляется с инфекциями. Незрелые клетки очень активно делятся, живут дольше, постепенно вытесняя другие клетки крови – эритроциты и тромбоциты. Это приводит к анемии, слабости, частым длительным кровотечениям, кровоизлияниям. Незрелые лейкоциты также могут проникать в другие органы, нарушая их функцию, – в печень, селезенку, лимфатические узлы, головной мозг. В результате пациент жалуется на боли в животе и в голове, отказывается от еды, худеет.
В зависимости от того, какой тип лейкоцитов вовлечен в патологический процесс и как быстро развивается заболевание, различают следующие виды лейкозов.
- Острый лимфобластный лейкоз – стремительно развивающееся заболевание, при котором в крови и костном мозге появляется более 20 % лимфобластов. Это наиболее частый вид лейкемии, который встречается у детей до 6 лет, хотя взрослые также подвержены ему.
- Хронический лимфоцитарный лейкоз прогрессирует медленно и характеризуется избыточным количеством в крови и костном мозге зрелых мелких круглых лимфоцитов, которые могут проникать в лимфатические узлы, печень, селезенку. Этот вид лейкоза характерен для людей старше 55-60 лет.
- Острый миелобластный лейкоз – при нем в крови и костном мозге находят более 20 % миелобластов, которые непрерывно делятся и могут проникать в другие органы. Острый миелобластный лейкоз чаще поражает людей старше 60 лет, однако встречается и у детей до 15 лет.
- Хронический миелоцитарный лейкоз, при котором повреждается ДНК миелоидной стволовой клетки. В результате в крови и костном мозге наряду с нормальными клетками появляются незрелые злокачественные. Часто заболевание развивается незаметно, без каких-либо симптомов. Хроническим миелолейкозом можно заболеть в любом возрасте, однако наиболее подвержены ему люди 55-60 лет.
Таким образом, при острых лейкозах в костном мозге и крови накапливается большое количество незрелых, бесполезных лейкоцитов, что требует незамедлительного лечения. При хронических лейкозах заболевание начинается постепенно, в кровь попадают более специализированные клетки, способные какое-то время выполнять свою функцию. Они могут протекать годами, не проявляя себя.
Кто в группе риска?
- Курящие.
- Подвергавшиеся радиоактивному облучению, в том числе при лучевой терапии и частых рентгенологических обследованиях
- Длительно контактировавшие с такими химическими веществами, как бензол или формальдегид.
- Перенесшие химиотерапию.
- Страдающие миелодиспластическим синдромом, то есть заболеваниями, при которых костный мозг не вырабатывает достаточное количество нормальных клеток крови.
- Люди с синдромом Дауна.
- Люди, родственники которых болели лейкозами.
- Инфицированные Т-клеточным вирусом 1-го типа, вызывающим лейкемию.
Диагностика
Основные методы диагностики лейкемии
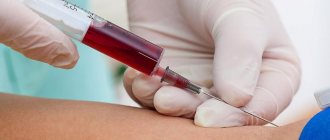
- Общий анализ крови (без лейкоцитарной формулы и СОЭ) с лейкоцитарной формулой – это исследование дает врачу информацию о количестве, соотношении и степени зрелости элементов крови.
- Лейкоциты. Уровень лейкоцитов при лейкемии может быть очень высоким. Однако существуют лейкопенические формы лейкозов, при которых количество лейкоцитов резко снижено за счет угнетения нормального кроветворения и преобладания в крови и костном мозге бластов.
- Тромбоциты. Обычно содержание тромбоцитов снижено, но при некоторых видах хронического миелолейкоза оно повышено.
- Гемоглобин. Уровень гемоглобина, входящего в состав эритроцитов, может быть снижен.
Изменение уровня лейкоцитов, эритроцитов, тромбоцитов, внешний вид лейкоцитов, степень их зрелости позволяют врачу заподозрить у пациента лейкоз. Похожие изменения в соотношении клеток крови возможны и при других заболеваниях – инфекциях, иммунодефицитных состояниях, отравлениях токсическими веществами, – однако при них в крови отсутствуют бласты – предшественники лейкоцитов. Бласты имеют характерные признаки, хорошо различимые под микроскопом. Если они обнаружены в крови, велика вероятность того, что у пациента один из видов лейкоза, поэтому необходимо дальнейшее обследование.
- Лейкоцитарная формула – это процентное соотношение разных видов лейкоцитов в крови. В зависимости от типа лейкоза преобладают различные типы лейкоцитов. Например, при хроническом миелолейкозе обычно повышается уровень нейтрофилов, могут быть повышены базофилы и эозинофилы, причем преобладают их незрелые формы. А при хроническом лимфолейкозе большую часть клеток крови составляют лимфоциты.
- Биопсия костного мозга – взятие образца костного мозга из грудины или костей таза с помощью тонкой иглы, которое проводится после анестезии. Затем под микроскопом определяют наличие в костном мозге пациента лейкозных клеток.
Дополнительно врач может назначить:
- Спинномозговую пункцию для выявления в спинномозговой жидкости, омывающей спинной и головной мозг, лейкозных клеток. Взятие образца спинномозговой жидкости проводится с помощью тонкой иглы, которая вводится между 3-м и 4-м поясничными позвонками после местной анестезии.
- Рентгенография грудной клетки – может показать увеличение лимфатических узлов.
- Цитогенетическое исследование клеток крови – в сложных случаях проводят анализ на хромосомы клеток крови и определяют таким образом тип лейкемии.
Лечение
Тактика лечения лейкоза определяется типом заболевания, возрастом пациента и его общим состоянием. Оно проводится в специализированных гематологических отделениях больниц. Лечение острого лейкоза необходимо начинать как можно раньше, хотя в случае хронического лейкоза при медленном прогрессировании заболевания и хорошем самочувствии терапия может быть отложена.
Существует несколько методов лечения лейкемии.
- Химиотерапия – это использование специальных препаратов, которые разрушают лейкозные клетки или препятствуют их делению.
- Лучевая терапия – разрушение лейкозных клеток с помощью ионизирующего излучения.
- Биологическая терапия – использование лекарств, действие которых аналогично эффекту специфических белков, производимых иммунной системой для борьбы с раком.
- Пересадка костного мозга – пациенту пересаживают нормальные клетки костного мозга от подходящего донора. Предварительно проводят курс химиотерапии или лучевую терапию в высоких дозах, чтобы уничтожить все патологические клетки в организме.
Прогноз заболевания зависит от типа лейкоза. При остром лимфобластном лейкозе более 95 % пациентов излечивается, при остром миелобластном – около 75 %. При хронических лейкозах на прогноз влияет стадия заболевания, на которой начато лечение. Этот тип лейкоза прогрессирует медленно, и средняя продолжительность жизни пациентов составляет 10-20 лет.
Профилактика
Специфическая профилактика лейкозов отсутствует. Для своевременной диагностики заболевания необходимо регулярно проходить профилактические медицинские осмотры.
Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- Цитологическое исследование пунктатов, соскобов других органов и тканей
Причины и факторы риска
До сих пор точно не установлены этиологические факторы, которые неизбежно становятся «спусковым крючком» для злокачественной мутации клеток. Однако риски развития острого лейкоза существенно повышаются при:
- радиационном облучении, которому подвергается человек;
- заражении определёнными вирусами, угнетающими иммунную систему (болезнь Эпштейна-Барра, Т-лимфотропный вирус и др.);
- неблагоприятной наследственности;
- курении табака;
- длительном воздействии некоторых химических соединений, в том числе лекарственных препаратов;
- стрессах, депрессивных состояниях;
- загрязнении окружающей среды.
Основные стадии болезни
Для рака крови, так же, как и для любого другого онкологического недуга, характерно поэтапное развитие, то есть различают несколько стадий такой патологии. Для каждой стадии развития патологии характерны свои прогнозы, так как на каждом этапе степень сложности патологических процессов разная:
- Первая стадия недуга характеризуется низкой степенью риска, так как выживаемость при таком недуге составляет более 10 лет, но это при условии корректного врачевания.
- Вторая стадия отличается средней степенью сложности, соответственно выживаемость при ней составляет в среднем 5-8 лет.
- Третья и четвертая стадии недуга считаются самыми сложным, так как сложность нарушений в работе организма очень высокая. Прогнозы при таком недуге неблагоприятные, средняя выживаемость составляет 1-3 года.
Но, интересуясь, сколько живут при раке крови 4 стадии, нужно учитывать, что на процесс исцеления, опять же, влияет возраст пациента, так как люди в преклонном возрасте хуже поддаются терапии. Помимо этого, негативно сказываться на процессе исцеления могут генетические мутации в клетках, наличие других онкологических заболеваний, а также повышенный уровень бластных клеток.
Важно! Значительно повысить шансы на выздоровление при такой патологии поможет пересадка костного мозга в сочетании с химиотерапией и общеукрепляющей терапией.
Стадии
Онкогематологи выделяют следующие стадии острого лейкоза.
- Начальная. Протекает скрытно, длится от нескольких месяцев до нескольких лет. Диагностируется только при исследовании костного мозга, так как анализы крови показывают лишь незначительные отклонения по количеству лейкоцитов, а симптомы отсутствуют.
- Развёрнутая. В крови резко возрастает количество незрелых клеток, что приводит к ухудшению самочувствия и появлению начальных симптомов болезни.
- Ремиссия. Проявления онкопатологии уменьшаются, тем не менее, в костном мозге остаётся определённое количество бластных клеток (при полной ремиссии — не более 5%).
- Рецидив. Количество незрелых клеток в костном мозге и в крови пациента увеличивается, а его состояние ухудшается.
- Терминальная. Самая тяжёлая стадия болезни, для которой характерны многочисленные осложнения острого лейкоза: поражаются жизненно важные внутренние органы, происходят обширные кровотечения, изъязвление и некротизация тканей.
Продолжительность жизни при хронической онкологии крови
Рак крови сколько живут? С лейкозом, который протекает в хронической форме, люди живут на протяжении длительного периода времени. Продолжительность жизни может составлять от 10 до 40 лет, но при одном существенном условии, что болезнь не переходит на острый этап своего развития. Для этого человек должен придерживаться определенного режима дня, упорядочить свою жизнь.
Не работать слишком много, чтобы количество часов отдыха в три раза преобладало над временем, проведенным в трудовом процессе. Тогда лейкемия будет находиться в доклиническом периоде максимально долго, и у больного есть шансы прожить относительно здоровую жизнь.
Переход рака крови из хронической формы в острую — это всегда первый сигнал того, что последняя степень онкологии крови уже совсем близко. В таком случае, пациенту и медикам нужно принимать решительные действия, чтобы вывести больного из-под удара раковых клеток.
Диагностика
Пациенту с симптомами, напоминающими острый лейкоз, назначают:
- анализы крови — общий, биохимический, коагулограмма;
- изъятие костного мозга из подвздошной кости или грудины с последующим проведением цитохимического анализа, иммунофенотипирования, морфологического анализа клеток;
- пункция костного мозга и ликвора для цитологического и гистологического исследования;
- инструментальные исследования внутренних органов — УЗИ, рентгенография, КТ, МРТ для оценки степени их поражения злокачественными клетками;
- консультации невролога, отоларинголога, офтальмолога и других специалистов.
Диагностика острого лейкоза
Далеко не всегда острый лейкоз проявляется на ранних стадиях развития, так как его симптомы не считаются специфическими и могут говорить о ряде других состояний. Поэтому, достаточно часто, о болезни пациенты узнают на поздних стадиях, так как во время не обращаются к врачам.
Основными критериями диагностики считаются:
— наличие гиперпластического, анемического, геморрагического, инфекционно-токсического синдромов;
— уменьшение эритроцитов, тромбоцитов, наличие бластов в клиническом анализе крови;
— бластная метаплазия, редукция эритроидного, гранулоцитарного и мегакариоцитарного ростков в миелограмме и трепанобиоптатеподвздошной кости.
Существуют передовые и точные методы установление типов лейкемии, но они дорогие и недоступны в большинстве больниц в развивающихся странах. Таким образом, были предложены альтернативные методы.
Вариант основан на морфологических свойствах изображений костного мозга. (https://www.sciencedirect.com/science/article/pii/S0933365712000450) Заболевание характеризуется пролиферацией незрелых клеток (бластов) костного мозга. Их процент необходим для диагностики острого лейкоза и устанавливается на уровне 30% или более.
Кроме того, недавно представленные системы классификации снизили количество бластов до 20% для многих типов лейкемии и не требуют какого-либо минимального процента при наличии определенных морфологических и цитогенетических признаков. https://www.intechopen.com/books/acute-leukemia-the-scientist-s-perspective-and-challenge/classification-of-acute-leukemia
Лечение
Поскольку в перечень наиболее агрессивных злокачественных онкозаболеваний входит острый лейкоз, лечение должно начаться сразу после постановки диагноза. Пациента помещают в онкогематологический стационар в палату со специальной вентиляцией для удаления патогенной микрофлоры. Основным методом, как правило, является химиотерапия, которая подкрепляется переливанием компонентов крови, дезинтоксикационной терапией, профилактикой инфекций. Схема лечения состоит из основных этапов:
- индукция ремиссии — воздействие химиопрепаратов, уничтожающих бластные клетки, чтобы достигнуть максимально возможной ремиссии;
- консолидация — закрепление достигнутых результатов;
- предупреждение рецидива — исключение возврата заболевания.
При определённых формах заболевания хороший эффект даёт трансплантация стволовых клеток костного мозга, выполняемая после уничтожения бластов с помощью химиопрепаратов и лучевой терапии.
Первый этап лечения занимает от 4 до 6 недель, в это время пациент получает массированную терапию. На этапе консолидации проводится два или три курса лечения, после чего в течение нескольких лет продолжаются поддерживающие мероприятия, которые необходимы, чтобы исключить рецидивы. Полная ремиссия достигается при уничтожении клона патологических клеток и восстановлении нормального кроветворного процесса.
4.Диагностика и лечение
Чтобы узнать, есть ли у пациента лейкоз, врач задаст вопросы о симптомах заболевания и имеющихся проблемах со здоровьем. Кроме того, проводится и общий физический осмотр – врач посмотрит, не увеличены ли лимфатические узлы, печень или селезенка. В любом случае, при подозрении на лейкоз необходим анализ крови. Анализ крови при лейкемии покажет выской уровень лейкоцитов и низкий уровень других клеток крови.
Если результаты анализа крови отклоняются от нормы, врач может сделать биопсию костного мозга. Этот тест позволит изучить клетки костного мозга. Как правило, биопсия костного мозга дает возможность точно диагностировать лейкоз и его тип, и подобрать оптимальное лечение лейкоза.
Реабилитация
В перечень клинических рекомендаций при остром лейкозе в период реабилитации входят:
- мероприятия по повышению иммунитета;
- сбалансированное питание;
- дезинтоксикационная терапия;
- восстановление кишечной микрофлоры;
- антистрессовая психотерапия;
- улучшение качества сна.
В период восстановления важно выполнять все назначения лечащего врача-онколога, вовремя и полностью проходить рекомендованные лечебные курсы.
Прогноз при остром лимфобластном лейкозе
Ряд исследований, связанных с лечением лейкемии, были направлены на выяснение, почему у некоторых людей больше возможностей избавиться от этого недуга, чем у других. Были найдены отличия, которые получили название – прогностические факторы. Они помогают врачам решить вопрос об объеме лечения для конкретного типа лейкоза.
- Возраст: у молодых пациентов прогноз лучше.
- Изначальное число лейкоцитов: низкий уровень на момент постановки диагноза обеспечивает лучший прогноз.
- Подтип острого лимфолейкоза: Т-клеточный лейкоз имеет лучший прогноз, чем В-клеточный.
- Генетические мутации. Транслокации между 4 и 11, а также между 9 и 22 (если не используются препараты таргетной терапии) дают хуже прогноз, чем отсутствие хромосомы 7 или наличие дополнительной хромосомы 8.
- Реакция на химиотерапевтическое лечение: пациенты, которые на четвертой-пятой неделе достигают состояния полной ремиссии после начала лечения, имеют лучший прогноз.
Кроме вышеперечисленного, оказывает влияние статус заболевания после лечения, насколько хорошо болезнь отреагировала на терапию.
- Ремиссия – это состояние, когда отсутствуют симптомы недуга. В составе костного мозга показатель лимфобластных клеток составляет менее 5%, уровень лейкоцитов — в пределах нормы. Молекулярная ремиссия подтверждается лабораторной диагностикой – ПЦР.
- Минимальная остаточная болезнь свидетельствует о состоянии, когда стандартные лабораторные тесты не выявляют лейкозных клеток, но их обнаруживает цитометрия или ПЦР. Пациенты с данным статусом имеют риск рецидива и более плохой прогноз.
- Активная болезнь указывает на признаки присутствия лейкоза или вероятности рецидива после терапии.
В Израиле проводятся активные клинические испытания новых методов лечения лейкоза. Существует возможность участия в них для пациентов.
3.Симптомы острой миелоидной лейкемии
Недостаточность костного мозга, возникающая вследствие угнетения нормального кроветворения бластной пролиферацией – деления пораженных клеток, характеризуется следующей симптоматикой.
- Анемическим синдромом
– состоянием, обусловленного уменьшением содержания гемоглобина и количества эритроцитов в крови. Для него характерны такие признаки, как слабость, отдышка, сонливость и бледность; - Кровоточивостью слизистых оболочек и кожной геморрагией.
Отличительной особенностью лейкозов является возникновение самопроизвольных кровотечений, которые очень сложно остановить; - Склонностью к инфекционным заболеваниям различной природы.
Онкология ослабляет иммунную систему человека, вследствие чего увеличивается его подверженность вирусным, грибковым и бактериальным инфекциям; - Нарушением свертываемости крови.
Данное состояние характеризуется снижением массы тела больного, лихорадкой, ухудшением аппетита, усиленной потливостью, болезненностью костей, увеличением размеров селезенки и печени, кровоточивостью десен и т.д;
Если вы наблюдаете хотя бы один из перечисленных симптомов и отмечаете беспричинное ухудшение самочувствия – обязательно расскажите о своем недомогании врачу.
Медицинский специалист поможем вам разобраться в ситуации и выяснить, в чем кроется причина вашей слабости.
О нашей клинике м. Чистые пруды Страница Мединтерком!