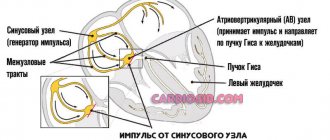
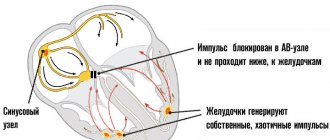
Постинфарктным состоянием в медицине принято называть комплекс симптомов и осложнений, которые появляются у перенесших инфаркт больных. Этот период опасен тем, что есть опасность повторного инфаркта, который не всегда кончается благополучно. Самые частые осложнения постинфарктного состояния – это сердечная недостаточность и синдром Дресслера.
Постинфарктная стенокардия
Приступы стенокардии, возникающие в период от суток до 14 дней после инфаркта миокарда, относят к постинфарктному состоянию. По статистике, постинфарктная стенокардия настигает около 25% пациентов, переживших инфаркт. Приступы стенокардии выражаются в болевых ощущениях за грудиной, отдающих в лопатку, шею, челюсть или левую руку. Эти боли очень сильные, их не помогает снять нитроглицерин, нередко пациенту приходиться принимать для избавления от болевых ощущений сильные анальгетики.
Приступ стенокардии может возникнуть как при небольшой физической нагрузке, так и вообще в состоянии покоя, при этом у больного может повышаться или понижаться артериальное давление. В некоторых случаях приступ проходит без боли и сопровождается аритмией.
Опасность постинфарктной стенокардии в том, что она может спровоцировать новый инфаркт миокарда.
Синдром Дресслера
Развивается данное осложнение на 2-6 неделе после инфаркта миокарда по причине некротического поражения тканей сердечной мышцы. Попавшие в кровь больного токсичные продукты распада вызывают аутоиммунную реакцию организма. Для синдрома Дресслера характерны следующие признаки:
- Острые или давящие боли в груди, часто они отдают в плечо или шею.
- Иногда отмечается повышение температурного фона.
- Пациент жалуется на сильную слабость.
- Могут появиться болезненные ощущения в области расположения легких.
- Возможен сухой кашель с кровью.
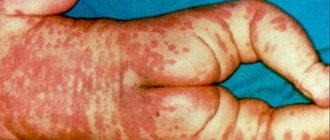
- На коже появляются высыпания.
- Отмечается онемение в левой руке.
- При визуальном осмотре – левая часть грудной клетки выглядит опухшей.
Протекать синдром Дресслера может по типу плеврита, перикардита или полиартрита. Это типичный для этого состояния вариант. Атипичная форма выражается в виде кардиоплечевого синдрома, на который указывает высокая температура и изменения в анализе крови.
Лазерная терапия при постинфарктных состояниях
Лечение включает 10-15 сеансов процедур лазерной терапии, которые проводят через день или каждый день. Повторить курс лечения лазером можно через 30 дней, далее – 2-4 раза в году при ЭКГ-контроле.
Курс лечения на аппарате «Рикта» дает возможность постепенно уменьшить дозы антагонистов кальция и нитропрепаратов.
Понижать дозу блокаторов можно, начиная с 7-го сеанса. При первом курсе терапии нецелесообразно полностью отменять прием лекарств.
Во время курса лазерного лечения рекомендуется пить витамины А, С и Е, группы В – трижды в день перед приемом пищи. Возможен прием коронароантиатеросклеротических средств наподобие 600 мг тиоктацида перед едой, а также кокарбоксилаза и АТФ, однако назначать эти средства должен лечащий врач.
Дополнительные материалы:
- Подробнее о болезнях системы кровообращения
- Лазерная медицина в ангиологии (при заболеваниях сосудов)
- Лазерная медицина в кардиологии
- Лазерная терапия при лечении гипертонии
- Лазерная терапия в реабилитационный период после инсульта
В 1956 г. американский интернист (Dressler W., 1890–1969) впервые обобщил опыт наблюдения за пациентами с т. н. постинфарктным синдромом, включившим артралгии, лихорадку, увеличение СОЭ, плеврит и ключевой признак – выпотной перикардит. Первые проявления постинфарктного синдрома, как правило, регистрировали на 2–3-й неделе с момента развития острого инфаркта миокарда (ИМ).
Именно Дресслеру удалось выделить характерные особенности постинфарктного синдрома – склонность к рецидивам, а также сравнительно доброкачественное течение поражения серозных оболочек, в т. ч. перикарда. В дальнейшем им были уточнены некоторые клинические варианты постинфарктного синдрома, а также продемонстрирована возможность сочетания перикардита и плеврита с пневмонитом. Спустя 3 года после выхода первой публикации Дресслер приводил результаты обследования уже 44 больных постинфарктным синдромом.
Дресслер неоднократно описывал и другие варианты перикардитов, в т. ч. рецидивирующих. В частности, ему удалось проследить судьбу пациента с перикардиальным выпотом, сохранявшимся в течение 15 лет, тем не менее не приводившим к формированию констриктивного поражения перикарда. Многие работы Дресслера посвящены желудочковым нарушениям сердечного ритма, включая оценку результатов имплантации пейсмейкеров. В ответ на проведенное вмешательство у некоторых больных, как и после острого ИМ, наблюдалось развитие перикардита и плеврита с упорными болями за грудиной. Кроме того, Дресслер выделил феномен появления нормального комплекса QRS, по его мнению, имевшего наджелудочковое происхождение, на фоне пароксизма желудочковой тахикардии. Нередко после возникновения этого феномена приступ желудочковой тахикардии спонтанно купировался.
После описания Дресслером постинфарктного синдрома его отдельные проявления были детально уточнены. Как правило, синдром Дресслера развивается после острого ИМ со значительной площадью поражения миокарда, особенно передней, нижней локализации, а также поражением правого желудочка. Постинфарктный синдром чаще констатируют при осложненном течении острого ИМ. Рестриктивное поражение перикарда как исхода синдрома Дресслера формируется очень редко, однако оно возможно, особенно при массивном геморрагическом выпоте. В классических “Очерках неотложной кардиологии” (1973) Чазов Е.И. приводит историю пациента, у которого тяжелый геморрагический перикардит, проявившийся спустя 2 месяца после острого ИМ, потребовал оперативного вмешательства. Ведущим клиническим синдромом была бивентрикулярная сердечная недостаточность (центральное венозное давления достигало 270–90 мм рт. ст.), также отмечали стойкий субфебрилитет. При рентгенологическом исследовании грудной клетки обращало на себя внимание значительное расширение сердца, требовавшее дифференциации с аневризмой левого желудочка. Плевро- и перикардиоцентез сопровождались временным улучшением состояния: повысилась переносимость физических нагрузок, увеличилась эффективность постоянно применявшихся препаратов, стимулировавших инотропную функцию миокарда, а также диуретиков. Однако в дальнейшем сформировалась выраженная перикардиальная констрикция, потребовавшая проведения перикардиотомии. Следует подчеркнуть, что особенности острого ИМ у данного пациента соответствовали характеристикам синдрома Дресслера (обширная площадь поражения миокарда, локализация в передне-перегородочной области, на передней, задней и боковая стенках) и дополнялись осложненным (кардиогенный шок) течением.
Сочетание перикардита и плеврита с маркерами “неспецифического” воспалительного ответа (субфебрилитетом или лихорадкой, увеличением СОЭ, лейкоцитозом, артралгиями, при которых суставные деформации не типичны) стало основанием для обсуждения аутоиммунной составляющей патогенеза синдрома Дресслера. Об этом свидетельствовала также возможность развития перикардита при острых ИМ, при которых субэпикардиальные слои миокарда оставались интактными и, следовательно, прямое “реактивное” вовлечение перикарда (аналогичное плевриту при долевой пневмонии) исключалось. Кроме того, существуют четкая склонность к рецидивам и частый регресс при назначении нестероидных противовоспалительных препаратов (НПВП).
Неоднократно предпринимались попытки идентификации пусковых факторов постинфарктного синдрома. Его связь с латентными вирусными инфекциями не подтвердилась. Более убедительной представляется роль компонентов некротизированного миокарда, резорбирующихся в кровь. Именно поэтому постинфарктный синдром чаще наблюдают после острых обширных инфарктов с последующим массивным некрозом пораженных участков. У больных постинфарктным синдромом Дресслера регистрируют активацию комплемента, увеличение сывороточного титра циркулирующих иммунных комплексов, в т. ч. содержащих антитела к кардиомиоцитам и отдельным их компонентам (актину, миозину). Тем не менее специфических антител к перикардиальным структурам при синдроме Дресслера идентифицировать не удалось.
Редкими составляющими постинфарктного синдрома, обосновывающими его аутоиммунный генез, являются: сочетание с анемией, тромбоцитопенией и бронхиальной астмой, а также описанный Сумароковым А.В. и Апросиной З.Г. (1972) аутоиммунный гепатит. Дебют признаков последнего (кожного зуда, гепатомегалии, гипербилирубинемии, гиперпротеинемии за счет гипергаммаглобулинемии, увеличение сывороточного уровня IgA, IgG и IgM) отмечен у 60-летнего больного спустя 1,5 года после перенесенного острого ИМ и совпал с развитием экссудативного плеврита, перикардита, а также пневмонита. Кроме того, зарегистрировано стойкое увеличение СОЭ. Известно также сочетание синдрома Дресслера с острым фебрильным дерматозом и воспалительным поражением кишечника (т. н. синдром Свита).
Уже в первом сообщении, указав на преимущественно геморрагический характер перикардиального экссудата, Дресслер предположил влияние на формирование постинфарктного синдрома раздражающего действия компонентов крови на перикард. В связи с этим провоцирующую роль в развитии синдрома Дресслера приписывали антикоагулянтам, в т. ч. варфарину, поскольку именно действием этих препаратов объясняли появление гемоперикарда. В дальнейшем это предположение было опровергнуто, более того, сегодня не вызывает сомнения, что своевременно начатое лечение острого ИМ, в т. ч. с применением антикоагулянтов, позволяет предупреждать синдром Дресслера. Отсутствие влияния антикоагулянтов на патогенез постинфарктного синдрома было очевидным уже при анализе данных популяции больных, описанных самим Дресслером. Несмотря на то что более четверти больных вообще не получали этих препаратов, автор, тем не менее, наблюдал у них характерные клинические признаки – выпотной перикардит, плеврит, лихорадку и артралгии.
В первые два десятилетия с момента описания синдром Дресслера констатировали у 3–4 % больных острым ИМ. В настоящее время наличие у пациента таких симптомов, как нарастающая сердечная недостаточность, быстрое увеличение тени сердца за счет перикардиального выпота, регистрируемое при рентгенографии, на фоне плевральных и суставных болей, подъема температуры тела у пациента, перенесшего не менее 2 недель назад острый ИМ, по-прежнему всегда требует исключения синдрома Дресслера. Типичные для острого перикардита изменения ЭКГ при синдроме Дресслера регистрируют сравнительно редко. Считают, что определенная часть пациентов, у которых случайно выявлен доброкачественный перикардит, причину которого установить не удалось, страдают синдромом Дресслера, перенесли ранее субклинический и в связи с этим своевременно не распознанный острый ИМ.
В настоящее время синдром Дресслера стал казуистически редким диагнозом, что связывают прежде всего с радикальным улучшением качества лечения острого ИМ, в настоящее время позволяющим минимизировать зону миокардиального некроза. Возможности раннего восстановления перфузии миокарда, например, с помощью тромболизиса и ангиопластики, стали причиной значительного снижения частоты осложнений острого ИМ, в т. ч. синдрома Дресслера. Так, результаты анализа данных больших групп больных острым ИМ свидетельствуют о том, что при успешно выполненном тромболизисе постинфарктный синдром не формируется вообще; его развитие всегда подтверждает, что достичь восстановления проходимости окклюзированной коронарной артерии не удалось. Cнижению частоты постинфарктного синдрома способствуют, по-видимому, и другие препараты, использующиеся для лечения ишемической болезни сердца, прежде всего β-адреноблокаторы и статины. Крайне редко синдром Дресслера наблюдают у больных, перенесших тромбоэмболию легочной артерии. Его формирование, как правило, отражает развитие острого ИМ правого желудочка.
Хорошо известно, что клинические проявления синдрома Дресслера почти всегда поддаются лечению НПВП и кортикостероидами. Однако применять эти препараты для лечения постинфарктного синдрома не рекомендуют, поскольку в первые четыре недели с момента развития острого ИМ они могут нарушать процессы репарации сердечной мышцы, способствуя формированию аневризм и увеличению риска разрыва сердца, а также увеличивать коронарное сосудистое сопротивление. Предпочтительным для лечения синдрома Дресслера считают ацетилсалициловую кислоту в больших (650 мг каждые 4 часа) дозах.
Спустя более чем 50 лет после первого описания синдром Дресслера сохраняет значение в качестве сравнительно редкого, тем не менее возможного осложнения острого ИМ. Своевременное распознавание синдрома Дресслера и его адекватное лечение, очевидно, подразумевающее не только применение ацетилсалициловой кислоты, но и других препаратов, использующихся для вторичной профилактики сердечно-сосудистых осложнений (β-адреноблокаторов, статинов, клопидогрела), и в настоящее время сохраняют актуальность, поскольку способствуют увеличению продолжительности активной жизни пациентов.