Клиника поражения митрального клапана
Тяжелый митральный стеноз приводит к выраженной одышке, резко снижающей переносимость нагрузки. Давление в левом предсердии почти всегда превышает 25 мм рт. ст., течение заболевания осложняется легочной гипертензией, фибрилляцией предсердий, тромбоэмболическим синдромом. Фибрилляция предсердий: возникает при гемодинамически значимом митральном стенозе в 80% случаев и может привести к резкому ухудшению состояния в результате внезапного повышения давления в левом предсердии и отека легких. Тромбоэмболии артерий большого круга возникают в 20% случаев, у 80% таких больных имеется мерцательная аритмия. Эмболии множественные, в 25% случаев — повторные; в половине случаев происходит эмболия церебральных артерий.
При выраженной легочной гипертензии (более 50 – 60 мм.рт.ст.) выживаемость составляет менее 3х лет.
Публикации в СМИ
Митральный стеноз (МС) — сужение левого предсердно-желудочкового отверстия, препятствующее во время систолы левого предсердия физиологическому току крови из него в левое предсердие.
Частота. 0,05–0,08% населения. В 90% случаев всех приобретённых пороков сердца выявляют поражение митрального клапана, 40% митральных стенозов бывают изолированными. Преобладающий возраст — 40–60 лет. Преобладающий пол — женский (2:1–3:1).
Этиология • Подавляющее большинство случаев (более 95%) ревматической этиологии • Явный ревматический анамнез удаётся собрать у 50–60% пациентов • Почти всегда дебютируя до возраста 20 лет, спустя 10–30 лет порок становится клинически выраженным • Неревматические случаи порока включают тяжёлый кальциноз створок и кольца митрального клапана, врождённые аномалии (например, синдром Лютембаше — 0,4% всех ВПС), новообразования и тромбы в области митрального клапана и левого предсердия, массивные вегетации на митральном клапане при инфекционном эндокардите, рестенозы после митральной комиссуротомии или имплантации протезов в митральную позицию.
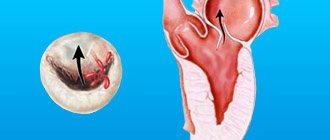
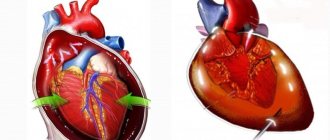
Патофизиология • В норме площадь митрального отверстия составляет 4–6 см2 • Сужение левого АВ-отверстия затрудняет переток крови из левого предсердия в левый желудочек • Увеличиваются диастолический объём и давление в левом предсердии (обычно в пределах 15–20 мм рт.ст.), возникает повышенный трансмитральный градиент (обычно в пределах 10–15 мм рт.ст) • Это ведёт к гиперфункции левого предсердия, его гипертрофии и тоногенной дилатации • Левое предсердие — слабый отдел сердца, и период компенсации при МС длится недолго: ещё больше повышается давление в левом предсердии, а далее — в устьях лёгочных вен, что приводит к пассивной венозной лёгочной гипертензии, а также к активной гипертензии в малом круге кровообращения благодаря пролонгированному рефлексу Китаева (спазм артериол малого круга кровообращения в ответ на повышение давления в устье лёгочных вен) • Затрудняется работа правого желудочка, развиваются его гиперфункция, гипертрофия, довольно быстро возникают миогенная дилатация, относительная недостаточность трикуспидального клапана и застой в венах большого круга кровообращения • Часто наблюдают суправентрикулярные тахиаритмии • Выделяют четыре степени МС: незначительный (площадь митрального отверстия [МО] составляет более 3,0 см2), умеренный (площадь МО — 2,3–2,9 см2), выраженный (площадь МО — 1,7–2,2 см2) и критический (площадь МО — 1,0–1,6 см2).
Клиническая картина и диагностика
• Жалобы •• Повышенная утомляемость (20% всех случаев) • Перебои в работе сердца • Одышка (возникает при сужении площади МО менее 2,0 см2) или сердечная астма (наиболее чувствительный симптом) • Кашель, кровохарканье (наиболее специфичный симптом, встречающийся у 10% пациентов) • Синдром Ортнера — осиплость голоса • Ревматические атаки и системные эмболии в анамнезе (20% всех пациентов и 80% пациентов с фибрилляцией предсердий, из них 25% — множественные и повторные) • Стенокардия возникает в 10–15% случаев (причины — сопутствующий коронарный атеросклероз, эмболии венечных артерий, субэндокардиальная ишемия при тяжёлой лёгочной гипертензии).
• Симптомы, связанные с увеличением левого предсердия •• Симптом Кассио — запаздывание I тона после верхушечного толчка •• Симптом Нестерова, или двух молоточков, — пальпируемые попеременные толчки левого предсердия и левого желудочка •• Симптом Попова — сниженное наполнение пульса на артериях левой верхней конечности •• Симптом Боткина-I — визуальное уменьшение левой половины грудной клетки •• Симптом Боткина-II — крепитация и хрипы по левому краю грудины •• Симптом Ауэнбругера — эпигастральная пульсация левого желудочка.
• Клапанные симптомы •• Диастолическое кошачье мурлыканье в области верхушки сердца •• Симптом Ромберга — хлопающий I тон на верхушке сердца •• Тон открытия митрального клапана (выслушивается на верхушке сердца не позже 0,12 сек после II тона), создающий вместе с шумом Ромберга аускультативную картину мелодии митрального стеноза, или ритма перепела •• На верхушке определяют низкочастотный диастолический шум в разных вариантах — пресистолический, протодиастолический, голодиастолический с прото- и пресистолическим усилением •• Пресистолический шум выслушивают при нормальном ритме, шум исчезает при фибрилляции предсердий, часто осложняющей митральный стеноз •• При резко выраженном стенозе шум может совсем исчезнуть •• Нередко наряду с диастолическим шумом выслушивают и систолический, обусловленный сопутствующей митральной недостаточностью, относительной трикуспидальной недостаточностью, также систолический шум может иметь внутрижелудочковое происхождение •• Шум митральной недостаточности проводится в левую подмышечную область, трикуспидальной недостаточности — вправо (на грудину и вправо от неё), внутрижелудочковый шум — вверх, шум митрального стеноза усиливается при нагрузке (приседаниях, приподнимании ног) и никуда не проводится («умирает там, где зарождается»).
• Симптомы, обусловленные нарушением насосной функции сердца •• Диффузные влажные разнокалиберные хрипы, лучше выслушиваемые в базальных отделах •• Усиление II тона над лёгочной артерией •• Facies mitralis — румянец на щеках и цианоз губ •• Шум Грэма Стилла при относительной недостаточности клапана лёгочной артерии •• Расширение границ сердца вправо и толчок правого желудочка при его гипертрофии •• Набухание шейных вен, отёки, асцит, увеличение печени, симптом Плеша — при развитии застоя в большом круге кровообращения.
• Симптомы основного заболевания (ревматизма, ВПС).
Специальные исследования
• ЭКГ •• Признаки гипертрофии левого предсердия и правого желудочка •• Суправентрикулярные тахиаритмии, чаще всего — фибрилляция предсердий.
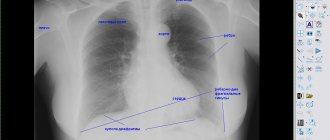
• Рентгенография органов грудной клетки •• Выбухание дуги левого предсердия, лёгочной артерии и правого желудочка •• Сглаживание талии сердца (митральная конфигурация) •• Отклонение контрастированного пищевода по дуге малого радиуса •• Расширение теней полых вен •• Кальциноз митрального клапана •• Расширение теней корней лёгких •• Усиление лёгочного рисунка, линии Керли В.
• ЭхоКГ •• Определение площади МО в допплеровском режиме по пиковому и среднему трансмитральному градиентам давления и в В-режиме (для оценки тяжести за основу берут наименьшую цифру), деформации и кальцинозу клапанного аппарата •• При сращении створок митрального клапана при сканировании по короткой оси МО имеет форму «рыбьего рта», во время сокращения левого предсердия переднеебоковая створка выбухает в полость левого желудочка, а в М-режиме определяют характерное П-образное движение передней створки митрального клапана •• Увеличение левого предсердия, правого желудочка •• В импульсноволновом допплеровском режиме в спектре трансмитрального кровотока исчезает пик Е •• Чреспищеводную ЭхоКГ проводят всем пациентам для исключения тромбоза левого предсердия и вегетаций, даже при нормальном ритме, а также определения степени кальциноза клапана (I степень — кальциноз расположен по свободным краям створок или в комиссурах отдельными узлами, II степень — кальциноз створок без перехода на фиброзное кольцо, III степень — переход кальциевых масс на фиброзное кольцо и окружающие структуры).
• Катетеризация всех камер сердца •• Повышение давления в левом предсердии и лёгочной артерии, а также трансмитрального градиента давления •• Повышение давления в правых отделах сердца при правожелудочковой недостаточности •• Проведение функциональных проб с аминофиллином и кислородом для определения обратимости лёгочной артериальной гипертензии и прогноза хирургического лечения •• Исследование проводят при несоответствии клинической картины данным ЭхоКГ.
• Левые атриография и вентрикулография •• Увеличение объёма левого предсердия •• Замедленное изгнание контраста из левого предсердия (обычно тонкой струёй) •• Воронкообразная граница между левым предсердием и левым желудочком •• Исследование проводят при несоответствии клинической картины данным ЭхоКГ.
• Коронарная ангиография. Выполняют при наличии эпизодов стенокардии и положительных результатах нагрузочного тестирования, а также всем женщинам старше 45 лет, мужчинам старше 40 лет и всем кандидатам на протезирование митрального клапана.
ЛЕЧЕНИЕ
• Лекарственная терапия •• Профилактика инфекционного эндокардита (см. Эндокардит инфекционный) •• Диуретики под контролем ЭхоКГ (возможность уменьшения трансмитрального градиента и снижения сердечного выброса) •• b-Адреноблокаторы, в т.ч. у пациентов с синусовым ритмом, за счёт снижения ЧСС уменьшают давление в левом предсердии на фоне нагрузки •• Непрямые антикоагуянты (поддерживают МНО на уровне 2,0–3,0) при фибрилляции предсердий, тромбоэмболиях в анамнезе и резком увеличении левого предсердия •• В остром периоде тромбоэмболий назначают гепарин (активированное ЧТВ поддерживают в 1,5–2 раза выше нормы), предварительно проведя КТ или МРТ головы для исключения внутричерепных геморрагий и ЭхоКГ для выявления тромбоза левого предсердия и вегетаций на митральном клапане •• При повторных тромбоэмболиях дозу непрямых антикоагулянтов увеличивают до поддержания МНО на уровне 3,0–4,5 и добавляют антиагреганты (например, ацетилсалициловая кислота в дозе 80–160 мг/сут).
• Хирургическое лечение •• Показания ••• Выраженный и критический стенозы, независимо от наличия клинических симптомов ••• Умеренный стеноз при III–IV функциональном классе недостаточности кровообращении или повторных эмболиях •• Противопоказания ••• Тяжёлая сопутствующая патология, угрожающая жизни больного ••• Терминальная стадия недостаточности кровообращения ••• Отрицательный результат пробы с аминофиллином и кислородом ••• Активность ревматического процесса не считают противопоказанием к оперативному лечению •• Методы хирургического лечения ••• Чрескожную баллонную вальвулопластику проводят при отсутствии или I степени кальциноза митрального клапана, сохранности клапанного аппарата, изолированном стенозе или сложном митральном пороке с преобладанием стеноза и регургитации не более I степени, отсутствии тромбоза левого предсердия и сопутствующей ИБС ••• Закрытую митральную комиссуротомию выполняют редко в связи с большей инвазивностью и большим количеством осложнений при аналогичных показаниях ••• Из-за высокой частоты рецидивов порока и необходимости в реоперациях открытую митральную комиссуротомию в условиях искусственного кровообращения проводят фактически только вместе с тромбэктомией из левого предсердия перед планируемой беременностью ••• Протезирование митрального клапана в условиях искусственного кровообращения с использованием биологических протезов выполняют детям или перед планируемой беременностью ••• В остальных случаях (и во всех случаях инфекционного эндокардита) поражённый клапан заменяют механическим протезом ••• Во время беременности рекомендуют операцию на сроках 14–26 нед, либо в 37–39 нед одновременно с кесаревым сечением.
Специфические послеоперационные осложнения • Тромбоэмболии • Вторичный инфекционный эндокардит протезов • Атриовентрикулярная блокада • Дистрофические изменения биологических протезов, рестеноз и необходимость в репротезировании • Специфические осложнения баллонной вальвулопластики: тромбоэмболии — 1–4%, тяжёлая митральная недостаточность, требующая протезирования митрального клапана, — 1–3%, преходящая АВ-блокада — 1%, тампонада сердца — 1%, ДМПП — 20% (отношение лёгочного минутного объёма кровотока к системному обычно ниже 1,0, в большинстве случаев в течение 3–6 мес размер дефекта уменьшается).
Прогноз • Выживаемость в течение 1 года при естественном течении заболевания — 78%, 2-летняя выживаемость — 67%, 5-летняя — 50%, 9-летняя — 35% • Летальность при закрытой митральной комиссуротомии — 0,5–1% • В течение 10 последующих лет у 20% больных наступает рестеноз • 5-летняя выживаемость после баллонной вальвулопластики — 95%, летальность — около 1% • Летальность при операциях с искусственным кровообращением — 2–8% • 5-летняя выживаемость после протезирования клапана — 85%, 9-летняя — 78% • 8-летняя выживаемость после сложных реконструктивных операций на митральном клапане — 87%, количество осложнений — 6%, реопераций — 7%.
Синонимы • Стеноз митрального клапана • Стеноз левого предсердно-желудочкового отверстия • Сужение левого предсердно-желудочкового отверстия • Сужение левого венозного устья
Сокращения • МС — митральный стеноз • МО — митральное отверстие
МКБ-10 • I05.0 Митральный стеноз
Анализы и диагностика
Помимо ЭХО-кардиоскопии, доплерографии, фонокардиографии, рентгенограммы, ЭКГ (в том числе суточный мониторинг для определения ритма сердца), используется 4 стандартных метода диагностики:
- При осмотре на фоне бледности кожных покровов виден лиловый резко очерченный так называемый митральный румянец щек и цианоз губ, а также кончика носа, при этом можно выявить усиленную эпигастральную пульсацию правого желудочка («сердечного толчка») на фоне отсутствия либо ослабления верхушечного толчка, ведь стенки левого желудочка не увеличены и смещены в результате процесса гипертрофии правого желудочка.
- При пальпации выявляется сердечный горб, а в области верхушки сердца, в особенности после выполнения физических упражнений у пациентов в положении на левом боку при выполнении выдоха «слышно» диастолическое дрожание в виде так называемого «кошачьего мурлыканья», вызванного колебаниями крови во время прохождения сквозь суженный митральный проход, для выявления симптома 2-х молоточков Нестерова достаточно положить ладонь рук на верхушку, разместив пальцы на II межреберье слева грудины, можно обнаружить хлопающий начальный первый тон и ощутить как первое биение «молоточка», тогда как второй тон вызывает отдачу в пальцах в виде второго «молоточка».
- Во время перкуссии выявляется смещение границы абсолютной относительной тупости сердечной мышцы вверх и вправо (вызванное гипертрофией левого предсердия и расширением правого желудочка соответственно), в большей мере, чем относительной, за счёт расширения правого желудочка сердце и раздвинутые края лёгких — оно прижимается к грудной стенке своей правой увеличенной половиной.
- Аускультация позволяет выявить достаточно сильный хлопающий первый тон в местах над верхушкой сердца, так как во время диастолы наполнение кровью левого желудочка происходит не в полной мере и начинается быстрое сокращение, также аускультация дает возможность выслушать дополнительный третий тон в верхушке, который связан с открытием митрального клапана и его резкими движениями створок, для данного клапанного порока характерны диастолические шумы и трехчленный ри из двух тонов с щелчком открытия бискупидального клапана на верхушке.
3.Симптомы заболевания
Симптомы стеноза митрального клапана, как правило, незначительны. В большинстве случаев это заболевание не протяжении долгих лет протекает в скрытой форме. Самым первым признаком развития митрального стеноза является одышка и усталость даже в утренние часы. Среди других основных симптомов этого заболевания можно выделить:
- повышенную утомляемость;
- ощущение сердцебиения;
- одышку и чувство усталости;
- отечность ног;
- частые респираторные заболевания;
- сильный кашель, а также боль и дискомфорт в груди.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Причины
Чаще всего митральный стеноз развивается в результате ранее перенесенного ревматизма, в остальных случаях причиной становится:
- инфекционный эндокардит;
- хронический вальвулит;
- карциноидный синдром;
- кальциноз митрального клапана;
- тромб;
- обструкция при опухолевом процессе и развитии миксомы;
- травмы сердца.
Врожденная аномалия митрального клапана в сторону сужения предсердно-желудочкового отверстия встречается крайне редко, к примеру, при синдроме Лютембаша.
Что такое митральный стеноз?
Митральный стеноз (МС) – кардиальная патология, вызванная аномальным структурным дефектом (сужением левого атриовентрикулярного отверстия), препятствующим переходу крови из левого предсердия в желудочек, обусловленного дегенеративными процессами митрального клапана (МК).
Сужение левого АВ (атриовентрикулярного) отверстия происходит по причине склеивания, а далее и срастания касательных краев створок МК, места сращения называют комиссурами. Рядом с этим створки уплощаются, укорачиваются и утолщаются хордальные нитки. Следствием этого становится пролапс створок МК в полость желудочка.
Гемодинамическое влияние вызывает повреждение клапана на створках с пристеночным тромбообразованием. Дальнейшая организация тромбов провоцирует еще большее срастанию створок МК и прогрессирования заболевания. При МС в процесс вовлекаются структуры, лежащие под клапаном: укорачиваются, утолщаются и срастаются между собой хорды. Иногда имеет место обызвествление комиссур, что делает створки практически неподвижными.