Внезапная остановка сердца на улице: что делать до приезда скорой?
Реанимационные мероприятия проводят после констатации состояния клинической смерти, основные признаки которой: отсутствующее дыхание и сердцебиение, бессознательное состояние, расширение зрачков, отсутствие реакции на внешние раздражители. Для достоверного определения тяжести обстановки необходимо определить такие показатели пострадавшего:
- проверить пульс на сонных артериях шеи под челюстным углом — при снижении давления менее 60-50 мм рт. ст. пульс на лучевой артерии внутренней поверхности кисти не определяется;
- осмотреть грудную клетку, проверить наличие самостоятельных дыхательных движений;
- приблизиться к лицу пострадавшего для проверки дыхания, определения вдоха и выдоха (оценка движения воздуха);
- обратить внимание на цвет кожи — синюшность и резкая бледность появляется при прекращении дыхания;
- проверить сознание — отсутствие реакции на раздражители свидетельствует о коме.
Сердечно-легочную реанимацию по новым стандартам проводят лишь в двух случаях. Приступать к выполнению комплекса СЛР следует только после определения пульса и дыхания.
При отчетливом определении пульса на протяжении 10-15 сек и нарушенном атональном дыхании с эпизодами судорожных вздохов требуется искусственное дыхание. Для этого на протяжении минуты необходимо совершать 10-12 вдохов «рот в рот» или «рот в нос». Ожидая скорую помощь, нужно измерять пульс каждую минуту, при его отсутствии показана СЛР.
При несостоятельности самостоятельного дыхания и пульса показан комплекс реанимационных мероприятий строго по алгоритму.
Проверка сознания осуществляется по такому принципу:
- Громко обратитесь к пострадавшему. Спросите, что случилось, как он себя чувствует.
Если ответа не последовало, задействуйте болевые раздражители. Ущипните за верхний край трапециевидной мышцы или надавите на основание носа.- Если реакция не последовала (речь, подергивания, попытки защититься рукой) – сознание отсутствует, можно переходить к следующему этапу.
Проверка дыхания:
- Запрокиньте голову назад (держа ее за затылок и подбородок) и отройте рот. Осмотрите его на предмет инородных тел. Если они там есть – удалите их.
- Наклонитесь к лицу и в течение 10 сек. проверяйте дыхание. Вы должны ощутить его щекой, услышать и увидеть движения грудной клетки. В норме достаточно определить 2-3 вдоха.
- Если дыхания нет или ощущается только 1 вдох (что можно считать его отсутствием), можно предполагать прекращение жизненно важной функции.
В подобном случае необходимо вызвать скорую помощь и начать выполнять реанимационные мероприятия при остановке сердца и дыхания.
Стадии и этапы реанимации
Комплекс неотложных мер, осуществляют больным в состоянии клинической смерти, направленных на восстановление жизнедеятельности организма и предупреждения необратимых нарушений его органов и систем, называется реанимацией. Человек, который осуществляет оживления пострадавшего, называется реаниматором.
Вернуть больного к полноценной жизни из состояния клинической смерти возможно лишь при квалифицированном и последовательном проведении комплекса реанимационных мероприятий.
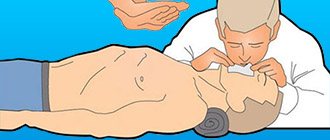
Первая стадия реанимации — оказание первой медицинской помощи (элементарная поддержка жизнедеятельности), проводимой реаниматором (не обязательно медицинский работник, а каждая подготовленный человек, который имеет элементарные навыки оживления). После констатации клинической смерти (на что следует затрачивать не более 7 — 8 секунд!) Немедленно проводят подготовительные мероприятия: пострадавшего укладывают на спину, желательно с опущенной верхней частью туловища, на твердую основу. Не занятый в реанимации спаситель поднимает ноги пострадавшего на 50 — 60 см вверх для оттока от них крови и увеличения кровенаполнения полостей сердца.
Первый этап реанимации — обеспечение проходимости дыхательных путей. Реаниматор осуществляет «тройной прием» (по П. Сафару):
а) открывает рот пострадавшему и пальцем, окутанным платочком (марлевой салфеткой на зажимы) освобождает его от посторонних тел и жидкостей (рвотных масс, мокроты, водорослей, вставных щелей, сгустков крови и т.п.);
б) отклоняет голову пострадавшего максимально назад, подложив под шею импровизированный валик (напримеример, собственно предплечья). При этом в большинстве пострадавших верхние дыхательные пути высвобождаются от языка и его корня, становясь проходными;
в) выводит нижнюю челюсть вперед. Проходимость верхних дыхательных путей восстанавливается в остальных случаях.
Второй этап реанимации — проведение искусственной вентиляции легких «рот в рот». Накрыв пострадавшему рот бинтом (носовым платком), реаниматор плотно охватывает губами его рот и осуществляет выдох. Обязательное условие: голова пострадавшего отклонена назад, его ноздри зажаты большим и указательным пальцами (чтобы воздух не возвращалось назад), объем выдоха для взрослых должен составлять 800 — 1000 мл. При вдувании воздуха реаниматор краем глаза следит за движениями грудной клетки пострадавшего, которая должна подниматься и опускаться. Совершив 2 — 3 выдоха, спаситель начинает проводить следующий этап реанимации.
Третий этап реанимации — закрытый массаж сердца. Находясь сбоку от пострадавшего, реаниматор кладет кисть одной руки на нижнюю треть грудины, строго посередине, так, чтобы пальцы были подняты вверх и размещались параллельно ребер. Сверху он накладывает кисть второй руки и, ритмично нажимая, смещает грудину в сагиттальном направлении на глубину 3 — 5 см. Частота нажатий — 60 в минуту.
Обязательное условие: при нажатии на грудину пальцы кисти следует поднять вверх для предупреждения перелома ребер, руки выпрямить в локтевых суставах. Массаж сердца, таким образом, осуществляется массой туловища реаниматора. В дальнейшем спаситель проводит поочередно вдувания воздуха и нажатия на грудину в соотношении 1: 4. При наличии двух реаниматоров каждый из них совершает свой этап реанимации. При необходимости каждый раз выводить нижнюю челюсть для обеспечения проходимости дышать 2-й и 3-й этапы в соотношении 2: 10.
Признаки эффективного проведения реанимационных мероприятий:
- сужение зрачков,
- нормализация окраски кожи,
- ощущение под пальцами артериальной пульсации, синхронной с массажем;
- иногда определяется артериальное давление.
В некоторых случаях может восстановиться сердечная деятельность. Первую стадию реанимации следует проводить непрерывно, вплоть до прибытия специализированной врачебной бригады.
Вторая стадия сердечно-легочно-мозговой реанимации — предоставление специализированной медицинской помощи (дальнейшая поддержка жизнедеятельности). Ее проводят врачи-профессионалы с применением контрольно-диагностической, лечебной аппаратуры и медикаментозных средников. Под контролем ларингоскопа портативным или электрическим отсосом более качественно очищают дыхательные пути, интубируют трахею.
Реанимационная бригада обеспечивает уже более эффективную искусственную вентиляцию легких — ручным портативным или стационарным аппаратом ИВЛ через маску, воздуховод или интубационную трубку воздушно-кислородной смесью. При наличии специального массажера можно осуществлять закрытый массаж сердца аппаратным способом.
На этой стадии поочередно проводят следующие этапы реанимации. Первый этап — медикаментозная терапия. При всех видах остановки кровообращения применяют растворы адреналина гидрохлорида (1 мл 0,1% раствора), атропина сульфата (3 мл 0,1% раствора). Второй этап — оценка вида остановки кровообращения. Для адекватной медикаментозной терапии нужно диагностировать функциональное состояние сердца пострадавшего. Для этого больному подключают электрокардиограф (кардиоскоп) во втором отведении и регистрируют кривую.
Существуют следующие виды остановки кровообращения: асистолия, фибрилляция, «неэффективное сердце».
- При асистолии электрокардиограф регистрирует прямую линию.
- Фибрилляция желудочков проявляется частым хаотичным сокращением отдельных волокон миокарда (неравномерные «зубчики» высоко, средне и дрибнохвильовои амплитуды).
- «Неэффективное сердце» — регистрация на ЭКГ желудочкового комплекса у больных с отсутствующей насосной функцией сердца.
Фибрилляция желудочков и «неэффективное сердце» без соответствующей коррекции, по мере снижения энергетических ресурсов миокарда быстро переходят в асистолия. При наличии высоковолновой фибрилляции можно применить 2% раствор лидокаина (по 0,5 мг на 1 кг массы тела, повторно).
При «неэффективном сердце», обусловленном резким уменьшением объема циркулирующей крови, для обеспечения его насосной функции струйно внутривенно или внутриартериально вливают гемодинамические средники (рефортан, стабизол, полиглюкин, реополиглюкин), кристаллоиды, глюкокортикоиды; при массивных кровопотерях — консервированную кровь и ее компоненты.
При остановке сердца, обусловленной гиперкалиемией или гипокальциемией (острая и хроническая почечная недостаточность, гемолиз эритроцитов, массивное разрушение тканей, гипопаратиреоз) следует применять кальция хлорид (по 5 — 10 мл 10% раствора, внутривенно). Лекарственные средники вводят внутривенно, в просвет трахеи, через канюлёванную артерию, внутрисердечно.
Средники, введенные внутривенно, при эффективном массаже сердца поступают в венечные сосуды, осуществляя свое влияние на сердце. При невозможности обеспечить венозный доступ используют внутритрахеальный способ, не менее эффективный. При этом иглой для внутримышечных инъекций прокалывают перстноподобно-щитовидную связи или промежуток между кольцами трахеи и впрыскивают р-ры адреналина, атропина или лидокаина (2-3 мл 0,1% раствора адреналина гидрохлорида, 1 мл 0 , 1% раствора атропина сульфата, 2 мл 2% раствора лидокаина — разведя их в 10 мл раствора натрия хлорида). Эти лекарства можно вводить и через интубационную трубку. При проведении в это время вентиляции легких лекарственные средники проникают сквозь альвеолы, и через 30-40 секунд поступают в просвет венечных сосудов.
По мнению некоторых исследователец, применяя в качестве растворителя дистиллированную воду можно достичь эффективного всасывания раствора из альвеол в кровь за счет разницы осмотического давления. В связи с большим количеством осложнений внутрисердечное введение лекарств применяют все реже (методика описана ниже).
Заслуживает внимания и внутриартериальный способ инфузий у больных со значительной потерей объема циркулирующей крови (например, при геморрагическом шоке и «неэффективном сердце»). Струйное вливание крови и других средств у катетеризированных артерию (например, лучевую) часто является эффективным мероприятием для заполнения венечных артерий кровью, обеспечения эффективной работы сердца и восстановления гемодинамики.
Третий этап — электрическая дефибрилляция сердца. Ее применяют больным с фибрилляцией желудочков (методика описана ниже). В условиях операционной иногда эффективнее проводить открытый массаж сердца. Показания: остановка сердца во время оперативного вмешательства на органах грудной клетки и верхнего этажа живота; тампонада сердца; двусторонний пневмоторакс; множественные окончатые переломы ребер; врожденные и приобретенные деформации грудной клетки, которые делают невозможным проведение эффективного закрытого массажа. Открытый массаж осуществляют трансторакальным или поддиафрагмальным доступом, без вскрытия или с раскрытием сердечной сорочки.
Обязательное условие проведения: пальцы одной или обеих рук при сжатии желудочков следует располагать вдоль сосудистого пучка, чтобы его не пережимать. Третья стадия сердечно-легочно-мозговой реанимации.
Этапы сердечно-легочной реанимации по новым стандартам
Крайне важно соблюдать правильный порядок проведения реанимационных мероприятий. Согласно последним медицинским протоколам, для спасения пострадавшего необходимо придерживаться алгори:
- А — обеспечить проходимость дыхательных путей для оксигенации, устранить перекрытие просвета глотки и трахеи;
- В — выполнить дыхание методом «рот в рот» или «рот в нос»;
- С — восстановить кровообращение методом непрямого массажа.
Техника и порядок проведения непрямого массажа сердца и искусственной вентиляции легких
- Важно соблюдать безопасность, перед началом СЛР необходимо уложить человека на жесткую, устойчивую и твердую поверхность или на пол.
- После этого наклонить голову набок, приоткрыть рот и убедиться, что просвет дыхательных путей не перекрыт. При обнаружении непроходимости — очистить дыхательные пути подручными средствами (платком или салфеткой).
- Для эффективного искусственного дыхания произвести прием Сафара — запрокинуть голову назад, выдвинуть челюсть вперед и кверху, приоткрыть рот одним движением.
- При признаках перелома позвоночника в области шеи только выдвинуть челюсть.
- Комплекс реанимации начинается с 30 компрессионных сжатий грудины, которые выполняет один человек ритмично без перерывов.
- Для этого необходимо поместить правую руку с упором ладони на нижнюю часть грудины по центру, поверх правой руки приложить левую и сплести пальцы.
Для выполнения массажа сердца руки должны быть прямыми, не согнутыми в локтевых суставах.- Выполняют 100-120 нажатий в минуту с ритмичной компрессией грудины на 5-6 см вглубь, до полного расширения грудной клетки после сжатия.
- После 30 компрессионных сжатий совершают 2 выдоха в полость рта или носа пострадавшего на протяжении 1 секунды.
- При проведении дыхания методом «рот в рот» необходимо сжать ноздри пальцами перед совершением выдоха.
- Во время двух выдохов следует смотреть на грудную клетку: расправление и поднятие свидетельствуют о правильном выполнении.
- Если грудная клетка не поднимается и не опускается, необходимо проверить, проходимы ли дыхательные пути, возможно понадобится повторить прием Сафара.
- При СЛР нужно обязательно проверять пульс каждые 2 минуты. Реанимируют без остановок до 30- 40 минут.
Критерии эффективности мероприятий
При своевременном начале помощи повышается шанс на спасение человека. Для этого важно четко соблюдать правила проведения сердечно-легочной реанимации. Об эффективном выполнении комплекса СЛР свидетельствует:
- появление пульса на сонных артериях — дабы убедиться, что пульс сохраняется, массаж сердца можно прекратить на 3-5 секунд;
- возвращение реакции зрачков на световой раздражитель — сужение свидетельствует об обогащении оксигенированной кровью головного мозга;
- появление самостоятельного дыхания с полноценным устойчивым вдохом и выдохом, без эпизодов судорожных вдохов с последующим прекращением (апноэ);
- исчезновение синюшности кожи лица, губ, кистей;
После восстановления сердцебиения и дыхания реанимационный комплекс прекращают выполнять, однако пострадавший должен находиться в поле зрения реаниматора до приезда врача
Частые ошибки в оказании помощи
Следует помнить, что неправильно оказанная доврачебная помощь нередко наносит больше вреда, чем ее отсутствие. Следующие ошибочные рекомендации и мифы часто встречаются в интернете (правило четырех «НЕ») :
- Не проверяйте дыхание с помощью зеркальца или перышка — вы тратите время на его поиск, вам может помешать влажность на улице, а при использовании перышка ветер может помешать достоверности результата. В такой ситуации вы ошибочно посчитаете мертвого человека живым.
Не проверяйте зрачковый рефлекс – это нужно уметь делать правильно и никак не с помощью обычного фонарика. Если человек жив, слишком яркий свет при отдельных заболеваниях может повредить сетчатку. Наконец, существуют неврологические нарушения, при которых этот рефлекс не будет работать у особы с сохраненными витальными функциями.- Не стоит делать прекардиальный удар. Для этого нужна соответствующая практика, к тому же такой способ не доказан с точки зрения эффективности, а в некоторых случаях может принести еще больший вред.
- Не делайте ИВЛ без защиты (без пленки-клапана) незнакомых людям – высокий риск передачи инфекции. Если во время проведения искусственной вентиляции грудная клетка не подымается, стоит предположить, что воздух проходит в желудок, или же дыхательные пути закупорены. В первом случае ограничьтесь НМС, во втором – очистите рот или примените прием Геймлиха.
Основы сердечно-легочной реанимации. Асфиксия, утопление, электротравма.
ОСНОВЫ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ
Сердечно-лёгочная реанимация (СЛР) — это комплекс неотложных мероприятий, направленных на восстановление жизнедеятельности организма и выведение его из состояния клинической смерти.
Обнаружив пострадавшего при тушении пожара или ликвидации ЧС пожарный или спасатель, в первую очередь, должен провести диагностику спасаемого человека.
Определить отсутствие сознания у пострадавшего:
- лежит без движений;
- не отвечает на вопросы;
- не реагирует на окружающие импульсы (оклик, прикосновение).
Далее необходимо провести мероприятия по оценке обстановки и обеспечению безопасных условий для оказания первой помощи:
- определить угрожающие факторы для собственной жизни и здоровья и/или угрожающие факторы для жизни и здоровья пострадавшего (оголенные провода, разлитые горючие или взрывоопасные жидкости, грозящие падением детали строительных конструкций, непригодная для дыхания атмосфера, неустойчивое аварийное транспортное средство и т. п.);
- устранить угрожающие факторы для жизни и здоровья;
- прекратить действие повреждающих факторов на пострадавшего (переместить пострадавшего в безопасное место);
- Определить наличие дыхания с помощью слуха, зрения и осязания: искать движения грудной клетки, слушать дыхательные шумы изо рта пострадавшего, ощутить выдыхаемый воздух на своей щеке не более 10 секунд;
- Определить наличия кровообращения — проверка пульса на магистральных артериях не более 10 секунд.
Определить признаки биологической смерти:
- помутнение и высыхание роговицы глаза;
- наличие симптома «кошачьих глаз» — при сдавлении глаза зрачок деформируется и напоминает кошачий глаз;
- похолодание тела и появление трупных пятен (сине-фиолетовые пятна выступают на коже; при положении трупа на спине появляются в области лопаток поясницы, ягодиц, а при положении на животе — на лице, шее, груди, животе);
- трупное окоченение, возникает через 2 — 4 ч после смерти.
| Внимание!!! | ||
| Определи наличие пульса на сонной артерии. (Пульс есть — пострадавший жив.) | Прислушайся к дыханию, установи наличие или отсутствие движений грудной клетки. (Движение грудной клетки есть — пострадавший жив.) | Определи реакцию зрачков на свет, приподнимая верхнее веко обоих глаз. (Зрачки на свету сужаются — пострадавший жив.) |
ПРОВЕДЕНИЕ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ
Мероприятия по восстановлению проходимости дыхательных путей:
- пострадавшего положить на спину, без возвышения головы на ровную жесткую поверхность;
- запрокинуть голову с подъемом подбородка — одна рука размещается на лбу и мягко отклоняет голову назад, кончики пальцев другой руки размещаются под подбородком или шеей и мягко тянут вверх;
- выдвинуть вперёд и вверх нижнюю челюсть — четыре пальца помещаются позади угла нижней челюсти и давление прикладывается вверх и вперёд, используя большие пальцы, рот приоткрывается небольшим смещением подбородка;
- категорически запрещается запрокидывать голову при подозрении на травму шейного отдела позвоночника.
| Внимание!!! | |
| Обеспечь проходимость верхних дыхательных путей. С помощью марли (платка) удали круговым движением пальцев из полости рта слизь, кровь, иные инородные предметы. | Запрокинь голову пострадавшего. (Приподними подбородок, удерживая шейный отдел позвоночника.) Не выполнять при подозрении на перелом шейного отдела позвоночника! |
| Зажми нос пострадавшего большим и указательным пальцами. Используя устройство для искусственной вентиляции легких типа «рот-устройство-рот», герметизируй полость рта, произведи два максимальных, плавных выдоха ему в рот. Дай две-три секунды на каждый пассивный выдох пострадавшего. Контролируй, приподнимается ли грудь пострадавшего при вдохе и опускается ли при выдохе. |
Мероприятия по проведению сердечно-легочной реанимации до появления признаков жизни (при отсутствии адекватного дыхания и пульса):
- провести непрямой массаж сердца;
- провести искусственное дыхание «Рот ко рту» или искусственное дыхание «Рот ко рту», «Рот к носу» с использованием устройства для искусственного дыхания;
- чередовать серии массажных толчков с искусственными вдохами в соотношении 30 толчков: 2 вдоха.
Продолжать непрямой массаж сердца и искусственную вентиляцию лёгких, необходимо до прибытия бригады скорой помощи или до появления признаков жизни у пострадавшего.
Придание пострадавшему оптимального положения тела: при появлении признаков жизни и отсутствии сознания перевести пострадавшего в боковое устойчивое положение.
Далее контролировать состояние пострадавшего (сознание, дыхание, кровообращение).
По прибытию, передать пострадавшего бригаде скорой медицинской помощи.
МЕТОДИКА ПРОВЕДЕНИЯ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ
Показания к проведению сердечно-легочной реанимации:
- наличие признаков клинической смерти (отсутствие дыхания, пульса на сонной артерии, сознания);
- агональное дыхание (редкие слабые вздохи или редкое шумное затруднённое дыхание), проявляется в первые несколько минут после потери сознания при внезапной остановке сердца у взрослых.
ВАЖНО!:
- не дожидаться полной остановки дыхания у взрослых, если есть какие-то сомнения, начать проведение СЛР;
- при сомнении в наличии пульса и отсутствии других признаков жизни (реакция на оклик, самостоятельное дыхание, кашель или движения) начать сердечно-легочную реанимацию.
Методика проведения непрямого массажа сердца:
- пострадавший должен лежать на ровной твёрдой поверхности;
- точка размещения рук: для взрослых — в центре грудной клетки 2 поперечных отростка выше основания мечевидного грудины, для детей до 1 года — на 1 палец ниже сосковой линии;
- давить на точку основанием ладони, вторую руку положить сверху, пальцы ладоней направлены вверх; для детей до 1 года — двумя пальцами;
- локти выпрямить, нависнуть над пострадавшим, давление проводить строго вертикально;
- выполнить 30 сильных и быстрых ритмичных толчков с глубиной надавливания в 5-6 см; для детей до 1 года — на 3-4 см или на 1/3 диаметра грудной клетки и с частотой надавливаний на грудную клетку 100 в одну минуту;
- обеспечить выпрямление грудной клетки после каждого надавливания для наполнения сердца кровью, следя за тем, чтобы продолжительность компрессии и декомпрессии грудной клетки была приблизительно одинаковой;
- постоянно регулировать точку надавливания;
- выполнять поочерёдно, если реанимацию оказывает 2 пожарных или спасателя (каждые 2 мин. или каждые 5 циклов сердечно-легочной реанимации пожарный или спасатель, выполняющий непрямой массаж сердца, должен быть сменён; смена пожарных / спасателей не должна занимать более 5 секунд).
Методика проведения искусственной вентиляции легких:
- указательным и большим пальцами одной руки зажать нос пострадавшего, пальцами другой руки поддерживать его подбородок;
- выполнить (неглубокий) вдох, герметично обхватывая своими губами рот пациента («поцелуй жизни»), и осуществить выдох;
- поддерживая запрокинутую голову и выдвинутую челюсть, убрать свои губы, чтобы воздух мог пассивно выйти из дыхательных путей пострадавшего;
- выполнить второй выдох и возвратиться к непрямому массажу сердца;
- вдувание воздуха осуществлять 1 с, наблюдая видимую экскурсию грудной клетки. Выдох не должен быть слишком большим или резким. Объём вдуваемого воздуха должен составлять 500 — 600 мл;
- избегать превышения частоты, силы или объёма вдуваний воздуха, но при этом стремиться выполнять искусственное дыхание как можно быстрее, чтобы свести к минимуму паузы в непрямом массаже сердца;
- применять барьерные приспособления (лицевая маска, приспособления для защиты органов дыхания реаниматора, воздуховод), уменьшающие опасность передачи заболеваний в ходе искусственного дыхания «рот в рот»;
- в первые минуты использовать защитные приспособления, которые находятся под рукой и позволяют избежать прямого контакта, например марлевую маску;
- использовать дыхательный мешок (предпочтительнее, чтобы с дыхательным мешком работали 2 человека: один прижимает лицевую маску и удерживает дыхательные пути пациента открытыми — запрокидывание головы, выдвижение челюсти, другой — сжимает мешок, вентилируя лёгкие пациента, таким образом достигается лучшая герметизация);
- детям до 1 года искусственную вентиляцию проводить «рот к носу и рту».
Критерии прекращения сердечно-легочной реанимации:
- появление самостоятельного пульса и дыхания;
- передача пострадавшего бригаде скорой медицинской помощи;
- констатация врачом биологической смерти;
- при неэффективности реанимационных мероприятий в течение 30 мин. (кожные покровы не розовеют, реакция зрачка на свет не появляется, нет пульсации сонных артерий в такт массажным толчкам).
Критерии непроведения сердечно-легочной реанимации:
- наступление клинической смерти на фоне неизлечимых последствий острой травмы, несовместимых с жизнью (по решению врача);
- достоверно известно, что смерть наступила более 30 мин. назад (исключение — утопление в холодной воде);
- наличие достоверных признаков биологической смерти.
| Внимание!!! | |
| Определи место расположения мечевидного отростка, как показано на рисунке. | Определи точку компрессии на два поперечных пальца выше мечевидного отростка, строго по центру вертикальной оси. |
| Положи основание ладони на точку компрессии. | Компрессии проводи строго вертикально по линии, соединяющей грудину с позвоночником. Компрессии выполняй плавно, без резких движений, тяжестью верхней половины своего тела. |
| — детям грудного возраста массаж производят ладонными поверхностями второго и третьего пальцев; — подросткам — ладонью одной руки; — у взрослых упор делается на основании ладоней, большой палец направлен на голову (на ноги) пострадавшего. Пальцы приподняты и не касаются грудной клетки. |
| Чередуй два «вдоха» искусственной вентиляции легких (ИВЛ) с 30 надавливаниями, независимо от количества человек, проводящих реанимацию. | Контролируй пульс на сонной артерии, реакцию зрачков на свет (определение эффективности реанимационных мероприятий). |
ОШИБКИ ПРИ ПРОВЕДЕНИИ СЕРДЕЧНО-ЛЕГОЧНОЙ РЕАНИМАЦИИ
Ошибки при проведении искусственной вентиляции легких (искусственного дыхания):
- не обеспечена полная проходимость дыхательных путей;
- не обеспечена герметичность при вдувании воздуха методом «рот в рот» или «рот в нос»;
- воздух попадает в желудок, что приводит к его растяжению с последующей рвотой (регургитацией);
- нарушена последовательность вдувания воздуха и надавливания на грудную клетку при наружном массаже сердца (вдувание во время надавливания).
Ошибки при проведении наружного массажа сердца:
- потерпевший уложен на пружинящую поверхность;
- положение рук оказывающего помощь отличается от «стандартного»;
- при проведении массажа сердца руки сгибаются в локтевых суставах или отрываются от грудины пострадавшего;
- производится очень резкое надавливание на грудину, что может привести к переломам ребер или грудины с повреждением легких и сердца. При чрезмерном давлении на мечевидный отросток грудины возможны разрывы желудка и печени;
- не обеспечивается необходимая частота надавливаний на грудину (60 надавливаний в 1 мин — минимальное, 80-100 — оптимальные значения) или ритм (допускаются длительные перерывы);
- отсутствует контроль эффективности массажа (проверка пульса через каждые 2 — 3 мин) и соотношения частоты надавливаний на грудину и вдуваний воздуха (30:2).
Особенности реанимации у детей:
- при проведении искусственного дыхания у ребенка необходимо вдувать воздух в дыхательные пути пострадавшего одновременно через рот и нос, плотно охватывая их губами;
- делать выдох в дыхательные пути ребенка менее резко, чем взрослому человеку;
- в отличие от взрослых, у которых искусственное дыхание проводят с частотой 12 вдуваний в 1 мин, при оказании помощи детям в возрасте до 2-3 лет совершают 20 вдуваний в 1 мин, а в более старшем возрасте — 15 вдуваний в 1 мин;
- наружный массаж сердца осуществлять не двумя, а одной рукой, у грудных детей (до 1 года) — кончиками двух пальцев, указательного и среднего, с частотой 100-120 надавливаний в 1 мин. Точка приложения давления — на 1 палец ниже линии, соединяющей соски.
ПОРЯДОК ОКАЗАНИЯ ПЕРВОЙ ПОМОЩИ ПОСТРАДАВШИМ ПРИ ОБТУРАЦИИ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ ИНОРОДНЫМ ТЕЛОМ(АСФИКСИИ)
Асфиксия — кислородное голодание организма и избыток углекислоты в крови и тканях, например, при сдавливании дыхательных путей извне (удушение), закрытии их просвета отёком, падении давления в искусственной атмосфере (либо системе обеспечения дыхания).
Первым делом необходимо провести быструю диагностику пострадавшего. Осмотр пострадавшего с целью определения степени обструкции дыхательных путей:
- частичная обструкция: приступообразный кашель, шумное дыхание, охриплость голоса (вплоть до полного исчезновения), признаки дыхательной недостаточности (раздувание крыльев носа, втягивание межреберных промежутков, посинение кожи и видимых слизистых оболочек), беспокойное поведение пострадавшего;
- полная обтурация: не может говорить, дышать или кашлять, двигательное возбуждение, быстрое наступление потери сознании, лицо синюшного цвета.
Первая помощьпри асфиксии
Необходимо провести мероприятия по восстановлению проходимости дыхательных путей:
При оказании помощи пострадавшему, находящемуся в сознании:
- наклонить пострадавшего вперед;
- нанести 5 резких ударов основанием ладони между лопатками;
- при неустранении обструкции выполнить пять поддиафрагмальных толчков (прием Хаймлиха, (Heimlich);
- чередовать пять ударов по спине с пятью поддиафрагмальными толчками до устранения обструкции.
Методика выполнения поддиафрагмальных толчков (прием Хаймлиха, (Heimlich):
- встать позади пострадавшего, обхватить вокруг талии, слегка наклонить вперед;
- сжать одну руку в кулак, расположить ее ниже грудины и выше пупка пострадавшего;
- захватите сжатый кулак другой рукой;
- резко с силой потянуть на себя и вверх.
Механизм выполнения поддиафрагмальных толчков (прием Хаймлиха, (Heimlich) у беременной женщины, тучного пострадавшего, пострадавших с ранением живота:
- поместить руки в основание грудины (непосредственно над местом присоединения нижних ребер);
- выполнить прием быстрым толчком, с силой надавив на грудную клетку.
При оказании помощи пострадавшему, находящемуся без сознания:
- положить пострадавшего на пол, в положении на спине;
- освободить дыхательные пути;
- поместить одну руку основанием ладони между пупком и реберными дугами, вторую руку положить сверху;
- используя вес своего тела, надавить на живот пострадавшего в направлении вверх к диафрагме; повторить несколько раз до освобождения дыхательных путей;
- при отсутствии эффекта действовать по алгоритиу сердечно-легочной реанимации.
| Внимание!!! | |
| Положи младенца на предплечье левой руки, ладонью правой руки хлопни 2-3 раза между лопатками. Переверни младенца вниз головой и подними его за ноги. | Обхвати пострадавшего сзади руками и сцепи их в «замок» чуть выше его пупка, под реберной дугой. С силой резко надави — сложенными в «замок» кистями — в надчревную область. Повтори серию надавливаний 3 раза. Беременным женщинам сдавливать нижние отделы грудной клетки. |
| Если пострадавший без сознания, сядь сверху на бедра, обеими ладонями резко надави на реберные дуги. Повтори серию надавливаний 3 раза. | Извлеки посторонний предмет пальцами, обернутыми салфеткой, бинтом.Перед извлечением инородного тела изо рта пострадавшего, лежащего на спине, необходимо повернуть голову набок. |
ПОРЯДОК ОКАЗАНИЯ ПЕРВОЙ ПОМОЩИ ПОСТРАДАВШИМ ПРИУТОПЛЕНИИ
Утопление — смерть или патологическое состояние, возникающее в результате погружения организма в воду или другие жидкости и сыпучие материалы) и асфиксии.
Все действия пожарного или спасателя всегда начинаются с наискорейшей, но качественной диагностики пострадавшего.
Мероприятия по осмотру пострадавшего:
- определение наличия дыхания с помощью слуха, зрения и осязания;
- определение наличия кровообращения, проверка пульса на магистральных артериях.
Осмотр пострадавшего с целью определения типа утопления:
Истинное (синее) утопление, вызванное попаданием воды в лёгкие пострадавшего:
- лицо и шея пострадавшего имеют сине-серый цвет;
- изо рта и носа выделяется обильная розоватая пена;
- набухшие сосуды шеи.
Спастическое (бледное) утопление — прекращается доступ воздуха в легкие из-за спазма гортани:
- кожные покровы пострадавшего бледно-серого цвета;
- выделение пены изо рта и носа в небольшом количестве или отсутствует.
Синкопальное утопление. При этом виде утопления происходит рефлекторная остановка кровообращения у пострадавших, попавших в холодную воду:
- кожные покровы бледные;
- самостоятельное дыхание и кровообращение отсутствуют.
Первая помощьпри утоплении
Извлечь пострадавшего на берег или плавательное средство. Далее необходимо провести мероприятия по восстановлению проходимости дыхательных путей.
При истинном утоплении:
- перевернуть утонувшего на живот, создать угол между грудной клеткой и тазом (перегнуть через колено, подложить под живот опору, согнуть через руки или повернув лицом вниз, приподнять таз на 40 см от земли);
- вызвать рвотный рефлекс надавливанием пальцами на корень языка;
- продолжать выполнять этот приём до окончания выделения воды изо рта;
- очистить ротовую полость.
При спастическом и синкопальном утоплении:
- запрокинуть голову с подъемом подбородка;
- выдвинуть нижнюю челюсть;
- очистить полость рта от инородных тел.
| Внимание!!! | |
| Убедись, что тебе ничто не угрожает. Извлеки пострадавшего из воды. (При подозрении на перелом позвоночника вытаскивай пострадавшего на доске или щите.) | Уложи пострадавшего животом на свое колено, дай воде стечь из дыхательных путей. Обеспечь проходимость верхних дыхательных путей. Очисти полость рта от посторонних предметов (слизь, рвотные массы и т.п.). |
При отсутствии самостоятельного дыхания немедленно начать мероприятия по проведению сердечно-легочной реанимации:
- давление руками на грудину пострадавшего;
- искусственное дыхание «Рот ко рту»;
- искусственное дыхание «Рот к носу»;
- искусственное дыхание с использованием устройства для искусственного дыхания.
Мероприятия по поддержанию проходимости дыхательных путей:
- придание устойчивого бокового положения;
- введение орофарингеального воздуховода.
Далее проводятся мероприятия по согреванию пострадавшего, приданию пострадавшему оптимального положения тела и контроль состояния пострадавшего (сознание, дыхание, кровообращение).
При появлении отека легкого (клокочущее дыхание, кашель с пенистой мокротой):
- создать возвышенное положение туловища или сидячее положение;
- опустить ноги;
- наложить венозные жгуты (тугое бинтование) на основание бедер;
- провести вдыхание паров этилового спирта.
Передать пострадавшего бригаде скорой медицинской помощи.
ПЕРВАЯ ПОМОЩЬ ПРИ ЭЛЕКТРОТРАВМАХ
Удар током относится к наиболее опасным бытовым и производственным несчастным случаям и всегда сопряжен с большой смертностью. Действие электрического тока на организм человека приводит к сильному нагреву тканей и развитию ожога, а так же к нарушению работы внутренних органов.
Первая помощь при ударе током заключается в прекращении действия электрического тока на организм пострадавшего, проведение закрытого массажа сердца и искусственного дыхания, если от удара током у пострадавшего остановилось сердце, обработка и наложение повязки на обожженные места.
Электротравма обычно возникает в результате воздействия на ткани организма человека бытового электрического тока большой силы или разряда атмосферного электричества (молнии).
Источниками поражения электрическим током являются:
- неисправное электрооборудование на предприятиях и бытовые электроприборы,
- оборвавшиеся провода высоковольтных линий,
- несоблюдение правил техники безопасности при работе с электрооборудованием.
Степень воздействия электрического тока на организм человека определяется напряжением и силой тока, способом прохождения тока по телу, общим состоянием здоровья пострадавшего и тем насколько своевременно была оказана первая помощь.
Особенности удара током и электротравмы
Электрический ток при прохождении через тело человека вызывает нагрев тканей, и может привести к электрическим ожогам кожи и повреждениям подлежащих тканей и органов.
Электрические ожоги возникают в местах входа и выхода электрического тока и носят название «меток тока».
Электрические ожоги могут показаться незначительными на вид, но на самом деле они зачастую глубокие со значительными повреждениями мышц, костей и внутренних органов.
Электрический ток может нарушить работу сердца, вплоть до его остановки.
У пострадавшего от удара тока может произойти остановка дыхания.
Признаки и симптомы удара током электротравмы:
- Нахождение оголенного источника электрического тока вблизи пострадавшего;
- Бессознательное состояние у пострадавшего;
- Очевидные ожоги на поверхности кожи;
- Нарушение дыхания с возможной остановкой дыхания;
- Пульс слабый, аритмичный или отсутствует;
- Входное и выходное отверстие электрического заряда обычно расположено на кистях рук или ступнях.
Вследствие особенностей электротравмы даже при кратковременном воздействии электрического тока у пострадавшего может наступить остановка дыхания и сердца. Поэтому достаточно эффективная первая помощь при ударах электрическим током на месте происшествия часто является решающим фактором в спасении пострадавшего.
Первая помощь при ударе электрическим током:
Оценить обстановку. Не прикасаться к пострадавшему сразу же. Возможно, он все еще находится под действием электрического тока. Дотронувшись до пострадавшего, можно попасть под удар. Если есть возможность, нужно отключить источник электроэнергии ( вывернить пробки, выключить рубильник). Если это невозможно, то отодвинуть источник тока от себя и от пострадавшего сухим, непроводящим ток предметом (веткой, деревянной палкой и т. д.).
Если необходимо оттащить пострадавшего от провода электросети, надо при этом помнить, что тело человека, через которое прошел ток, проводит ток так же, как и электропровод. Поэтому голыми руками не следует дотрагиваться до открытых частей тела пострадавшего, можно касаться только сухих частей его одежды, а лучше надеть резиновые перчатки или обернуть руки сухой шелковой материей.
| Внимание!!! | |
| Обеспечь свою безопасность. Надень сухие перчатки (резиновые, шерстяные, кожаные и т.п.), резиновые сапоги. По возможности отключи источник тока. При подходе к пострадавшему по земле иди мелкими, не более 10 см, шагами. | Сбрось с пострадавшего провод сухим токонепроводящим предметом (палка, пластик). Оттащи пострадавшего за одежду не менее чем на 10 метров от места касания проводом земли или от оборудования, находящегося под напряжением. |
После прекращения действия электрического тока необходимо обратить внимание на присутствие признаков жизни (дыхания и пульса на крупных сосудах).
При отсутствии признаков дыхания и пульса необходимы срочные реанимационные мероприятия: проведение закрытого массажа сердца и искусственной вентиляции легких (искусственного дыхания). Осмотрите открытые участки тела пострадавшего. Всегда ищите два ожога (места входа и выхода электрического тока). Наложите на обожженные участки стерильную или чистую салфетку. Не используйте с этой целью одеяло или полотенце – волокна с них могут прилипнуть к обожженной поверхности. Для улучшения работы сердца следует увеличить приток крови к нему. Для этого уложите пострадавшего так, чтобы его грудь находилась несколько ниже ног.
Всех пострадавших от удара током следует как можно быстрее госпитализировать.
Изделия медицинского назначения, которые могут понадобиться при оказании первой помощи пострадавшим:
- Покрывало спасательное изотермическое.
- Стерильная салфетка.
- Очки или экран защитный для глаз.
- Перчатки медицинские нестерильные, смотровые.
- Орофарингеальный воздуховод.
- Щит транспортный.
- Носилки медицинские мягкие бескаркасные.
- Носилки вакуумные.
- Приспособления для защиты органов дыхания реаниматора.
- Лицевая маска
- Дыхательный мешок
Неотложная помощь медицинской бригады: какой алгоритм действий?
Для оказания неотложной помощи при внезапной остановке сердца на выезд приезжает специальная кардиологическая бригада, чья задача – проведение расширенных реанимационных мероприятий и немедленная доставка пациента в больницу. Она работает по протоколу, включающему такую последовательность действий:
- Проверка жизненных показателей и постановка диагноза. Для этого применяют более широкий арсенал оборудования, в том числе электрокардиограф. Необходимо исключить другие причины клинической смерти, такие как кровотечение или блокада.
Возобновление проводимости верхних дыхательных путей. Для максимально эффективного обеспечения кислорода делают их интубацию.- Реанимационные мероприятия проводят по тому же алгоритму, что указан выше, но для ИВЛ используют дыхательные маски, мешок Амбу или аппарат искусственной вентиляции.
- При наличии мерцательной тахикардии или фибрилляции желудочков на ЭКГ поднимают вопрос о применении дефибрилляции.
- Производят медикаментозную поддержку путем внутривенного или внутрисердечного введения таких препаратов как «Адреналин» (1 мл 0,1% в 19 мл раствора NaCl 0,9%) и «Кордарон» (при наличии аритмий, 300 мг в/в).