Сердечно-легочная недостаточность – декомпенсированная стадия легочного сердца, которая протекает с острой или хронической правожелудочковой сердечной недостаточностью. Возникновение патологии связано с нарушением кровообращения в сосудах легких, что сопровождается понижением насыщения крови кислородом.
Различают две основных формы сердечно легочной недостаточности – острую и хроническую. Острая форма в большинстве случаев возникает в результате астмы, эмфиземы или массивной тромбоэмболии. Клинические признаки возникают спустя несколько часов после резкого увеличения давления в артерии. Хроническая форма характеризуется медленным развитием с нарастающей клинической картиной (может формироваться несколько месяцев или лет).
Существует несколько типов сердечной легочной недостаточности, которые отличаются своими характерными признаками. Среди них: церебральный, ангинозный, респираторный, абдоминальный и коллаптоидный тип патологии. Церебральный тип характеризуется признаками энцефалопатии (к примеру, сонливость и вялость или напротив, возбудимость и агрессивность). Некоторые больные жалуются на появление головных болей и головокружения.
Ангинозный тип отличается появлением сильных болезненных ощущений в области (с отсутствием иррадиации) и ощущением нехватки кислорода. Прогрессирование респираторного типа сопровождается появлением одышки, кашля и синюшности кожных покровов. Абдоминальный тип характеризуется болезненными ощущениями, чувством тошноты. При отсутствии дальнейшего лечения может возникнуть язва желудка. Коллаптоидный тип сопровождается стойким повышением артериального давления, тахикардией и общей слабостью. При этом у больных отмечается бледность кожных покровов.
Недостаточность кровообращения зависит от двух главных факторов: понижения сократительной силы мышечной оболочки периферических сосудов и понижения сократительной способности мышечного органа. Если значительно преобладает первый фактор, то речь идет о сосудистой недостаточности кровообращения, а если преобладает второй – о хронической сердечной недостаточности.
За кровообращение отвечает левый и правый отдел мышечного органа. При поражении одного из этих отделов появляются изолированные или преимущественные поражения соответственно левой или правой половины мышечного органа. Исходя из этого, выделяют левожелудочковую и правожелудочковую недостаточность.
С точки зрения анатомии и функциональности легкие и сердце имеют тесную связь. Это объясняет тот факт, что при поражении одного органа, вслед за ним негативные последствия касаются и другого. В соответствии с тем, какой из этих органов более поражен, выделяют легочно-сердечную и сердечно-легочную недостаточность.
Различают две основные фазы – компенсации и декомпенсации. В стадии компенсации мышечный орган способен справляться со своей нагрузкой и работой. Но так происходит не всегда: со временем наступает период, когда его внутренние резервы полностью исчерпываются, в результате чего появляется фаза декомпенсации. В этой фазе мышечный орган уже не в состоянии справиться с нагрузками.
Причины возникновения сердечно-легочной недостаточности
Причины СЛН:
- бронхиальная астма
- обструктивный бронхит
- хроническая обструктивная болезнь легких (ХОБЛ)
- туберкулез легочной локализации
- эмфизема
- системные нарушения соединительной ткани (коллагенозы)
- тромбоэмболия легочной артерии
- деформации грудной клетки и позвоночника (кифосколиоз)
- травмы, в том числе пневмоторакс
- артриты
- полиомиелит
- ботулизм
- васкулиты
- пневмокониозы (накопление в ткани легких твердых частичек силикатов, угольной пыли)
- опухоли
- обширные операции на легких
Факторы риска развития ХСН:
- аритмии
- артериальная гипертензия
- передозировка некоторыми лекарственными препаратами
- курение
- прием наркотических веществ инъекционным путем
- клапанные пороки сердца
- тяжелая степень ожирения
- иммунодефицитные состояния
Механизм развития СЛН
СЛН зачастую развивается как осложнение после заболеваний, которые привели к легочной гипертензии и правосторонней сердечной недостаточности. Первый вариант развития СЛН начинается с патологии легких, приводящей к увеличению жесткости и плотности ткани легких, из-за чего правому желудочку требуется больше усилий для систолы. Впоследствии, его стенка гипертрофируется, а полость расширяется, образуя так называемое “легочное сердце” (ХЛС) . Другой вариант патогенеза связан с прогрессированием левожелудочковой сердечной недостаточности в последнюю стадию, в результате которой кровь застаивается в большом, а потом и малом круге, повышая давление в легочных сосудах.
Как определить степень тяжести дыхательной недостаточности
Реклама:
Чтобы окончательно диагностировать заболевание и его стадию, достаточно определить уровень газов крови.
Ранняя диагностика ДН включает в себя исследование внешнего дыхания, выявление обструктивных и рестриктивных нарушений.
Обследование при подозрении на ДН обязательно включает спирометрию и пикфлоуметрию, для анализа берется артериальная кровь.
Алгоритм определения дыхательной недостаточности состоит из таких диагностических критериев:
- напряжение (Ра) кислорода — ниже, чем 45-50;
- напряжение углекислоты — выше, чем 50-60 (показатели в мм рт.ст.).
Есть низкая вероятность того, что пациент пройдет анализ состава газов крови без весомых на то причин. Чаще всего диагностику проходят лишь тогда, когда патология проявила себя в виде явных
признаков.
Клиническое течение болезни
СН может иметь острое начало и хроническое течение. Признаки таковы:
- Диспноэ (одышка) при нагрузке или в покое, удушье
- Слабость, вялость
- Отеки ступней, лодыжек и ног
- Набухание шейных вен
- Боли в правом подреберье
- Учащенное сердцебиение
- Неспособность выполнять привычные физические нагрузки
- Постоянный кашель со светлой или розоватой мокротой
- Необходимость помочиться ночью
- Асцит
- Потеря аппетита или тошнота
- Неспособность сконцентрироваться, рассеянность
- Боль в груди, снимаемые приемом эуфиллина
- Внезапные приступы удушья с кашлем и отделение пенистой розовой мокроты
Экстренная медицинская помощь необходима, если пациент испытывает:
- Боль в грудной клетке
- Потерю сознания или сильную слабость
- Частое или нерегулярное сердцебиение, ассоциированное с одышкой, головокружением или болью в груди
- Внезапный кашель с розовой мокротой или кровохарканье
- Синюшность вокруг рта, кончика носа и пальцев
В случае, если сердечная недостаточность или другое кардиологическое заболевание у вас уже диагностированы и появились описанные выше симптомы, обратитесь за медицинской помощью.
Как классифицируют дыхательную недостаточность по степени тяжести
Основные критерии, на которых основывается классификация — измерение газового баланса крови, в первую очередь парциального давления кислорода
(РаО2), углекислоты в артериальной крови, а также сатурации крови кислородом (SаО2).
При определении степени тяжести важно выявить форму, в которой протекает болезнь.
Формы ДН в зависимости от характера течения
Выделяют две формы ДН — острая и хроническая.
Отличия хронической формы от острой:
- хроническая форма
ДН — развивается постепенно, долгое время может не иметь симптомов. Обычно появляется после недолеченной острой формы; - острая
ДН — развивается быстро, в некоторых случаях симптомы проявляются за несколько минут. В большинстве случаев патология сопровождается нарушениями гемодинамики (показателями движения крови по сосудам).
Заболевание в хронической форме без обострений требует регулярного наблюдения пациента у врача.
Дыхательная недостаточность в острой форме опаснее, чем хроническая, и подлежит неотложному лечению.
Классификация по степени тяжести включает 3 типа хронической и 4 типа острой формы патологии.
Плеврит опасен для любого больного, а для пожилого человека — вдвойне. Ослабленный иммунитет и возрастные хронические заболевания далеко не способствуют скорейшему выздоровлению. Подробнее читайте в статье: «плеврит легких: что это такое, как лечить».
Степени тяжести хронической ДН
По мере развития ДН усложняются и симптомы и ухудшается состояние больного.
Диагностирование болезни на начальной стадии упрощает и ускоряет процесс лечения.
| Степени ДН | Типы | Симптомы |
| I | Бессимптомная (скрытая) |
|
| II | Компенсированная |
|
| III | Декомпенсированная |
|
Симптомы при хронической недостаточности не так интенсивны, как при острой форме.
Желчнокаменная болезнь (ЖКБ) — состояние непрерывного воспаления желчного пузыря (ЖП) и желчевыводящих протоков, с изменением состава желчи, приводящее к образованию конкрементов и нарушению строения органа. Подробнее читайте в статье: «камень в желчном пузыре — что делать».
Как классифицируется острая дыхательная недостаточность
Выделяют 4 степени тяжести острой ДН:
I степень
. Характеризуется одышкой (может появляться на вдохе или на выдохе), учащением сердцебиения.
- РаО2 — от 60 до 79 мм рт.ст.;
- SаО2 — 91-94%.
Реклама:
II степень
. Кожа мраморного оттенка, синюшность. Возможны судороги, сознание затемняется. При дыхании даже в состоянии покоя задействуется дополнительная мускулатура.
- РаО2 — 41-59 мм рт.ст.;
- SаО2 — от 75 до 90%.
III степень
. Сбитое дыхание: резкая одышка сменяется приступами остановки дыхания, снижением числа дыханий в минуту. Даже в состоянии покоя губы сохраняют насыщенно синюшный оттенок.
- РаО2 — от 31 до 40 мм рт.ст.;
- SаО2 — от 62 до 74%.
IV степень
. Состояние гипоксической комы: дыхание редкое, сопровождается судорогами. Возможна остановка дыхания. Цианоз кожи всего тела, артериальное давление на критически низком уровне.
- РаО2 — до 30 мм рт.ст.;
- SаО2 — ниже 60%.
IV степень соответствует терминальному состоянию и требует оказания экстренной помощи.
В организме здорового человека РаО2 — выше 80 мм рт.ст., уровень SаО2 — выше 95%.
Выход показателей за пределы нормы говорит о высоком риске развитии дыхательной недостаточности.
Диагностика
Для постановки диагноза врачу необходимо произвести такие действия и проанализировать результаты следующих исследований:
- Сбор анамнеза – какие жалобы беспокоят, когда появились, как изменяются под действием нагрузок или препаратов; наличие сопутствующих заболеваний
- Осмотр – наличие отеков, расширенных вен на передней брюшной стенке и на шее
- Физикальное исследование – аускультация и перкуссия легких определяет уровень жидкости в плевральной полости без использования рентгена. Простукивание сердечных границ позволяет оценить размеры сердца, особенно правой половины. Выслушивание шумов нужно для диагностики клапанных пороков и изменения плотности и структуры легочной ткани.
- Общеклинические анализы – кровь на клеточный состав, липиды, белок, глюкозу, билирубин, коагулограмма и другие.
- Оценка газового состава крови — процентное содержание кислорода и углекислого газа.
- Исследование функции внешнего дыхания (спирография)
- Рентген ОГК – дает информацию о состоянии органов грудной клетки
- Электрокардиограмма
- ЭХО-КГ
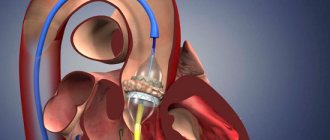
- Катетеризация правого желудочка для измерения давления в ветвях легочной артерии
- Биопсия легочной ткани
- КТ, МРТ грудной клетки – визуализируют размеры, структуру сердца и его соотношение с соседними органами, а также строение легких и состояние плевральной полости.
- Ангиография легочных сосудов – позволяет оценить проходимость артерий путем введения йодсодержащего вещества через катетер под контролем рентгеновского аппарата.
2.Причины
Вернемся к определению, данному в начале статьи. Кислород ко всем структурам, тканям и клеткам организма доставляется в химически связанном виде, как соединение с железосодержащим гемоглобином, – высокомолекулярным белком красных кровяных телец (эритроцитов).
Непосредственной причиной острой гипоксии как системного кислородного голодания является либо дефицит крови как таковой, либо провал кровяного давления и замедление гемодинамики, либо нехватка связанного кислорода в крови – гипоксемия. В любом случае, сокращение или прекращение оксигенации тканей, т.е. тканевого дыхания (что может случиться даже при сохранности дыхания внешнего, если понимать под ним моторику дыхательной мускулатуры и газообменную функцию легких) так или иначе связана с кислородом крови.
Различают первичную и вторичную ОДН.
Первичная развивается вследствие сбоев, блокировки или затруднений внешнего дыхания. Наиболее частой непосредственной причиной выступает механическая обструкция или обтурация воздухоносных путей различного калибра (гортань, трахея, бронхи, мелкие конечные бронхиолы) вследствие спазма, скопления слизи или гноя, попадания инородного тела, заполнения водой, сдавления извне, стремительного отека (воспалительного, аллергического, токсического, аутоиммунного). К острой дыхательной недостаточности может привести повреждение легких при тяжелой торакальной травме, а также функциональная несостоятельность легочных газообменных тканей и структур.
Внешнее дыхание может угнетаться, кроме того, при болевых и электрошоках, тяжелых ЧМТ, нейромышечных расстройствах, при передозировках наркотиков, миорелаксантов, аналептиков (стимуляторов мозгового дыхательного центра и сосудистого тонуса).
Вторичная острая дыхательная недостаточность развивается по причинам, которые не затрагивают органы внешнего дыхания. К таким причинам относятся кроведефицитные состояния, гемодинамические нарушения и гипоксемия внелегочной этиологии (гиповолемический шок, инфаркт, тромбоэмболия в бассейне легочной артерии, различные виды анемии, сосудистый коллапс, высокогорная болезнь, гиперкапния и пр.).
Посетите нашу страницу Пульмонология
Лечение и наблюдение пациента с СЛН
Сердечно-легочная недостаточность — это хроническое заболевание, которое требует пожизненного лечения. Под действием правильно назначенных препаратов симптомы уменьшаются, что существенно повышает качество жизни. Важно лечить не только СЛН, но и ее причину. Для большинства пациентов лечебные предприятия состоят из коррекции диеты, назначения препаратов и хирургических вмешательств.
Основные медикаменты, применяемые для терапии СЛН:
- Ингибиторы АПФ – расширяют сосуды, понижают давление, улучшают кровоток и уменьшают нагрузку на сердце
- Блокаторы рецепторов к ангиотензину – принцип действия сходен с предыдущими препаратами. Назначаются при непереносимости ингибиторов АПФ
- Бета-блокаторы – замедляют частоту сердечных сокращений
- Тромболитические препараты — для консервативного лечения ТЭЛА
- Глюкокортикоиды и цитостатические препараты — для терапии патологии соединительной ткани
- Противотуберкулезные препараты — при соответствующей патологии
- Муколитические препараты — оптимизируют вязкость мокроты и способствуют ее отхождению
- Диуретики – выводят жидкость, формирующую отеки, благодаря чему понижают давление и улучшают дыхание
- Антагонисты альдостерона – действуют подобно диуретикам
- Дигоксин – усиливает сокращения сердца, урежая их частоту
- Нитроглицерин – улучшает кровоток в миокарде
- Статины – применяются для лечения атеросклероза
- Антикоагулянты – используются для снижения свертывающих свойств крови
Препараты подбираются индивидуально, требуют нескольких посещений врача для калибровки (титрования) эффективной дозировки. Очень важно применять их регулярно и не прекращать прием самостоятельно.
Как определяются степени тяжести патологии у детей
Реклама:
ДН у ребенка обычно проходит в острой форме. Основными отличиями патологии у взрослых и детей являются другие уровни показателей газового кровяного состава.
| Степень тяжести | Показатели (в мм рт.ст.) | Симптомы |
| I | — Ра кислорода падает до 60-80 |
|
| II |
|
|
| III |
|
|
| IV (гипоксическая кома) |
|
|
При выявлении признаков ДН 3 и 4 степень тяжести ребенку необходимы неотложная госпитализация и интенсивная терапия. Лечение детей при ДН легкой формы (1 и 2 стадии) возможно в домашних условиях.
Хирургическое лечение
Иногда для терапии первоначального заболевания необходимо хирургические методы лечения, такие как:
- Тромбэмболэктомия при ТЭЛА
- Симпатэктомия
- Удаление опухоли легочной ткани
- Трансплантация сердца и легких
- Баллонная предсердная септостомия
Паллиативное лечение
В тяжелых и запущенных случаях, существующие методы лечения не оказывают эффективность, а сердечно-легочная недостаточность прогрессирует.
В этом случае необходимо предпринять активные действия для поддержания достойного человека качества жизни в условиях специальной клиники (хосписа) или дома.
Рекомендации по изменению образа жизни:
- Прекращение курения
- Контроль веса и поддержание здоровой диеты
- Регулярный осмотр ступней и лодыжек на предмет отеков
- Ограничение употребления соли
- Вакцинация от гриппа и пневмонии
- Ограничение приема алкоголя
- Уменьшение уровня стресса
- Физическая активность
- Контроль выполнения своих назначений (создание расписания, ношение необходимого количества препаратов с собой)
- Обсуждение приема дополнительных медикаментов, биодобавок, витаминов с лечащим врачом
- Ведение дневника для контроля веса, диуреза, давления, выпитой жидкости и принятых препаратов, другие важные заметки.
Стадии и симптомы ХСН
В российской медицине используют две классификации хронической сердечной недостаточности: классификацию хронической недостаточности кровообращения Н.Д. Стражеско, В.Х. Василенко и функциональную классификацию Нью-Йоркской ассоциации Сердца. В диагностике заболевания учитывают показатели обеих систем.
Классификация Н. Д. Стражеско, В. Х. Василенко (1935 г.)
Состояние пациента оценивается по количеству и степени тяжести клинических проявлений заболевания.
1 стадия
Начальная, скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке (одышка, сердцебиение, чрезмерная утомляемость). В покое эти явления исчезают. Гемодинамика не нарушена.
2 стадия
Выраженная, длительная недостаточность кровообращения, нарушение гемодинамики (застой в малом и большом круге кровообращения), нарушения функции органов и обмена веществ выражены и в покое. Трудоспособность резко ограничена.
Период 2а
- Нарушение гемодинамики выражено умеренно, отмечается нарушение функции какого-либо отдела сердца (право- или левожелудочковая недостаточность).
Период 2б
- Выраженные нарушения гемодинамики, с вовлечением всей сердечно-сосудистой системы, тяжелые нарушения гемодинамики в малом и большом круге.
3 стадия
Конечная, дистрофическая. Тяжелая недостаточность кровообращения, стойкие изменения обмена веществ и функций органов, необратимые изменения структуры органов и тканей, выраженные дистрофические изменения. Полная утрата трудоспособности.
Строение кровеносной системы человека: красным цветом отмечены артерии, синим — вены
Функциональная классификация Нью-Йоркской Ассоциации Сердца
Принята в 1964 году Нью-йоркской ассоциацией сердца (NYHA). Данная классификация используется для описания выраженности симптомов, на ее основе выделяют четыре функциональных класса заболевания (ФК).
- Первый класс ФК
. Нет ограничений в физической активности. Обычная физическая активность не вызывает чрезмерной одышки, утомляемости или сердцебиения.
- Второй класс ФК
. Незначительное ограничение в физической активности. Комфортное состояние в покое. Обычная физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение.
- Третий класс ФК
. Явное ограничение физической активности. Комфортное состояние в покое. Меньшая, чем обычно физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение.
- Четвертый класс ФК
. Невозможность выполнять любую физическую нагрузку без дискомфорта. Симптомы могут присутствовать в покое. При любой физической активности дискомфорт усиливается.
Выводы
Не все заболевания, которые приводят к развитию сердечно-легочной недостаточности, обратимы, но верно подобранное лечение может свести наличие симптомов до минимума. Изменения образа жизни, такие как регулярная физическая активность, правильное питание, сокращение содержания пищевой соли в рационе, снижение уровня стресса и лишнего веса улучшают прогноз и качество жизни.
Единственный способ профилактики развития СЛН – контроль над основным заболеванием и выполнение назначений лечащего врача.
Профилактика заболевания
С целью профилактики патологии следуют исключить все факторы риска, которые способны ее спровоцировать. При появлении любой негативной симптоматике важно обращаться к врачу, чтобы своевременно диагностировать и вылечить заболевание легких или сердца. Также, специалисты рекомендуют вести здоровый образ жизни (не курить и не употреблять спиртные напитки), подвергаться умеренной физической активности и правильно питаться. Рацион питания должен быть сбалансированным с преобладанием свежих овощей и фруктов.
С целью профилактики развития острого легочного сердца пациентам, у которых диагностировано варикозное расширение вен и мерцательная аритмия, выписывают прием непрямых антикоагулянтов. При наличии тромбов в венах зачастую устанавливают кава-фильтра. Он представляет собой небольшое устройство, которое устанавливают в просвет нижней полой вены. С его помощью оторвавшиеся тромбы не попадают в отделы сердечной мышцы и систему легочной артерии.