Классификация
Сердечная недостаточность – это очень опасное состояние, при котором сердце не способно в достаточной мере выполнять свои функции. Вследствие этого органы и все ткани организма не получают нужное количество крови, с которой поступают кислород и питательные вещества. Данное заболевание имеет несколько этапов развития, самый опасный, третий – декомпенсация.
Сердечная недостаточность в стадии декомпенсации часто приводит к смертельному исходу. В данном случае сердце не справляется со своей задачей не только при физических или эмоциональных нагрузках, но даже если человек находится в спокойном состоянии. Данная форма необратима, и поэтому настолько опасна.
Для декомпенсированной сердечной недостаточности характерно:
- Увеличение миокарда, а точнее – его растяжение и истончение.
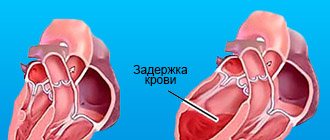
- Задержка жидкости в организме.
- Стремительное снижение сердечного выброса.
- Отечность миокарда.
Хроническая форма декомпенсации – это длительный процесс, то есть данная патология развивается на протяжении годов, и при этом прогрессирует. Особенность ее заключается в том, что вследствие какого-либо поражения органа (некроз, воспаление, дисплазия), клетки миокарда изменяются. Это отражается на его функционировании. Но клетки, которые еще не поражены, выполняют работу, компенсируя дисфункцию пораженных миоцитов. Далее происходит декомпенсация, и сердце не способно перекачивать кровь в нужном количестве.
Декомпенсированную сердечную недостаточность разделяют по локализации:
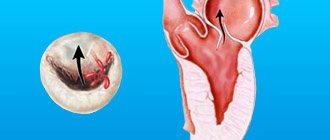
- Патология левого желудочка. Диастолический тип – при этом полость не способна получить нужное количество крови. Это чревато перегрузкой левого предсердия и застойным процессом в легких. Но сердечный выброс в аорту еще сохранен. Систолический тип – левый желудочек расширен, снижен сердечный выброс. Сократительная функция желудочка нарушена.
- Патология правого желудочка. Она характеризируется застойным процессом в большом кругу кровообращения, а малый при этом недостаточно снабжается кровью.
- Смешанная форма. Она встречается очень редко. Для нее характерна дисфункция и левого, и правого желудочков.
Острая сердечная недостаточность
ОПРЕДЕЛЕНИЕ.
Острая сердечная недостаточность, возникающая как следствие нарушения сократительной способности миокарда, уменьшения систолического и минутного объема сердца, проявляется несколькими крайне тяжелыми клиническими синдромами: кардиогенным шоком, отеком легких, острым декомпенсированным легочным сердцем и др.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Сократительная способность миокарда снижается либо как результат его перегрузки при повышении гемодинамической нагрузки на левое или правое сердце, либо вследствие уменьшения функционирующей массы миокарда или снижения податливости стенки камер. Острая сердечная недостаточность развивается при:
- нарушении диастолической и/или систолической функции миокарда, вследствие развития инфаркта (наиболее частая причина), воспалительных или дистрофических заболеваний миокарда, а также тахикардий, тахи- и брадиаритмий;
- внезапном возникновении перегрузки миокарда соответствующего отдела сердца вследствие быстрого значительного повышения сопротивления на путях оттока (в аорте — гипертонический криз; в легочной артерии — массивная тромбоэмболия ветвей легочной артерии, затяжной приступ бронхиальной астмы с развитием острой эмфиземы легких и др.) или нагрузки объемом (увеличение массы циркулирующей крови, например, при массивных инфузиях жидкости — вариант гиперкинетического типа гемодинамики);
- острых нарушениях внутрисердечной гемодинамики вследствие разрыва межжелудочковой перегородки или развития аортальной, митральной или трикуспидальной недостаточности (перегородочный инфаркт, инфаркт или отрыв сосочковой мышцы, бактериальный эндокардит с перфорацией створок клапанов, разрыв хорд, травма);
- повышении нагрузки (физическая или психоэмоциональная нагрузка, увеличение притока в горизонтальном положении и др.) на декомпенсированный миокард у больных с более или менее выраженной хронической застойной сердечной недостаточностью вследствие врожденных или приобретенных пороков сердца, постинфарктоного кардиосклероза, гипертрофической или дилатационной кардиомиопатии.
Падение сократительной функции миокарда приводит к ряду компенсаторных сдвигов в гемодинамике:
- для поддержания сердечного выброса при снижении ударного объема возрастаетЧСС, что сопровождается укорочением диастолы, уменьшением диастолического наполнения и приводит к еще большему падению ударного объема;
При падении сократимости желудочков возрастает давление в предсердиях и венах, в результате чего формируется застой в той части кровяного русла, которое предшествует камере декомпенсированного миокарда. Повышенное венозное давление способствует увеличению диастолического наполнения соответствующей камеры и по закону Франка-Старлинга — ударного выброса, но, увеличение преднагрузки приводит к возрастанию энерготрат миокарда и прогрессированию декомпенсации. Острая застойная левожелудочковая недостаточность проявляется возрастанием давления в системе легочной артерии (что усугубляется рефлексом Китаева — сужением легочных артериол в ответ на повышение давления в левом предсердии), ухудшением внешнего дыхания и оксигенации крови, и, при превышении гидростатическим давлением в легочных капиллярах онкотического и осмотического давления, приводит вначале к интерстициальному, а затем – альвеолярному отеку легких;
При снижении сердечного выброса поддержание достаточного уровня артериального давления осуществляется за счет повышения периферического сопротивления. Однако это приводит к возрастанию постнагрузки и ухудшению тканевой перфузии (в том числе и перфузии жизненно важных органов — сердца, почек, головного мозга), что особенно выражено проявляется, при недостаточности компенсаторных механизмов и снижении АД.
Повышение периферического сопротивления, шунтирование и секвестрирование крови и замедление тканевого кровотока, характерные в первую очередь для шока, способствуют выпотеванию жидкой части крови в ткани, в связи с чем развиваются гиповолемия, гемоконцентрация, ухудшение реологических свойств крови и создаются условия для развития тромботических осложнений.
При различных клинических вариантах на первый план могут выступать отдельные варианты нарушения гемодинамики.
КЛИНИЧЕСКАЯ КАРТИНА И КЛАССИФИКАЦИЯ.
В зависимости от типа гемодинамики, пораженной камеры сердца и некоторых особенностей патогенеза различают следующие клинические варианты острой сердечной недостаточности:
| А) с застойным типом гемодинамики: — правожелудочковую (венозный застой в большом круге кровообращения), — левожелудочковую (сердечная астма, отек легких); | Б) с гипокинетическим1 типом гемодинамики (синдром малого выброса – кардиогенный шок): — аритмический шок, — рефлекторный шок, — истинный шок. 1Клиническая картина кардиогенного шока может развиваться при гиповолемии, предшествовавшей инфаркту (на фоне активной диуретической терапии, профузных поносов и др.) |
Поскольку одной из самых частых причин острой сердечной недостаточности служит инфаркт миокарда, представляет интерес ее классификация при этом заболевании (табл. 8).
Таблица 8 Классификация острой сердечной недостаточности при инфаркте миокарда (на основе Killip T. & Kimball J., 1967)
| Класс | Клинические признаки недостаточности | Час-тота % | Смертность % | Принципы фармакологического лечения |
| I | Хрипов в легких и третьего тона нет | 33 | 8 | Не требуется |
| II | Хрипы в легких не более, чем над 50% поверхности или третий тон | 38 | 30 | Уменьшение преднагрузки с помощью в первую очередь диуретиков |
| III | Хрипы в легких более, чем над 50% поверхности (часто картина отека легких) | 10 | 44 | Уменьшение преднагрузки диуретиками и нитратами, а при неэффективности – увеличение сердечного выброса негликозидными инотропными средствами |
| IV | Кардиогенный шок | 19 | 80-100 | В зависимости от клинического варианта, тяжести и типа гемодинамики различное сочетание инфузионной и инотропной терапии |
Острая застойная правожелудочковая недостаточность
проявляется венозным застоем в большом круге кровообращения с повышением системного венозного давления, набуханием вен (лучше всего заметно на шее) и печени, и тахикардией; возможно появление отеков в нижних отделах тела (при горизонтальном положении — на спине или боку). Клинически от хронической правожелудочковой недостаточности она отличается интенсивными болями в области печени, усиливающимися при пальпации. Определяются признаки дилатации и перегрузки правого сердца (расширение границ сердца вправо, систолический шум над мечевидным отростком и протодиастолический ритм галопа, акцент II тона на легочной артерии и соответствующие изменения ЭКГ). Уменьшение давления наполнения левого желудочка вследствие правожелудочковой недостаточности может привести к падению минутного объема левого желудочка и развитию артериальной гипотензии вплоть до картины кардиогенного шока (см.).
При тампонаде перикарда, констриктивном перикардите картина застоя по большому кругу не связана с сократительной недостаточностью сократительной функции миокарда, и лечение направлено на восстановление диастолического наполнения сердца.
Бивентрикулярная недостаточность, когда застойная правожелудочковая недостаточность сопровождает левожелудочковую, не рассматривается в данном разделе, поскольку ее лечение мало отличается от лечения тяжелой острой левожелудочковой недостаточности.
Острая застойная левожелудочковая недостаточность
клинически манифестирует: приступообразной одышкой, мучительным удушьем и ортопноэ, возникающими чаще ночью, иногда — дыханием Чейна-Стокса, кашлем (сначала сухим, а затем с отделением мокроты, что не приносит облегчения), позже — пенистой мокротой, нередко окрашенной в розовый цвет, бледностью, акроцианозом, гипергидрозом и сопровождается возбуждением, страхом смерти. При остром застое влажные хрипы сначала могут не выслушиваться или определяется скудное количество мелкопузырчатых хрипов над нижними отделами легких; набухание слизистой мелких бронхов может проявляться умеренной картиной бронхообструкции с удлинением выдоха, сухими хрипами и признаками эмфиземы легких. Для дифференциальной диагностически с бронхиальной астмой может служить диссоциация между тяжестью состояния и (при отсутствии выраженного экспираторного характера одышки и «немых зон») скудностью аускультативной картины. Звонкие разнокалиберные влажные хрипы над всеми легкими, которые могут выслушиваться на расстоянии — клокочущее дыхание, характерны для развернутой картины альвеолярного отека. Возможны острое расширение сердца влево, появление систолического шума на верхушке сердца, протодиастолического ритма галопа, а также акцента II тона на легочной артерии и других признаков нагрузки на правое сердце вплоть до картины правожелудочковой недостаточности; возможна тахикардия до 120-150 в минуту. Артериальное давление в зависимости от исходного уровня может быть нормальным, повышенным или пониженным.
Картина острого застоя в малом круге кровообращения, развивающаяся при стенозе левого атрио-вентрикулярного отверстия, по сути является недостаточностью левого предсердия, но традиционно рассматривается вместе с левожелудочковой недостаточностью.
Кардиогенный шок
– клинический синдром, характеризующийся артериальной гипотензией (САД менее 90-80 мм рт.ст., или на 30 мм рт.ст. ниже «рабочего» уровня у лиц с артериальной гипертензией, уменьшением пульсового давления и признаками резкого ухудшения микроциркуляции и перфузии тканей, в том числе кровоснабжения мозга и почек (заторможенность или возбуждение, падение диуреза менее 20 мл в час, холодная кожа, покрытая липким потом, бледность, серый цианоз, мраморный рисунок кожи); синусовая тахикардия, имеющая компенсаторный характер.
Падение сердечного выброса с клинической картиной кардиогенного шока может наблюдаться при ряде патологических состояний, не связанных с недостаточностью сократительной функции миокарда — при острой обтурации атриовентрикулярного отверстия миксомой предсердия или тромбом протеза клапана, при тампонаде перикарда, при массивной тромбоэмболии легочной артерии. Эти состояния нередко сочетаются с клинической картиной острой правожелудочковой недостаточности. Тампонада перикарда и обтурация атрио-вентрикулярного отверстия требуют немедленного хирургического пособия; медикаментозная терапия в этих случаях может лишь усугубить ситуацию. Кроме того, картину шока при инфаркте миокарда иногда имитирует расслаивающая аневризма аорты (см.), что требует дифференциальной диагностики, поскольку нуждается в принципиально другом терапевтическом подходе.
Различают три основных клинических варианта кардиогенного шока:
- аритмический шок развивается как результат падения минутного объема кровообращения вследствие тахикардии/тахиаритмии или брадикардии/брадиаритмии; после купирования нарушения ритма достаточно быстро восстанавливается адекватная гемодинамика;
- рефлекторный шок (болевой коллапс) развивается как реакция на боль и характеризуется быстрым ответом на обезболивающую терапию; отсутствием признаков застойной сердечной недостаточности, ухудшения тканевой перфузии (в частности, серого цианоза); пульсовое давление обычно превышает критический уровень;
- истинный кардиогенный шок развивается при объеме поражения, превышающем 40-50% массы миокарда левого желудочка (чаще при передне-боковых и повторных инфарктах, у лиц старше 60 лет, на фоне артериальной гипертензии и сахарного диабета), характеризуется развернутой картиной шока, устойчивой к терапии, нередко сочетающейся с застойной левожелудочковой недостаточностью; в зависимости от выбранных критериев диагностики этого состояния приводимые уровни летальности (в отсутствие хирургического лечения) колеблются на уровне 80-100%.
В ряде случаев, особенно при развитии инфаркта миокарда у больных, получавших мочегонные препараты, развивающийся шок имеет характер гиповолемического, а адекватная гемодинамика относительно просто восстанавливается восполнением циркулирующего объема.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ.
Одним из наиболее постоянных признаков острой сердечной недостаточности служит синусовая тахикардия (при отсутствии синдрома слабости синусового узла, полной AV блокады или рефлекторной синусовой брадикардии); характерны расширение границ сердца влево или вправо и появление III тона на верхушке или над мечевидным отростком.
При острой застойной правожелудочковой недостаточности диагностическим значением обладают:
- набухание шейных вен и печени,
- симптомом Куссмауля (набухание яремных вен на вдохе),
- интенсивные боли в правом подреберье,
- ЭКГ признаки острой перегрузки правого желудочка ( тип S1-Q3, возрастание зубца R в отведениях VI,II и формирование глубокого зубца S в отведениях V4-6, депрессия STI,II,aVL и подъем STIII,aVF, а также в отведениях V1,2; возможно формирование блокады правой ножки пучка Гиса, отрицательных зубцов T в отведениях III, aVF, V1-4) и правого предсердия (высокие остроконечные зубцы PII,III).
При острой застойной левожелудочковой недостаточности диагностическое значение имеют:
- разной выраженности одышка вплоть до удушья,
- приступообразный кашель, сухой или с пенистой мокротой, выделение пены изо рта и носа,
- положение ортопноэ,
наличие влажных хрипов, выслушивающихся над площадью от задне-нижних отделов до всей поверхности грудной клетки; локальные мелкопузырчатые хрипы характерны для сердечной астмы, при развернытом отеке легких выслушиваются крупнопузырчатые хрипы над всей поверхностью легких и на расстоянии (клокочущее дыхание)
Кардиогенный шок на догоспитальном этапе диагностируется на основании:
- падения САД менее 90-80 мм рт.ст. (или на 30 мм рт.ст. ниже «рабочего» уровня у лиц с артериальной гипертензией),
- уменьшения пульсового давления — менее 25-20 мм рт.ст.,
- признаков нарушения микроциркуляции и перфузии тканей — падение диуреза менее 20 мл в час, холодная кожа, покрытая липким потом, бледность, серый цианоз, мраморный рисунок кожи, в ряде случаев — спавшиеся периферические вены.
АЛГОРИТМ ЛЕЧЕНИЯ ОСТРОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ.
При любом клиническом варианте острой сердечной недостаточности показана скорейшая коррекция состояния, приведшего к развитию столь грозного осложнения:
Если причиной служат нарушения сердечного ритма, основой нормализации гемодинамики и стабилизации состояния больного служит восстановление нормальной ЧСС.
а) При пароксизмах тахикардии и тахиаритмии показана электроимпульсная терапия, а при невозможности ее проведения в кратчайшие сроки — специфическая антиаритмическая терапия в зависимости от характера нарушения ритма (см. гл. “АРИТМИИ”)
б) При тахисистолической форме постоянной формы мерцания пердсердий, мерцательной аритмии неизвестной давности или пароксизме мерцания давностью более суток необходимо провести быструю дигитализацию введением дигоксина в/в в начальной дозе 1 мл 0,025% раствора,
в) при синусовой брадикардии и синоатриальной блокаде бывает достаточно увеличения ЧСС внутривенным введением 0,3-1 мл 0,1% раствора атропина. При его неэффективности и при других брадиаритмиях — медленном ритме из AV соединения (замещающем), AV блокаде II-III степени, показана элктрокардиостимуляция. Невозможность ее проведения служит показанием для медикаментозного лечения (более подробно — см. гл. “АРИТМИИ”);
Если причиной является инфаркт миокарда, то одним из самых эффективных методов борьбы с декомпенсацией служит скорейшее восстановление коронарного кровотока по пораженной артерии, что в условиях догоспитальной помощи может быть достигнуто с помощью системного тромболизиса (см. гл. “ИНФАРКТ МИОКАРДА”);
Если острая сердечная недостаточность явилась результатом остро развившихся нарушений внутрисердечной гемодинамики вследствие травмы, разрывов миокарда, повреждения клапанного аппарата, показана экстренная госпитализация спецбригадой в специализированный хирургический стационар для оказания хирургической помощи.
Однако на практике чаще приходится ограничиваться (по крайней мере на первом этапе оказания помощи) патогенетической и симптоматической терапией. Главной задачей при этом является поддержание адекватной насосной функции сердца, для чего используются различные подходы в зависимости от клинического варианта острой сердечной недостаточности. При любом варианте определенную роль в борьбе с гипоксемией играет оксигенотерапия — ингаляция увлажненного кислорода через носовой катетер со скоростью 6-8 л/мин.
Лечение острой застойной правожелудочковой недостаточности заключается в коррекции состояний, являющихся ее причиной — тромбоэмболии легочной артерии (см.), астматического статуса (см.) и т. д. В самостоятельной терапии это состояние не нуждается.
Сочетание острой застойной правожелудочковой недостаточности с застойной левожелудочковой недостаточностью служит показанием к проведению терапии по принципам лечения последней.
Сочетание острой застойной правожелудочковой недостаточности с синдромом малого выброса (кардиогенным шоком), обусловленным уменьшением поступления крови в малый круг кровообращения и левый желудочек, может требовать инфузии жидкостей, иногда вкупе с инотропной терапией.
В лечении острой застойной левожелудочковой недостаточности выделяют следующие направления:
- Уменьшение преднагрузки на миокард и давления в легочной артерии, для чего используют соответствующее положение тела и медикаментозные средства, обладающие венозным вазодилатирующим действием — лазикс, морфин, нитраты.
- Дегидратация.
- Подавление дыхательного центра, уменьшающее работу дыхательных мышц и обеспечивающее тем самым физический покой пациенту. Подавление дыхательного центра способствует купированию так называемой «дыхательной паники» (неадекватно глубокого и частого дыхания), приводящей к дальнейшему нарастанию сдвигов кислтно-щелочног равновесия.
- Борьба с пенообразованием.
- Инотропная терапия (по строгим показаниям).
- Борьба с повышенной проницаемостью мембран (при неэффективности стандартной терапии).
- Коррекция микроциркуляторных нарушений (в качестве вспомогательного мероприятия).
- Лечение острой застойной сердечной недостаточности начинается с назначения нитроглицерина сублингвально в дозе 0,5-1 мг (1-2 таблетки) и придания больному возвышенного положения (при невыраженной картине застоя — приподнятый головной конец, при развернутом отеке легких — сидячее положение со спущенными ногами); эти мероприятия не выполняются при выраженной артериальной гипотензии.
- Универсальным фармакологическим средством при острой застойной сердечной недостаточности служит фуросемид (лазикс, урикс), уменьшающий за счет венозной вазодилатации уже через 5-15 минут после в/в введения гемодинамическую нагрузку на миокард. Благодаря развивающемуся позже диуретическому действию преднагрузка уменьшается еще сильнее. Фуросемид вводится в/в болюсно без разведения в дозе от 20 мг при минимальных признаках застоя до 200 мг при крайне тяжелых отеках легких.
- Чем выраженнее тахипноэ и психомоторное возбуждение, тем показано присоединение к терапии наркотического анальгетика — морфина, который, кроме венозной вазодилатации и уменьшения преднагрузки на миокард, уже через 5-10 минут после введения снижает работу дыхательных мышц, подавляет дыхательный центр, что обеспечивает дополнительное снижение нагрузки на сердце. Определенную роль играет также его способность уменьшать психомоторное возбуждение и симпатоадреналовую активность; препарат применяется внутривенно дробно по 2-5 мг (для чего 1 мл 1% раствора доводят до 10 мл изотоническим раствором натрия хлорида и вводят по 2-5 мл) с повторным введением при необходимости через 15 минут. Противопоказаниями являются нарушения ритма дыхания (дыхание Чейна — Стокса), выраженное угнетение дыхательного центра, острая обструкция дыхательных путей, хроническое декомпенсированное легочное сердце, отек мозга.
- Тяжелый застой в малом круге кровообращения при отсутствии артериальной гипотензии устойчивый к проводимой терапии, или любая степень острой застойной левожелудочковой недостаточности при инфаркте миокарда, также как отек легких на фоне гипертонического криза без мозговой симптоматики служат показанием к в/в капельному введению нитроглицерина или изосорбида динитрата. Инфузия осуществляется под постоянным контролем АД и ЧСС в первоначальной дозе 10-15 мкг/мин с последующим увеличением ее каждые 3-5 минут на 10 мкг/мин до достижения желаемого эффекта или появления побочных эффектов, в частности, снижения артериального давления до 90 мм рт. ст. (каждые 10 мг препарата разводят в 100 мл 0,9% раствора натрия хлорида; в 1 капле полученного раствора содержится 5 мкг препарата). Противопоказаниями к применению нитратов являются нескомпенсированная артериальная гипотензия, гиповолемия, перикардиальная констрикция и тампонада сердца, обструкция легочной артерии, неадекватная церебральная перфузия.
- При развитии острой левожелудочковой недостаточности на фоне гипертонического криза с мозговой симптоматикой показано внутривенное капельное введение смешанного вазодилататора миотропного действия натрия нитропруссида (50 мг в 250 мл 5% раствора глюкозы) под контролем артериального давления и ЧСС в начальной дозе 0,5 мкг/кг мин, либо 20 мкг/мин с ее увеличением каждые 5 минут на 5 мкг/мин до достижения ожидаемого эффекта (средняя доза — 1-3 мкг/кг мин), максимальной скорости введения (5 мкг/кг мин) или развития побочных эффектов. В отличие от нитратов, натрия нитропруссид не только уменьшает преднагрузку, но, усиливая артериальный приток к тканям, в частности, усиливая мозговой и почечный кровоток, снижает и постнагрузку, что приводит к рефлекторному возрастанию сердечного выброса. Натрия нитропруссид чаще чем нитраты вызывает синдром «обкрадывания”; противопоказаниями к его применению служат коарктация аорты, артериовенозные шунты, особой осторожности он требует в пожилом возрасте.
- Современная вазодилатирующая терапия, включающая мощные диуретики, низвела до минимума значимость кровопускания и наложения венозных жгутов на конечности, однако при невозможности провести адекватную терапию в связи с отсутствием препаратов, эти методы не только могут, но и должны применяться, особенно при бурно прогрессирующем отеке легких (кровопускание в объеме 300-500 мл).
- При острой застойной левожелудочковой недостаточности, сочетающейся с кардиогенным шоком или при снижении АД на фоне терапии, не давшей положительного эффекта, к лечению показано присоединение негликозидных инотропных средств – в/в введение добутамина в дозе 2,5-10 мкг/кг мин, допамина 5-20 мкг/кг/мин. Стойкая гипотензия с уровнем САД ниже 60 мм рт.ст. требует добавления инфузии норадреналина (см. “Лечение кардиогенного шока”).
- Средством непосредственной борьбы с пенообразованием при отеке легких являются «пеногасители» — вещества, обеспечивающие разрушение пены, снижая поверхностное натяжение Простейшее из этих средств — пары спирта. Спирт наливают в увлажнитель, пропуская через него кислород, подаваемый больному через носовой катетер или дыхательную маску с начальной скоростью 2-3 л, а спустя несколько минут — со скоростью 6-8 л кислорода в 1 мин (менее эффективно использование смоченной спиртом ваты, вложенной в маску); исчезновение клокочущего дыхания наблюдается в сроки от 10-15 мин до 2-3 часов; самый простой способ — распыление спирта перед ртом больного с помощью любого карманного ингалятора или обычного пульверизатора — наименее эффективен; в крайнем случае возможно внутривенное введение 5 мл 96% этилового спирта в виде 33% раствора.
- Сохраняющиеся признаки отека легких при стабилизации гемодинамики могут свидетельствовать об увеличении проницаемости мембран, что требует введения глюкокортикоидов с мембраностабилизирующей целью (4-12 мг дексаметазона).
- При отсутствии противопоказаний, с целью коррекции микроциркуляторных нарушений, особенно при длительно некупирующемся отеке легких, показано назначение гепарина — 5000 МЕ внутривенно болюсно, затем капельно со скоростью 1 тыс. МЕ/час с продолжением терапии в стационаре (см. гл. “ИНФАРКТ МИОКАРДА”).
В лечение кардиогенного шока заключается в повышении сердечного выброса и улучшению периферического кровотока следующими способами.
- Купирование неблагоприятных рефлекторных влияний на гемодинамику.
- Борьба с нарушениями сердечного ритма.
- Обеспечение адекватного венозного возврата и диастолического наполнения левого желудочка, борьба с гиповолемией и нарушениями реологических свойств крови.
- Восстановление адекватной тканевой перфузии жизненно важных органов.
- Стимуляция сократимости миокарда негликозидными инотропными средствами.
При отсутствии признаков застойной сердечной недостаточности (одышки, влажных хрипов в задненижних отделах легких) больному необходимо придать горизонтальное положение или даже положение Тренделенбурга (с приспущенным головным концом), что способствует возрастанию венозному возврату, увеличению сердечного выброса, а также улучшению мозгового кровотока при централизованном кровообращении.
Вне зависимости от особенностей клинической картины необходимо обеспечить полноценную анальгезию (см. гл. “ИНФАРКТ МИОКАРДА”).
Купирование нарушений ритма (см. выше) является важнейшим мероприятием по нормализации сердечного выброса, даже если после восстановления нормосистолии не отмечается восстановления адекватной гемодинамики. Брадикардия может свидетельствовать о повышенном тонусе вагуса и требует немедленного в/в введения 0,5-1 мл 0,1% раствора атропина.
Для борьбы с гиповолемией, возникающей при инфаркте правого желудочка или при предшествующем обезвоживании (длиттельный прием диуретиков, обильное потение, поносы) используется вв введение изотонического раствора натрия хлорида в количестве до 200 мл за 10-20 минут с повторным введением аналогичной дозы при отсутствии эффекта или осложнений.
Отсутствие эффекта от всего комплекса терапевтических мероприятий, включая активную борьбу с гиповолемией, или сочетание кардиогенного шока с застойной сердечной недостаточностью служит показанием к применению инотропных средств из группы прессорных аминов.
а) допамин (допмин) в дозе 1-5 мкг/кг мин обладает вазодилатирующим эффектом, в дозе 5-15 мкг/кг мин — вазодилатирующим и положительным инотропным (и хронотропным) эффектами, а в дозе 15-25 мкг/кг мин — положительным инотропным (и хронотропным) и периферическим вазоконстриктивным эффектами. 200 мг препарата растворяется в 400 мл 5% раствора глюкозы (1 мл смеси содержит 0,5 мг, а 1 капля — 25 мкг допамина); начальная доза составляет 3-5 мкг/кг мин с постепенным увеличением скорости введения до достижения эффекта, максимальной дозы (25 мкг/кг мин) или развития осложнений (чаще всего синусовой тахикардии, превышающей 140 в 1 минуту, или желудочковых аритмий). Противопоказаниями к его применению являются тиреотоксикоз, феохромоцитома, сердечные аритмии, повышенная чувствительность к дисульфиду, предшествовавший прием ингибиторов МАО; при предшествовавшем приеме трициклических антидепрессантов дозы должны быть уменьшены.
б) добутамин (добутрекс) в отличие от допамина не влияет на дофаминергические рецепторы, обладает более мощным положительным инотропным эффектом и менее выраженной способностью увеличивать ЧСС и вызывать аритмии. 250 мг препарата разводится в 500 мл 5% раствора глюкозы (1 мл смеси содержит 0,5 мг, а 1 капля — 25 мкг добутамина); при монотерапии он назначается в дозе 2,5 мкг/кг/мин. с увеличением каждые 15-30 мин. на 2,5 мкг/кг/мин. до получения эффекта, побочного действия или достижения дозы 15 мкг/кг/мин., а при комбинации добутамина с допамином — в максимально переносимых дозах. Противопоказаниями к его назначению являются идиопатический гипертрофический субаортальный стеноз, стеноз устья аорты;
в) при отсутствии возможности использовать другие прессорные амины или при неэффективности допамина и добутамина может применяться норадреналин в возрастающей дозе, не превышающей 16 мкг/мин (в случае сочетания с инфузией добутамина или допамина доза должна быть уменьшена вдвое). Противопоказаниями к его применению являются тиреотоксикоз, феохромоцитома, предшествовавший прием ингибиторов МАО; при предшествовавшем приеме трициклических антидепрессантов дозы должны быть уменьшены;
При наличии признаков застойной сердечной недостаточности и в случае применения инотропных средств из группы прессорных аминов показано введение периферических вазодилататоров — нитратов (нитроглицерина или изосорбида динитрата со скоростью 5-200 мкг/мин) или натрия нитропруссида (в дозе 0,5-5 мкг/кг/мин).
При отсутствии противопоказаний, с целью коррекции микроциркуляторных нарушений, особенно при длительно некупирующемся шоке показано назначение гепарина — 5000 МЕ внутривенно болюсно, затем капельно со скоростью 1 тыс. МЕ/час с продолжением терапии в стационаре (см. гл. “ИНФАРКТ МИОКАРДА”).
ЧАСТО ВСТРЕЧАЮЩИЕСЯ ОШИБКИ ТЕРАПИИ.
Острая сердечная недостаточность — состояние, угрожающее жизни, в связи с чем ошибочная терапия может быть фатальной. Все выявленные ошибки терапии обусловлены устаревшими рекомендациями, частично сохраняющимися и в некоторых современных стандартах оказания медицинской помощи на догоспитальном этапе.
Наиболее распространенной ошибкой при всех клинических вариантах острой сердечной недостаточности является назначение сердечных гликозидов. В условиях гипоксемии, метаболического ацидоза и электролитных расстройств, неизменно присутствующих при острой сердечной недостаточности и обусловливающих повышенную чувствительность миокарда к дигиталису, гликозиды увеличивают риск развития серьезных нарушений ритма. Инотропный эффект при этом достигается поздно и касается как левого, так и правого желудочка, что может привести к нарастанию легочной гипертензии.
Опасны при острой сердечной недостаточности попытки купирования пароксизмальных нарушений ритма лекарственными средствами, а не путем электрической кардиоверсии, поскольку большинство используемых антиаритмическов обладает выраженным отрицательным инотропным действием (исключения составляют лидокаин при желудочковой пароксизмальной тахикардии и магния сульфат при желудочковой пароксизмальной тахикардии типа “пируэт”). Столь же опасны медикаментозные попытки борьбы с брадиаритмиями, предпринимаемые вместо электрокардиостимуляции, что не всегда эффективно и может быть чревато развитием фатальных аритмий или повышением потребности миокарда в кислороде.
При острой левожелудочковой недостаточности (как при синдроме малого выброса, так и при застойном типе гемодинамики) все еще широко применяются глюкокортикоидные гормоны.
При кардиогенном шоке по эффективности влияния на гемодинамику они уступают современным препаратам, но на фоне их применения в больших дозах усугубляется дефицит калия и повышается риск развития аритмий вплоть до фатальных, а при инфаркте миокарда учащаются разрывы миокарда и ухудшаются процессы рубцевания (их использование может быть оправдано лишь при острых миокардитах).
При застойной левожелудочковой недостаточности традиционно используется эуфиллин применение которого для снижения давления в системе легочной артерии, стимуляции диуреза и разгрузки неоправдано, поскольку современные препараты, обладающие вазодилатирующей и диуретической активностью (см. выше), значительно более эффективны в этом отношении и в отличие от эуфиллина не повышают потребность миокарда в кислороде и не обладают аритмогенным эффектом. Рекомендации по использованию эуфиллина для борьбы с бронхообструкцией, сопровождающей отек также представляются малоубедительными, поскольку обструкция обусловлена не столько бронхоспазмом, сколько отеком слизистой оболочки. Кроме того, обструкция, увеличивая сопротивление на выдохе, повышает давление в альвеолах, что частично препятствует дальнейшей экссудации жидкости.
При кардиогенном шоке относительно часто используется мезатон, имеющий очень узкие показания только при рефлекторном характере артериальной гипотензии, обусловленной периферической вазодилатацией. Мезатон не увеличивает сердечный выброс, а вызывает только периферическую вазоконстрикцию, что в большинстве случаев, приводит к усугублению нарушений кровоснабжения жизненно важных органов, возрастанию нагрузки на миокард и ухудшению прогноза.
Относительно часто приходится сталкиваться с введением прессорных аминов при кардиогенном шоке без предварительной попытки компенсировать гиповолемию, что при неадекватном ОЦК чревато развитием критического состояния микроциркуляции с фатальным ухудшением прогноза. Однако, чрезмерное увлечение плазмозаменителями способно спровоцировать развитие застойной сердечной недостаточности.
В отличие от хронической, при острой правожелудочковой недостаточности не следует прибегать к кровопусканию.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ.
Острая недостаточность кровообращения является прямым показанием к госпитализации в отделение (блок) интенсивной терапии или кардиореанимации.
При наличии возможности пациентов с кардиогенным шоком следует госпитализировать в стационар, имеющий кардиохирургическое отделение, т.к. современные представления о лечении этого состояния однозначно связаны с проведением аортальной баллонной контрпульсации и ранним хирургическим вмешательством.
Транспортировка осуществляется на носилках в горизонтальном положении (при кардиогенном шоке и правожелудочковой недостаточности) и в сидячем положении — при застойной левожелудочковой недостаточности.
предыдущая статья
Точка зрения о Бета-адреноблокаторах
следующая статья
Министерству здравоохранения РБ — 100 лет!
Наверх
Симптомы
Патология проявляет достаточно много симптомов. Нет каких-либо специфических признаков, по которым можно диагностировать болезнь точно.
Декомпенсированная сердечная недостаточность – это последствие других заболеваний сердца, поэтому клиническая картина достаточно разнообразна, так как одни симптомы наслаиваются на другие.
Основные симптомы декомпенсированной сердечной недостаточности:
- Одышка. Она проявляется при небольших нагрузках, но если нет соответствующего лечения, то патология прогрессирует, и беспокоит, даже если человек находится в спокойном состоянии. Возникает это вследствие застойных процессов в легких.
- Отечности ног и рук. Объясняются они нарушенным оттоком жидкости из организма. При этом поражается также и сердечная мышца.
- Сухой кашель.
- Болевые ощущения или дискомфорт в области правого подреберья.
- Асцит – водянка в брюшной полости. При этом живот и вес человека значительно увеличиваются.
- Общая слабость, чувство переутомления.
- Холодные стопы и кисти рук.
- Небольшое количество мочи, редкие позывы к мочеиспусканию.
При обследовании врачи обнаруживают хрипы в легких, аритмию, застойные процессы. Наблюдается повышение давления в яремной вене.
Методы выявления
Поскольку симптомы сердечно-легочной недостаточности могут указывать на ряд других заболеваний, кардиологи, для определения точного диагноза, проводят ряд необходимых мероприятий, которые включают в себя:
- Изучение жалоб больного.
- Рентгенологическое обследование легких, которое позволяет определить изменения в легочной системе и размерах сердца.
- Если предыдущее исследование не привело к точному диагнозу, дополнительно делается КТ грудной клетки.
- Для определения степени повреждения сердца обязательно проводится УЗИ.
- Для определения давления в легких и сердце проводят инвазивную манометрию и катетеризацию.
- В запущенных случаях необходимо провести ЭКГ, которая покажет степень изменений в органах.
Причины
Причинами хронической сердечной недостаточности в стадии декомпенсации являются различные заболевания сердечно-сосудистой системы, которые не лечились вовремя.
Декомпенсированная сердечная недостаточность возникает по таким причинам:
- Гипертоническая болезнь, а точнее, запустить необратимый процесс может гипертонический криз.
- Врожденные пороки сердца. Это аномалии сердечных клапанов, вследствие которых происходит сбой сердечной работы.
- Миокардит.
- Стабильная тахиаритмия.
- Кардиомиопатия гипертрофического типа.
Вышеперечисленные причины относятся к сердечным патологиям. Также сердечную недостаточность могут вызывать и другие факторы:
- Хронический алкоголизм.
- Отравление организма бактериально-токсического типа.
- Бронхиальная астма, которая не лечилась и перешла в запущенную форму.
- Неправильное лечение или же его отсутствие на первой стадии патологии.
- Ожирение.
- Сахарный диабет.
Клиническое течение болезни
СН может иметь острое начало и хроническое течение. Признаки таковы:
- Диспноэ (одышка) при нагрузке или в покое, удушье
- Слабость, вялость
- Отеки ступней, лодыжек и ног
- Набухание шейных вен
- Боли в правом подреберье
- Учащенное сердцебиение
- Неспособность выполнять привычные физические нагрузки
- Постоянный кашель со светлой или розоватой мокротой
- Необходимость помочиться ночью
- Асцит
- Потеря аппетита или тошнота
- Неспособность сконцентрироваться, рассеянность
- Боль в груди, снимаемые приемом эуфиллина
- Внезапные приступы удушья с кашлем и отделение пенистой розовой мокроты
Экстренная медицинская помощь необходима, если пациент испытывает:
- Боль в грудной клетке
- Потерю сознания или сильную слабость
- Частое или нерегулярное сердцебиение, ассоциированное с одышкой, головокружением или болью в груди
- Внезапный кашель с розовой мокротой или кровохарканье
- Синюшность вокруг рта, кончика носа и пальцев
В случае, если сердечная недостаточность или другое кардиологическое заболевание у вас уже диагностированы и появились описанные выше симптомы, обратитесь за медицинской помощью.
Лечение
Перед тем как назначить метод лечебной терапии и конкретные препараты, врач проводит полное обследование. К нему относится изучение анамнеза, так как если развилась последняя стадия заболевания, то у человек уже есть история болезни. Также проводится физикальный осмотр.
Обязательно пациенту нужно сдать анализы крови и мочи. Из инструментальных исследований назначается рентренография и ЭХО-кардиография. К современным методам диагностики относятся МРТ и КТ. Они очень информативны, их могут назначать вместо рентгена и УЗИ. Уже после необходимых исследований назначаются лекарственные препараты.
Лечение должно быть направлено на устранение декомпенсации организма и восстановление основных его функций, нейтрализовать застойные процессы. Терапия обязательно проходит под наблюдением врачей, то есть только в условиях стационара. Больному нужен постельный режим, обязательно исключается любая нагрузка (физическая и эмоциональная). Пациент должен периодически садиться или делать несколько шагов. Это поможет предотвратить застойные процессы и образование тромбов.
Медикаментозная терапия
Декомпенсированная сердечная недостаточность лечится комплексом из разнообразных препаратов. Важно принимать:
- Ингибиторы АПФ.
- Бета-ингибиторы. Эти препараты помогают сократить потребности миокарда.
- Сердечные гликозиды. Эти препараты способствуют увеличению сердечного выброса.
- Антагонисты альдостерона. Эти средства повышают артериальное давление и выводят излишки жидкости из организма.
- Антиаритмические препараты.
Важно принимать антигипентензивные препараты, средства, которые влияют на реологические качества крови и липидный обмен. Дополнительно требуются диуретики.
При запущенной сердечной недостаточности назначаются и другие лекарства. Так как от дисфункции сердца страдает весь организм, требуется прием гепатопротекторов, иммуномодуляторов и витаминных комплексов.
Важно, чтобы комплекс препаратов назначал квалифицированный специалист, потому как все сердечные лекарства имеют достаточно большой список побочных эффектов. Только врач может назначить терапию, исходя из всех индивидуальных особенностей организма пациента, чтобы снизить вероятность проявления таких действий на организм.
Хирургические операции
Чаще всего при сердечной декомпенсации назначается хирургическое лечение. К таким методам относятся:
- шунтирование сосудов;
- ангиопластика коронарного типа;
- установка дефибриллятора или кардиостимулятора.
Радикальное хирургическое лечение назначается пациентам, у которых есть необратимые изменения структуры органов. При этом может требоваться пересадка легких, сердца или крупных артерий.
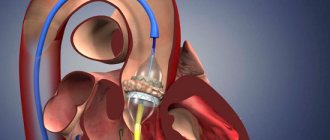
При сердечной недостаточности левого желудочка пациентам имплантируют специальный аппарат, который функционирует за него. Некоторое время назад врачи устанавливали данный аппарат временно, до пересадки сердца, но сейчас доказано, что он значительно продлевает жизнь пациентов.
Сердечная недостаточность в стадии декомпенсации – это такое тяжелое состояние, при котором в большинстве случаев наступает летальный исход. Поэтому заниматься самолечением в данном случае просто противопоказано. Согласно статистике, около 75% мужчин и 62% женщин не проживают больше 5 лет с такой патологией. Но такие цифры обусловлены тем, что люди несвоевременно обращаются к врачам.
Первая помощь при отеке легких
В отличие от хронической формы, острая форма патологии требует незамедлительной помощи во время приступа. Человек не в состоянии помочь себе сам, поэтому оказать помощь ему необходимо со стороны. В первую очередь, следует вызывать бригаду неотложной помощи. Во время ее ожидания человека следует посадить на стул и дать таблетку «Нитроглицерина». Если приступ случился в помещении, обязательно открыть все окна, чтобы обеспечить поток свежего воздуха.
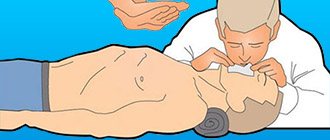
В том случае, если человеку станет хуже, требуются способы сердечно-легочной реанимации. Для этого ритмично надавливают на области груди или делают 30 нажатий и дыхание рот в рот (с чередованием этих действий). Основные цели данных мероприятий заключаются в нормализации кровообращения и восстановлении дыхательной функции. При отсутствии навыков можно просто проводить массаж грудины.
Связь сосудистой и сердечной систем
Чтобы знать, что такое сердечно-сосудистая недостаточность, следует понять механизм взаимодействия сердца и сосудов.
Сердце в нормальном состоянии функционирует как насос, который качает кровь с применением возможностей сердечной мышцы — миокарда.
Артериолы, самые маленькие артерии, транспортируют кислород к тканям и могут изменить направление крови при помощи спастического сокращения: ткани не получат достаточное количество кислорода, а кровь направится в сосуды.
Если сосудистый просвет увеличивается благодаря тонусу стенок артериол, кровообращение ускоряется.
Существуют механизмы, которые регулируют тонус:
- Воздействие импульса, посланного нервной системой;
- Гормоны, вырабатываемые надпочечниками (норадреналин, адреналин), и другие (серотонин, ангиотензин II);
- Вещества, возникающие при окислительных реакциях.
Связь сосудистой и сердечной систем
Эти механизмы начинают работать в стрессовых ситуациях, когда большая часть крови переходит в периферические сосуды. Также тонус меняют некоторые ядовитые вещества и медикаменты.
Капилляры, которые относятся к еще более маленьким сосудам, транспортируют клетки крови и удалением продуктов распада. Порядка 12% крови содержится в них. Если тонус в сосудах будет ослаблен, количество крови в капиллярах увеличится.
Основная часть крови сконцентрирована в венах, которые подстраиваются под изменения в уровне крови.
Давление в венах контролирует поступление крови в правое предсердие и увеличивается при:
- Сердечной недостаточности;
- Наличии препятствия в легочной артерии (закупорка тромбом);
- Избыточном содержании жидкости.
Понижается при:
- Интенсивной потере крови;
- Уменьшении тонуса стенок периферических сосудов;
- Резком снижении количества жидкости при диарее, рвоте.
Избыточный тонус сосудов на периферии усиливает многократно нагрузку на сердечную мышцу, которой требуется прилагать больше усилий для перекачивания крови.
Если тонус капилляров уменьшается, основная часть крови задерживается, и к сердцу не поступает достаточное ее количество, что приводит к кислородному голоданию миокарда.
Суть понятия
Если говорить упрощенно, то сердечная недостаточность представляет собой синдром нарушения работы желудочков или недостаточность насосной функции сердца, при которой ткань миокарда медленно заменяется фиброзной. Плохо работать могут как один желудочек, так и оба: проблемы с левым вызывают одышку, сердечную астму и быструю утомляемость, а с правым – отечность конечностей и брюшной полости.
Фактически, сердечно-сосудистая недостаточность (ССН) – это осложнение кардиологических болезней: гипер- и гипотонии, аритмий, инфаркта, клапанных поражений, миокардитов и кардиомиопатий.
При этом ситуация с ее распространенностью в мире сложилась такая, что в последнем пересмотре Международной Классификации Болезней (МКБ 10), сердечная недостаточность (hert failure) рассматривается уже, как самостоятельное заболевание, и ей присвоен отдельный код – I50.
В России ССН – «женское заболевание», а в развитых странах чаще встречается у мужчин
Сердечная недостаточность влечет целый каскад отрицательных долгосрочных эффектов:
- усиливаются процессы, задерживающие в тканях H2O и Na;
- снижается почечный кровоток, в том числе и от приема лекарств, нормализующих артериальное давление;
- увеличивается синтез альдостерона-II, приводящему к отложению интерстициального коллагена в кровеносных сосудах и миокарде, а также к развитию фиброза в их тканях;
- повышается продукция норадреналина и вазопрессина – гормонов, ускоряющих запрограммированную природой гибель клеток миокарда;
- ускоряется гипертрофическое ремоделирование сосудистых и коронарных стенок;
- уменьшается синтез оксида азота, отвечающего за удержание в норме показателей постнагрузки;
- необоснованно повышается использование свободных жирных кислот, а утилизация глюкозы падает.
ССН усиливает прогресс почечной дисфункции, чем утяжеляет собственное течение. Для такого состояния придуман отдельный термин – кардиоренальный синдром.
К сведению. Пока организм женщины синтезирует большое количество эстрогена, ее сердце относительно защищено от сердечно-сосудистых болезней. После менопаузы слабый пол догоняет и опережает мужчин в этой статистике. Но заместительная гормональная терапия не способствует профилактике ССН, а при ее наличии может вызвать реактивную тромбоэмболию легочной артерии и смерть.
Отечественная действительность такова, что среди 1500 человек 175 имеют ССН. Половине из них необходимо 2-3 раза в год лечиться в стационаре, иначе их ожидает скорая смерть. Особенно актуально такое регулярное госпитальное лечение в пожилом возрасте.
Диагностика
Для постановки диагноза врачу необходимо произвести такие действия и проанализировать результаты следующих исследований:
- Сбор анамнеза – какие жалобы беспокоят, когда появились, как изменяются под действием нагрузок или препаратов; наличие сопутствующих заболеваний
- Осмотр – наличие отеков, расширенных вен на передней брюшной стенке и на шее
- Физикальное исследование – аускультация и перкуссия легких определяет уровень жидкости в плевральной полости без использования рентгена. Простукивание сердечных границ позволяет оценить размеры сердца, особенно правой половины. Выслушивание шумов нужно для диагностики клапанных пороков и изменения плотности и структуры легочной ткани.
- Общеклинические анализы – кровь на клеточный состав, липиды, белок, глюкозу, билирубин, коагулограмма и другие.
- Оценка газового состава крови — процентное содержание кислорода и углекислого газа.
- Исследование функции внешнего дыхания (спирография)
- Рентген ОГК – дает информацию о состоянии органов грудной клетки
- Электрокардиограмма
- ЭХО-КГ
- Катетеризация правого желудочка для измерения давления в ветвях легочной артерии
- Биопсия легочной ткани
- КТ, МРТ грудной клетки – визуализируют размеры, структуру сердца и его соотношение с соседними органами, а также строение легких и состояние плевральной полости.
- Ангиография легочных сосудов – позволяет оценить проходимость артерий путем введения йодсодержащего вещества через катетер под контролем рентгеновского аппарата.
Профилактика
С целью предупреждения развития, а также для предотвращения прогрессирования уже возникнувшей острой сердечной недостаточности рекомендуют придерживаться ряда мер:
- своевременные консультации кардиолога при подозрении на наличие сердечной патологии;
- достаточная физическая активность (регулярная, но не изнуряющая);
- рациональное питание;
- контроль массы тела;
- своевременное лечение и профилактика заболеваний, которые могут приводить к возникновению острой сердечной недостаточности;
- отказ от вредных привычек.
Видео с YouTube по теме статьи: