Что такое коэффициент атерогенности в анализе крови?
Коэффициент атерогенности — это баланс «хорошего» холестерина и холестерина общего, который в будущем может перейти в связанное состояние (ЛПНП), представляет собой их пропорциональное соотношение.
Что собой представляет этот коэффициент? На общем, бытовом уровне все знают о том, что существует «плохой» (или ЛПНП-холестерин) и «хороший» (ЛПВП-холестерин) холестерин. Комплексные молекулы хорошего холестерина слишком велики, чтобы всасываться в ткани, они «собирают» молекулы «плохого» жирного спирта и переправляют их на переработку в печень. Напротив, «плохой» холестерин оседает на стенках сосудов и образует бляшки, сужающие просвет кровеносного сосуда и ухудшающие кровообращение. Кроме того, в крови циркулирует также общий холестерин, то есть вещество в несвязанном состоянии.
На данный момент, это наиболее точный показатель состояния липидного (жирового) обмена в организме и оценки риска возникновения атеросклероза и иных сердечнососудистых заболеваний (хотя роль жирного спирта в развитии патологий такого рода спорна).
Кроме того, определение данного показателя может быть информативно в случаях:
- Диагностики заболеваний щитовидной железы и печени;
- Контроля динамики холестерина (при медикаментозной терапии);
- При первичном профилактическом осмотре пациента.
Причины пониженного индекса атерогенности
Снижение показателя атерогенности у людей, принадлежащих к различным группам населения встречается не очень часто. Есть несколько причин, способных понизить показатели:
- регулярный приём статинов – самых популярных средств, на сегодняшний день, для снижения концентрации липопротеинов в организме;
- больной регулярно выполняет посильные спортивные нагрузки, что практически невозможно для постоянных клиентов кардиолога, страдающих лишним весом;
- пациент длительный период времени находился на низкохолестериновой диете перед сдачей крови на анализ для определения коэффициента атерогенности;
- больной принимал эстрогены, противогрибковые средства, эритромицин, что способствует снижению данного индекса.
Норма коэффициента атерогенности
При расчете коэффициента атерогенности специалисты используют несложную формулу:
Коэффициент атерогенности (Индекс атерогенности) = (Общий холестерин – ЛПВП) /ЛПВП
* ЛПВП — липопротеиды высокой плотности.
Норма индекса атерогенности разнится от лаборатории к лаборатории, в целом, этот показатель является нормальным в диапазоне от 2 до 2.5 единиц (но не выше 3.2 для женщин и 3.5 для мужчин). Показатель свыше указанной нормы может свидетельствовать о наличии атеросклероза. Однако один лишь коэффициент не позволяет с точностью утверждать о наличии заболевании.
Если индекс атерогенности ниже указанной нормы, это не повод для беспокойства. Такой результат не имеет значения.
Причины понижения
Почему бывает пониженный коэффициент атерогенности изучено недостаточно, несмотря на всю серьезность подобного отклонения от нормы. Среди основных причин называют:
- заболевания печени, в которой синтезируется 80% всего холестерина;
- искусственное ограничение жиров животного происхождения в рационе питания – диеты, лечебное голодание, вегетарианство;
- проблемы с системой пищеварения, в результате которых нарушается всасывание жиров в кишечнике;
- гипертермия на фоне инфекционных процессов в организме, требующая больших энергетических затрат;
- анемии, как следствие недостаточности системы кровообращения;
- стресс;
- интоксикации, пищевые отравления;
- неправильный или бесконтрольный прием статинов;
- чрезмерные физические нагрузки, в том числе – спортивные;
- прием препаратов: эстрогенов, антимикотиков, антибиотиков.
Повышенный коэффициент атерогенности, что делать?
Если результаты лабораторных исследований выявили высокий коэффициент, это говорит о том, что в организме образуется преимущественно «плохой» холестерин. Несмотря на отсутствие доказательств о прямой и главной роли жирного спирта в формировании сердечнососудистых заболеваний и патологий, рисковать не стоит. Следует незамедлительно принять меры к нормализации показателя.
Сделать это можно двумя способами:
- Изменить образ жизни и рацион.
- Начать приём специализированных препаратов.
Образ жизни
Повышение индекса объясняется рядом причин:
- Наличие вредных привычек (курение, злоупотребление алкоголем, приём наркотиков). Психоактивные вещества «тормозят» нормальный жировой обмен и нарушают синтез жиров.
- Малоподвижный образ жизни. Гиподинамия влечет застойные процессы. Жиры и жирные комплексы синтезируются слишком активно.
Из этого можно сделать вывод, что для нормализации индекса нужно:
- Вести более активный образ жизни. Посильные физические нагрузки способны нормализовать концентрацию холестерина в крови и липидный обмен. Здоровому человеку рекомендуется проводить 4 занятия в течение недели по 35-40 минут каждое. Если в анамнезе имеются заболевания — стоит проконсультироваться с врачом для исключения противопоказаний и подбора оптимального режима физической активности.
- Отказаться от пагубных привычек.
Рацион питания
Желательно ограничить употребление или полностью отказаться от следующих продуктов питания:
- Колбасные изделия;
- Жирные кисломолочные продукты (сметана, сливки, сливочное масло);
- Продукты, богатые транс-жирами (маргарин, спреды на основе пальмового масла и т.д.)
Напротив, включить в рацион следует:
- Рыбу. Треска, хек, камбала и другие. Жарку следует исключить, отдав предпочтение варке.
- Орехи (миндаль, грецкие орехи). Орехи содержат мононасыщенные жирные соединения и способны сократить количество холестерина в крови.
- Фрукты, овощи. В особенности свекла. Картофель не рекомендуется.
- Шоколад и зеленый чай.
- Чеснок.
- Злаковые.
А также иные продукты, содержащие жиры растительного, а не животного происхождения.
Подробнее: Как снизить уровень холестерина в домашних условиях, без лекарств?
Прием лекарственных препаратов — иной способ снизить индекс атерогенности. Однако статины (препараты для снижения холестерина) имеют множество побочных действий, их приём должен осуществляться строго по рекомендации врача и в очень ограниченном числе случаев.
Каким анализом определяется
Контроль состояния липидного обмена необходим, чтобы исключить атеросклероз в качестве провоцирующего фактора сердечно-сосудистых заболеваний или бесплодие в случае низкого уровня холестерина в крови. Пониженный уровень холестерин не менее опасен, чем высокий, поскольку симптоматика гипохолестеринемии на ранних стадиях отсутствует, единственным способом выявления патологического процесса остается лабораторная диагностика. Липопротеины любой плотности, индекс атерогенности определяется биохимическим анализом крови самостоятельно, но чаще в составе комплексного липидного профиля или липидограммы.
Подготовка к сдаче теста
Предподготовка к лабораторному анализу крови стандартна, но обязательна, поскольку помогает минимизировать возможные факторы недостоверности результатов:
- в отличие от выявления гиперхолестеринемии, диета перед сдачей анализа при подозрении на низкий холестерин назначается только накануне: нужно воздержаться от жирной пищи, ужин сделать максимально легким;
- за день до тестирования не следует нагружать себя физически, по возможности не перенапрягаться умственно, эмоционально;
- алкоголь не употребляется за сутки перед сдачей анализа крови, курение категорически запрещено за час до теста;
- сдается кровь в утренние часы, натощак, в удобном положении сидя;
- врача обязательно предупреждают обо всех препаратах, которые принимает пациент.
Если в этот же день назначены другие исследования, УЗИ, например, их проводят после сдачи анализа крови. Для гарантии достоверности врачи рекомендуют продублировать анализ в другой медицинской лаборатории.
Ход исследования
При подозрении на пониженный холестерин часто используют экспресс-метод диагностики. Это удобно и быстро. Анализатор напоминает глюкометр. Работает на батарейках. Для определения уровня холестерина достаточно тест полосок и капли крови пациента (после прокола кожи пальца руки специальным ланцетом). Три секунды, ответ готов. Память анализатора рассчитана на 100 предыдущих результатов. Использование мини-прибора возможно в домашних условиях.
Безусловно, это ориентировочный анализ, но он дает возможность принять решение о необходимости дальнейшего обследования пациента или фиксирует норму холестерина, не вызывающую опасений. В последнем случае пациенту рекомендуют самостоятельный контроль за липидами или регулярную сдачу экспресс-теста в поликлинике. При росте или падении уровня холестерина, проводится детальное дообследование.
В лаборатории кровь берут из вены, в положении пациента обязательно сидя (положение стоя или лежа влияет на достоверность результатов). Ответ готов максимум через три дня.
Трактовка результатов
Коэффициент атерогенности понижен не часто. Но если он определяется, не имеет тенденции к самостоятельному повышению, пациента необходимо лечить. Для постановки диагноза очень важна достоверность результатов анализа. Повлиять на снижение КА могут:
- новомодные диеты, основанные на голодании;
- нарушение всасывания жиров в желудочно-кишечном тракте на фоне проблем с пищеварением;
- ожоги любого генеза: от солнечных с большой площадью поврежденной поверхности до термических, электротравм;
- гипотиреоз;
- миеломная болезнь;
- талассемия;
- мегалобластная анемия;
- инфекции разной этиологии;
- сепсис;
- цирроз печени в терминальной стадии;
- злокачественные опухоли печени, билиарной системы;
- туберкулез, тяжелые патологии легких;
- прием эстрогенов (противозачаточные таблетки, курс лечебной, заместительной терапии);
- физические, эмоциональные нагрузки.
Комплексы с этим исследованием
Стресс-комплекс Оценка состояния организма во время стресса 4 310 Р Состав
Антивозрастная диагностика в постменопаузе Контроль возрастных изменений в период постменопаузы 12 630 Р Состав
Расширенная мужская антивозрастная диагностика Расширенный контроль основных показателей у мужчины в возрасте 40+ 33 710 Р Состав
В ДРУГИХ КОМПЛЕКСАХ
- Здоровый интерес 4 250 Р
- Мужская антивозрастная диагностика 13 300 Р
- Фитнес-мониторинг 6 780 Р
- Диетолог рекомендует 7 570 Р
- Липидограмма. Диагностика атеросклероза 480 Р
Нужно ли повышать
Если понижен индекс атерогенности – это очень плохо, поскольку со 100% гарантией предупреждает о возможности развития множества серьезных заболеваний, значительном повышении риска развития алкоголизма или наркомании. С этой точки зрения нужно обращать внимание на следующую симптоматику, которая соответствует пониженному КА:
- резкое снижение аппетита;
- мышечная слабость;
- примесь жира в кале (стеаторея);
- резкие перепады настроения;
- снижение половой активности;
- уменьшение тактильной чувствительности;
- увеличение лимфоузлов без видимой причины.
Все это – показания для сдачи биохимического анализа. Выявление пониженного индекса атерогенности требует коррекции. Кажется, что можно обойтись самолечением, усилив свой ежедневный пищевой рацион животными жирами. Но это опасное заблуждение. Один неверный шаг, и человек сталкивается с фатальными осложнениями на фоне кажущегося здоровья. Адекватную терапию может назначить только врач. Первым, к кому следует обратиться при низком КА – эндокринолог, затем – кардиолог, диетолог, терапевт.
Специальных лекарственных средств, поднимающих уровень холестерина, сегодня не существует. Выход – диета, которая приостановит падение показателей (в идеале – предупредит их). Правила самые нехитрые:
- полное табу на алкоголь, сигареты, наркотики;
- введение в рацион питания морепродуктов, жирных сортов морской рыбы, субпродуктов, свинины, говядины, баранины, жирных сыров, яиц во всех вариантах, сливочного масла, оливок, оливкового масла;
- для нейтрализации ЛПНП («плохого» холестерина) обязательны овощи-фрукты в неограниченном количестве, зелень – все, что содержит витамин С (природный антиоксидант).
Движение – еще один путь к нормализации липидного обмена. Нормальный уровень холестерина – главная цель для врача и пациента.
Значение холестерина в организме
Чтобы сохранить свое здоровье, необходимо понять значение жиров в организме человека, их происхождение. При этом нужно знать, какие жировые соединения опасны, а какие выполняют полезные функции. Итак, что это такое коэффициент атерогенности и почему он может быть повышен?
Холестерин в организме осуществляет множество функций: придает жесткости молекул
ам фосфолипидов, участвует в синтезе половых гормонов, является основой желчных кислот и витамина D, принимает участие в регулировании проницаемости клеток.
Примечательной особенностью холестерина является его невозможность раствориться в воде, поэтому он не может быть доставлен к клеткам с помощью крови. Поэтому холестерин находится в специальных соединениях, которые имеют свойство хорошо растворятся и транспортироваться с белком. Такие соединения называются липопротеиды. Они бывают разных видов и отличаются в зависимости от массы и степени растворимости:
• высокомолекулярные (липопротеиды высокой плотности ЛПВП), • низкомолекулярные (липопротеиды низкой плотности ЛПНП), • очень низкомолекулярные (липопротеиды очень низкой плотности ЛПОНП).
ЛПНП и ЛПОНП — это соединения, которые плохо растворимы, а холестерин, находящийся в них, склонен к выпадению в осадок, что приводит к возникновению атеросклеротических бляшек в сосудах. В связи с таким разделением и свойствами некоторых холестериновых соединений, принято считать, что низкомолекулярные и очень низкомолекулярные липопротеиды являются «плохими» жирами.
Многочисленные соединения подтверждают наличие зависимости между содержанием различных видов жировых соединений и основными показателями здоровья человека. Такая зависимость приводит к наличию большого количества ОПНП в крови, что способствует развитию атеросклероза в организме.
Чтобы оценивать угрозу развития данного заболевания, в медицине существует специальная величина – коэффициент атерогенности (КА), норма которого подразумевает пропорциональное соотношение «плохих» жиров к их общему количеству. Сегодня этот показатель может наиболее точно рассказать о состоянии обмена жиров, и с его помощью можно оценить риски заболевания атеросклерозом и возникновения других патологий сосудистой системы человека.
Как быть вегетарианцам
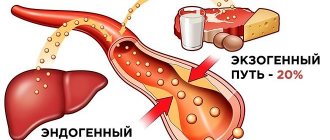
Поскольку наша печень способна сама продуцировать холестерин, некоторые люди посчитали, что можно и нужно обходиться без животных жиров экзогенного происхождения. Их называют вегетарианцами. Но несмотря на научные исследования, которые доказывают полную химическую, биологическую идентичность экзо- и эндогенного жирного спирта (именно его синтезирует организм человека), врачи не сторонники полного отказа от пищевых жиров животного происхождения.
Объясняется такая позиция просто: количество, качество и соотношение растительных и животных жиров в питании отражается на деятельности головного мозга, который сам на 60% состоит из холестерина. Особенно необходимы нервной системе ненасыщенные жирные кислоты омега-3. Они попадают в организм только с морскими продуктами, рыбой жирных сортов (скумбрия, тунец, палтус, лосось, сельдь, форель, семга), оливками, грецкими орехами, льняным семенем.
Если этих кислот недостаточно, в организме происходит настоящая катастрофа. Первыми страдают наиболее эмоциональные дети и беременные женщины:
- нарушается память;
- отсутствует концентрация внимания;
- человека «накрывает» чувство уныния, депрессия, не хватает энергии.
Растительные жиры, эндогенные аналоги не способны решить проблему. Поэтому не все могут быть вегетарианцами. У тех, кто не употребляет животные жиры, автоматически падает коэффициент атерогенности. Значит, его нужно повышать. Но в условиях таких жестких ограничительных рамок это проблематично.
Особенно страдают мужчины, сосуды которых в отличие от женских, беззащитны от любых колебаний ЛПВП и ЛПНП. По сути, мужчинам нужно есть высококалорийную пищу, поскольку они активнее расходуют калории, чем женщины. Но они априори лишены ее. Рекомендации в такой ситуации однозначны:
- прежде, чем становиться вегетарианцами, не лишним будет проверить состояние своего липидного обмена, уточнить индекс атерогенности;
- если же решение принято, необходим регулярный контроль показателя соотношения ЛПНП и ЛПВП, чтобы избежать риска фатальных осложнений;
- в случае резкого падения коэффициента атерогенности нужна консультация специалиста, возможно о вегетарианстве придется забыть для восстановления запасов энергии, необходимого для трудовой деятельности, активной семейной, социальной жизни.
Некоторые пытаются «поднакопить жирок» и вернуться к вегетарианству. Это самый наихудший вариант, который на практике заканчивается ОИМ. Колебания «холестеринового маятника» самым негативным образом влияют на сосуды и сердце.
В чем опасность
Повышенный коэффициент атерогенности – неблагоприятный признак, но он способен колебаться на протяжении всей жизни. У разных людей с одним уровнем общего холестерина показатели КА могут разниться. Это зависит от преобладания липопротеинов низкой или высокой плотности в кровотоке. Плохой холестерин (ЛПНП и ЛПОНП) всегда вызывает повышение индекса атерогенности. Это, по сути, прогностический признак, который оценивает риск либо атеросклероза вообще, либо его осложнений в частности.
Латентность, бессимптомность атеросклероза на протяжении многих лет составляет его главную опасность для человека. Ели заболевание диагностируют только по его осложнениям, скорее всего, исход будет трагичным.
Самым грозным осложнением атеросклероза, которое можно предупредить, зная индекс атерогенности пациента в самом начале патологии, является инфаркт миокарда.
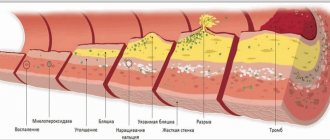
Все ткани и органы получают достаточное количество крови с питательными веществами и кислородом только при условии нормальной работы сердечной мышцы. Сужение коронарных артерий в результате формирования в них холестериновых бляшек нарушает питание самого сердца, уменьшает его сократительную способность, вызывает гипоксию тканей, недостаточное поступление питательных веществ к ним. При перекрытии просвета коронаров всего на 15% уже существует риск стенокардии, тахикардии, ослабления сократительной способности миокарда. При холестериновом блоке питания сердца развивается инфаркт с возможным летальным исходом.
Нестерпимые боли за грудиной, страх смерти, холодный пот – признаки некроза сердечной мышцы, требующие немедленного вмешательства врачей. В чем роль КА в этом случае? Ее трудно переоценить. Высокий индекс атерогенности предупреждает человека о таком варианте развития ситуации. Все остальное зависит от поведения самого пациента, от того, как он распоряжается полученной информацией. Соблюдение рекомендаций врача, разработанных для каждого конкретного человека с высоким КА в индивидуальном порядке, в прямом смысле слова продлевает ему жизнь.
Второе тяжелое осложнение высокого КА, а значит, атеросклероза – инсульт. Головной мозг, как ни один другой орган, нуждается в постоянном питании, поступлении глюкозы и кислорода. Любое отклонение от нормы вызывает непоправимые изменения в нейроцитах. Атеросклероз церебральных артерий проявляется одышкой, сильными головными болями, потерей сознания, нарушением глотания, параличом, комой. Исход при несвоевременном вмешательстве врачей – смерть. КА также предупреждает человека о таком сценарии, заставляя его бережно относиться к собственному здоровью.