Сосудистые заболевания мозга относятся к наиболее серьезным медико-социальным проблемам современности, что обусловлено их значительной долей в структуре заболеваемости, инвалидности и смертности населения. Распространенность цереброваскулярных заболеваний во всех регионах мира так велика, что они в конце XX века вошли в индустриально развитых странах, включая Россию, в число главных причин смертности населения, а в некоторых странах занимают третье и даже второе место.
Среди сосудистых заболеваний мозга наиболее распространенным и тяжелым по своему исходу является инсульт. Ежегодно в мире регистрируется около 6 млн. случаев инсульта — 0,2 % населения земного шара; за это же время, по данным Всемирной организации здравоохранения, от инсульта умирает 4,6 млн. человек, что составляет 9-12 % всей смертности. При этом в последние годы эти случаи мозговых инсультов неуклонно возрастают. В структуре мозговых инсультов ведущее место занимают ишемические нарушения мозгового кровообращения. В большинстве развитых стран мира удельный вес различных типов инсульта составляет: ишемический инсульт — 80-85 %; внутримозговые геморрагии — 10 %; субарахноидальные геморрагии — 5 %.
Следует подчеркнуть, что у значительного числа людей острые нарушения мозгового кровообращения развиваются в период творческой активности и профессионального мастерства, т. е. отмечается значительное их «омоложение». Развитие острых нарушений мозгового кровообращения (инсульт) связано с кровоизлиянием в мозг (геморрагический инсульт) или с ишемическим поражением мозга (ишемический инсульт или инфаркт мозга). Различают также транзиторные расстройства мозгового кровообращения, при которых неврологическая симптоматика удерживается не более суток.
Ишемические поражения головного мозга
Основной причиной ишемического инсульта является снижение мозгового кровотока вследствие стенозирующих и окклюзивных поражений магистральных сосудов шеи и артерий головного мозга.
В развитии ишемического инсульта (инфаркта мозга) важная роль принадлежит закупорке мозговых сосудов микротромбами, которые образуются вследствие отрыва атеросклеротических бляшек и перемещения их по сосудам.
К основным этиологическим факторам, ведущим к поражению как внечерепных, так и внутричерепных сосудов, относятся атеросклероз, гипертоническая болезнь, ревматизм. Значительно реже причиной нарушения проходимости сонных артерий становятся рубцовые травматические и воспалительные внесосудистые поражения, фиброзно-мышечные дисплазии, возникшие в результате лучевой терапии, а также патологические изгибы сосудов.
Клиническая картина при инфаркте мозга зависит от локализации очага поражения, а выраженность и устойчивость симптомов — от размеров и состояния коллатеральных систем. Для тромбоза внутренней сонной артерии характерны снижение остроты зрения или слепота на стороне поражения и гемипарез либо гемиплегия на противоположной стороне. При стенозе артерии эти расстройства могут быть временными,
Группа риска
В группу риска входят люди с инфекционными патологиями в период новорожденности. Значительно повышается вероятность развития сосудистых заболеваний головного мозга при гемолитической анемии, оперативном вмешательстве и травмах головы. Неправильный образ жизни матери (злоупотребление алкогольной и табачной продукцией), также, может негативно сказаться на состоянии головного мозга ребенка. Отягощенная наследственность по сердечно-сосудистым патологиям (к примеру, инфаркт миокарда или артериальная гипертензия у ближайших родственников) повышает риск развития сосудистых заболеваний головного мозга в два раза.
Геморрагический инсульт
Чаще всего встречаются внутримозговые кровоизлияния, реже — субарахноидальные, еще реже — субдуральные.
У 60-70 % больных причиной кровоизлияния была артериальная гипертензия, в 20 % случаев — артериальная аневризма и артериовенозная мальформация, в других — разнообразные заболевания на фоне атеросклероза.
Среди причин, которые обусловливают развитие геморрагического инсульта, главное место занимают гипертоническая болезнь и атеросклероз.
Геморрагический инсульт развивается преимущественно остро, часто без предвестников. Он характеризуется внезапной потерей сознания, иногда после одно- или многоразовой рвоты. Лицо больного становится синюшно-красным, пульс напряженным, медленным, дыхание громким, с клокотанием, в скором времени повышается температура тела, голова и глаза часто обращены в сторону. Из очаговых симптомов прежде всего характерны двигательные нарушения в виде парезов и параличей конечностей на стороне, противоположной кровоизлиянию, которые возникают в результате сдавливания гематомой внутренней капсулы или сосудов, питающих ее кровью.
Как поражения сосудов влияют на головной мозг
Для полноценной работы головного мозга принципиально поддержание мозгового кровотока на постоянном уровне. Именно поэтому этот орган имеет достаточно интенсивное кровоснабжение. К мозгу кровь поступает по четырем основным сосудам, проходящим в шее: двум сонным и двум позвоночным артериям. Они соединяются на основании мозга, образуя так называемый Виллизиев круг. От него множество более мелких сосудов расходятся к различным участкам мозга. Это защитный механизм на случай, если в одном из четырех основных сосудов произойдет катастрофа. Проблема заключается в том, что сосудистые заболевания поражают и более мелкие сосуды, которые кровоснабжают отдаленные участки мозга и не имеют коллатералей (боковых или обходных путей кровотока) и компенсаторных механизмов.
Внутричерепные артериальные аневризмы
Артериальные аневризмы — это ограниченное выпячивание стенки артериального сосуда, имеющее вид тонкостенного мешка, в котором различают дно, среднюю часть и шейку. В стенке аневризмы мышечный слой отсутствует, а в участке дна стенка заметно истончена и может разорваться. Большинство аневризм располагается в артериях основания мозга, преимущественно в сосудах артериального круга большого мозга (Вилизиевого круга). Размеры артериальных аневризм различны — от нескольких миллиметров до гигантских, диаметром свыше 2,5 см.
В течении аневризматической болезни выделяют три периода: догеморрагический, геморрагический и постгеморрагический.
В догеморрагический период, длящийся нередко годами, течение заболевания бывает бессимптомным или проявляются неспецифические транзиторные симптомы (головная боль, иногда мигренеподобного характера, временная диплопия, расстройства функции черепных нервов).
В геморрагический период происходит разрыв аневризмы с внутричерепным кровоизлиянием.
Клиническая картина геморрагического периода в значительной мере определяется размерами и локализацией кровоизлияния, повторными геморрагиями, сопутствующими местными и общими симптомами нарушения мозгового кровообращения.
В постгеморрагический период клинические признаки аневризмы могут исчезать или ослабевает их выраженность, особенно при спонтанном тромбозе аневризмы. Зачастую в постгеморрагический период остаются стойкие общемозговые и очаговые симптомы, а также присоединяются самые разнообразные висцеральные нарушения.
Повторные разрывы артериальных аневризм наблюдаются более чем у половины больных, они могут происходить через несколько месяцев и даже лет.
Классификация сосудистых заболеваний головного мозга
Различают две основные группы сосудистых патологий: острые и хронические нарушения мозгового кровообращения. Первая группа подразделяется на три подгруппы: преходящие нарушения мозгового кровообращения, мозговые инсульты, инсульты смешанного типа. К преходящим нарушениям мозгового кровообращения относятся транзиторные ишемические атаки и гипертонические кризы. Мозговые инсульты бывают ишемическими и геморрагическими. Геморрагические инсульты подразделяются на субарахноидальное кровоизлияние, паренхиматозно-субарахноидальное кровоизлияние и вентрикулярно-паренхиматозно-субарахноидальное кровоизлияние. Ишемические инсульты в свою очередь подразделяются на лакунарный, атеротромботический, кардиоэмболический и гемодинамический инсульт.
Ко второй группе относятся: хроническая субдуральная гематома, начальные проявления недостаточности мозгового кровообращения, субкортикальная сосудистая деменция, дисциркуляторная энцефалопатия. Начальные проявления недостаточности мозгового кровообращения подразделяются на две стадии. Первая стадия характеризуется отсутствием неврологических проявлений. На второй стадии неврологические проявления ярко-выражены. Дисциркуляторная энцефалопатия является самой распространенной среди хронических нарушений мозгового кровообращения. Она подразделятся на три основных стадии:
- Первая стадия является умеренно выраженной, отличается рассеянной симптоматикой. Пациент может жаловаться на кратковременные головные боли, периодически страдать расстройствами сна и повышенной раздражительностью.
- Вторая стадия более выражена, на ней происходит формирование клинических проявлений. У человека часто происходят скачки артериального давления, потеря в пространстве и нарушение когнитивных функций. Как правило, на этой стадии болезнь диагностируют чаще всего.
- Третья стадия – ярко-выражена, при ней в организме происходят необратимые изменения. Появляются серьезные нарушения памяти и мозгового кровообращения в целом. В редких клинических ситуациях отмечаются осложнения в виде инсультов (при отсутствии своевременного обращения к врачу).
Артериовенозные мальформации
Артериовенозная аневризма (мальформация) — это врожденный порок мозговых сосудов, при котором происходит непосредственное сбрасывание артериальной крови в венозное русло в обход капиллярной сети. Такие аневризмы состоят из приводящего расширенного артериального сосуда, клубка сосудов, образующих артериовенозный шунт, и одной или нескольких резко расширенных отводящих вен. Стенки клубка сосудов артериовенозной мальформации истончены, и определить их артериальное или венозное происхождение практически невозможно.
Поскольку при артериовенозной мальформации капиллярная сеть отсутствует, часть крови, поступающей в полушария головного мозга, не принимает участия в тканевом обмене, происходит так называемое геморрагическое обкрадывание мозга. Это вызывает стойкую ишемию мозга и становится причиной психопатологических расстройств, а также прогрессирующей атрофии мозга.
Клиника артериовенозной мальформации разнообразна и зависит от их локализации. Зачастую артериовенозные мальформации клинически проявляются эпилептическими припадками или спонтанными внутричерепными кровоизлияниями.
Догеморрагический период может протекать бессимптомно или обнаруживать себя эпилептическими припадками
Профилактика сосудистых заболеваний головного мозга
Сосудистые заболевания головного мозга проще предотвратить, чем вылечить. Для этого специалисты рекомендуют вести здоровый образ жизни: заниматься умеренными видами спорта, выпивать в день около 1-1,5 л воды (во избежание обезвоживания), правильно питаться, соблюдая диету. Диета подразумевает ограничение поваренной соли и продуктов, содержащих большое количество животных жиров (к примеру, сметаны и жирных сортов мяса). В ежедневном рационе должны преобладать свежие овощи и фрукты. Режим питания рекомендуется дробный (4-5 приемов пищи в день).
Прием спиртосодержащих напитков стоит свести к минимуму (или полностью отказаться). Эмоциональная составляющая – залог крепкого здоровья, поэтому нельзя подвергаться стрессовым ситуациям. Сон должен быть полноценным (спать в сутки требуется не менее 7 часов). Умеренные физические нагрузки должны быть регулярными, они значительно улучшают состояние организма. К ним относятся: плавание, йога, пилатес, езда на велосипеде.
Занятия спортом и правильное питание позволяют избежать появление избыточного веса, при этом они тренируют сердечно-сосудистую систему. Не менее 1 раза в год требуется проходить исследование состояния мозгового кровообращения (особенно для тех, кто находится в группе риска). Это позволит своевременно обнаружить патологию.
С целью профилактики прогрессирования мультиинфарктных состояний пациентам назначают комбинированную терапию (антиагрегантную и антикоагулянтную). Наиболее подходящие антикоагулянты подбирают в зависимости от показателей свертываемости крови. При любых появившихся признаках кровотечения важно своевременно обратиться к специалисту.
Сосудистые заболевания головного мозга часто сопровождаются головокружениями. Для их профилактики врачи выписывают препараты, которые оказывают влияние на вегетативную нервную систему. Для профилактики нарушений когнитивных функций (ухудшения памяти, повышенной невнимательности) назначают препараты, улучшающие вещественный обмен. При наличии двигательных нарушениях полезна лечебная гимнастика, физиотерапия, массаж и другие способы восстановительной терапии.
Аневризмы сосудов головного мозга различной локализации
Геморрагический период характеризуется разрывом патологически истонченных сосудов и клинически проявляется синдромом субарахноидального, внутримозгового или смешанного кровоизлияния. Необходимо отметить, что при артериовенозной мальформации кровоизлияния происходят раньше (в возрасте 20-30 лет), чем при мешотчатых аневризмах (в 35-50 лет), и значительно реже отмечаются повторные кровотечения в ранние сроки после первого разрыва аневризмы.
Постгеморрагический период протекает относительно благоприятно. Довольно часто после первого кровоизлияния наступает клиническое выздоровление, рецидивы кровоизлияния наблюдаются через продолжительное время и имеют более доброкачественное течение; случаи смерти вследствие рецидивов наблюдаются относительно редко. Иногда больные жалуются на пульсирующий шум в голове, возможны экзофтальм, пульсация яремных вен, расширение подкожных вен головы, нередко снижается уровень интеллекта.
Симптомы
Первые признаки сосудистого поражения головного мозга могут появиться уже в молодом, трудоспособном возрасте. В таком случае пациенты склонны игнорировать болезненные симптомы и не обращаться к врачу. Да и при посещении терапевта или невролога состояние нередко остается нераспознанным.
Среди ранних признаков:
- рассеянность внимания;
- снижение памяти;
- быструю утомляемость;
- снижение работоспособности;
- головные боли;
- шум в голове;
- эпизоды головокружения;
- метеочувствительность.
Признаки нарушения кровообращения могут появляться по очереди. Молодые пациенты нередко связывают их с переутомлением, так как считают, что им еще «рано болеть».
С течением времени негативные факторы образа жизни приводят к ухудшению состояния – начинает страдать обычная деятельность, беспокоит выраженная метеочувствительность, «портится» характер человека.
Но порой состояние меняется резко. В таких случаях говорят об острых нарушениях мозгового кровообращения. Как же распознать типичные сосудистые заболевания?
Дисциркуляторная энцефалопатия
Этот диагноз уже стал «притчей во языцех»: им пугают пациентов с гипертонией, его «дарят» старушкам, скандалящим в аптеках, поликлиниках и на улице. И неудивительно. Первыми симптомами заболевания часто становятся заметные поведенческие, эмоционально-волевые нарушения. Так у пациентов наблюдаются:
- раздражительность;
- эмоциональная лабильность;
- нарушения сна;
- утомляемость;
- депрессивная симптоматика.
Близкие могут замечать, что такой родственник стал гневлив, чувствителен к смене погоды, его личностные черты «заострились». Сентиментальные люди становятся плаксивыми, пунктуальные – педантичными, экономные – откровенно прижимистыми.
С течением времени начинает страдать продуктивность деятельности: ухудшается память, внимание. Человек становится рассеянным, «постоянно записывает, чтобы не забыть», но все равно забывает. Возможны эпизоды неадекватного, грубого поведения.
Дисциркуляторная энцефалопатия прогрессирует, течение может быть равномерным или с резкими эпизодами ухудшения состояния. Вылечить ее нельзя, можно лишь замедлить развитие болезни. Тяжелая степень энцефалопатии характеризуется развитием слабоумия. Такой пациент уже полностью утрачивает навыки самообслуживания, в ряде случаев не может контролировать физиологические отправления, нуждается в постоянном уходе и присмотре.
Остеохондроз нередко провоцирует или усиливает проявления энцефалопатии, так как ухудшает приток крови к головному мозгу за счет сужения просвета позвоночных артерий. Медленные изменения личности за счет поражения сосудов бывают и при системных заболеваниях, сопровождающихся васкулитами.
Инсульт
Инсульт – это одна из самых частых причин смерти людей во всем мире. Фактически это острое нарушение кровообращения в церебральных сосудах, при котором погибает целый очаг головного мозга. По механизму развития выделяют 2 типа инсультов: ишемический и геморрагический.
При ишемическом инсульте перекрывается просвет сосуда. Клетки мозга очень чувствительны к гипоксии. Первое время они пытаются обеспечить себя за счет анаэробного гликолиза, в течение нескольких часов патологические процессы обратимы. Но постепенно накапливаются продукты распада, pH ткани меняется в кислую сторону. Нейроны отекают, Их оболочки перестают выполнять свои функции и разрушаются. Окончательное формирование очага инсульта происходит в течение 2-7 дней, помощь специалиста наиболее эффективна в течение первых 3-6 часов.
При геморрагическом инсульте нарушается целостность сосуда. Кровь изливается под оболочки, в паренхиму (ткань) мозга, прорывается в желудочки. Причиной такой катастрофы становятся изменения в строении сосудистой стенки, колебания артериального давления. Врожденная или приобретенная аневризма сосудов головного мозга может стать причиной внезапной смерти или тяжелой инвалидизации. Пока она не достигла больших размеров, давления на мозг нет, клинические проявления отсутствуют. Состояние может ухудшаться остро, пациента беспокоит:
- головная боль;
- тошнота;
- двоение в глазах;
- судороги;
- нарушения сознания.
Отдельное место занимают транзиторные ишемические атаки, или как принято говорить – микроинсульты. Название «микроинсульт» ненаучно, оно отражает обратимость происходящего в тканях пациента. Некоторые люди, перенесшие ишемические атаки, не догадываются об этом. Так пациенты с огромным удивлением узнают о них при описании плановой компьютерной томографии или магнитно-резонансной томографии. («А я-то думал, это был простой гипертонический криз!»)
Симптомы и прогноз при нарушениях мозгового кровообращения зависят от объема и локализации поражения. Стоит напомнить явные признаки, обнаружение которых требует немедленного обращения за медицинской помощью:
- сильные головные боли, нередко — с головокружением, шумом в ушах;
- асимметрия лица, не получается поднять руки, улыбнуться, показать зубы;
- слабость, онемение в руках и ногах, шаткость походки;
- нарушение произношения и восприятия обращенной речи;
- тошнота и рвота;
- нарушение, потеря сознания.
Каротидно-кавернозное соустье
Среди разнообразных видов патологии сосудов головного мозга часто встречаются каротидно-кавернозные (сонно-пещеристые) соединения (соустья), которые образуются вследствие повреждений внутренней сонной артерии в месте, где она проходит через пещеристый синус.
Причиной повреждения артерии может быть черепно-мозговая травма. Значительно реже такие соединения возникают спонтанно, в результате инфекционного процесса, атеросклероза, аномалии сосудов. Нарушение целостности артерии возникает в местах ее разветвлений или в местах прикрепления к ней соединительнотканных тяжей. Кровь под большим давлением поступает в пещеристый синус и дальше по венам, впадающим в синус, — против тока венозной крови. С течением времени кровообращение все больше смещается в сторону патологического соединения. Через вены, впадающие в синус, происходит ретроградный ток артериальной крови в соответствующие вены глаза. Нарушается венозный отток, в орбите образуется застой. Сам синус заметно растягивается и увеличивается в размерах, черепные нервы (III, IV, VI и первая ветвь V (тройничного нерва) пар, проходящих через него) сдавливаются.
Для каротидно-кавернозного соединения характерны головная боль, головокружение, синхронный шум пульса в голове, зачастую напоминающий шум поезда, что тяжело переносится больными. Шум выслушивается над орбитой, височным участком и сосцевидным отростком. Он исчезает при пережимании сонной артерии в области шеи на стороне поражения. Отмечаются пульсирующий экзофтальм, который достаточно хорошо определяется при пальпации глазного яблока, выраженное расширение вен в области лба и век. Повышается внутриглазное давление, иногда развивается острая глаукома, что может повлечь за собой снижение остроты зрения и слепоту. Из-за поражения глазодвигательных нервов уменьшается объем движений глазного яблока. Нарушения мозгового кровообращения нередко приводят к снижению памяти, трудоспособности и даже к психическим расстройствам.
Из-за повышения давления в венах, впадающих в пещеристый синус, могут возникать кровотечения из сосудов глазного яблока и носа. При офтальмоскопическом обследовании выявляют расширение вен сетчатки, часто — выраженную их пульсацию, а в некоторых случаях — отек дисков зрительных нервов и даже кровоизлияния на глазном дне.
Причины возникновения патологии
Сосудистые заболевания головного мозга могут возникать по ряду причин. Как правило, к появлению патологии приводят сразу несколько причин. К наиболее распространенным относятся:
● генетическая предрасположенность;
● сужение и уплотнение внутримозговых артерий (при гипертонической болезни);
● множественные очаговые и/или диффузные поражения мозга;
● продолжительные соматические заболевания будущей матери (и во время беременности);
● атеросклероз сосудов головного мозга;
● ревматические поражения;
● нарушения в работе органов дыхательной системы (к примеру, отек легких);
● злоупотребление алкогольной и табачной продукцией во время беременности;
● нарушения процессов обмена;
● повышение вязкости крови;
● переломы костей черепной коробки;
● нарушение ритма сердца (при мерцательной аритмии нарушается гемодинамика крови);
● серьезные отклонения со стороны нервной системы (повышенная тревожность, хронический стресс);
● серьезные отклонения со стороны эндокринной системы (сахарный диабет, ожирение);
● развитие внутриутробных инфекций;
● сложные долгие роды (с травмами);
● гипертоническая болезнь;
● гиперхолестеринемия;
● различные аномалии сердечно-сосудистой системы (к примеру, гипоплазия мозговых сосудов, пролапс митрального клапана).
Диагностика
Для выбора метода лечения, особенно хирургического, места и времени его проведения важную роль играет точная и объективная диагностическая информация. Лечебно-диагностические возможности современной нейрохирургии возрастают быстрыми темпами благодаря новой диагностической аппаратуре. Вместе с тем сохраняют свою актуальность и традиционные диагностические методы.
Диагностическая люмбальная пункция — информативный метод для определения субарахноидального кровоизлияния, которое нередко имеет место при разрыве внутричерепной аневризмы. С помощью эхоэнцефалографии (ЭхоЭГ) при разрыве аневризмы с образованием гематомы уточняют сторону ее размещения по выраженному (больше 4-6 мм) смещению М-эхо.
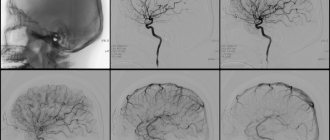
Ультразвуковая допплерография позволяет неинвазивно определить линейную скорость и направление тока крови, степень и уровень нарушения кровообращения в магистральных артериях. Дуплексное (двойное) ультразвуковое сканирование дает возможность синхронно определить изменение кровотока и получить изображение самого сосуда, выявить стеноз сонной артерии (меньше 50 %), а также местоположение и структуру атеросклеротической бляшки.
Об изменении мозгового кровотока и тонусе мозговых сосудов можно судить по данным реоэнцефалографии, импедансной реоплетизмографии и телетермографии.
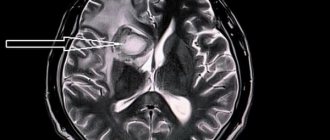
Исследование регионарного мозгового тока крови по клиренсу радиоактивного изотопа (шХе) позволяет определить степень снижения мозгового кровообращения. Компьютерная томография (КТ) позволяет дифференцировать очаговую ишемию мозга от геморрагии. Четко определяются размер и расположение внутричерепной гематомы и очага инфаркта мозга, состояние окружающего мозгового пространства. Магнитно-резонансная томография (МРТ) дает возможность даже без применения контрастного вещества оценить не только анатомические структуры, но и уровень энергетического, ферментативного и метаболического процессов в мозге. Еще большие диагностические возможности имеет неинвазивная ядерно-магнитно-резонансная ангиография, которая позволяет получить ангиограммы в любой проекции и выявить не только аневризмы, но и атеросклеротические бляшки в артериях.
В последнее время применяется ядерно-магнитно-резонансная спектроскопия, которая дает возможность делать заключение о динамике очаговых поражений мозга как в участках необратимых изменений, так и в зоне «ишемической полутени».
Лечение в каждом случае подбирается индивидуально, в зависимости от причины и месторасположения повреждения.
Диагностика патологии
При появлении выше описанных симптомов рекомендуется незамедлительно обратиться к врачу-кардиологу или неврологу. На первичном осмотре специалист занимается сбором анамнез жизни больного, подробно расспрашивает о его жалобах (насколько давно и при каких обстоятельствах они появились), о заболеваниях сердечно-сосудистой системы ближайших родственников. На основании этих данных назначают дальнейшее обследование.
Для диагностики сосудистых заболеваний головного мозга прибегают к лабораторной и инструментальной диагностики. В первую очередь пациенту назначают общий и биохимический анализ крови, чтобы определить уровень холестеринов, глюкозы, триглицеридов, липопротеидов и протромбиновый индекс (ПТИ). Эти вещества оказывают воздействие на функционирование сердца и сосудов. Биохимические показатели очень важны при установке диагноза. Повышенный уровень лейкоцитов указывает на наличие воспалительного процесса организма. Среди инструментальных способов диагностики особым спросом пользуются следующие:
● электрокардиография (ЭКГ). Эта простая методика, не требующая дополнительной подготовки. Сущность ЭКГ заключается в регистрации электрических потенциалов сердца, за счет чего удается обнаружить изменение ритма, электролитную недостаточность и другие начальные признаки сердечно-сосудистых патологий;
● ультразвуковая допплерография сосудов шеи и головного мозга (УЗДГ). Это современный высокоинформативный метод диагностики. Его используют для определения поражений артерий, он указывает на недостаточность кровоснабжения мозга. С его помощью удается оценить кровоток в сосудах шеи и головы;
● дуплексное сканирование сосудов. Благодаря цветному контрастированию потоков при дуплексном сканировании удается более четко разграничить движущиеся и неподвижные объекты (кровь и сосуды, соответственно);
● ультразвуковое исследование сердца (УЗИ). Эта методика дает возможность визуально просмотреть сокращения сердечной мышцы, оценить состояние ее клапанов, диагностировать сердечную недостаточность;
● эхокардиография (ЭхоКГ). Иногда специалисты в дополнение к ЭКГ назначают ЭхоКГ. Это высокоточный метод обследования, с его помощью удается оценить состояние и определить размеры клапанов;
магнитно-резонансная томография сосудов (МРТ). Это полностью безопасная для организма методика (облучение отсутствует), она показывает просвет и проходимость крупных сосудов, дает возможность обнаружить аномалии развития сосудов.
Лечение
Основу лечения данной патологии составляет корректировка образа жизни. Здесь подразумевается:
- диета с ограничением липидов,
- отказ от вредных привычек,
- режим физической активности,
- избегание стрессов,
- лечение хронических заболеваний.
Направленность медикаментозной терапии заключается в использовании гиполипидемических средств, антитромбоцитарных, гипотензивных и антиоксидантных препаратов, средств для улучшения микроциркуляции и симптоматической терапии. Терапия, как правило, осуществляется очень длительно и зависит от стадии, в которой она была начата.
При выраженных стенозирующих процессах больному рекомендуется хирургическое лечение. Наиболее часто оперативное вмешательство проводится на внутренних сонных артериях. Источник: Е.А. Широков. Стенозирующий атеросклероз артерий головного мозга: современные стратегии диагностики и лечения больных // Consilium Medicum, т.18, №9, 2021, с.37-42.
Лечение при таком заболевании направлено на то, чтобы восстановились обменные процессы, а вредный холестерин больше не оседал на стенках сосудов. При этом также уделяется внимание тому, чтобы восстановить кровообращение и нормализовать питание тканей головного мозга.
Медикаментозная терапия
Это самая важная часть комплексного лечения атеросклероза. Больным могут назначаться несколько групп лекарственных средств:
- Статины – уменьшают размер холестериновых бляшек, снижают риск сужения магистральных артерий головного мозга, приостанавливают рост бляшек.
- Антиагреганты – снижают вязкость крови, препятствуют тромбообразованию.
- Фибраты – по действию похожи на статины, но не оказывают влияние на размер бляшек, а понижают содержание триглицерида в крови.
- Средства для восстановления функции сосудов.
- Секвестранты желчных кислот – не дают холестерину усваиваться из пищи.
- Ноотропы и лекарства, улучшающие обменные процессы в нервной ткани.
- Гипотензики, стабилизирующие артериальное давление и позволяющие избежать инсульта.
- Витаминно-минеральные комплексы для улучшения общего состояния организма. В них обязательно должны быть витамины А, С, группы В и никотиновая кислота.
Лекарства принимают длительными курсами, а большинство из них – пожизненно с периодической коррекцией дозировки.
Оперативное лечение
Операция – это крайняя мера, показания к ней:
- сужение просвета сонной артерии на 70% и больше;
- состояние после малого инсульта;
- повторяющиеся ишемические атаки.
Варианты хирургических вмешательств:
- шунтирование – формирование сосуда в обход того, который поражен холестериновыми отложениями;
- эндартерэктомия – процедура по удалению холестериновых бляшек вместе с небольшим объемом ткани, которая выстилает сосуд изнутри;
- стентирование по эндоскопической технологии – в сосуд устанавливается расширяющая конструкция, пропитанная составом, который растворяет холестерин.
Операции могут проводиться под общим наркозом или местной анестезией. Перед операцией проводится консультация анестезиолога. Время пребывания в стационаре различается, в зависимости от методики, как и рекомендации на период восстановления. Врачи «СМ-Клиника» подробно информируют пациентов обо всех нюансах и готовы ответить на любые вопросы, связанные с лечением уже на первичной консультации. Консультация по операции проводится бесплатно.
Узнать подробнее о скидках на предоперационное обследование вы можете по ссылке.