Общие сведения
В кардиологии под термином миокардиодистрофия (дистрофия миокарда) объединяют группу недегенеративных и невоспалительных поражений сердечной мышцы миокарда. Код миокардиодистрофии по МКБ-10 – I42.8 Другие кардиомиопатии (дисгормональная относится к I42.9 Кардиомиопатия неуточненная).
Патология характеризуется значительными изменениями в обменных процессах и выраженным снижением сократительной функции миокарда. Дистрофия сердца всегда является вторичным процессом, который объединяет электролитные, дисметаболические, нейрогуморальные, ферментные и вегетативные нарушения. Дистрофия левого желудочка сердца характеризуется изменениями как в самих миоцитах, так и в структурах проводящей системы сердца, что ведет к нарушениям основных функций миокарда:
- возбудимость;
- проводимость;
- автоматизм;
- сократимость.
Дистрофическая дегенерация миокарда, особенно на начальном этапе, носит, как правило, обратимый характер, что сильно отличает её от дегенарации, которая возникает при амилоидозе сердца и гемохроматозе.
Патогенез
Под воздействием некоторых негативных факторов в кардиомиоцитах нарушается белковый, электролитный и энергетический обмен, происходит накопление патологических метаболитов. В результате изменений биохимических процессов в миокарде нарушается сократительная способность мышечных волокон, формируется сердечная недостаточность, развиваются аритмии.
Миоциты способны полностью восстанавливаться после устранения влияния негативных факторов. Однако слишком длительное воздействие может привести к частичной гибели кардиомиоцитов, которые в последствие замещаются соединительной тканью. Так формируется кардиосклероз.
Лечение миокардиодистрофии
Лечение миокардиодистрофии направлено на нормализацию обменных процессов в миокарде, улучшение питания сердца и ликвидацию основной болезни, вызвавшей дистрофию.
В нашем Медицинском г. Александров прием ведет опытный врач-кардиолог, специалист высокого класса, который проведет комплексную диагностику заболевания и назначит необходимое лечение.
Обращаясь к нам, Вы можете быть уверены в качественном результате!
Записаться на прием к специалисту и узнать все подробности можно по телефону: 8 (49244) 9-32-49
Классификация
Патологические изменения в сердце классифицируются по причинам возникновения, которые будут перечислены ниже в соответствующем разделе, по стадиям и по скорости развития.
По стадиям
- Стадия компенсации. На данном этапе все изменения обратимы. Постепенно в сердечной мышце формируются очаги дистрофии, которые заметны на микроскопическом уровне. Симптоматика минимальна либо вовсе отсутствует.
- Стадия субкомпенсации. Все изменения в кардиомиоцитах по прежнему обратимы. Формируются сливные очаги дистрофии. Все изменения видны на макроскопическом уровне, камеры сердца начинают увеличиваться. Симптоматика нарастает.
- Стадия декомпенсации. Изменения становятся необратимыми. Происходит полный некроз клеток с их постепенным замещением соединительной тканью, которая не способна выполнять нормальные функции кардиомиоцитов. Структура сердца меняется, симптоматика резко нарастает, состояние пациента значительно ухудшается.
Классификация по скорости развития
- Острая форма. Возникает резко на фоне интенсивного воздействия негативных факторов (тромбоэмболия лёгочной артерии, выраженное физическое перенапряжение, осложнённый гипертонический криз).
- Хроническая форма. Формируется при длительном воздействии внутренних и внешних факторов, умеренных по силе (часто возникающие острые инфекции, хроническая интоксикация).
Причины
Миокардиодистрофия может развиваться под воздействием самых разных внутренних и внешних факторов, которые нарушают течение метаболических и энергетических процессов в сердечной мышце.
Дегенеративные изменения могут формироваться под влиянием острых и хронически протекающих экзогенных интоксикаций (медикаментозная, промышленная, алкогольная), различных физических агентов (перегревание, вибрация, радиация).
Строение миокарда
Довольно часто изменения в сердечной мышце формируются в результате:
- обменных и эндокринных нарушений (патологический климакс, синдром Иценко-Кушинга, авитаминоз, ожирение, сахарный диабет, гиперпаратиреоз, гипотиреоз, тиреотоксикоз);
- инфекций (хронически протекающий тонзиллит);
- системных заболеваний (нейромышечная дистрофия, коллагенозы);
- болезней пищеварительного тракта (панкреатит, цирротическое поражение печени, синдром мальабсорбции).
У новорожденных и детей раннего возраста миокардиодистрофия может развиться в результате внутриутробной инфекции, перинатальной энцефалопатии, синдрома дезадаптации сердечно-сосудистой системы из-за гипоксии.
Патологические изменения в сердце могут наблюдаться и у спортсменов, что связано с чрезмерными физическими перегрузками (патологическое спортивное сердце).
Дисгормональная миокардиодистрофия
Диагностируется в основном у женщин в возрасте 45-50 лет. Возникает в результате нарушений эстрогенных функций яичников. Крайне редко дисгормональная кардиодистрофия встречается у мужчин в возрасте 50-55 лет в результате нарушений выработки гормона тестостерона.
Основные жалобы на:
- боли в области сердца во время «приливов»;
- ощущения жара в груди;
- повышенная потливость;
- ощущение учащённого сердцебиения.
При наличии у пациента сопутствующей гипертонической болезни, как осложнение может развиться сердечная недостаточность.
К дисгормональной форме миокардиодистрофии относят также изменения в сердечной мышце, вызванные нарушениями в работе щитовидной железы.
Сердце при миокардиодистрофии в разрезе
При тиреотоксикозе (гиперфункция щитовидной железы) ускоряется метаболизм, что ведёт к снижению веса, нарушениям ритма, бессоннице, жажде, повышенной возбудимости нервной системы и чрезмерной нервозности.
При гипотиреозе обмен веществ наоборот замедляется. Пациенты предъявляют жалобы на пониженное кровяное давление, отёчность, ощущение зябкости, ноющие загрудинные боли.
Жировая дистрофия миокарда
При выраженных нарушениях в обмене веществ жиры начинают откладываться в сердечной мышце, полностью замещая цитоплазму кардиомиоцитов в течение времени. Жировая дистрофия миокарда приводит к значительному снижению сократительной способности сердца.
Пациенты жалуются на выраженную одышку, боли ноющего характера в области расположения сердца. В более запущенных случаях присоединяется отёчность нижних конечностей. Таким пациентам в первую очередь показана коррекция образа жизни параллельно с медикаментозной терапией.
Дисметаболическая миокардиодистрофия
Что такое дисметаболическая миокардиодистрофия и когда она развивается?
Данная патология наблюдается у пациентов, страдающих сахарным диабетом. Возникает в результате нарушений метаболических процессов, что ведёт к поражению коронарных артерий. Пациенты жалуются на загрудинные боли, имитирующие приступы стенокардии. Боли не купируются Нитроглицерином и носят менее интенсивный характер.
Миокардиодистрофия смешанного генеза
Развитию данной патологии способствует сразу несколько факторов.
Что это такое и как проявляется? Чаще всего смешанная миокардиодистрофия наблюдается у детей, страдающих хронической анемией. У маленьких пациентов развивается нейроэндокринная дистрофия миокарда, меняется обмен электролитов. Подобное заболевание может встречаться и у взрослых. Самыми первыми диагностическими признаками на ЭКГ являются нарушения функции сокращения (в особенности в левом желудочке). При отсутствии адекватной своевременной терапии негативное влияние на сердце усугубляется, нарушения начинают регистрироваться в отношении автоматизма, возбудимости и проводимости сердца. И как осложнение у пациента развивается острое гемодинамически значимое патологическое заболевание.
Миокардиодистрофия сложного генеза
Для данного варианта характерно более тяжёлое течение. Заболевание провоцируется систематическим нарушением в обмене веществ органов и тканей, что ведёт к системным изменениям. Первые симптомы заболевания неспецифичны, что затрудняет раннюю диагностику. В более запущенных случаях пациенты жалуются на дыхательные расстройства, аритмии, подъемы кровяного давления.
Алкогольная кардиодистрофия
Принято считать, что данная форма развивается при систематическом, ежедневном употреблении спирта в течение 10 лет. Однако, при наследственном дефиците специфических ферментов, которые отвечают за переработку этанола, заболевание может развиться в течение 3-х лет. Чаще всего болеют лица мужского пола возрастной категории 25—55 лет.
Миокардиодистрофия при анемиях
При снижении гемоглобина ниже уровня 90-80 г/л развивается гемическая гипоксия, которая сопровождается энергетическим дефицитом в сердечной мышце. Заболевание развивается на фоне хронической кровопотери, гемолитической и железодефицитной анемии, при ДВС-синдроме.
Причины миокардиодистрофии
Этиология миокардиодистрофии вызывает много дискуссий среди врачей. Специалисты считают, что список причин нарушения обмена веществ в сердце крайне широк.
Нарушения питания сердца, вследствие чего клетки не получают достаточное количество кислорода и питательных веществ.
- нарушение коронарного кровообращения;
- хроническое легочное сердце;
- анемия, уровень гемоглобина в крови менее 90-80 г/л;
- горная болезнь;
- артериальная гипертензия;
- пороки сердца;
Нервное напряжение, приводящее к значительному повышению адреналина и чрезмерной работе сердца;
- длительные стрессы;
- депрессии;
- неврозы;
Непосильные физические нагрузки
- чрезмерные нагрузки у тренированных спортсменов;
- интенсивные физические нагрузки у не тренированных людей
- интенсивные физические нагрузки в период после инфекционных заболеваний (ангины, гриппа);
Хронические заболевания органов пищеварения, приводящие к дефициту питательных веществ;
- панкреатит;
- цирроз;
- синдром мальабсорбции (нарушение всасывания в кишечнике);
Нарушения питания, сопровождающиеся нарушением электролитного баланса;
- авитаминоз;
- диеты с минимальным содержанием белка и минеральных веществ;
Расстройства обмена веществ. Общие заболевания сказываются на состоянии сердца;
- почечная и печеночная недостаточность;
- подагра;
- сахарный диабет;
- ожирение;
Гормональные расстройства. Высокая концентрация гормонов увеличивает частоту сердечных сокращений. При интенсивной работе истощаются энергетические резервы миокарда.
- тиреотоксикоз;
- болезнь Кушинга;
- климакс;
- период полового созревания;
Отравление токсинами, которые повреждают клетки миокарда или нарушают обменные процессы.
- алкоголь;
- никотин;
- наркотики;
- прием лекарственных средств (сердечные гликозиды);
- промышленные яды;
Причинами миокардиодистрофии и новорожденных являются:
- кислородное голодание плода;
- внутриутробные инфекции;
- перинатальная энцефалопатия;
Симптомы миокардиодистрофии
Симптоматика миокардиодистрофии напрямую зависит от ее стадии. На ранних этапах развития жалобы кардиологического характера могут отсутствовать. Пациенты отмечаются снижение работоспособности, быструю утомляемость и плохую переносимость привычных физических нагрузок.
Позднее, по мере прогрессирования заболевания, пациенты начинают предъявлять жалобы на длительные, ноющие боли в области сердца, не связанные с физической нагрузкой и не прекращающиеся после приёма Нитроглицерина. Но в тоже время эмоциональные и физические нагрузки могут провоцировать загрудинные боли у таких пациентов, но спустя определённое время. Чаще всего боли носят беспричинный характер.
Нередко появляется ощущение учащённого сердцебиения, чувство недостатка воздуха, одышка. На более поздних стадиях появляется отёчность на нижних конечностях, развиваются аритмии, одышка появляется уже в покое. При объективном осмотре можно выслушать ослабление первого тона над верхушкой сердца, тахикардию и короткий систолический шум.
Клиническая симптоматика во многом зависит от причины, которая привела к изменениям в сердце. При климактерической патологии пациентки жалуются на чувство жара, частые «приливы», чрезмерную потливость, ощущение парестезии в конечностях. При тиреотоксикозе довольно быстро развиваются нарушения ритма и проводимости, при анемии – симулируются симптомы пороков клапанного аппарата сердца (появляется патологический систолический шум, характерный для недостаточности одного из клапанов: аортальный, трикуспидальный или митральный).
Проявления миокардиодистрофии.
Проявления миокардиодистрофий неспецифичны и включают в себя боли в сердце разнообразного характера (колющие, ноющие, тупые), не похожие на стенокардию, учащенное сердцебиение (иногда это лишь субъективное ощущение при объективно нормальной частоте 80-90 в мин), ощущения «замирания» сердца, связанные с экстрасистолией и другими нарушениями ритма, ощущения нехватки воздуха. Боли в сердце не имеют связи с физической нагрузкой и не изменяются при приеме нитроглицерина.Расшифровка ЭКГ не покажет изменения, которые имеют неспецифический характер, не связаны с физической активностью и приемом нитратов, могут исчезать после внутривенного введения хлорида калия.
Причины возникновения миокардиодистрофии.
Наиболее частые виды миокардиодистрофий, встречающиеся в повседневной жизни – это дисгормональные (при эндокринных заболеваниях), дисметаболические (при сахарном диабете, хронической почечной, печеночной недостаточности, других видах обменных нарушений), токсические (в том числе, алкогольная), анемические (при снижении гемоглобина).
Дисгормональные миокардиодистрофии.
Из гормональных нарушений, приводящих к развитию миокардиодистрофии, наиболее распространенной причиной является климактерический синдром. У большинства женщин проявления этого синдрома появляются за 3-4 года до окончательного прекращения менструаций, и все появляющиеся в этот период проблемы связаны с постепенным угасанием функции яичников и снижением содержания в крови женских половых гормонов – эстрогенов. Исследования последних десятилетий показали, что чувствительностью к половым гормонам обладают не только матка и молочные железы, но и многие другие органы и ткани, в том числе, сердце и кровеносные сосуды. Более того, эстрогены оказывают защитное воздействие на сосудистую стенку и миокард, благодаря чему женщины репродуктивного возраста значительно в меньшей степени подвержены риску сердечно-сосудистых заболеваний, чем их ровесники-мужчины. Со снижением уровня эстрогенов эти защитные влияния ослабевают, сердце становится более уязвимым для воздействия со стороны различных факторов вегетативной нервной системы, которые в период климакса усиливаются, вследствие чего появляются разнообразные боли в груди, эпизоды учащенного сердцебиения, перебоев, ощущения нехватки воздуха. Гормональные сдвиги в климактерическом периоде могут приводить к повышению артериального давления и задержке жидкости, что также увеличивает нагрузку на сердечную мышцу. Нервные и эндокринные воздействия и вызванные ими обменные и дистрофические изменения в миокарде приводят к появлению определенных изменений на ЭКГ. Все это в комплексе – жалобы пациентки, объективно выявленные признаки учащения частоты сердечных сокращений и нарушения ритма, электрокардиографические изменения – требует тщательного обследования, так как диагноз дисгормональной миокардиодистрофии, связанной с климаксом, можно поставить только после исключения ишемической болезни сердца, гипертонии и других серьезных заболеваний, которые также могут появиться в этот период. Признаки, подобные климактерической миокардиодистрофии, могут появиться и при других заболеваниях, сопровождающихся угнетением функции яичников, а также после хирургического удаления яичников.
Другой частой причиной, вызывающей дисгормональную миокардиодистрофию, является нарушение функции щитовидной железы, ее гипо- и гиперфункция. Гормоны щитовидной железы являются необходимым фактором для осуществления нормальных обменных процессов во всех тканях организма, в том числе и в миокарде, их недостаток приводит к дистрофическим процессам, а избыток – обладает токсическим действием, повышает нагрузку на миокард и потребность его в кислороде. И гипотиреоз, и тиреотоксикоз могут приводить к повышению артериального давления. Гипотиреоз также вызывает увеличение массы тела и значительную задержку жидкости. И гипер-, и гипотиреоз чреваты развитием различных видов экстрасистолии и мерцательной аритмии. Для тиреотоксикоза также характерна выраженная тахикардия – постоянное, даже в состоянии покоя, учащение частоты сердечных сокращений до 120 и более в минуту. Собственно, поражение сердечной мышцы при гиперфункции щитовидной железы, тиреотоксикозе, в большей степени относится к следующей группе миокардиодистрофий – токсическим миокардиодистрофиям.
Токсические миокардиодистрофии.
Помимо тиреотоксикоза к токсическим миокардиодистрофиям относятся поражения миокарда при различных интоксикациях, например, при воздействии профессиональных факторов, приеме некоторых препаратов, употреблении наркотиков и, конечно, при злоупотреблении алкоголем. Последняя группа является одной из наиболее частых причин поражения сердца, не связанных с ишемической болезнью, но имеющих серьезные, иногда фатальные, последствия.
Алкоголь оказывает выраженное токсическое влияние на сердечную мышцу, особенно при систематическом его употреблении. Действие этанола приводит к развитию дефицита необходимых для нормального функционирования клетки ионов калия, магния, кальция, витаминов, особенно группы В, глюкозы. Повышается уровень циркулирующего в крови адреналина и других катехоламинов, отрицательно воздействующих на миокард, повышая его потребность в кислороде и ускоряя частоту сердечных сокращений. Развивается артериальная гипертензия. Со временем все это приводит к развитию выраженной дистрофии миокарда, которая проявляется тахикардией, экстрасистолией, мерцательной аритмией и, в конце концов, сердечной недостаточностью.
Лечение миокардиодистрофий.
Лечение связано, прежде всего, с устранением или коррекцией основного заболевания – гормональная заместительная терапия при климаксе, назначение тироксина при гипотиреозе, оперативное лечение или назначение специальных препаратов при тиреотоксикозе. Если полностью устранить причину невозможно, то проводится терапия в зависимости от имеющихся симптомов, их выраженности и значимости. По необходимости назначаются антиаритмические препараты, препараты калия, магния и другие. Во всех случаях появления жалоб со стороны сердца, особенно в сочетании с какими-либо изменениями на ЭКГ, необходимо всестороннее обследование пациента с учетом его возраста, пола, профессиональных факторов, истории его жизни, заболеваний и вредных привычек, для установления причины и исключения возможных неотложных состояний.
Чтобы избежать серьезных последсвий, следует, при первых признаках заболевания миокардиодистрофий, обратиться к врачу, который проведет аппаратную диагностику и назначит курс лечения. Позвоните в наш медицинский центр, который работает без выходных и запишитесь на приме к врачу. Это поможет вам избежать серьезных последствий. Лучше перестраховаться, чем оказаться на больничной койке.
Что происходит с организмом при длительном запое.
Анализы и диагностика
В анамнезе у пациентов с миокардиодистрофией выявляются различные патологические состояния и заболевания, которые проявляются нарушениями в метаболических процессах и тканевым гипоксическим синдромом. Объективно при исследовании сердца можно выслушать слабый систолический шум, ослабление первого тона на верхушке сердца, приглушение сердечных тонов и нерегулярность ритма.
На электрокардиограмме регистрируются неспецифические изменения в миокарде, нарушения процессов реполяризации, аритмии, признаки снижения сократительной функции миокарда.
Лекарственные и нагрузочные пробы дают отрицательный результат (исключается ИБС).
При проведении фонокардиографии меняется соотношение длительности электрической и механической систолы.
Эхокардиография подтверждает расширение полостей сердца, регистрируется изменения в структурах сердечной мышцы. При этом какая-либо органическая патология не наблюдается.
Если при рентгенографии органов грудной клетки выявляется миопатическая конфигурация сердца, то это говорит о глубоком поражении миокарда.
При помощи сцинтиграфии можно оценить перфузию и метаболизм сердечной мышцы, обнаружить диффузные/очаговые изменения, что будет свидетельствовать о снижении числа нормально функционирующих кардиомиоцитов.
В крайне сомнительных случаях прибегают к биопсии миокарда, когда все проведённые неинвазивные исследования не дали какого-либо результата. Дифференциальная диагностика проводится с такими заболеваниями, как:
- миокардиты;
- ИБС;
- легочное сердце;
- кардиосклероз;
- пороки сердца.
Показатели ОАК, как правило, в норме.
Ишемическая дистрофия миокарда
Ишемическая дистрофия миокарда, или острая очаговая дистрофия миокарда, развивается при относительно кратковременных эпизодах коронарного криза, когда возникают характерные изменения электрокардиограммы, но ферментемия (повышение активности трансаминаз, лактатдегидрогеназы и др.) отсутствует, что является одним их доказательств отсутствия некроза миокарда.
Миокард дряблый и бледный, в участках ишемии иногда пестрый и отечный. В коронарной артерии нередко обнаруживается свежий тромб.
Макроскопическая диагностика очагов ишемической дистрофии возможна с помощью солей тетразолия, теллурита калия. В участках ишемии, где активность окислительно-восстановительных ферментов резко ослаблена, зерна формазана и восстановленный теллур не выпадают, поэтому участки ишемии выглядят светлыми на темном фоне неизмененного миокарда.
Микроскопически находят паретическое расширение капилляров, стаз эритроцитов, отек интерстициальной ткани. Возможно присоединение к этим изменениям кровоизлияний и лейкодиапедеза, скоплений лейкоцитов по периферии зоны ишемии. Мышечные волокна теряют исчерченность, лишены гликогена, они интенсивно окрашиваются эозином, фуксином, пиронином и реактивом Шиффа, что свидетельствует о некробиотических изменениях. Окрашенные акридиновым оранжевым они дают в люминесцентном микроскопе не оранжевое, а зеленое свечение, что позволяет отличить зону ишемии от интактного миокарда.
Ранние электронно-микроскопические и гистохимические изменения сводятся к уменьшению числа гранул гликогена, снижению активности окислительно-восстановительных ферментов (особенно дегидрогеназ и диафораз), набуханию и деструкции митохондрий и саркоплазматической сети. Эти изменения, связанные с нарушением тканевого дыхания, усилением анаэробного гликолиза и разобщением дыхания и окислительного фосфорилирования, появляются уже через несколько минут от начала ишемии. Важная роль в первичных ишемических изменениях ультраструктур миокарда принадлежит освобождению катехоламинов и ионным сдвигам (потеря магния, калия и фосфора, накопление натрия, кальция и воды), которые определяют гидропически-деструктивные изменения ультраструктур в поздние сроки ишемии миокарда.
Осложнением ишемической дистрофии миокарда чаще всего является острая сердечная недостаточность, она же становится и непосредственной причиной смерти. Видимо, поэтому клиницисты обычно обозначают эту форму ишемической болезни сердца как «острая сердечная недостаточность».
Лечение миокардиодистрофии народными средствами
Народные методы лечения могут быть лишь дополнением к основной терапии, но никак не заменять её.
Настойка из цветов шиповника
Приготовленный раствор помогает нормализовать сердечную деятельность, выровнять сердечный ритм при аритмии, восполнить недостаток витамина С.
Залейте двумя стаканами кипятка 2 столовые ложки цветков шиповника и дайте настояться в течение часа. Приготовленный настой нужно принимать перед приёмом пищи по 1 столовой ложке.
Лимонный сбор
Цитрусовый сбор поможет нормализовать работу сердца и укрепить сердечную мышцу. Для приготовления густой кашицы необходимо измельчить в мясорубке 150 грамм свежего инжира и 250 грамм лимона. После чего добавить в полученную консистенцию 50 грамм водки и 100 грамм жидкого пчелиного мёда. Лимонный настой нужно принимать трижды в день по 1 чайной ложке.
Медово-свекольная настойка
Для улучшения кровообращения сердечной мышцы и избавления от тахикардии рекомендуется медово-свекольная настойка. Дополнительно раствор оказывает седативный эффект.
Для приготовления размешайте 1 чайную ложку перги в 100 мл смеси свекольного сока и мёда (50/50). Дайте настояться в холодильнике в течение 3-х часов. Полученный настой нужно принимать трижды в день по 3 столовые ложки.
Народное средство от одышки
Частым спутником миокардиодистрофии является именно одышка. Бороться с ней помогают дыхательные практики. Дополнительно можно использовать проверенные народные методы.
Из 10-ти целых головок чеснока и 10-ти лимонов выжмите сок, и полученный раствор смешайте с 1 литром пчелиного мёда. Готовую смесь поместите в ёмкость, и плотно закупорив её, поместите в прохладное тёмное место на 7 дней. Принимать нужно ежедневно по 4 чайные ложки смеси в течение двух месяцев. Смесь нельзя сразу глотать, старайтесь рассасывать медленно.
Витаминный коктейль
Одной из первостепенных задач при лечении патологии сердца является общее укрепление организма и ускорение метаболизма. Полезный витаминный коктейль позволит решить сразу две этих задача.
Смешайте сок 1 грейпфрута, 2 киви и 4 апельсинов. Залейте стакан ягод шиповника литром воды и варите в течение 20 минут. Дайте остыть, после чего процедите с помощью марли и добавьте в ягодный микс. Дополнительно натрите на тёрке корень имбиря и 1 чайную ложку с мёдом добавьте в полученную смесь.
Целебный травяной сбор
Представленный рецепт позволит приготовить сбор, который положительно влияет на работу сердечно-сосудистой и эндокринной систем.
Вам понадобиться:
- 2 ст. ложки душицы и валерианы;
- 1,5 ст. ложки цветов адониса и листьев мяты;
- 1 ст. ложка травы пустырника, можжевельника и плодов укропа.
Залейте всё кипятком из расчёта 1 ст. ложка травяного сбора на 1 л воды. Доведите настой до кипения и дайте отстояться в течение суток. Принимать полученный раствор нужно перед приёмом пищи по 100 г.
Профилактика
Большое значение в профилактике миокардиодистрофии имеет образ жизни. Практически все профилактические мероприятия направлены на коррекцию уже существующего образа жизни.
Рекомендуется отказ от употребления алкогольсодержащих напитков, курения. Необходимо вовремя лечить все выявленные патологические изменения в сердечной мышце, различные инфекционные заболевания.
Важно следить за правильностью работы эндокринной системы. Питание должно быть максимально правильным, а у лиц с ожирением – диетическим. Важное значение имеет коррекция веса.
Чрезмерные физические нагрузки лучше исключить, чтобы не насиловать сердце лишний раз. При занятиях спортом необходимо учитывать свою физическую подготовленность. Не забывайте про разминку, которая позволяет сбалансировать физические нагрузки. Постарайтесь отказаться от работы на вредном производстве – здоровье дороже любых денег.
Основные аспекты профилактики миокардиодистрофии
- санация очагов инфекции;
- полноценное, здоровое, сбалансированное питание;
- своевременная поддерживающая лекарственная терапия (при выявлении кардиопатологии, особенно – при дистрофических изменениях в миокарде).
У детей
У детей миокардиодистрофия может развиться в результате гипервитаминоза, рахита, хронических нарушениях в режиме питания, бактериальных и вирусных инфекций. Нередко данная патология наблюдается в раннем возрасте из-за недостатка физической активности, или, напротив, из-за чрезмерных силовых перегрузок.
В педиатрической практике наблюдались миокардиодистрофии, развившиеся в результате отравления лекарственными препаратами.
Чаще всего причиной заболевания становятся вегетативные, нервные и эндокринные нарушения.
Основная симптоматика у детей складывается из:
- астении;
- одышки при минимальной физической активности;
- ослабления звучности сердечных тонов.
Миокардиодистрофия у детей
Дистрофия сердца у детей обычно возникает по тем же причинам, что и у взрослых, однако имеет и ряд особенностей. Часто миокардиодистрофией страдают новорожденные – если у матери беременность протекала с нарушениями, и плод не получал достаточно питательных веществ.
У детей дошкольного возраста миокардиодистрофия может развиться из-за плохого питания, нередко ведущего к анемии. В школьном возрасте и в период полового созревания причиной болезни становятся большие эмоциональные и физические нагрузки, а также гормональные перестройки организма.
При беременности
Чаще всего среди заболеваний миокарда у беременных встречается именно миокардиодистрофия.
Гинекологам довольно часто приходится сталкиваться с этим диагнозом в повседневной практике, хотя он не всегда обоснован. Если отойти от всех случаев, где миокардиодистрофия граничит с другими органическими заболеваниями сердца (клапанные пороки, миокардит и т.д.), то к дистрофии сердечной мышцы можно будет отнести лишь те патологические изменения, которые возникают при анемии, авитаминозе, интоксикации, переутомлении у беременных.
Для беременных, которые страдают миокардиодистрофией, по данным Института акушерства и гинекологии АМН характерно: присоединение позднего токсикоза (35%), преждевременное отхождение вод (28%), слабость родовой деятельности (12%), перинатальная смертность (6%).
Терапия беременных с миокардиодистрофией заключается в устранении основного заболевания, повлекшего данную патологию, компенсацию сердечной деятельности и ликвидации осложнений беременности. Прерывание беременности не требуется в большинстве случаев.
Заболевания миокарда, эндокарда и перикарда у беременных
Заболевания миокарда при беременности
Заболевания миокарда воспалительной и невоспалитсльной этиологии представлены миокардитами, миокардиодистрофиями, кардиосклерозом и миокардиопатиями.
Миокардит — воспалительное заболевание сердечной мышцы инфекционной, инфекционно-аллергической или инфекционно-токсической природы. Миокардиты при беременности могут быть обусловлены вирусной, бактериальной, гнойно-септической инфекцией, а также наблюдаются при паразитарных и протозойных инвазиях. У беременных женщин чаще встречаются ревмокардиты как первичные, так и развившиеся на фоне различных пороков. Беременность ухудшает течение болезни, поэтому миокардит в ранние сроки беременности является показанием к ее прерыванию. При неосложненном течении миокардита и отсутствии серьезных сопутствующих заболеваний беременность сохраняется и протекает благополучно.
Миокардиодистрофии в основе своей имеют биохимические или метаболические нарушения в сердечной мышце, обусловленные эндокринными заболеваниями или интоксикацией, а также нарушением обмена веществ. Дистрофия миокарда не имеет четкой клинической картины, последняя обычно проявляется симптоматикой основного заболевания. При тяжелой тиреотоксической кардиодистрофии с мерцательной аритмией беременность противопоказана. Анемическая миокардиодистрофия проходит по мере излечения анемии, что обычно эффективно осуществляется.
Кардиомиопатии при беременности могут быть первичные и вторичные на фоне различных общих заболеваний. К первичным формам этой патологии относятся идиопатические гипертрофии миокарда необструктивного и обструктивного типа. При нетяжелой обструкции беременность протекает благоприятно, но следует помнить о генетической детерминированности этой патологии и риске рождения больного ребенка.
Болезни эндокарда при беременности
Различают острый, подострый и затяжной септический эндокардит при беременности. Обусловлено заболевание при беременности инфекцией (чаще стрепто- и стафилококками). Характеризуется разрастаниями (состоящими из фибрина, тромбоцитов, полиморфно-клеточных лейкоцитов) различного размера и формы на створках клапанов, сухожильных хордах и пристеночном эндокарде. Чаще поражаются митральный, аортальный или оба клапана. Беременность предрасполагает к развитию эндокардитов на фоне различных пороков, особенно при наличии инфекции.
Беременность при бактериальном эндокардите следует прерывать, хотя это небезопасно и может сопровождаться тромбо-эмболическими осложнениями и сердечной недостаточностью. В последующем, при благоприятном исходе болезни, беременность допустима через год.
Заболевания перикарда при беременности
Причиной болезни при беременности является инфекция (вирусная, бактериальная, грибковая, паразитарная). Могут развиваться перикардиты при коллагенозах, аллергических состояниях и метаболических нарушениях, а также при лучевом поражении, после операций на сердце. Констриктивный перикардит является противопоказанием для беременности.
Беременность и системная красная волчанка
Системная красная волчанка — аутоиммунное заболевание соединительной ткани. Встречается чаще у женщин репродуктивного возраста. Выявляется во время беременности, после родов и абортов, иногда после приема лекарственных средств (при индивидуальной непереносимости сульфаниламидов, антибиотиков), а также после стрессовых ситуаций (операции, простудные заболевания, психические травмы). Диагностическим критерием является наличие волчаночных клеток и специфических антител в крови.
Системная красная волчанка при беременности — формы и симптомы
Клиническое течение болезни может быть с медленным или быстрым прогрессированием. Различают следующие формы красной волчанки: висцеральную, эндокардитическую, полиартритическую, почечную, анемическую и нервно-психическую. Для нее характерна полиморфность симптомов: кожные проявления, кардиальные изменения, поражение легких, селезенки и лимфатических узлов, васкулиты и тромбоэмболические осложнения. Поражение почек с выраженными изменениями свидетельствует о прогрессировании заболевания, является труднообратимым процессом и может быстро приводить к летальному исходу. Беременность ухудшает состояние больной и в большинстве случаев противопоказана.
Беременность у женщин с оперированным сердцем
Этот контингент беременных женщин (даже после успешных оперативных вмешательств) следует рассматривать как страдающих заболеваниями сердца. Решение вопроса о допустимости беременности и родов у оперированных на сердце женщин должно приниматься с учетом эффективности операции, активности ревматического процесса, возможного рецидива болезни, легочной гипертензии, аритмий, сердечной недостаточности и др.
Операции на сердце выполняются и во время беременности (в 16-26 недель).
Ведение и лечение беременных женщин с заболеваниями сердца
Вопрос о возможности наступления беременности у женщин с заболеванием сердца должны решать совместно кардиолог (терапевт) и акушер-гинеколог. Если же беременность наступила, то они должны разработать план мероприятий по ее ведению, чтобы предупредить или своевременно выявить возможные осложнения. Если беременность необходимо прервать, то это делают в ранние сроки (до 12 недель).
Беременность противопоказана или показано прерывание ее в сроки до 12 недель при следующих состояниях:
- любая форма анатомического поражения с явлениями недостаточности кровообращения или активности ревматического процесса;
- бактериальный эндокардит;
- резко выраженный митральный стеноз и комбинированный митральный порок с преобладанием стеноза;
- выраженный аортальный стеноз;
- комбинированный аортальный порок;
- коарктация аорты и стеноз устья легочной артерии;
- пороки трехстворчатого клапана;
- легочная гипертензия при любом пороке сердца;
- пороки сердца в сочетании с артериальной гипертонией или хроническим гломерулонефритом;
- все «синие» пороки сердца;
- врожденные пороки «бледного» типа с признаками выраженной легочной гипертензии;
- дефекты межпредсердной и межжелудочковой перегородок, а также открытый артериальный проток с выраженными симптомами обратного тока крови, увеличением правого сердца, признаками декомпенсации и легочной гипертензии;
- острые и подострые формы миокардитов;
- миокардиодистрофия и миокардиосклероз с нарушением функции проводящей системы и аритмией;
- заболевания миокарда с недостаточностью кровообращения;
- неполная хирургическая коррекция или возникновение рецидивов приобретенных либо врожденных заболеваний сердца.
Диспансерное наблюдение за беременными женщинами осуществляется акушером-гинекологом совместно с терапевтом и кардиологом с участием акушерки. Проводится тщательное обследование состояния сердечно-сосудистой системы и всех важнейших органов и систем каждые 2 недели, а при необходимости и чаще.
Все беременные женщины с заболеваниями сердечнососудистой системы госпитализируются в течение беременности не менее трех раз:
в сроки до 12 недель для полного обследования, постановки полного диагноза и решения вопроса о допустимости продолжения беременности, выработки тактики ведения и необходимой терапии;
в 28 — 32 недели беременности — в период наиболее неблагоприятных гемодинамических условий и максимальной нагрузки на сердце для проведения соответствующей терапии;
за 2 — 3 недели до родов для подготовки к родам, соответствующей терапии и выработки тактики ведения, способа родоразрешения.
При прогрессировании болезни, неэффективности лечебных мероприятий или появлении осложнений со стороны сердца (аритмии, сердечная недостаточность, тромбоэмболии, активность ревматического процесса) и беременности (гестозы, гипоксия плода, угроза невынашивания) показана немедленная госпитализация.
Прерывание беременности в поздние сроки целесообразно осуществлять операцией кесарево сечение.
Вопрос о лактации решается индивидуально, она нецелесообразна во всех случаях декомпенсации, нарушения кровообращения, активности ревматического процесса. Для подавления лактации применяется парлодел по 1 таблетке (2,5 мг) 2 раза в день в течение двух недель. Диспансерное наблюдение продолжается акушером-гинекологом и терапевтом и в послеродовом периоде, затем женщины находятся под наблюдением кардиолога.
Комплексная терапия беременных с болезнями сердца включает
. охранительный режим, лечебное питание, профилактику и лечение недостаточности кровообращения, повышение реактивности организма матери и плода, патогенетическое и симптоматическое лечение основного и сопутствующих заболеваний, профилактику и лечение гипоксии и ацидоза матери и плода.
Беременные женщины с полной компенсацией и отсутствием различных осложнений и сопутствующих заболеваний не нуждаются в специальных ограничениях физической нагрузки по сравнению со здоровыми беременными женщинами.
При всех декомпенсированных состояниях, сердечной недостаточности показан строгий постельный режим, нередки в условиях стационара.
Лекарственная терапия беременных с оперированным сердцем
Лекарственная терапия проводится по традиционным принципам кардиологии, но с учетом возможного ее влияния на плод. Известно, что у женщин с заболеваниями сердца чаще рождаются дети с врожденными пороками, в том числе с пороками сердца, которые в основном обусловлены многофакторными причинами. Пороки нередко обнаруживаются через несколько месяцев или лет после рождения. При лекарственной терапии важно учитывать сроки беременности: критическим в отношении тератогенности является фаза органогенеза (8 недель, для сердца — до 40 дней), после этого срока проявляется эмбриотоксическое действие фармакологических средств. Из гипотензивных средств в качестве скорой помощи предпочитают нитроглицерин — 1 таблетка под язык. Из антикоагулянтных средств в первые 10-12 недель и в последние 2-4 недели беременности назначают гепарин, а в остальные сроки — антикоагулянты непрямого действия. Назначают лекарственные средства, направленные на лечение гипоксии матери и плода (рибоксин, поливитамины, метионин, аскорбиновая кислота, 20 -40% раствор глюкозы, унитиол, трентал). Всегда показана оксигенотерапия.
Очень важно тщательное лечение заболевания миокарда, эндокарда и перикарда у беременных.
Диета при миокардиодистрофии
Диета при сердечной недостаточности
- Эффективность: лечебный эффект через 20 дней
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю
Диета при вегето-сосудистой дистонии (ВСД)
- Эффективность: Лечебный эффект
- Сроки: постоянно
- Стоимость продуктов: 1500-1600 рублей в неделю
Основные правила в питании:
- ограничение в потреблении соли (не более 3 г сутки);
- подсчет употребляемых калорий;
- употребление достаточного количества жидкости;
- контроль веса;
- употребление пищи, богатой калием, магнием и клетчаткой;
- употребление поливитаминов и витаминизированной пищи;
- отказ от кофе и алкогольсодержащих продуктов.
Последствия и осложнения
Грозные осложнения и последствия нелеченного заболевания:
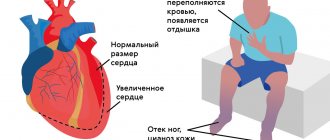
- Хроническая сердечная недостаточность. Проявляется отёчностью, выраженной одышкой и общей слабостью. Первоначально симптомы проявляются только при нагрузке, в более запущенных случаях – в покое и при минимальной физической активности. Без адекватной терапии ХСН достаточно быстро прогрессирует и приводит к летальному исходу.
- Нарушения ритма и проводимости. Изменения касаются генерации и проведения нервных импульсов по сердечной мышце. Всё может начинаться с редких, безобидных на первый взгляд экстрасистол. Далее заболевание прогрессирует и затрагивает проводимость, провоцируя синоатриальные, атриовентрикулярные блокады. Нередко регистрируется мерцательная аритмия. Пациенты жалуются на потерю сознания, одышку, чувство аритмии. Лечение может быть медикаментозным либо экстренным хирургическим (имплантация ЭКС).
- При выраженных нарушениях гемодинамики формируются тромбы, которые с током крови могут попасть в головной мозг, почки, глаза и т.д.
Миокардиодистрофия
Миокардиодистрофия при анемиях
Нарушения в миокарде развиваются при уменьшении гемоглобина до 90-80 г/л. На этом фоне развивается гемическая гипоксия, сопровождающаяся энергетическим дефицитом в миокарде. Анемическая миокардиодистрофия может возникать при железодефицитной и гемолитической анемии, при острой и хронической кровопотере, ДВС-синдроме.
Клиническими проявлениями миокардиодистрофии при анемии служат бледность кожных покровов, головокружение, одышка, тахикардия, усиление пульсации сонных артерий. Перкуторное исследование выявляет расширение границ сердца, свидетельствующее о гипертрофии миокарда. Аускультативно обнаруживаются громкие тоны сердца, систолические шумы над сердцем и сосудами, «шум волчка» на шейных сосудах. Сердечная недостаточность развивается при длительной анемии и неадекватном лечении.
Миокардиодистрофия при тиреотоксикозе
Под влиянием избыточного количества тиреоидных гормонов в сердечной мышце снижается синтез аденозинтрифосфорной кислоты (АТФ) и креатинфосфата (КФ), что сопровождается энергетическим, а затем и белковым дефицитом. В то же время, тиреоидные гормоны стимулируют активность симпатической нервной системы, вызывая увеличение ЧСС, минутного объема крови, скорости кровотока, ОЦК. В таких условиях изменение внутрисердечной гемодинамики не может быть подкреплено энергетически, что в итоге приводит к развитию миокардиодистрофии.
В клинике миокардиодистрофии при тиреотоксикозе преобладают аритмии (синусовая тахикардия, экстрасистолия, пароксизмальная тахикардия, мерцательная аритмия). Длительный тиреотоксикоз вызывает хроническую недостаточность кровообращения, преимущественно по правожелудочковому типу, которая проявляется болями в области сердца, отеками, гепатомегалией. Иногда при тиреотоксикозе доминируют симптомы миокардиодистрофии, в связи с чем пациенты обращаются, в первую очередь, к кардиологу, а уже затем попадают к эндокринологу.
Миокардиодистрофия при гипотиреозе
Патогенетической основой миокардиодистрофии при гипотиреозе служит дефицит тиреоидных гормонов, ведущий к снижению активности метаболизма в миокарде. При этом в результате повышения проницаемости сосудов происходит задержка жидкости в миоцитах, что сопровождается развитием дисметаболических и электролитных нарушений (повышением содержания натрия и уменьшением калия).
Миокардиодистрофия при гипотиреозе характеризуется постоянными ноющими болями в сердце, аритмиями (синусовой брадикардией), блокадами (предсердной, атриовентрикулярной, желудочковыми).
Алкогольная и токсическая миокардиодистрофия
Считается, что к алкогольной миокардиодистрофии приводит ежедневный прием 80-100 мл этилового спирта на протяжении 10 лет. Однако при наследственном дефиците ряда ферментов, расщепляющих этанол, стрессах, частых вирусных инфекциях миокардиодистрофия может развиться и в более короткие сроки – за 2-3 года даже при употреблении меньших количеств алкоголя. Алкогольная миокардиодистрофия встречается преимущественно у мужчин 20—50 лет.
Токсическая миокардиодистрофия встречается у лиц, получающих длительную терапию иммунодепрессантами (цитостатиками, глюкокортикостероидами), НПВП, некоторыми антибиотиками, транквилизаторами, а также при отравлениях хлороформом, фосфором, мышьяком, угарным газом и т. д. Такие варианты миокардиодистрофии могут протекать в кардиалгической (болевой), острой аритмической, сочетанной и застойной формах.
Кардиалгическая форма миокардиодистрофии характеризуется щемящими или ноющими болями в грудной клетке, преходящим ощущением жара или зябкости конечностей, потливостью. Больных беспокоит общая слабость, быстрая утомляемость, снижение физической выносливости, головные боли.
Аритмическая форма миокардиодистрофии сопровождается тахикардией, нарушениями ритма и проводимости сердца (синусовой тахи- или брадикардией, экстрасистолией, блокадами ножек пучка Гиса), иногда — приступами фибрилляции и трепетания предсердий. При сочетанной форме миокардиодистрофии отмечаются аритмии и кардиалгии. Проявления застойной миокардиодистрофии обусловлены сердечной недостаточностью и включают одышку при напряжении, кашель, приступы сердечной астмы, отеки на ногах, гидроперикард, гидроторакс, гепатомегалию, асцит.
Тонзиллогенная миокардиодистрофия
Поражения миокарда при тонзиллите возникают у 30—60% пациентов. Тонзиллогенная миокардиодистрофия обычно развивается после серии перенесенных ангин, протекающих с высокой лихорадкой и интоксикацией. В клинике тонзиллогенной миокардиодистрофии превалируют жалобы на боли в области сердца интенсивного характера, выраженную слабость, неритмичный пульс, одышку, очаговую или диффузную потливость, субфебрилитет, артралгии.
Миокардиодистрофия физического перенапряжения
Развивается у спортсменов, выполняющих физические нагрузки, которые превышают их индивидуальные возможности. В этом случае поражению миокарда могут способствовать скрытые хронические очаги инфекции в организме — синусит, тонзиллит, аднексит и пр.; отсутствие полноценного отдыха между тренировками и т. д. В отношении патогенеза миокардиодистрофии физического напряжения выдвинуто ряд теорий: гипоксическая, нейродистрофическая, стероидно-электролитная.
Данный вариант миокардиодистрофии в основном проявляется симптомами общего характера: слабостью, вялостью, быстрой утомляемостью, угнетенным настроением, снижением интереса к спорту. Может возникать сердцебиение, покалывание в области сердца, перебои.
Климактерическая миокардиодистрофия
Развивается вследствие дисгормональных процессов у женщин в возрасте 45 – 50 лет. Климактерическая миокардиодистрофия проявляется болями в области сердца давящего, колющего или ноющего характера, иррадиирующими в левую руку. Кардиалгии усиливаются в связи с «приливами», сопровождаются ощущением жара, учащенным сердцебиением, повышенной потливостью. Сердечная недостаточность при климактерической миокардиодистрофии может развиться при имеющейся сопутствующей артериальной гипертензии.
Прогноз
Прогноз считается благоприятным при I и II стадии. Функции сердца способны полностью восстанавливаться после устранения причинно-следственного фактора. На длительность восстановительного периода во многом влияет общее состояние организма (быстрейшее выздоровление наблюдается в молодом возрасте и при отсутствии сопутствующей патологии), время начала терапии (чем раньше назначено грамотное лечение, тем быстрее регрессирует заболевание). Длительность может составлять от 1 года до нескольких лет.
На III стадии прогноз напрямую зависит от наличия осложнений и выраженности уже сформировавшихся изменений. При диагностированных изменениях в сердечной мышце акцент делается не на хорошее самочувствие пациента и восстановление нормальных параметров работы сердца, а на снижение скорости прогрессирования хронической сердечной недостаточности и восстановление ритма. На третьей стадии требуется пожизненная терапия. При отсутствии адекватного лечения прогноз жизни крайне неблагоприятный.