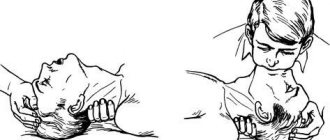
Особенности реанимации
Реанимацию необходимо начинать у взрослых и детей, не дожидаясь приезда специалистов скорой помощи, при появлении симптомов: отсутствие пульса на сонных артериях, отсутствие дыхания, кожные покровы приобретают серо-синюшный оттенок, зрачки расширены и не реагируют на свет.
- Положить больного на пол или другую твердую ровную поверхность.
- Верхнюю одежду разорвать или разрезать, чтоб обеспечить доступ к грудной клетке.
- Голову пациента запрокинуть как можно больше назад, одну руку положить на область лба, а другой выдвинуть нижнюю челюсть больного вперед. Такой прием обеспечивает проходимость дыхательных путей.
- Удостовериться в отсутствии инородных тел во рту и горле, при необходимости быстрым движением убрать слизь.
Соблюдение правил реанимации – шаг к ее успешному завершению
Дыхание «рот в рот». На губы пациенту кладут салфетку, марлевый отрез или носовой платок. Делается глубокий вдох, губы прижимаются плотно ко рту больного. Дальше проводят сильный выдох (на протяжении 2-3 секунд), закрыв при этом нос человеку. Эффективность проведения искусственной вентиляции можно увидеть по поднятию грудной клетки. Частота вдохов – 16-18 раз в минуту.
Непрямой массаж сердца. Обе руки кладут на нижнюю треть грудины (примерно в центре грудной клетки), став с левой стороны от человека. Проводят энергичные толчки по направлению к позвоночнику, смещая поверхность грудной клетки на 3-5 см у взрослых, 1,5-2 см у детей. Частота нажатий – 50-60 раз в минуту.
При сочетании дыхания «рот в рот» и массажа сердца, а также проведении мероприятий одним человеком необходимо 1 вдох чередовать с 4-5 нажатиями на грудную клетку. Реанимацию проводят до приезда специалистов скорой помощи или до тех пор, пока не появятся признаки жизни у человека.
Если пациент пришел в сознание, ни в коем случае не оставлять его одного.
Прогноз
Прогноз при коматозном состоянии зависит от причины, а также степени угнетения сознания и длительности его угнетения. При прекоме или наличии комы I степени отмечается благоприятный прогноз. В случае комы II и III степени прогноз сомнительный, но имеется надежда на выздоровление. Если рассматривать кому IV степени, то она чаще всего заканчивается смертью. Глубокая кома, длящаяся больше 24 часов имеет плохой исход. Если рефлексы отсутствуют менее 6 часов, прогноз относительно благоприятный.
Благоприятными в прогностическом отношении являются:
- Раннее возвращение речи.
- Спонтанные движения глазами.
- Сохраненный мышечный тонус в покое.
- Возможность выполнять команды.
Прогноз неблагоприятный, если у больных после остановки кровообращения отмечается:
- Миоклонический эпилептический статус.
- Отсутствие реакции зрачка 24-72 часов.
- Отсутствие корнеальных рефлексов.
- Отсутствие реакции на боль в течение 72 часов.
При уремической коме могут утратиться все рефлексы и двигательные реакции, но восстановление после лечения бывает полным. При несвоевременном лечении гипотиреоидной комы в 60-90% отмечается летальный исход.
Если у больного развилась печеночная кома на фоне хронической патологии печени, то каждый пятый не выходит из нее и через 1-3 дня наступает смерть. Сколько живут при печеночной коме после выхода из нее? Этот срок зависит от многих факторов, но чаще всего сроки жизни не превышают нескольких месяцев, при условии, что больному будут постоянно поддерживать функцию печени. Продление жизни возможно за счет трансплантации органа — больные живут от 5 до 10 лет. Кома при молниеносном гепатите заканчивается смертью у 85% больных. При печёночной недостаточности больные живут 3 месяца.
Гипогликемическая кома
Гипогликемия клинически проявляется при снижении глюкозы крови до 2,8 ммоль/л и более.
Опорные диагностические признаки: быстрое развитие комы, выраженная влажность кожных покровов, гипертонус мышц, клонико-тонические судороги.
- при любом изменении поведения у больного СД (немотивированные или неадекватные поступки, спутанность сознания) следует заподозрить гипогликемию;
- после купирования гипогликемической комы обязателен ЭКГ-контроль (для исключения ИМ) и внимательный неврологический осмотр (для исключения ОНМК);
- при любом случае гипогликемии необходимо исключить отравление инсулином или пероральными противодиабетическими препаратами.
Медицинская помощь при гипогликемической коме
- Обеспечить надежный венозный доступ.
- Тиамина хлорид (вит. В1) 5% 2 мл в/в (введение тиамина особенно важно у больных злоупотребляющих алкоголем).
- Глюкоза 40% 60 мл в/в (скорость введения не должна превышать 10 мл/ мин).
- Если сознание больного не восстанавливается в течение 5-10 минут и/или уровень глюкозы крови сохраняется ниже 5,5 ммоль/л — повторно ввести в/в 40-60 мл 40% раствора глюкозы (суммарная доза 40% раствора глюкозы не более 120 мл!).
- Отсутствие восстановления сознания у больного, несмотря на нормализацию уровня глюкозы крови, может свидетельствовать о развитии церебральной комы (вследствие отека головного мозга на фоне длительной гипогликемии):
- восстановление проходимости ВДП, эвакуация слизи и/или рвотных масс из полости рта, оксигенотерапия (кислород 40—60 об%);
- маннитол 20% 200 мл в/в в течение 10 минут, магния сульфат 25% 10 мл, дексаметазон 8 мг (0,4% 2 мл) в/в.
При пероральном отравлении сахароснижающими препаратами — зондовое промывание желудка с последующим введением энтеросорбента (активированный уголь или полифепан) из расчета 1 г на 1 кг веса больного, а при обращении за медицинской помощью через 6—8 часов после отравления еще и солевого слабительного (магния сульфат 25% 50 мл).
После восстановления ясного сознания и уровня гликемии оставить больного дома, передать актив в ЛПУ.
Показания к госпитализации:
- Патогенез, клиника и помощь при гипогликемической и гипергликемической комах
- если пациент живет один;
- повторение гипогликемической комы в течение суток;
- отравление сахароснижающими препаратами;
- развитие церебральной комы (отсутствие восстановления сознания у больного, несмотря на нормализацию уровня глюкозы крови).
При отказе актив в ЛПУ.
Причины
Причины этого состояния разнообразны и можно выделить следующие:
- Травмирующие факторы (травма головного мозга, воздействие электрического тока).
- Термические воздействия (это может быть перегревание и переохлаждение).
- Воздействие нейротоксинов (этиленгликоль, суррогаты алкоголя, наркотики в токсичных дозах, барбитураты и седативные средства).
- Гипоксия.
- Инфекционные факторы (воздействие нейротропных вирусов, токсинов возбудителей ботулизма, малярии, тифа).
- Воздействие больших доз радиации.
- Патологические состояния (инсульт, опухоль мозга, отёк мозга, абсцесс).
- Патология крови (гемолиз эритроцитов, анемия).
- Дыхательная недостаточность.
- Печёночная недостаточность.
- Почечная недостаточность.
Гипергликемическая кома провоцируется:
- Неправильным введением инсулина (уменьшение дозы и количества инъекций, самовольная отмена инсулина).
- Инфекциями.
- Травмами и операциями.
- Острыми сердечно-сосудистыми заболеваниями.
- Психоэмоциональным стрессом.
- Приемом наркотиков.
- Длительным приемом глюкокортикоидов и диуретиков.
- Беременностью.
Гипогликемическая кома провоцируется:
- Нарушением диеты с пропусками приема пищи.
- Передозировкой инсулина (неисправная шприц-ручка, ошибка в подсчете дозы, неисправность глюкометра).
- Употреблением алкоголя.
- Сменой препаратов инсулина.
- Чрезмерными нагрузками.
- Нарушением функции почек и печени.
Гипергликемическая кома: алгоритм неотложной помощи до приезда врача
При подобного рода проблеме крайне важно незамедлительно оказать больному первую помощь. Итак, при диабетической коме алгоритм неотложной помощи предполагает следующее:
- Человека укладывают на ровную поверхность в горизонтальном положении.
- Больному обеспечивают свободный приток свежего воздуха. Для этого снимают верхнюю одежду, убирают ремень, галстук, прочее.
- Голову поворачивают набок. Иначе пострадавший может захлебнуться желудочными секретами в случае приступа рвоты.
- Уточняют, принимает ли больной инсулиновые инъекции. В случае подтверждения, создают условия для введения нужной дозировки препарата в кровь.
- По возможности фиксируют уровень давления с целью сообщения полученных данных работникам скорой помощи.
- До приезда врача человека поят теплым сладким чаем.
- При остановке дыхания или исчезновения пульса пострадавшему делают искусственное дыхание либо непрямой массаж сердца.
Профилактика
При наличии эндокринологической патологии, в данном случае сахарный диабет, больному нужно тщательно следить за своим состоянием и его изменениями. Лица, страдающие сахарным диабетом, обычно хорошо ориентируются в изменениях своего состояния, регулярно на дому измеряют уровень сахара и сразу предпринимают действия. Больные знают, что после инъекции инсулина нужно принять пищу, они ведут дневник диабетика и соблюдают диету. До состояния комы могут себя довести лица, которые не лечатся или не знают о наличии у них сахарного диабета. Спровоцировать резкое ухудшение состояния у них вплоть до комы могут сильный стресс, алкогольная нагрузка или тяжелые инфекционные заболевания.
Патогенез
Такое состояние вызвано дефицитом инсулина в крови на фоне повышения концентрации глюкозы. Осложнение опасно для жизни.
Патогенез гипергликемической комы объясняется нарушенными обменными процессами в организме диабетика. При недостаточном синтезе инсулина, белкового гормона, необходимого для утилизации глюкозы, нарушается метаболизм. Глюкоза не проникает в клетки организма, а остается в крови. Со временем отмечается высокая концентрация глюкозы. Такое состояние называют гипергликемией. Образуются кетоновые тела, в печени активизируется глюконеогенез, возникает ацидоз, происходит интоксикация ЦНС. Это приводит к диабетической коме.
Редко гипергликемическая кома возникает раньше, чем диагностируют сахарный диабет.
Существует классификация, позволяющая определить вид осложнения в зависимости от этиологии и механизма развития.
В 80% диагностированных случаев устанавливают кетоацидотическую кому. Чаще всего она развивается у больных диабетом 1 типа. Обычно встречается у молодых людей до 20 лет. Согласно статистике, 1 из 3 пациентов, страдающих ювенильной формой болезни, переживал подобное состояние. Данная форма может трансформироваться в гиперосмолярную и наоборот.
Также выделяют гипергликемическую кому без кетоза. Такое состояние сопровождается ростом уровня глюкозы в крови, при этом организм не начинает расщеплять жировые ткани для получения энергии. В результате кетоновые тела не высвобождаются, как при кетоацидотической коме.
В среднем фиксируется 4–31% случаев летальных исходов. Зачастую смерть наступает у пожилых и больных с ослабленным организмом.
- Неотложная помощь и симптомы при гипогликемической коме
Диета
Диета 9-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: постоянно
- Стоимость продуктов: 1400 — 1500 рублей в неделю
Диета при пониженном сахаре в крови
- Эффективность: стабилизация уровня сахара в крови
- Сроки: нет данных
- Стоимость продуктов: 1930 — 2100 рублей в неделю
В каждом конкретном случае при различных заболеваниях показано диетическое питание. При сахарном диабете — Стол № 9, при патологии почек Стол №7, а при заболеваниях печени — Стол №5. При печеночной энцефалопатии решающее значение имеет коррекция обмена азота. У 75% больных с при печеночной энцефалопатии имеется белковая и энергетическая недостаточность, которая сопровождается потерей мышц и запасов энергии. Длительное ограничение белка в рационе вредно для таких больных, поскольку потребность в нем в этом состоянии, чем у здоровых. Снижение веса и распад мышечной массы усиливают печеночную энцефалопатию, поэтому нужно обеспечить организм белком в достаточном количестве и энергией и достичь положительного азотистого баланса. В связи с этим при нормальном весе рекомендуется суточное потребление белка 1,2-1,5 г/кг, а калорийность рациона нужно поддерживать на уровне 2400 ккал.
Рекомендуется равномерный прием пищи в течение дня и обязательный перекус перед сном. Ограничить потребление белка нужно в течение первых дней появления энцефалопатии, а потом вернуться к обычной норме белка. Для уменьшения количества белка его замещают растительным или молочным или же комплексом аминокислот с разветвленной цепью — пищевая добавка BCAA в капсулах.
Список источников
- Ефимов А. С., Комиссаренко И. В., Скробонская Н.А. Неотложная эндокринология. – М.: Медицина, 1982, – 208 с.
- Балаболкин М.И., Лукьянчиков В. С. Клиника и терапия критических состояний в эндокринологии. – Киев: Здоровье, 1982, – 152 с.
- Курек, В. В. Руководство по неотложным состояниям у детей / В. В. Курек, А. Е. Кулагин. 2-е изд. Москва: Мед. лит., 2012, — 464 с.
- Сумин, С. А. Анестезиология, реаниматология, интенсивная терапия: учеб. для студентов учреждений высшего профессионального образования / С. А. Сумин, И. И. Долгина. Москва: Медицинское информационное агентство, 2015, — 496 с.
- Крылов, В. В. Нейрореаниматология. Практическое руководство / В. В. Крылов, С. С. Петриков. Москва: ГЭОТАР-Медиа, 2010, — 176 с.