Гемолитическая анемия — что это такое, клинические рекомендации и способы лечения
Гемолитическая анемия (ГА) – это ряд редких, но поддающихся диагностике и лечению болезней крови, во время которых начинается усиленное разрушение эритроцитов. ГА, которые обусловлены внутрисосудистой деструкцией, появляются в результате действия токсинов, сильных ожогов, заражении крови, переливании неподходящей по группе и резусу крови. Влияют и иммунопатологические процессы.
ГА со внесосудистой (внутриклеточной) деструкцией, обладает наследственной природой. Разрушение эритроцитов проходит чаще в макрофагах селезенки, реже в костном мозге, печенке и лимфоузлах. Вероятно трио: анемия, воспаление селезенки и желтуха. ГА делятся на эритроцитопатии, эритроцитоферментопатии и гемоглобинопатии.
Немного про эритроциты
Эритроциты, или красные кровяные тельца – это клетки крови, главная функция которых заключается в транспортировке к органам и тканям кислорода.
- Формируются эритроциты в красном костном мозге, откуда зрелые формы их выходят в кровоток и циркулируют по организму. Продолжительность жизни эритроцитов равна 100-120 дням. Каждый день часть их, составляющая примерно 1%, погибает и замещается таким же количеством новых клеток.
- Если продолжительность жизни красных кровяных телец сокращается, в периферической крови или в селезенке их разрушается больше, нежели успевает созревать в костном мозге – равновесие нарушается. Организм реагирует на снижение содержания эритроцитов в крови усиленным синтезом их в костном мозге, активность последнего существенно – в 6-8 раз – возрастает.
В результате в крови определяется повышенное число молодых клеток-предшественников эритроцитов – ретикулоцитов. Разрушение эритроцитов с выделением гемоглобина в плазму крови называют гемолизом.
Железорефрактерная анемия
Железорефрактерная (sideroblastnaya, sideroahristicheskaya) анемия возникает из-нарушений впитывается железа, возникающего при наследственных патологиях, системных болезнях, нарушениях обмена веществ, хронических отравлениях, злокачественных опухолях.
При этом заболевании содержание сывороточного железа в крови достигает 225—260 мкмоль/л. Избыток откладывается в сидеробластах и сидероцитах – клетках спинного мозга, количество которых может доходить до 70%. В органах формируются образования – гемосидерозы, состоящие из железистых соединений.
Неправильный обмен железа мешает выработке эритроцитов, концентрация которых падает до 1,0 •1012 /л., а гемоглобин может составлять менее 30 г/л. Снижается и цветовой показатель
Количество ретикулоцитов увеличивается. В крови обнаруживаются макроциты – крупные незрелые эритроциты, неполноценные и уродливые кровяные тельца.
Причины возникновения
Современная наука не предусматривает деление гемолитической анемии в зависимости от места разрушения эритроцитов. В большей степени уделяя внимание этиологии и патогенезу заболевания и, исходя из этих принципов, болезнь делят на 2 основных класса:
- Приобретенные формы ГА, которые классифицируют по фактору, разрушающему эритроциты и вызывающему эту анемию (антитела, гемолитические яды, механическое повреждение).
- Наследственные гемолитические анемии — классифицируются по принципу локализации генетического дефекта красных кровяных телец, из-за которого эритроциты становятся неполноценными, функционально неустойчивыми и не способными жить положенное для них время. В числе наследственных ГА значатся: мембранопатии (микросфероцитоз, овалоцитоз) дефекты ферментов (дефицит Г-6-ФДС), гемоглобинопатии (серповидно-клеточная анемия, талассемия).
Большое количество всех ГА попадает на приобретенные формы, но и среди них существует ряд вариантов, которые, в свою очередь, тоже имеют разновидности, обусловленные отдельными причинами возникновения:
- Развитие гемолитической анемии может запустить дефицит витамина Е;
- ГА развивается по причине соматических мутаций, изменяющих мембранную структуру красных кровяных телец (пароксизмальная холодовая ночная гемоглобинурия);
- Развитие болезни обусловлено влиянием антиэритроцитарных антител, выработанных на собственные антигенные структуры эритроцитов (аутоиммунные – аутоиммунная гемолитическая анемия) или изоантител, попавших в кровь извне (изоиммунная – гемолитическая болезнь новорожденных);
- Негативное влияние на мембранные структуры нередко оказывают различные химические вещества, чужеродные для человеческого организма (органические кислоты, гемолитические яды, соли тяжелых металлов и др.);
- К повреждению мембраны красных клеток крови может привести механическое воздействие искусственных сердечных клапанов или травмирование эритроцитов в капиллярных сосудах стоп при ходьбе и беге (маршевая гемоглобинурия);
- Такой паразит, как малярийный плазмодий, проникающий в кровь человека при укусе комара (самки) рода Anopheles (малярийный комар), опасен в плане возникновения гемолитической анемии, как симптома «болотной лихорадки».
Самой распространенной формой среди приобретенных ГА является аутоиммунная гемолитическая анемия (АИГА).
Причины
Причины возникновения заболевания изучены недостаточно. На сегодняшний день известно, что примерно 50% случаев т-АИГА являются идиопатическими (развиваются спонтанно). Тогда как х-АИГА ассоциированы с другими заболеваниями или возникают с ними одновременно: аутоиммунными, онкологическими, инфекционными (системная красная волчанка, лимфолейкоз, неходжкинская лимфома, вирус Эпштейна — Барр, цитомегаловирус, микоплазменная пневмония, гепатит, ВИЧ). Играть роль в развитии АИГА может и прием определенных лекарств, например, препаратов пенициллинового ряда (лекарственно индуцированная АИГА).
Классификация
Все гемолитические анемии классифицируются по такому принципу.
Приобретенные формы – развиваются под определенным влиянием каких-либо внешних факторов, которые оказывают разрушающее воздействие на эритроциты.
- Аутоиммунная гемолитическая анемия;
- Анемии, вызванные механическими эритроцитарными повреждениями или провоцирующим паразитическим, токсическим воздействием веществ.
Наследственные или врожденные формы – являются результатом воздействия на жизнедеятельность эритроцитов генетически детерминированных отклонений.
- Мембранопатии;
- Гемоглобинопатии (серповидно-клеточная анемия, талассемия и пр.);
- Эритроцитопатии (анемия Минковского-Шоффара);
- Ферментопатии.
Гипопластическая анемия
Это тип анемии вызывают инфекции, наследственные патологии, отравления промышленными ядами, истощение костного мозга, болезни иммунной и эндокринной систем, облучение.
Такая форма малокровия вызвана слабостью кроветворения. Элементы крови имеют нормальную форму и размер, но их количество меньше нормы. Возникает панцитопения – состояние, вызванное гибелью клеток, из которых должны формироваться эритроциты. Плохой прогностический признак – снижение количества нейтрофилов ниже 0,5 • 109/л.
Количество тромбоцитов тоже уменьшено, поэтому кровь плохо сворачивается. В анализах обнаруживается ускорение СОЭ, увеличение концентрации сывороточного железа, билирубина.
В клеточном содержимом костного мозга наблюдается опустошение, вызванное угнетением кровяных клеток.
Симптомы
Гемолитические анемии выражено проявляются в период кризисов. При вялотекущих процессах симптомы смазаны. Определить конкретный вид патологии можно только при помощи дополнительной диагностики.
К основным симптомам относятся:
| Синдром анемии | проявляется в бледности кожи, слизистых. Сопровождается симптомами нехватки кислорода в виде одышки, головокружения, слабости, усиленного сердцебиения. |
| Синдром желтухи | возрастание концентрации билирубина как продукта распада эритроцитов, выражается желтизной кожных покровов, изменением цвета мочи. |
| Гепатоспленомегалия | увеличение селезенки происходит за счет интенсивного гемолиза, может достигать значительных размеров. Печень менее подвержена изменениям. Но в некоторых случаях наблюдается и ее увеличение, сопровождающееся тяжестью в подреберье. |
Гемолитическая анемия может проявляться дополнительными симптомами в виде:
- болей в животе;
- послабления стула;
- болезненности костей;
- повышенной температуры;
- болей в груди и области почек.
Даже если есть только 2 или 3 из перечисленных симптомов, то это должно послужить поводом для врачебного обследования. Ведь токсичный билирубин при длительном воздействии на ткани и органы может нарушить их функции.
Показания к сдаче анализа на анемию
Содержание статьи
Лабораторное исследование рекомендуется при следующих симптомах:
- слабости, быстрой утомляемости, бессоннице, головной боли;
- бледности или желтушности кожи и слизистых;
- потемнении мочи и осветлении кала;
- боли в правом подреберье, вызванной поражением печени;
- учащении пульса более 90 уд/мин в сочетании с головокружениями и болями в области сердца;
- онемении пальцев,
- ощущении зябкости;
- изменении цвета языка на ярко-малиновый;
- шуме в ушах.
➡ Подробнее про изменения, вызываемые анемией и симптомы болезни, читайте на странице:
Клинические формы
В клиническом проявлении можно выделить несколько распространенных форм гемолитической анемии:
- Аутоиммунная анемия. Это приобретенное заболевание, сопровождается обширным поражением клеток крови. Основная причина патологии – формирование антител в эритроцитах, которые провоцируют гемолиз. Аутоиммунные гемолитические анемии наблюдаются, если клетки иммунитета воспринимают красные кровяные тельца организма, как чужеродных агентов и стремятся их истребить. Прогноз такого заболевания неблагоприятный, требуется переливание крови или пересадка костного мозга.
- Анемия Минковского-Шоффара (наследственный микросфероцитоз) характеризуется аномальной проницаемостью эритроцитной мембраны, через которую проходят ионы натрия. Заболевание имеет аутосомно-доминантный наследственный характер. Развитие волнообразное: чередование стабильных периодов и гемолитических кризов. Основные признаки: уменьшение осмотической сопротивляемости эритроцитов, преобладание измененных эритроцитов – микросфероцитов, ретикулоцитоз. При сложном течении болезни необходимо хирургическое вмешательство (удаление селезенки).
- Талассемия. Если лечащий врач определяет врожденное заболевание крови талассемия, это следствие нарушенного продуцирования гемоглобина в химическом составе крови. Анемия при отсутствии своевременной терапии только прогрессирует, симптомы нарастают, превращают пациента в инвалида. Такая болезнь по происхождению является врожденной, требует сдачи комплекса анализов, подробного обследования клинического больного, лечения для поддержания периода ремиссии.
- Порфирии относятся к наследственной форме заболевания и обусловлены нарушением формирования порфиринов – составляющих гемоглобина. Первый признак – гипохромия, постепенно проявляется отложение железа, изменяется форма эритроцитов, в костном мозге появляются сидеробласты. Порфирии могут иметь и приобретенный характер при токсическом отравлении. Лечение осуществляется введением глюкозы и гематита.
- Серповидно-клеточная анемия является наиболее распространенным вариантом гемоглобинопатии. Характерный признак: эритроциты принимают серповидную форму, что приводит к застреванию их в капиллярах, вызывающему тромбоз. Гемолитические кризы сопровождаются выделением мочи черного цвета со следами крови, значительным снижением гемоглобина в крови, лихорадкой. В костном мозге обнаруживается большое содержание эритрокариоцитов. При лечении больному вводится повышенное количество жидкости, проводится оксигенотерапия и назначаются антибиотики.
Публикации в СМИ
Гемолитические анемии — большая группа анемий, характеризующихся снижением средней продолжительности жизни эритроцитов (в норме 120 дней). Гемолиз (разрушение эритроцита) может быть внесосудистым (в селезёнке, печени или костном мозге) и внутрисосудистым. Общие признаки — выраженная интоксикация с ознобом и лихорадкой, боли в пояснице и животе, возможен шок в результате нарушения микроциркуляции, желтуха, спленомегалия, гемоглобинурия.
Этиология. Гемолитические анемии возникают при дефектах эритроцитов (внутриклеточные факторы) либо под воздействием внешних по отношению к эритроцитам причин (внеклеточные факторы). Обычно внутриклеточные факторы — наследуемые, а внеклеточные — приобретённые.
• Внеклеточные факторы. Микроокружение эритроцитов представлено плазмой и эндотелием сосудов. Присутствие в плазме токсических веществ или инфекционных агентов вызывает изменения стенки эритроцита, что приводит к: (1) выработке аутоантител к изменённому эритроциту (классический пример — аутоиммунная гемолитическая анемия), (2) непосредственному разрушению эритроцита •• Изоиммунные гемолитические анемии наблюдают при эритробластозе плода; сюда также можно отнести гемолитические трансфузионные реакции •• Дефекты эндотелия сосудов (микроангиопатии) также способны повреждать эритроциты — анемия гемолитическая микроангиопатическая. У детей может протекать остро в виде гемолитико-уремического синдрома •• Гемоглобинурия пароксизмальная холодовая •• Назначение некоторых ЛС (например, сульфаниламидов, противомалярийных препаратов) приводит к гемолитическому кризу.
• Внутриклеточные факторы. Внутриклеточные дефекты включают аномалии мембран эритроцитов, Hb или ферментов. Эти дефекты наследуемы (исключая пароксизмальную ночную гемоглобинурию) •• Дефекты мембран ••• Сфероцитоз наследуемый ••• Эллиптоцитоз наследуемый ••• Гемоглобинурия пароксизмальная ночная •• Гемоглобинопатии (например, серповидноклеточная анемия). Известно более 300 заболеваний, обусловленных точечными мутациями генов глобинов. Дефект молекулы глобина способствует нарушению его полимеризации. Изменяются мембрана, форма эритроцита, увеличивается подверженность гемолизу •• Энзимопатии.
Некоторые гемолитические анемии, обусловленные недостаточностью ферментов
• Анемия вследствие недостаточности глюкозо-6-фосфатдегидрогеназы (Г-6-ФД, см. также приложение к этой статье). Клиническая картина: острые эпизоды гемолитической анемии, обычно провоцируемые ЛС, инфекциями (также при желтухе новорождённых и фавизме). Лечение • Заместительная терапия (гемотрансфузии) • Спленэктомия при недостаточности Г-6-ФД бесполезна • Пациенты с вариантами недостаточности Г-6-ФД, связанными с острыми гемолитическими кризами, должны избегать приёма ЛС, вызывающих гемолиз. МКБ-10 D55.0 Анемия вследствие недостаточности Г-6-ФД.
• Анемия вследствие недостаточности пируват киназы. Недостаточность пируват киназы — вторая по частоте (после недостаточности Г-6-ФД) наследуемая энзимопатия эритроцитов. Пируват киназа катализирует конечный этап гликолиза; последствие её недостаточности — неадекватная продукция аденозинтрифосфорной кислоты (АТФ), что негативно отражается на функциях эритроцитов, в т.ч. на работе Na+-K+-АТФазы — дефектные клетки теряют К+. Особенно интенсивному разрушению подвергаются ретикулоциты (преимущественно в селезёнке). Клиническая картина • Возможны проявления гемолиза различной степени тяжести; у новорождённых — желтуха, хронический гемолиз, спленомегалия • Симптомы недостаточности пируват киназы идентичны таковым при прочих хронических гемолитических анемиях • Из-за избирательного разрушения ретикулоцитов их количество в периферической крови может не отражать тяжести анемии. Лечение: эффективна спленэктомия. МКБ-10 D55.2 Анемия вследствие нарушений гликолитических ферментов.
• Гемолитическая анемия развивается также при болезни Норума, а также вследствие недостаточности эритроцитарной формы аденилат киназы (*103000, КФ 2.7.4.3, ген АК1, 9q34.1, r), аденозинтрифосфатазы (*102800, АТФаза, КФ 3.6.1.3, r, также Â), d-аминолевулинат дегидратазы (*125270, порфобилиноген синтетаза, КФ 4.2.1.24, 9q34, ген ALAD, не менее 7 мутантных аллелей, наследуемых как r, так и Â), гексокиназы 1 (КФ 2.7.1.1, *142600, локус 10q22, ген HK1, r), g-глутамилцистеин синтетазы (*230450, КФ 6.3.2.2, r], глутатион пероксидазы 1 (КФ 1.11.1.9, *138320, GPX1, 3q11–q12, r), глутатион редуктазы (*138300, КФ 1.6.4.2, 8p21.1, ген GSR, r), глюкозо-6-фосфат изомеразы (*172400, КФ 5.3.1.9, 19q13.1, ген GPI, Â, r), 2,3-дифосфоглицерат мутазы (222800, КФ 5.4.2.4, 7q31–q34, ген BPGM, r), енолазы (*172430, КФ 4.2.1.11, ген ENO1), копропорфириноген оксидазы (*121300, КФ 1.3.3.3, 3q12, ген CPO, Â), пиримидин нуклеотидазы (*266120, КФ 3.1.3.5, ген P5N, r), триозофосфат изомеразы (*190450, КФ 5.3.1.1, 12p13, ген TPI1), феррохелатазы (*177000, КФ 4.99.1.1, 18q21.3, ген FECH, Â, r), фосфоглицерат киназы (*311800, КФ 2.7.2.3, À [Xq13, ген PGKА]; также Â [хр. 19, ген PGKВ]), 6-фосфоглюконолактоназы (*172150, КФ 3.1.1.31), фосфофруктокиназы (*171860, КФ 2.7.1.11, 21q22.3, ген PFKL). Лечение индивидуальное в зависимости от вида гемолитической анемии (например, спленэктомия или заместительная терапия препаратами железа).
МКБ-10 • D55 Анемия вследствие ферментных нарушений • D56 Талассемия • D57 Серповидноклеточные нарушения • D58 Другие наследственные гемолитические анемии • D59 Приобретённая гемолитическая анемия
ПРИЛОЖЕНИЯ
Глюкозо-6-фосфат дегидрогеназа (Г-6-ФД, КФ 1.1.1.49, *305900, Xq28) важна для поддержания внутриклеточного содержания восстановленных нуклеотидов; наследуемая недостаточность фермента (À, крайний полиморфизм, более трёхсот аллельных вариантов) приводит к развитию анемий, фавизму, хронической гранулематозной болезни. Различают варианты фермента: вариант А и средиземноморский • Вариант А встречают у афроамериканцев (быстро деградирующий изофермент, время полужизни — 13 дней) • Средиземноморский вариант обнаруживают в основном у греков и итальянцев (крайняя нестабильность фермента, время полужизни — несколько часов), фактически активность изофермента отсутствует • При варианте А или средиземноморском варианте недостаточности Г-6-ФД приём ЛС, проявляющих окислительные свойства (сульфаниламиды, салицилаты, фенацетин), через 1–3 дня инкубационного периода вызывает острейший гемолитический криз. Последующее течение заболевания различно для двух вариантов фермента •• Вариант А. Происходит гемолиз предсуществовавшей эритроцитарной популяции. Гемолитический криз разрешается при образовании в костном мозге новых популяций эритроцитов с высокой активностью Г-6-ФД •• Средиземноморский вариант. Гемолиз приводит к разрушению почти всех эритроцитов. Показана трансфузия вплоть до полного выведения ЛС из организма.
Фавизм (примахиновая анемия) — острое состояние, возникающее при употреблении в пищу некоторых видов бобовых (например, конских бобов Vicia fava), в результате ингаляции пыльцы их цветов, а также после приёма некоторых ЛС (примахин, сульфаниламиды, салицилаты, нитрофураны, производные витамина К и др.). Встречается повсеместно, но чаще в районах, эндемичных по малярии. Возможен у части лиц с наследственной недостаточностью Г-6-ФД (305900, ген G6PD, Xq28). Клиническая картина: высокая температура тела, головная боль, боли в животе, гемолитическая анемия, эозинофилия, желтуха, диарея, рвота, упадок сил и кома. Лечение поддерживающее • гемотрансфузии • фолиевая кислота • поддержание адекватного диуреза • алкалинизация мочи. МКБ-10. D55.0 Анемия вследствие недостаточности глюкозо-6-фосфатдегидрогеназы. Фавизм.
Гемоглобинурия пароксизмальная ночная — хроническое заболевание с эпизодами гемолитической анемии и гемоглобинурией (преимущественно по ночам). Характерны желтушность кожи или её бронзовая окраска, умеренное увеличение селезёнки, иногда — печени, макроцитоз, анизоцитоз. Наблюдают редко (2/1 млн населения). Предрасположенность к развитию заболеванию (*311770, Xq22.1, ген PIGA, À). Диагностика: эпизоды утренней чёрной мочи, при добавлении столового сахара к крови больного происходит гемолиз. Лечение. ГК (например, преднизолон 20–40 мг/сут) вызывают стойкую ремиссию у 50% пациентов. Не рекомендуют переливать плазму, но отмытую эритроцитарную массу можно переливать во время кризов. Гепарин следует применять с осторожностью, т.к. возможно усиление гемолиза. Препараты железа внутрь. Синонимы: синдром Маркиафавы–Микели, болезнь Маркиафавы–Микели. МКБ-10. D59.5 Пароксизмальная ночная гемоглобинурия. Холодовая — редкое заболевание, характеризующееся возникновением гемолиза после холодового воздействия (атмосферный воздух, холодная вода). Обычно возникает после перенесённой вирусной инфекции. Гемолиз индуцируется фиксированными на эритроцитах гемолизинами Доната–Ландштайнера. Течение может быть острым, прогрессирующим или рецидивирующим. Синонимы: анемия гемолитическая Доната–Ландштайнера, синдром Дресслера, синдром Гарли. МКБ-10. D59.6 Гемоглобинурия вследствие гемолиза, вызванного другими внешними причинами.
Стоматоцитоз • I (#185020, 9q34.1, ген EPB72 [133090], Â), мутация гена стоматина (внутренний белок мембран эритроцитов). Клинически: гемолитическая анемия, стоматоцитоз. Лабораторно: укорочение времени циркуляции эритроцитов, их увеличенная осмотическая резистентность, увеличение содержания внутриклеточного содержания ионов натрия • Стоматоцитоз II (*185010, Â). Клинически: гемолитическая анемия, стоматоцитоз, холелитиаз, периодическая желтуха. Лабораторно: уменьшенная осмотическая резистентность эритроцитов, увеличение внутриклеточного натрия • Стоматоцитоз холодочувствительный (185020, Â). Клинически: гемолитическая анемия, стоматоцитоз. Лабораторно: Усиление аутогемолиза и увеличение осмотической резистентности эритроцитов при 5 °C, холодовой гемолиз, предотвращаемый уменьшением pH или увеличением содержания АТФ.
Недостаточность альдолазы. Фруктозо-1,6-дифосфат альдолаза (триозофосфатлиаза, КФ 4.1.2.13, 3 изофермента: альдолазы 1, 2 и 3, или А, B и C) — гликолитический фермент, катализирующий обратимое превращение фруктозо-1,6-дифосфата в глицеральдегид 3-фосфат и дигидроксиацетон фосфат. Альдолаза A экспрессируется в тканях плода и в скелетных мышцах (5% от всего мышечного белка), альдолаза В — в печени, почках, кишечнике, альдолазы A и C — в нервной ткани. Известны наследственные заболевания, развивающиеся вследствие недостаточности разных альдолаз. Альдолаза А (103850, 16q22–q24, ген ALDOА, r). При недостаточности фермента развивается врождённая несфероцитарная гемолитическая анемия (желтуха, спленомегалия, холелитиаз, возможны низкорослость, задержка умственного развития и полового созревания). Альдолаза В (229600, 9q22, ген ALDOВ, r). При мутациях гена развивается врождённая непереносимость фруктозы (фруктоземия). Клинически: вялость сосания, задержка роста и развития, гипогликемия, метаболический ацидоз, рвота, гепатомегалия, цирроз печени, желудочно-кишечные кровотечения, судорожные припадки, проксимальный канальцевый ацидоз. Лабораторно: фруктоземия, гипербилирубинемия, гиперурикемия, глюкозурия, гипофосфатемия и фосфатурия, высокие значения pH мочи. МКБ-10. D55.2 Анемия вследствие нарушений гликолитических ферментов.
Диагностика
В диагностике гемолитических анемий применяют общий клинический анализ крови (обнаруживается анемия и изменения размеров и формы эритроцитов), биохимический анализ крови (в том числе сывороточный билирубин, АлТ, ЛДГ), сывороточный гаптоглобин, гемосидерин и гемоглобин мочи. Для подтверждения диагноза могут применять пункцию костного мозга (в биоптате определяются активные процессы эритропоэза).
Наиболее характерным для активного интраваскулярного гемолиза является сфероцитоз эритроцитов (при трансфузионных реакциях, наследственном сфероцитозе, при гемолитической анемии с тепловыми антителами). Могут наблюдаться также шистоцитоз (при интраваскулярном протезировании, микроангиопатиях), серповидные эритроциты (при серповидноклеточной анемии), мишеневидные эритроциты (при патологиях печени, гемоглобинопатиях), ядросодержащие эритроциты и базофилия (при большой бета-талласемии).
Тельца Гейнца обнаруживаются при нестабильном гемоглобине, активации перекисного окисления, акантоциты – при анемии со шпоровидными эритроцитами, агглютинированные клетки – при болезни холодовых агглютининов.
Диагностические мероприятия
Все начинается с детального сбора жалоб и анамнеза: что именно беспокоит когда началось, периоды обострения и ремиссии, историю болезни за жизнь и много другого
С целью дифференциальной диагностики врач направляет пациента на анализы:
- Общий анализ крови с развернутой формулой, определением ретикулоцитов. Самый первый и главный показатель крови, что дает понять о наличии анемии и ее вида.
- Биохимия. Оценивается уровень лактатдегидрогеназы, билирубин и гаптоглобин в крови;
- Анализ мочи, на наличие уробилиногена, гемоглобинурия;
- Периферический мазок крови. Капля крови детально рассматривается под микроскопом и оценивают качество клеток;
- Тесты Кумбса на антитела к эритроцитам, которые атакуют свои клетки.
С целью проверки эритропоэза проводится аспирация костного мозга, и детально рассматриваются процесс образования эритроцитов. Также проводят УЗИ и КТ диагностику печени и селезенки.
Лечение гемолитической анемии
При развитти гемолитической анемии эффективное лечение намного сложнее, чем любых других ее видов. Это связано с тем, что повлиять на механизм запуска гемолиза не всегда возможно. Общий план лечебных мероприятий может включать в себя:
- Гемотрансфузии отмытых эритроцитов. Показано при снижении показателей красной крови до критических цифр;
- Применение препаратов фолиевой кислоты и витамина В12;
- Трансфузии свежезамороженной плазмы и человеческого иммуноглобулина;
- Введение глюкокортикоидных гормонов (дексаметазон, преднизолон, метилпреднизолон, кортинеф);
- Применение цитостатиков. Показано исключительно при аутоиммунной гемолитической анемии;
- Профилактика инфекционных осложнений и обострений имеющейся хронической патологии;
- Оперативное лечение в виде спленэктомии (удаления селезенки). Метод обеспечивает относительно неплохой прогноз на выздоровление. Не эффективен при анемии Минковского-Шоффара и других типах наследственного гемолиза.
Любая гемолитическая анемия, борьба с которой начата несвоевременно – сложная проблема. Недопустимо пытаться справиться с ней самостоятельно. Ее лечение должно быть комплексным и назначается исключительно квалифицированным специалистом на основании тщательного обследования пациента.
Показатели крови, измеряемые при анемии
| показатель | Норма |
| гемоглобин (Hb) | мужчины – 130-170 г/л женщины вне беременности 120-150 г/л; беременные < 110 г/л |
| эритроциты | мужчины – 3.9–5,5•1012 /л. женщины 3,9–4,7•1012 /л |
| SOE | мужчины 1-10 мм/ч женщины 2-15 мм/час |
| средний объем эритроцитов (MCV) | 80-97 в |
| среднее кол-во Hb в единичном эритроците (МСН) | 27,-34 пикограмм |
| Средний показатель Hb в эритроцитах МСНС | 315-360 г/л |
| retikulotsitı | 5-15‰ |
| гематокрит | женщины вне беременности – 0,36 – 0,48 (36-48%) |
| цветной показатель | 0,8– 1,1 |
| сывороточное железо | 9,0 – 31,3 мкмоль / л |
| содержание железа в транферрине | 15-50% |
| gaptoglobin | 0,3-2,0 г/л |
| билирубин | 5,2-20,0 мкмоль / л |
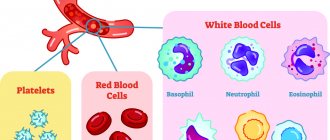
| лейкоциты | общее кол-во 4 -9×109/л , |
| сегментоядерные 47-70% | |
| палочкоядерные 1- 6% лимфоциты: 19-37% | |
| эозинофилы: 0,5-5% | |
| monotsitы: 3-11% | |
| базофилы: 0-1% |
При подозрении на анемию могут назначить не все указанные анализы, а только их часть. Методы лабораторной диагностики определяет врач на основании жалоб пациента и имеющихся симптомов.
Приобретенная гемолитическая анемия
Основной группой препаратов, успешно применяемых в лечении приобретенного малокровия, являются глюкокортикоиды (преднизолон), которые способны полностью блокировать процесс гемолиза. Но лечение такими гормонами является довольно длительным. Для полной его эффективности требуется безошибочно рассчитанная дозировка препарата. При неэффективности стероидных гормонов применяются цитостатики.
Если же причину развития гемолитической анемии выявить не удается, то врачи приступают к симптоматическому лечению. Обычно оно заключается в переливании эритроцитарными взвеси пациенту. Особо эффективен этот метод при низком показателе гемоглобина (менее 50) и в периоды гемолитического прогрессирования.
Степени анемии
| Степень | Показатель гемоглобина г/л |
| легкая | 90-110 |
| средняя | 70-100 |
| тяжелая | 70 г/л |
Если при лёгкой степени все остальные лабораторные показатели могут быть в норме, то при средней и тяжелой изменяются и другие параметры крови. Выраженная анемия требует выявления ее причин и типа, поэтому больным назначают комплексное обследование.
Врожденная или наследственная анемия
Обычно медикаментозное лечение такой анемии дает только временные улучшения общего состояния больного, но рецидивы гемолитических кризов, к сожалению, не предупреждает. Здесь более эффективным будет оперативное вмешательство.
Оно подразумевает проведение спленэктомии – удаление селезенки. Данная операция показала 100%-ную эффективность, пациенты практически полностью излечиваются, хотя патологические свойства эритроцитов и сохраняются. Обычно показанием к операции являются приступы почечных колик, инфаркты селезенки, резкая форма анемии или часто повторяющиеся кризы.
В6 и В12 – дефицитные анемии
Причинами малокровия, вызванного недостатком витаминов группы В, чаще всего являются неправильное питание, болезни ЖКТ, паразиты и беременность.
Анемия этого типа может быть следствием хронического отравления организма при работе во вредных условиях, приёме некоторых лекарств и алкоголизме.
В крови обнаруживают гигантские эритроциты и нейтрофилы. Выявляются красные тельца овальной и грушевидной формы. Количество лейкоцитов снижено, а эозинофилы могут отсутствовать. Увеличен показатель желчных пигментов в крови, присутствуют они и моче.