Классификация
По этиологии выделяют 2 основных вида гиперурикемии:
- Первичный
– возникает вследствие генетически детерминированного дефекта ферментов, участвующих в метаболизме мочевой кислоты. - Вторичный
– развивается на фоне некоторых заболеваний, действия токсинов, лекарственных препаратов и т.д.
По патогенезу различают 3 типа гиперурикемии:
- Метаболический (гиперпродуктивный
) – связан с усилением образования мочевой кислоты. - Почечный (гипоэкскреторный
) – обусловлен замедлением выделения мочевой кислоты из организма с мочой. - Смешанный.
По клиническим проявлениям выделяют:
- бессимптомную гиперурикемию;
- острый/интермиттирующий артрит;
- межприступный период;
- хроническую тофусную подагру.
Симптомы подагры
С греческого языка подагра переводится как «нога в капкане», так как заболевшего преимущественно беспокоит интенсивная боль в первом плюснефаланговом суставе стопы, колене или голеностопе. Также возможно вовлечение кисти по типу олиго или полиартрита (воспаление двух или многих суставов). При этом сустав становится отечным, кожа над ним приобретает красный оттенок, начинает лосниться. Такая форма заболевания называется острым подагрическим артритом.
Первым клиническим проявлениям патологии может предшествовать длительный бессимптомный период гиперурикемии, когда нарушения выявляются лишь при лабораторном исследовании крови.
Первые приступы боли возникают внезапно, преимущественно ранним утром или ночью, склонны нарастать в первый день и полностью проходят за несколько часов или в течение суток. Во время обострения подагры могут также присутствовать признаки интоксикации – повышение температуры тела, озноб, слабость. После стихания воспаления подагрический артрит возникает вновь, как правило, в срок от полугода до двух лет. По мере прогрессирования заболевания продолжительность периодов его бессимптомного течения сокращается, суставные боли возникают все чаще и переносятся тяжелее.
При переходе в хроническую форму подагрический артрит сопровождается деформацией и ограничением движений в суставах, боль разной интенсивности приобретает постоянный характер. В дальнейшем отложения кристаллов мочевой кислоты становятся видимыми. Под кожей, чаще в области суставов, появляются тофусы – узелки белого или желтого цвета с крошковидным, творожистым содержимым. Над ними возможно образование язв, гнойных ран.
Гиперурикемия сопровождается частыми обострениями сопутствующих заболеваний – ишемической болезни, сахарного диабета, артериальной гипертензии, атеросклероза. В случае развития осложнений подагры присоединяются свойственные им симптомы. Для мочекаменной болезни это тянущая боль в пояснице, периодическое появление крови в моче, учащенное мочеиспускание в ночное время. При продолжительном течении хронической тофусной подагры суставной хрящ разрушается, ограничение подвижности сустава сохраняется вне периодов обострения, возможно полное заращение суставной щели с формированием анкилоза (полной неподвижности сустава). Последствием постоянного болевого синдрома может быть также депрессия.
Причины
Физиологические причины
У здоровых людей может встречаться кратковременное или незначительное повышение концентрации мочевой кислоты (МК) без каких-либо клинических симптомов. Наиболее часто гиперурикемия наблюдается при употреблении мясной пищи, так как мясные продукты богаты пуриновыми основаниями (аденин, гуанин), которые являются субстратом для синтеза МК. Также гиперурикемия встречается при обезвоживании, интенсивной физической нагрузке, приеме алкоголя.
Подагра
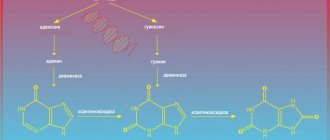
Данное ревматологическое заболевание можно считать клинической манифестацией гиперурикемии. Подагра развивается вследствие генетически обусловленного дефекта ферментов, регулирующих обмен МК. К таким дефектам относятся дефицит гипоксантин-гуанинфосфорибозилтрансферазы, повышение активности 5-фосфорибозил-1-синтетазы. Нарушение функциональной активности этих ферментов приводит к усилению синтеза МК.
В периферических тканях, особенно в суставных сумках, хрящах, происходит кристаллизация солей мочевой кислоты и их отложение. В результате появляются следующие симптомы: острая, интенсивная боль в суставах (чаще в I плюснефаланговом суставе), припухлость сустава с покраснением кожных покровов. Достаточно специфичным симптомом подагры считается образование узелков – тофусов, локализующихся в основном на ушных раковинах, задней поверхности локтевых суставов. Также подагра может развиться на фоне заболеваний, влияющих на пуриновый метаболизм.
Гиперурикемия
Гиперпродукция мочевой кислоты
При интенсивном разрушении клеток и их ядер происходит высвобождение нуклеотидов, из которых в последующем образуется большое количество МК, что приводит к возрастанию уровня МК. Наличие клинических симптомов возникшей гиперурикемии определяется степенью разрушения тканей. Усиленный катаболизм наблюдается при следующих заболеваниях и патологических состояниях:
- Миелопролиферативные и лимфопролиферативные заболевания (лейкозы, лимфомы).
- Синдром лизиса опухоли после курсов химиотерапии.
- Врожденные и приобретенные гемолитические анемии.
- Тяжелый генерализованный псориаз.
- Болезни накопления: болезнь Гоше, гликогенозы.
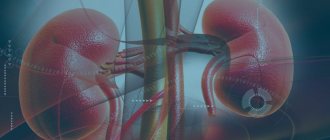
Медленное выведение мочевой кислоты
Примерно 2/3 от общего количества МК выводится с мочой. Поэтому любое нарушение выделительной функции почек вследствие их органического поражения может привести к гиперурикемии. То же нередко происходит при снижении эффективного объема крови, из-за чего нарушается кровоснабжение почек. Ниже приведены основные причины подавления клиренса МК:
- Гломерулонефрит.
- Интерстициальный нефрит.
- Хроническая почечная недостаточность.
- Массивное кровотечение.
- Застойная сердечная недостаточность.
- Отравление свинцом (свинцовая нефропатия).
- Прием тиазидных диуретиков.
Другие причины
- Эндокринные расстройства: гипопаратиреоз, гипотиреоз.
- Диабетический кетоацидоз.
- Лактатацидоз.
- Преэклампсия.
- Саркоидоз.
- Прием лекарственных препаратов: ацетилсалициловая кислота, цитотоксические препараты (циклоспорин, микофенолат натрия), противотуберкулезные ЛС (этамбутол, пиразинамид), никотиновая кислота.
Общие клинические рекомендации пациентам с подагрическим артритом
Всем больным, страдающим подагрой, рекомендуется:
- соблюдать диету, вести подвижный образ жизни;
- выполнять все назначения врача, в том числе принимать назначенные уратснижающие лекарства;
- следить за своим весом;
- лечить сопутствующие заболевания: сахарный диабет, ожирение, стенокардию, высокое АД, хронические заболевания почек.
Профилактика подагры
Подагра чаще всего связана с наследственными особенностями обмена. Не есть также факторы, предрасполагающие к развитию этого заболевания. Если устранить их влияние, то, даже имея отягощенную наследственность, можно значительно снизить риск развития заболевания. Для этого нужно выполнять следующие рекомендации:
- не переедать, снизить калорийность суточного рациона, не употреблять субпродуктов, красного мяса, алкоголя, бросить курить;
- избавиться от избыточного веса;
- прием любых лекарств согласовывать с врачом – некоторые из них повышают концентрацию мочевой кислоты (диуретики, никотинка, ацетилсалициловая кислота и др.);
- регулярно лечить хронические заболевания: сахарный диабет, ожирения, почечные и сердечно-сосудистые заболевания;
- мужчинам после 40 лет, а женщинам по 50 периодически проверять содержание мочевой кислоты в крови.
Диагностика
При обнаружении гиперурикемии необходимо обратиться к врачу-терапевту для выяснения причины ее возникновения. На приеме уточняется наличие симптомов, характерных для данного состояния. Внимательно осматриваются беспокоящие больного суставы на предмет отека или покраснения. Выясняется, имеются ли у пациента какие-либо хронические заболевания, состоит ли он на диспансерном учете, какие лекарственные средства принимает. Назначается дополнительное обследование, включающее:
- Анализы крови.
В период подагрического приступа с выраженными симптомами в общем анализе крови отмечается увеличение СОЭ, нейтрофильный лейкоцитоз. В биохимическом анализе, помимо гиперурикемии, обнаруживаются воспалительные маркеры (увеличение С-реактивного белка, ферритина), у больных с почечной патологией выявляются повышение концентрации креатинина, мочевой кислоты. - Общий анализ мочи.
При микроскопическом исследовании осадка мочи находят большое количество кристаллов МК (уратов). У нефрологических пациентов при химическом анализе мочи могут обнаруживаться белок, эритроциты, изменение ее относительной плотности. - Исследование суставной жидкости.
Для получения синовиальной жидкости выполняют пункцию пораженного сустава. В нативном неокрашенном препарате методом поляризационной микроскопии выявляются игольчатой формы кристаллы моноурата натрия. Это «золотой стандарт» диагностики подагры. Эти кристаллы также можно обнаружить в содержимом тофусов. - Рентген суставов.
Рентгенологические изменения у больных подагрой появляются лишь через несколько лет от начала заболевания. Типичные рентгенологические признаки включают четко очерченные дефекты костной ткани в эпифизах костей стоп и кистей.
Диета при гиперурикемии
Подход к лечению подагрического артрита в клинике «Парамита»
В нашей клинике разработана уникальная методика лечения подагрического артрита. Применяются два противоположных подхода к выявлению и лечению этого заболевания. Прежде всего, проводится тщательное клиническое, лабораторное и инструментальное обследование пациента. После установления окончательного диагноза и сопутствующих заболеваний, назначается индивидуально подобранное комплексное лечение, включающее:
- современные западные методики, в том числе с применением новейших лекарственных препаратов; это позволяет устранить воспаление и боли при подагрической атаке и поддерживать нужный уровень мочевой кислоты в сыворотке крови в межприступный период;
- традиционные восточные методики, оказывающие регулирующее воздействие на организм в целом и на очаг воспаления; методики позволяют устранить боль уже после первого сеанса; после курса лечения пациент ощущает прилив сил и полное обновление.
Совмещаем проверенные техники востока и иновационные методы западной медицины
Подробнее о нашей уникальной методике лечения артритов
Проведенный курс лечения и правильно подобранная уратснижающая терапия позволяет пациенту надолго (в большинстве случаев до конца жизни) забыть о приступах подагры. Более подробную информацию о лечении в клинике вы сможете получить на нашем сайте.
Коррекция
Медикаментозное лечение
Чтобы скорректировать гиперурикемию, необходимо устранение этиологического фактора. Если в процессе сбора анамнеза выясняется, что больной принимает ЛС, вызывающее гиперурикемию, нужно рассмотреть вопрос либо о снижении дозировки, либо о замене препарата на альтернативный, но не имеющий такого побочного действия. Тактика лечения во многом определяется наличием клинических симптомов, а также их выраженностью.
- Диета.
Людям, страдающим подагрой, нужно обязательно отказаться от приема алкоголя и исключить из рациона питания высокопуриновые продукты (красное мясо, печень, копчености), так как они способны провоцировать усиление симптомов. - Колхициновые алкалоиды.
Основная группа препаратов для купирования острого подагрического приступа. Уменьшение симптомов наступает в течение 12 часов после первого приема. - НПВС.
Назначаются в дополнение к колхициновым алкалоидам с целью облегчения симптомов артрита. Предпочтение отдается ЛС с наиболее выраженным анальгетическим и противовоспалительным эффектом. - Глюкокортикостероиды.
Гормональные средства применяют для устранения симптомов в случае индивидуальной непереносимости колхицина и НПВС или при наличии у пациента строгих противопоказаний к их приему. - Урикодепрессоры.
Препараты данной группы снижают содержание МК за счет подавления активности фермента, участвующего в синтезе МК (ксантиноксидаза). Длительный прием способствует снижению частоты возникновения симптомов подагры, замедлению отложения кристаллов и формирования тофусов. - Селективные ингибиторы ксантиноксидазы.
Основное отличие от урикодепрессоров – более низкая частота возникновения нежелательных побочных реакций, таких как инфекции верхних и нижних дыхательных путей, гепатотоксичность, реакции гиперчувствительности. - Урикозурические ЛС.
Эти средства тормозят реабсорбцию МК в канальцах почек, тем самым увеличивая экскрецию МК. - Антиподагрические ЛС смешанного действия.
Также существуют комбинированные лекарственные препараты, одновременно действующие на 2 звена метаболизма МК. Они содержат урикодепрессивный компонент и урикозурическое средство. - Ощелачивающие препараты.
Для профилактики развития уратной нефропатии и отложения уратных камней основная уратснижающая терапия должна дополняться приемом ЛС для ощелачивания мочи – цитрат натрия, гидрокарбонат натрия.
Экспериментальная терапия
Продолжаются разработки и клинические исследования новых лекарственных средств для борьбы с гиперурикемией. Расбуриказа – препарат, содержащий рекомбинантную уриказу (фермент, разрушающий мочевую кислоту), показал высокую эффективность в лечении синдрома лизиса опухоли. Также данное ЛС отличается возможностью резорбции отложенных кристаллов моноурата натрия.
Перспективным является использование генно-инженерных биологических препаратов – антагониста рецепторов интерлейкина-1 (анакинра), полностью гуманизированных моноклональных антител к ИЛ-1-бета (канакинумаб), растворимого белка ИЛ-1 (рилонацепт). Их применение продемонстрировало достаточную эффективность в профилактике обострений симптомов хронического подагрического артрита.
Частые вопросы по заболеванию
Можно ли получить инвалидность?
При хроническом тофусном подагрическом артрите с нарушением функции суставов.
Какой врач лечит?
Ревматолог.
Какие прогнозы обычно дают врачи?
При правильном систематическом лечении под контролем врача прогноз благоприятный.
Подагрический артрит требует постоянного наблюдения ревматолога, проведения уратснижающей терапии, соблюдения диеты и всех рекомендаций врача. Если правильно лечиться, то можно навсегда забыть о подагрических атаках. Врачи клиники «Парамита» имеют большой опыт в лечении подагры. Обращайтесь!
Литература:
- Федорова А. А., Барскова В. Г., Якунина И. А., Насонова В. А. Кратковременное применение глюкокортикоидов у больных затяжным и хроническим подагрическим артритом. Ч. III. Частота развития нежелательных реакций // Научно-практическая ревматология. 2009; № 2. С. 38–42.
- Елисеев М. С. Подагра. В кн.: Российские клинические рекомендации. Ревматология / Под ред. Е. Л. Насонова. М.: ГЭОТАР-Медиа, 2021. С. 372–385.
- Rainer T. H., Cheng C. H., Janssens H. J., Man C. Y., Tam L. S., Choi Y. F. Oral prednisolone in the treatment of acute gout: a pragmatic, multicenter, double-blind, randomized trial // Ann Intern Med. 2016; 164 (7): 464–471.
- Reinders M., van Roon E., Jansen T., Delsing J., Griep E., Hoekstra M. et al. Efficacy and tolerability of urate-lowering drugs in gout: a randomised controlled trial of benzbromarone versus probenecid after failure of allopurinol // Ann Rheum Dis. 2009; 68: 51–56.
Темы
Артрит, Суставы, Боли, Лечение без операции Дата публикации: 25.01.2021 Дата обновления: 02.02.2021
Оценка читателей
Рейтинг: 4.4 / 5 (10)
Возможные последствия
Осложнений довольно много. Это:
- Подагра. Воспаление периферических суставов. Отсюда деформации хрящей, инвалидность. Без качественного лечения.
- Пиелонефрит.
- Почечная недостаточность.
- Нефролитиаз. Проще говоря — образование камней в парном органе выделительной системы.
Встречаются и летальные осложнения. Но исключительно редко. Обычно лечение подоспевает быстрее.
Гиперурикемия — сложное состояние. Коррекция нужна как можно скорее. Чтобы избежать опасных последствий.
Профилактика
Как говорят многие врачи, болезнь лучше предупредить, нежели лечить. Поэтому регулярное посещение врача, сдача анализов и соблюдение элементарных правил здорового питания помогут избежать негативных последствий гиперурикемии.
Не нужно провоцировать организм, нагружая его избытком алкоголя либо жирной пищи. Неправильный образ жизни может стать фактором, который запустит процесс развития гиперурикемии.