Опубликовано: 13.08.2021 10:52:00 Обновлено: 13.08.2021
Под гипогликемией понимают снижение уровня глюкозы в крови до критических значений. Это опасное состояние, которое приводит к нарушению работы головного мозга внутренних органов, а на тяжелой стадии – к непоправимым последствиям или летальному исходу из-за гипогликемической комы.
Симптомы этого состояния разнообразны и зависят от причины патологии и особенностей конкретного пациента. Своевременная диагностика и контроль концентрации сахара позволяют не допустить тяжелых осложнений и сохранить привычный уклад жизни.
Причины гликемии натощак
Одной из главных причин заболевания у взрослых являются инсулиномы. Это опухоли, которые могут возникнуть сами по себе либо являться частью эндокринного аденоматоза (опухоль поджелудочной железы).
Недуг может развиваться на фоне острых заболеваний печени, к которым относятся цирроз печени, гематома и другие.
Болезнь может начать развитие из-за изменения привычного образа жизни: повышение физических нагрузок, соблюдение всевозможных диет. Причиной может стать повышенный вес.
У детей причинами развития гликемии натощак могут быть врожденная недостаточность печени. Заболевание также могут провоцировать врожденные нарушения окисления жирных кислот и нарушений кетогенеза.
Трехкомпонентная терапия СД 2 типа
При неэффективности двухкомпонентной терапии в течение 2–3 месяцев предпринимают добавление еще одного, третьего гипогликемического препарата. Это может быть:
- пероральный препарат, принадлежащий к другому классу гипогликемических средств, нежели первые два компонента схемы лечения;
- инсулин;
- инъекционный эксенатид.
Препараты группы тиазолидиндионов не рекомендуются в качестве третьего средства схемы. Так, данные Американской ассоциации эндокринологов свидетельствуют о повышении риска инфаркта миокарда у пациентов, принимающих роксиглитазон. Поэтому его рекомендуют назначать только тем пациентам, которым не удается контролировать уровень глюкозы с помощью других препаратов.
У пациентов с высоким риском сердечно-сосудистых заболеваний снижение уровня HbА1c до 6 % или ниже может увеличить риск сердечно-сосудистой катастрофы. Так, наблюдение за группой из 44 628 пациентов, проведенное американскими учеными под руководством Даниэля Колайко (Danielle C. Colayco), показало, что у пациентов с уровнем HbA1c менее 6 % сердечно-сосудистые проблемы отмечались на 20 % чаще, чем у больных со средним уровнем HbA1c 6–8 %.
Опубликовано в журнале Diabetes Care, 2011 год
Эксперимент, проведенный исследовательской группой ACCORD (Action to Control Cardiovascular Risk in Diabetes), показал, что падение уровня HbAc1 ниже 6 % у пациентов группы риска привело к росту пятилетней смертности от инфаркта миокарда.
Данные исследователей под руководством Gerstein HC, публикация в журнале The new England journal of medicine, 2011 год
В отношении еще одного известного тиазолидиндиона — пиоглитазона — также появилась настораживающая информация о повышении риска развития рака мочевого пузыря на фоне приема. Американская ассоциация по контролю за лекарственными препаратами FDA не рекомендует назначать пиоглитазон пациентам с раком мочевого пузыря в анамнезе.
Агонисты ГПП1‑рецепторов имеют отличный от других гипогликемических препаратов механизм действия. Они имитируют эндогенный инкретиновый ГПП-1 и таким образом стимулируют глюкозозависимое высвобождение инсулина. Кроме того, агонисты ГПП1‑рецепторов способствуют снижению уровня глюкагона.
Сочетание эксенатида — самого известного препарата этой группы — с одним или двумя пероральными (например, метформином и/или препаратами сульфонилмочевины) привлекает своей простотой и высокой эффективностью.
Лечение гликемии натощак
Если вам поставлен диагноз «гликемия натощак», не следует паниковать. Начинать лечение можно, не выходя из дома. Для этого нужно принять 15 гр углевода или 120 гр фруктового несладкого сока. Это так называемая простая форма углевода. Она содержится в безалкогольных диетических напитках.
Если заболевание начинает прогрессировать в более тяжелую форму, рекомендуется увеличить дозу принимаемого углевода до 20 гр. Спустя некоторое время принять дополнительную дозу сложного углевода (20 гр): хлеб или сухое печенье.
Если заболевание привело к потере сознания больным, необходимо положить ему за щеку кусочек сахара, маленькую горсть меда или глюкозный гель. Если дома имеется препарат «Глюкагон», необходимо ввести его пострадавшему внутривенно. Также можно воспользоваться «Декстрозой». Этот препарат — более эффективный, помогает быстро повысить уровень глюкозы в крови и вернуть больного в сознание.
Метформин
Препаратом выбора для монотерапии, а также ведущим препаратом комбинированного лечения от сахарного диабета 2 типа является метформин. К его преимуществам относятся:
- эффективность;
- отсутствие увеличения веса;
- низкая вероятность гипогликемии;
- низкий уровень побочных эффектов;
- хорошая переносимость;
- невысокая стоимость.
Схема 1. Список гипогликемических препаратов, используемых при сахарном диабете 2 типа
Дозу метформина титруют в течение 1–2 месяцев, определяя наиболее эффективную методом подбора. Терапевтически активная дозировка составляет не менее 2000 мг метформина в сутки. Для снижения риска побочных эффектов со стороны желудочно-кишечного тракта препарат принимают во время или после еды несколько раз в день.
Метформин снижает риск развития деменции, ассоциированной с СД 2 типа. Это было доказано в масштабном исследовании 2013 года с участием 14 891 пациента, разделенных на четыре группы в зависимости от того, какой препарат они принимали. На протяжении всего эксперимента больным проводилась монотерапия метформином, препаратами сульфонилмочевины, тиазолидиндионами и инсулинами. В течение пяти лет после начала лечения метформином деменция была диагностирована у 1487 (9 %) больных. Это на 20 % ниже, чем в группе сульфонилмочевины и на 23 % ниже группы тиазолидиндионов (данные Colayco DC, et al., журнал Diabetes Carе, 2011 год).
Профилактика гликемии натощак
Если среди ваших родственников есть больные, подверженные гликемии из-за изменения уровня сахара в крови, необходимо постоянно напоминать им о необходимости приема медпрепаратов и о недопущении их передозировки. Больным гликемией следует обратиться к врачу за консультацией. Доктор должен доступным языком объяснить, как самостоятельно проводить тест на уровень глюкозы в крови, когда и в каком объеме принимать соответствующие препараты.
Каждый больной гликемией должен понимать, что, прежде чем сесть за руль, он должен проверить уровень сахара в крови. Если он окажется ниже нормы, то вести машину нельзя без приема необходимого количества углеводов.
Фармакотерапия СД 2 типа
Раннее начало фармакотерапии СД 2 типа способствует улучшению гликемического контроля и снижает вероятность долгосрочных осложнений.Что касается вопроса о том, чем лечить сахарный диабет 2 типа и какие конкретно использовать препараты, то здесь все будет зависеть от выбранной схемы лечения.
Сахарный диабет 2 типа (СД 2 типа) характеризуется гипергликемией, развивающейся вследствие комбинации нарушений, среди которых:
- инсулинорезистентность тканей;
- недостаточная секреция инсулина;
- чрезмерная или неадекватная секреция глюкагона.
Плохо контролируемый СД 2 типа ассоциируется с микрососудистыми, нейропатическими осложнениями. Основная цель терапии больных СД 2 типа — устранение симптомов и предотвращение или по меньшей мере пролонгирование развития осложнений.
Лекции СД1
Основные хронические осложнения при СД 1 типа, механизм их развития, клинические проявления, мероприятия по предупреждению развития хронических осложнений, ранняя диагностика.
Рис.1
В КАКИХ ОРГАНАХ РАЗВИВАЮТСЯ ОСЛОЖНЕНИЯ САХАРНОГО ДИАБЕТА?
Сахарный диабет, если его плохо контролировать, может привести к неблагоприятным последствиям: из-за повышенного содержания глюкозы в крови постепенно возникают и очень быстро прогрессируют специфичные для диабета осложнения со стороны глаз, почек, ног. И «коварство» диабета заключается в том, что эти осложнения появляются через 10—15 лет от начала заболевания, развиваются незаметно и поначалу никак не отражаются на самочувствии. К сожалению, справиться с осложнениями, уже проявившими себя, бывает очень трудно. Поэтому необходимо хорошо контролировать диабет с самого начала болезни. Если какие-то начальные проявления осложнений появились, то улучшение контроля поможет не дать им развиться. В глазах и почках поражаются мелкие сосуды — это называется микроангиопатией. Стенки мелких сосудов, находясь в постоянном контакте с протекающей внутри сосудов кровью, очень чувствительны к повышенному уровню глюкозы. Под его воздействием в сосудистой стенке постепенно происходят необратимые изменения, в результате чего ухудшается снабжение кровью, а значит, питание всего органа. Это, в свою очередь, приводит к нарушению его работы.
ПОРАЖЕНИЕ ГЛАЗ. ДИАБЕТИЧЕСКАЯ РЕТИНОПАТИЯ
Рис.2
В глазах на фоне постоянно повышенного уровня глюкозы в крови поражается сетчатка. Сетчатка как бы выстилает глазное яблоко изнутри.
Основу сетчатки представляет сплетение мелких сосудов; в ней также имеются нервные окончания, обеспечивающие функцию зрения. Осложнение сахарного диабета, обусловленное изменениями сосудов сетчатки, называется диабетической ретинопатией (слово происходит от латинского наименования сетчатки — retina, что означает «сеть»).
Следует объяснить также значение часто встречающегося термина «глазное дно». Так называют видимую при специальном осмотре, проводимом врачом-окулистом, часть внутренней оболочки глаза, т.е. сетчатки. Итак, причиной диабетической ретинопатии является длительная декомпенсация диабета. Сосуды сетчатки при диабетической ретинопатии становятся более ломкими, проницаемыми, теряют эластичность, что приводит к развитию микроаневризм — выпячиваний на сосудах, а затем к кровоизлияниям. Диабетическая ретинопатия развивается постепенно, и даже довольно выраженные ее стадии могут быть неощутимы для человека. Другими словами, если больной диабетом не жалуется на снижение зрения, это еще не значит, что у него нет ретинопатии! При дальнейшем развитии процесса может происходить новообразование сосудов сетчатки с последующими массивными кровоизлияниями (это называется пролиферативной ретинопатией). В этом случае может произойти существенное снижение остроты зрения. Наличие и степень выраженности этого осложнения диабета может определить только врач-окулист (офтальмолог) при осмотре глазного дна с расширенным зрачком. Для расширения зрачка в глаза закапывают специальные капли, после чего зрение временно становится расплывчатым, нечетким. Эта процедура необходима, так как иногда при диабетической ретинопатии основные изменения располагаются на периферии сетчатки, в то время как в центральной зоне, которую видно без расширения зрачка, их пока нет. Осмотр глазного дна окулист проводит с помощью специального прибора.
При заметном ухудшении зрения у окулиста можно подобрать себе очки. Однако улучшить зрение, пострадавшее в результате ретинопатии, с помощью очков невозможно. Те же изменения, которые можно поправить, подобрав очки, с ретинопатией не связаны, хотя и вызывают порой необоснованно сильное беспокойство больного, так как он относит их на счет осложнений диабета.
Каждый больной сахарным диабетом должен посещать окулиста не реже 1 раза в год
При наличии ретинопатии частота осмотров должна увеличиваться (как часто, решает окулист), так как в определенный момент может понадобиться лечение. Немедленный осмотр должен проводиться при внезапном ухудшении зрения.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ
Основой профилактики ретинопатии, как и всех осложнений диабета, является поддержание хорошей компенсации диабета, т.е. поддержание уровня глюкозы в крови как можно более близким к нормальному. Чрезвычайно важны регулярные осмотры окулиста, о чем говорилось выше.
Следует также отметить, что на состоянии глазного дна отрицательно сказываются такие нарушения, как повышенный уровень артериального давления, холестерина крови, а также курение. Для сохранения зрения важно, чтобы и эти показатели контролировались и поддерживались в нормальных пределах. Уровень общего холестерина (его необходимо определять не менее 1 раза в год) должен быть ниже 5,2 ммоль/л (по последним данным ниже 4,5 ммоль/л); об уровне артериального давления речь пойдет в разделе, посвященном поражению почек.
Не следует уповать на недоказанные методы лечения — периодически появляется реклама каких-нибудь «волшебных» растений и пр. В настоящее время не существует и эффективных медикаментозных средств для лечения и профилактики диабетического поражения глаз.
Надежный метод лечения диабетической ретинопатии, признанный и успешно применяющийся во всем мире, — это лазерная коагуляция сетчатки. Своевременно и правильно проведенная лазерная коагуляция позволяет сохранить зрение даже на поздних стадиях диабетической ретинопатии. Однако наиболее эффективно лечение на ранних стадиях ретинопатии.
Лазерная фотокоагуляция является амбулаторной процедурой, которая проводится в один или несколько сеансов и вполне безопасна. Смысл ее состоит в воздействии с помощью лазерного луча на измененную сетчатку, что позволяет предотвратить дальнейшее прогрессирование процесса. Следует понимать, что этот вид лечения лишь останавливает дальнейшее развитие диабетической ретинопатии, но при уже имеющемся существенном снижении зрения возврата к полностью хорошему зрению не происходит. Вот почему так важно проводить лазерную коагуляцию на ранних этапах, когда зрение еще не снижено.
Обязательным условием стойкого положительного эффекта от лазерной фотокоагуляции является хорошая компенсация диабета, в ее отсутствие прогрессирование ретинопатии будет продолжаться.
При тяжелой пролиферативной диабетической ретинопатии в случае выраженных кровоизлияний в стекловидное тело (кровоизлияния являются преградой для света, а также угрожают отслойкой сетчатки) необходимо применение хирургических методов лечения. Проводится так называемая витрэктомия — удаление стекловидного тела. Чтобы избежать острых ситуаций (массивных кровоизлияний, отслойки сетчатки), которые могут привести к непоправимым последствиям, нужно избегать тяжелых физических нагрузок. Опасны подъемы тяжестей, а также сильное напряжение, которое может иметь место при запорах или упорном кашле.
КАТАРАКТА
Рис.3
При сахарном диабете наряду с поражением сетчатки часто встречается помутнение хрусталика, которое называют катарактой. Это заболевание распространено и среди людей, не имеющих диабета, особенно в старших возрастных группах.
Если помутнение хрусталика сильно выражено, проникновение световых лучей к сетчатке затруднено и зрение значительно ухудшается, вплоть до полной его потери. Лечение катаракты сейчас хорошо отработано, радикальным методом является операция по удалению помутневшего хрусталика. Зрение после такой операции восстанавливается, хотя и требуется его коррекция с помощью очков или с помощью замены удаленного хрусталика на искусственный. Больному диабетом важно знать, что любые операции, в том числе удаление хрусталика, протекают благополучно лишь на фоне хорошей компенсации диабета. Это условие выдвигается и хирургами-офтальмологами.
ПОРАЖЕНИЕ ПОЧЕК. ДИАБЕТИЧЕСКАЯ НЕФРОПАТИЯ
Рис.4
На фоне длительной декомпенсации диабета в почках поражаются мелкие сосуды, являющиеся основной частью почечного клубочка (из множества таких клубочков и состоит ткань почки). Сосуды почечного клубочка обеспечивают функцию почек, которые выполняют в организме человека роль фильтра. Ненужные вещества почки выводят с мочой, отфильтровывая их из крови, нужные — задерживают, направляя обратно в кровь.
Когда из-за повышенного уровня глюкозы в крови изменяются сосуды почечных клубочков, нарушается нормальное функционирование почечного фильтра и белок, который является нужным веществом и в норме в мочу не попадает, начинает туда проникать.
Осложнение сахарного диабета, обусловленное поражением сосудов в почках, называется диабетической нефропатией. На ранних стадиях ее развитие никак нельзя почувствовать.
Каждому больному диабетом не реже 1 раза в год необходимо сдавать анализ мочи для определения в ней белка
Это может быть обычный, так называемый общий анализ мочи, который делается в любой поликлинике. Однако можно выявить диабетическую нефропатию и на более ранних стадиях, что очень важно для лечебных и профилактических мероприятий. Это анализ мочи на микро альбуминурию, т.е. микро количества белка альбумина. Собирается суточная моча: нормой считается выделение за сутки до 30 мг белка, микро альбуминурией — от 30 до 300 мг, протеинурией — более 300 мг. Кстати, появление белка в моче не всегда говорит о диабетической нефропатии. Это может быть проявлением и воспалительного процесса в почках, например обострением хронического пиелонефрита. При этом в моче будут и другие изменения.
ПОВЫШЕНИЕ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ
Рис.5
Не всегда повышенный уровень АД сопровождается какими-то неприятными ощущениями. Опасность повышения АД состоит в том, что оно само по себе наносит почкам серьезный вред, т.е. развивается своеобразный замкнутый круг: высокий уровень глюкозы в крови → поражение почек → повышение АД → поражение почек → повышение АД.
Поэтому повышенный уровень АД вне зависимости от причин возникновения, необходимо снижать. Предельно допустимыми уровнями в настоящее время считаются 140 мм рт. ст. — для верхнего показателя (систолического АД) и 85 мм рт. ст. — для нижнего (диастолического АД). Если хотя бы один из этих двух показателей часто оказывается выше указанных пределов, необходимо лечение.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ДИАБЕТИЧЕСКОЙ НЕФРОПАТИИ
Как и при диабетической ретинопатии, профилактика и лечение диабетической нефропатии включает в себя прежде всего компенсацию сахарного диабета, т.е. поддержание уровня глюкозы в крови как можно более близким к нормальному. Если зарегистрировано стойкое повышение артериального давления, врач назначит соответствующее лечение. Медикаментов для лечения артериальной гипертонии сейчас очень много и каждому больному диабетом можно подобрать эффективное лечение. Важно самому больному понимать, что принимать эти препараты необходимо постоянно, т.е. не только при высоком, но и при снизившемся до нормы АД, чтобы оно не повысилось! При этом обязательным компонентом лечения будет самостоятельный контроль АД в домашних условиях, в частности для оценки эффективности применяемых препаратов, поэтому всем людям с артериальной гипертонией необходимо иметь дома аппарат для измерения АД (тонометр) и уметь им пользоваться.
Измерять АД необходимо ежедневно утром и вечером, записывая полученные данные в дневнике самоконтроля для обсуждения с врачом и подбора лечения. В последнее время уже при наличии микроальбуминурии (даже без повышения АД) назначают препараты, которые, в принципе, предназначены для снижения АД (так называемые ингибиторы АПФ), но в данном случае используются для защиты почки от дальнейшего поражения.
Важным фактором лечения гипертонии является ограничение поваренной соли до 3—5 г в сутки (следует помнить, что 1 чайная ложка содержит 5 г соли). Это предполагает исключение из питания продуктов, богатых солью (соленые огурцы и помидоры, квашеная капуста, соленые грибы, селедка, минеральная вода с высоким содержанием натрия и т.п.). Все консервированные продукты, как правило, содержат много соли. Пища должна быть приготовлена из натуральных продуктов без досаливания. Не бойтесь ограничить соль! Здоровому организму требуется всего лишь 0,5 г соли в сутки, а мы часто съедаем до 10—15 г.
Если диабетическая нефропатия достигает выраженных стадий, врач может порекомендовать специальную диету с ограничением белка (в основном это касается продуктов животного происхождения — мяса, рыбы, яиц, сыра, творога и др.). При развитии почечной недостаточности (показателем этого будет повышение уровня креатинина в биохимическом анализе крови, его также необходимо определять всем больным диабетом не менее 1 раза в год) используется гемодиализ (искусственная почка) или пересадка почки.
ПОРАЖЕНИЕ НОГ
Рис.6
Почему именно ноги являются одной из наиболее уязвимых частей тела при диабете? Дело в том, что на ноги воздействует целый ряд внешних факторов: ходьба, вес тела, обувь. При сахарном диабете к этим факторам можно добавить поражение нервов, сосудов, ухудшенную способность к заживлению ран.
У молодых людей с сахарным диабетом 1 типа в основном наблюдается поражение нервных окончаний, которое называется диабетической полинейропатией и связано с длительно существующим высоким уровнем глюкозы в крови. В более зрелом возрасте возможно и поражение крупных сосудов, которое представляет собой проявление атеросклероза и часто связано с повышением такого показателя, как уровень холестерина в крови. Однако повышенный уровень глюкозы в крови усугубляет тяжесть атеросклеротического процесса.
Проявления диабетической нейропатии представляют собой разного типа боли в ногах, чувство жжения, «ползания мурашек», покалывания, онемения. Эти симптомы могут быть очень мучительны, но есть другая опасность, которая не всегда заметна для больного диабетом. Для нейропатии характерно снижение чувствительности ног: пропадает возможность воспринимать воздействие высокой и низкой температуры, боль (например, укол острым предметом) и т.п. Это представляет большую опасность, потому что увеличивает риск и делает незаметными небольшие травмы, например, при попадании в обувь посторонних предметов, ношении неправильно подобранной обуви, при обработке ногтей, мозолей.
Снижение чувствительности в сочетании с распространенной при диабете деформацией стоп приводит к неправильному распределению давления при ходьбе. Это ведет к травматизации тканей стопы, вплоть до формирования язв в местах наибольшей нагрузки. Возникает так называемый синдром диабетической стопы. Участки травматизации могут воспаляться, развивается инфекция. Воспалительный процесс в условиях сниженной чувствительности протекает без боли, что может привести к недооценке опасности. Самостоятельного заживления не происходит, если компенсация диабета неудовлетворительная, и в тяжелых запущенных случаях процесс может прогрессировать, приводя к развитию гнойного воспаления — флегмоны.
При худшем варианте развития событий и в отсутствие лечения может возникать омертвение тканей — гангрена. Признаком поражения крупных артерий и нарушения кровоснабжения на выраженных стадиях являются боли в ногах при ходьбе. Они возникают в голенях даже после непродолжительной ходьбы, и человек должен остановиться и ждать, пока боль пройдет, прежде чем продолжить путь. Такая картина называется «перемежающейся хромотой». Может беспокоить также зябкость стоп.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ПОРАЖЕНИЙ НОГ
Поскольку ноги при диабете подвержены такой большой опасности, каждый больной диабетом должен быть знаком с мерами профилактики описанных выше осложнений. Прежде всего это хорошая компенсация сахарного диабета, ее не могут заменить никакие другие профилактические и лечебные назначения, в том числе и лекарственные препараты! Кроме этого, необходимо отказаться от курения, следить за уровнем артериального давления и холестерина в крови.
Желательно не реже 1 раза в год пройти врачебный осмотр ног (с определением различных видов чувствительности и пульсации на артериях стоп)
Осмотр ног лучше всего сделать в специализированном кабинете «Диабетическая стопа» — таких кабинетов в нашей стране в последние годы становится все больше. Кроме того, каждый больной диабетом должен быть знаком с комплексом профилактических мероприятий, позволяющих снизить риск поражения ног. Профилактические меры можно представить в виде «запрещающих» и «разрешающих» правил, которые мы приводим ниже.
ПРАВИЛА УХОДА ЗА НОГАМИ
Рис.7
Этого при диабете делать нельзя!
Прежде всего нельзя пользоваться при уходе за ногами никакими острыми предметами: ножницами, мозольными ножами, бритвенными лезвиями. Использование таких предметов — одна из самых частых причин возникновения травм, особенно в условиях сниженной чувствительности и плохого зрения! При отсутствии этих «факторов риска» пользование ножницами возможно, но не следует срезать ногти слишком коротко и глубоко выстригать уголки. Это может привести к образованию так называемого вросшего ногтя — причины болезненных ощущений, воспалительных процессов и длительного лечения вплоть до хирургического вмешательства. Врастанию ногтя способствует также ношение узкой обуви.
Если ноги мерзнут, нельзя согревать их с помощью грелок (в том числе электрических), батарей парового отопления, электронагревательных приборов. Температурная чувствительность у больного диабетом часто бывает снижена, поэтому можно легко получить ожог.
По этой же причине нельзя принимать горячие ножные ванны. Температура воды не должна быть выше 37 °С (ее лучше измерить с помощью водного термометра, как для купания детей). Кроме того, ножные ванны не должны быть длительными — это разрыхляет кожу и делает ее более уязвимой.
Не рекомендуется ходить без обуви, так как при этом высока опасность травматизации с одновременным проникновением инфекции в область повреждения. На пляже и при купании нужно надевать купальные тапочки. Следует также оберегать ноги от солнечных ожогов.
Необходимо отказаться от неудобной (узкой, натирающей, давящей) обуви и не носить туфли на высоком каблуке. Высокий каблук способствует нарушению кровообращения в стопе и образованию зон повышенного давления на ее подошвенной поверхности. Нужна осторожность по отношению к новой обуви: надевать ее не более чем на 1 час в первый раз, а также ни в коем случае не применять никаких методов разнашивания, например надевания на мокрый носок. Дополнительный риск травматизации создает обувь, которая открывает, а значит, не защищает пальцы и пятку. Сандалии или босоножки с ремешком, проходящим между пальцами, могут травмировать нежную кожу в этой области. Недопустимо ношение обуви на босую ногу из-за большой вероятности образования потертостей.
Если на ногах есть мозоли, нельзя пытаться избавиться от них с помощью мозольных жидкостей, мазей или пластырей, так как все они содержат вещества, разъедающие кожу. Мозоли, как правило, образуются в результате ношения плохо подобранной обуви, давящей на стопу в определенных местах.
Следует обращать внимание на резинки носков. Если они слишком тугие и оставляют вдавления на коже голеней, это затрудняет кровообращение.
Так нужно ухаживать за ногами при диабете!
Ежедневно больной диабетом должен внимательно осмотреть свои стопы, особенно подошвенную поверхность, область пяток и межпальцевые промежутки. Пожилые люди и люди с избыточным весом могут испытывать при этом немалые затруднения. Им можно порекомендовать использовать при осмотре зеркало, установленное на полу, или попросить сделать это родственников, особенно если нарушено зрение. Ежедневный осмотр позволяет своевременно обнаружить ранки, трещины, потертости.
Необходимо ежедневно мыть ноги. После мытья ноги надо насухо вытереть мягким полотенцем, особенно в межпальцевых промежутках. Повышенная влажность в этих областях способствует развитию опрелостей и грибковых заболеваний. По этой же причине, используя увлажняющий крем при избыточной сухости кожи, не следует наносить его между пальцами.
Обрабатывать ногти следует регулярно (не реже 1 раза в неделю) с помощью пилки. Это позволит не только избежать травматизации, но и сформировать правильный горизонтальный край ногтя, оставляя нетронутыми его уголки.
Наиболее подходящим средством для удаления мозолей и участков избыточного ороговения (утолщения и сухости) кожи является пемза. Лучше купить в аптеке специальную пемзу для ухода за ногами. Пользоваться ею нужно во время мытья ног и не стремиться привести в полный порядок все проблемные участки за один прием.
Если ноги мерзнут, согревать их надо теплыми носками соответствующего размера и без тугих резинок. Необходимо следить, чтобы носки в обуви не сбивались.
Нужно принять за правило проверять внутреннюю поверхность обуви перед тем, как ее надеть: не попали ли внутрь какие-либо посторонние предметы, не завернулась ли стелька, не проступают ли острые гвоздики. Еще раз напомним, что это необходимо из-за того, что чувствительность стоп может быть снижена, о чем сам человек с диабетом не подозревает.
Ваши ноги надежно защищены, если вы носите правильно подобранную обувь. При необходимости советы по подбору обуви можно получить в кабинете «Диабетическая стопа».
ПЕРВАЯ ПОМОЩЬ ПРИ ПОВРЕЖДЕНИЯХ СТОП
Даже незначительные повреждения на стопах нужно показать врачу, однако первую помощь человек должен уметь оказать себе самостоятельно. Если при осмотре стоп обнаруживается ранка, потертость или трещина, нужно промыть ее дезинфицирующим раствором. Можно использовать 1% раствор диоксидина, 0,01% раствор мирамистина или 0,02% раствор фурацилина. Промытую ранку надо закрыть стерильной повязкой или бактерицидным пластырем. Обычный лейкопластырь использовать нельзя!
Все вышеперечисленные средства необходимо иметь в домашней аптечке, а также брать с собой в поездки. Нельзя применять спиртовые растворы (спиртовой раствор йода, бриллиантовой зелени — зеленку), а также концентрированный, темный раствор перманганата калия (марганцовку). Они могут вызвать ожог, а также окрашивают кожу, не давая увидеть признаки развивающегося воспаления. Нежелательно использовать и масляные повязки (с мазями на жировой основе), которые создают среду для развития инфекции и затрудняют отток выделений из раны. Нет смысла обрабатывать раны инсулином, он не обладает никаким заживляющим действием. Если в области повреждения появились признаки воспаления (покраснение, отечность, гнойные выделения), нужна немедленная врачебная помощь. Оптимальным вариантом будет обращение в кабинет «Диабетическая стопа». Может потребоваться хирургическая обработка раны, назначение антибиотиков. В такой ситуации важно обеспечить ноге полный покой. Врач может предписать постельный режим, при необходимости передвижения нужно использовать костыли, чтобы избежать нагрузки на ногу.
КОНТРОЛЬНЫЕ ОБСЛЕДОВАНИЯ ПРИ ДИАБЕТЕ
Подводя итоги этого раздела, хочется еще раз подчеркнуть, что осложнения диабета предотвратимы. Для этого прежде всего необходим регулярный контроль своего состояния со стороны больного диабетом. Повторим еще раз, какие показатели, кроме уровня глюкозы в крови, нужно регулярно контролировать, а также каких специалистов следует посещать.
Гликированный гемоглобин (НЬА1с) — 1 раз в 6 месяца, при необходимости 1 раз в 3 месяца.
Уровень холестерина в крови (желательно также и другие показатели липидного обмена), креатинина в крови — не менее 1 раза в год.
Артериальное давление при каждом посещении врача или самостоятельно дома.
Белок в моче (микроальбуминурия) — не менее 1 раза в год.
Осмотр окулиста с расширенным зрачком — не менее 1 раза в год.
Врачебный осмотр ног не менее 1 раза в год. Если обнаруживаются проблемы, необходим более частый контроль, а также лечение, назначаемое врачом и проводимое при активном участии самого человека.
Основная причина развития и прогрессирования осложнений диабета — длительно существующая декомпенсация заболевания. Кроме осуществления ежедневного самоконтроля показателей гликемии и артериального давления, выполнения правил ухода за ногами, больной диабетом должен проходить ряд ежегодных обследований
Как проявляется симптоматика
Гипогликемия симптомы начинает проявлять из-за повышения активности автономной нервной системы. И в первую очередь человек замечает потливость. Далее в разной комбинации могут быть:
- тошнота и рвота;
- ощущение голода;
- головная боль и слабость;
- сонливость;
- частое мочеиспускание;
- затуманенное зрение;
- нарушение координации;
- страх, паника, тремор рук;
- бледность кожных покровов.
У вас появились симптомы гипогликемии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Какие бывают разновидности
Стоит отметить, что сама по себе гипогликемия не является заболеванием в классическом понимании. Это состояние, которое возникает из-за определенных факторов и сопровождает разные виды заболеваний. Чаще всего речь идет именно о сахарном диабете. В медицинской практике различают несколько стадий этого состояния:
- легкая (человек может оказать себе помощь самостоятельно);
- средняя (требуется помощь других людей);
- тяжелая (самая тяжелая стадия, когда человек впадает в гипогликемическую кому).
Причины развития гипогликемического синдрома
Для заболевания гипогликемия причины кроются в пропуске приемов пищи (с интервалом более 6 часов). Вызвать ухудшение самочувствия могут также следующие пункты:
- недостаточное количество углеводов в рационе;
- избыточная физическая активность и нагрузка;
- введение повышенной дозы инсулина;
- употребление отдельных видов медикаментов;
- сильный эмоциональный стресс;
- обезвоживание организма.
Профилактика гипогликемии
Простые и действенные рекомендации позволяют пациенту контролировать свое состояние и жить полноценной жизнью:
- строго соблюдать режим питания (здоровая диета без длительных перерывов между приемами пищи), а также режим сна, физических нагрузок, приема прописанных сахароснижающих и других препаратов;
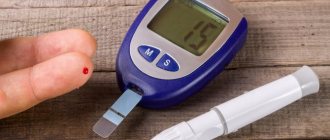
- постоянно контролировать уровень сахара (измерение с помощью глюкометра в домашних условиях, повторные анализы на гликозилированный гемоглобин каждые 3 месяца);
- научиться четко выявлять у себя признаки снижения уровня глюкозы, всегда носить с собой сладкие батончики и оповестить близких людей о мерах оказания первой помощи в случае приступа.
Автор:
Пугонина Татьяна Алексеевна , Терапевт
Что делать?
«При возникновении симптомов гипогликемии и снижении сахара крови ниже 2.8 ммоль/л или при выявлении глюкозы крови ниже 2.2 ммоль/л даже без жалоб необходим быстрый прием легкоусвояемых (быстрых) углеводов», — отмечает Оксана Дюкарева.
Наиболее подходящие продукты для быстрого восполнения глюкозы крови, говорит эндокринолог, это 3-5 чайных ложек сахара, 1.5-2 столовых ложки меда или варенья, 100-200 мл фруктового сока или другие сахаросодержащие напитки.
«Рекомендую рассказывать своим близким о возможности возникновения такого состояния, чтобы они могли быстро помочь вам до потери сознания. При нарушении сознания возможно введение 1 мг глюкагона внутримышечно или подкожно (приобретение возможно в аптеке), вызов врача», — советует Оксана Дюкарева.
При своевременном устранении гипогликемии прогноз благоприятный, предупреждает эндокринолог. Но всегда лучше предупредить это состояние. С первого дня выявления сахарного диабета следует всегда держать при себе быстрые углеводы в достаточном количестве. Также человеку с таким диагнозом следует четко следить за организацией своего питания — нельзя забывать о своевременном приеме пищи. Кроме того, следует контролировать сахар крови глюкометром. А еще, советует Оксана Дюкарева, надо обязательно планировать занятия спортом, а также прочую физическую нагрузку, которая может потребовать дополнительных затрат энергии — важно, чтобы организму хватало запасов на обеспечение таких задач. Ну и, конечно же, всегда необходимо обсуждать с врачом методы терапии и возможности возникновения гипогликемии при приеме ваших сахароснижающих препаратов.
Лечение гипогликемии
Прежде всего, при появлении признаков этого состояния необходимо обеспечить организм глюкозой. Пациентам в сознании следует дать быстро усваиваемые углеводы: сладкие напитки (фруктовый сок, компот, чай, подслащенную воду) и сладости (конфеты, мармелад, мед, сахар в чистом виде).
При состоянии средней тяжести вводят раствор глюкозы/декстрозы внутривенно и/или подкожно, глюкагон подкожно или внутримышечно.
При гипогликемической коме применяют капельницы с физраствором, инсулином и электролитами.
В первую очередь медицинская помощь при гипогликемии направлена на лечение основного заболевания, вызвавшего патологию.
Диагностика гипогликемии
Признаки этого состояния достаточно характерны, и первичный диагноз с высокой вероятностью ставится после беседы с пациентом и его осмотра. Сложность представляет только выяснение истинной причины, вызвавшей эту патологию. Поэтому для диагностики применяют широкий спектр лабораторных и инструментальных методов обследования.
В первую очередь при подозрении на гипогликемию проводят анализ крови на уровень сахара, который при этом состоянии опускается ниже 3,5 ммоль/л. Этот тест может давать необъективные результаты, поскольку на концентрацию сахара влияют многие факторы, а также время суток.
Важное диагностическое значение имеет определение показателя гликозилированного гемоглобина (HBA1c). Это устойчивое соединение гемоглобина А с глюкозой в эритроцитах крови: чем больше в крови глюкозы, тем выше уровень HBA1c. На протяжении жизни эритроцита (120 дней) это соединение продолжает циркулировать в крови, и определение концентрации HBA1c позволяет выявить истинную концентрацию глюкозы в течение последних двух-трех месяцев.
С целью установить причину гипогликемии проводят анализ крови на гормоны (в частности, щитовидной железы и надпочечников), присутствие избытков алкоголя и медикаментов, анализ мочи, биопсию печени и поджелудочной железы для подтверждения недостаточной выработки ферментов, УЗИ, МРТ и КТ внутренних органов.