Введение
Эта информация специально подготовлена для Вас, чтобы Вы, Ваши родные и близкие нашли на этих страницах ответы на интересующие Вас вопросы. Более двух миллионов человек благодаря кардиостимулятору живут полноценной жизнью – учатся, работают, путешествуют, занимаются спортом. Большинство пациентов с кардиостимуляторами вспоминают о нем лишь тогда, когда приходят на медицинский осмотр, а в будничной жизни их активность в семье, на отдыхе и на работе, ничем не отличаются от окружающих людей.
В первую очередь, основной целью имплантации кардиостимулятора является устранение угрожающих Вашей жизни аритмий и улучшение качества Вашей жизни. Все последующие ограничения и Ваш режим будут зависеть от Вашего физического состояния, проявлений заболевания и тех рекомендаций, которые Вы получите от своего врача.
После операции
Пациент в течение недели находится под присмотром медицинского персонала. За это время швы заживают, их можно снимать. Пациент готовится к выписке. Перед тем, как отпустить пациента домой его осматривает врач. Делает назначения и выдает памятку о том, как вести себя в период реабилитации и жить дальше.
После выписки пациент встает на учет по месту жительства и своевременно посещает врача. В первые 3 месяца важно соблюдать рекомендации:
- временно отказаться от физической активности;
- нельзя поднимать тяжести;
- нельзя садиться за руль;
- нельзя делать МРТ;
- избегать радиолокационную технику;
- отказаться от тепловых процедур;
- о любых недомоганиях сообщать врачу.
Следующие полгода необходимо планово посещать кардиолога. Разрешено пользоваться бытовыми приборами. Включать их нужно противоположной рукой к установленному кардиостимулятору, в том числе при разговоре по телефону, прикладывать телефон к противоположной стороне от установленного ЭКС. Необходимо избегать металлодетекторов в магазине, аэропортах, концертных залах.
Пожизненные правила после имплантации ЭКС:
- ежемесячное посещение кардиолога;
- ежедневное измерение давления и пульса. Желательно вести дневник и помечать данные;
- полный отказ от пагубных привычек;
- носить при себе паспорт электрокардиостимулятора.
Кардиостимуляция и почему она необходима для Вашего сердца
Наиболее распространенное состояние, при котором требуется применение электрокардиостимулятора, называется брадикардия и означает слишком низкую для потребностей организма частоту сердечных сокращений. Возможные симптомы брадикардии – это головокружение, крайняя утомляемость, одышка, обмороки. Брадикардия обычно вызывается одним из следующих заболеваний сердца (либо осложнений основного заболевания) или их сочетанием:
- Синдром слабости синусового узла (СССУ) – синусовый узел посылает импульсы редко, через слишком большие или нерегулярные интервалы времени.
- Блокада сердца – нарушение нормального прохождения электрических импульсов сердца. Блокада сердца может произойти на различных уровнях проводящей системы, но обычно данным термином обозначают блокаду проведения на уровне предсердно-желудочкового (атрио-вентрикулярного) узла. В этом случае, импульсы, вырабатываемые синусовым узлом, не достигают желудочков. Желудочки сокращаются очень редко, в своем ритме, асинхронно предсердиям.
Ритм Вашего сердца обычно бьется с частотой между 60 и 80 ударами в минуту. Показатель ниже 60 ударов минуту называется брадикардией. У многих людей с хорошей физической формой (или такой ритм возникает во время отдыха и сна) такой ритм является нормой. Отличительной особенностью такой брадикардии является то, что при увеличении физической нагрузки сердечный ритм начинает ускоряться, покрывая своей частотой потребность организма.
О брадикардии, как о болезни, мы говорим тогда, когда ритм имеет очень маленькую частоту, не реагирует увеличением частоты на физическую нагрузку или в ритмичном сокращении возникают большие паузы, которые могут достигать и даже превышать более 2 -х секунд.
Когда брадикардия подтверждена диагностически и такой ритм является единственным проявлением, то такой ритм эффективно корректируется кардиостимулятором.
Электрокардиостимулятор (ЭКС)
Современные кардиостимуляторы представляют собой миниатюрные компьютеры, следящие за собственным ритмом Вашего сердца. Стимуляторы могут быть различной формы и, как правило, все они маленькие и легкие (приблизительный вес от 20 до 50 грамм).
Кардиостимулятор состоит из титанового корпуса, в котором находятся микросхема и аккумулятор.
Основная функция кардиостимулятора — следить за ритмом сердца и стимулировать, если возникает редкий или неправильный ритм с пропусками в сокращениях. Если сердце бьется с правильной частотой и ритмичностью, кардиостимулятор в этом случае не работает, но постоянно следит за собственным ритмом сердца.
Каждый тип кардиостимулятора предназначен для определенного вида нарушений сердечного ритма. Показания для имплантации определяет Ваш врач, исходя из полученных данных Вашего обследования.
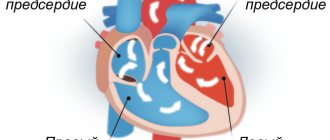
Кардиостимуляторы могу быть как однокамерными, так и многокамерными (две или три стимулирующие камеры). Каждая стимулирующая камера предназначена для стимуляции одного из отделов сердца. Двухкамерные устройства стимулируют предсердие и правый желудочек, а трехкамерные — кардиоресинхронизирующие устройства (КРТ) стимулируют правое предсердие, правый и левый желудочки.
Кардиоресинхронизирующие стимуляторы применяются для терапии тяжелых форм сердечной недостаточности, устраняя нескоординированные сокращения камер сердца (диссинхрония).
Кардиостимуляторы могут быть оснащены сенсорными датчиками. Такие стимуляторы называются частотно-адаптивными, используют специальный сенсор, детектирующий изменения в организме (такие как движение, активность нервной системы, частота дыхания, температура тела). Частотно- адаптивные стимуляторы (обозначаются специальным буквенным знаком R – обозначает частотную адаптацию) применяются при ригидном, т.е. частота сердечных сокращений не изменяется в зависимости от физической нагрузки и эмоционального состояния, то в этом случае учащение ритма на физическую нагрузку будет происходить за счет кардиостимулятора.
Кардиостимулятор состоит из:
- Батарея (аккумулятор) Батарея снабжает электрической энергией кардиостимулятор и рассчитана на многолетнюю бесперебойную работу (до 10 лет). При истощении емкости батареи ЭКС производится замена кардиостимудятора на другой.
- Микросхема Микросхема подобна маленькому компьютеру внутри кардиостимулятора. Микросхема трансформирует энергию батареи в электрические импульсы для стимуляции сердца. Микросхема контролирует продолжительность и мощность электрической энергии затрачиваемой для импульса.
- Коннекторный блок Прозрачный блок из пластика находится в верхней части кардиостимулятора. Коннекторный блок служит для соединения электродов и кардиостимулятора.
Электроды
Электрокардиостимулятор через вены соединяется с сердцем посредством специальных электродов. Электроды крепятся в полостях сердца и осуществляют связующую роль между деятельностью сердца и стимулятором.
Электрод представляет собой специальный спиральный проводник, обладающий достаточной гибкостью, чтобы выдерживать кручение и сгибание, вызываемые движениями тела и сокращениями сердца. Электрод передает сердцу электрический импульс, вырабатываемый ЭКС, и несет обратно информацию об активности сердца.
Контакт электрода с сердцем осуществляется через металлическую головку на конце провода. С помощью нее стимулятор «следит» за электрической активностью сердца и посылает электрические импульсы (стимулирует) только тогда, когда они требуются сердцу.
Программатор
Программатор представляет собой специальный компьютер, который используется для контроля и изменения настроек кардиостимулятора. Программатор находится в медицинских учреждениях, где имплантируются кардиостимуляторы или работает консультативный кабинет для работы с пациентами с ЭКС.
Врач анализирует все функции кардиостимулятора и при необходимости может изменить настройки, необходимые для правильной работы ЭКС. Кроме технической информации работы ЭКС, врач может просмотреть все зарегистрированные события работы сердца в хронологическом порядке. К таким событиям относятся предсердные и желудочковые тнарушения ритма сердца (трепетание и мерцание предсердий, наджелудочковые и желудочковые тахикардии, фибрилляция желудочков).
Однокамерный электрокадиостимулятор
В однокамерном стимуляторе используется один эндокардиальный электрод, размещаемый либо в правом предсердии, либо в правом желудочке с целью стимуляции камеры сердца (предсердие или желудочек).
Изолированная предсердная стимуляция применяется в случаях, когда нарушена генерация синусового ритма (СССУ) при сохранной работе предсердно- желудочкового соединения (атрио-вентрикулярный узел). В этом случае кардиостимуляция полностью или частично заменяет функцию синусового ритма.
Желудочковая стимуляция применяется если у пациента постоянная форма мерцательной аритмии или возникают преходящие атрио-вентрикулярные блокады проведения синусового ритма в желудочки. В редких случаях может быть имплантирован при полной атрио-вентрикулярной блокаде.
Двухкамерный электрокардиостимулятор
В двухкамерном ЭКС используются два эндокардиальных электрода для стимуляции правого предсердия и правого желудочка. Электроды размещаются в соответствующих зонах, тем самым осуществляя стимуляцию сразу двух камер сердца.
Двухкамерные стимуляторы используются для синхронизации предсердий и желудочков при нарушении атрио-вентрикулярного проведения (дисфункция АВ соединения), что делает ритм сердца наиболее близким к естественному.
Как однокамерные так и двухкамерные электрокардиостимуляторы могут быть оснащены функцией частотной адаптации. Функция частотной адаптации применяется для увеличения частоты сердечного ритма, если свой, естественный ритм не может ответить увеличением частоты на физическую нагрузку или на эмоциональное состояние человека.
Частотная адаптация отмечается латинской буквой R. В однокамерных стимуляторах применяется обозначение SR, в двухкамерных – DR.
Какие существуют типы ИКД?
Однокамерный ИКД
Однокамерный ИКД применяется в случаях фибрилляции предсердий или когда у пациента нет преходящих блокад проведения и сердечный ритм полностью соответствует потребностям организма.
Стимулятор имеет один желудочковый электрод, который размещают в полости правого желудочка. При возникновении ЖТ или ФЖ кардиостимулятор производит разряд дефибриллятора.
Стимулятор имеет алгоритм сверхчастой и программированной стимуляции для предотвращения приступа ЖТ «безболевой стимуляцией». Кроме высокой эффективности алгоритма безболевой стимуляции в купировании ЖТ, данный режим практически не расходует заряд батареи ЭКС. Разряд дефибриллятора в этом случае не производится.
Если у пациента брадикардия, то ИКД работает как обычный кардиостимулятор.
Двухкамерный ИКД
Двухкамерный ИКД содержит две камеры стимуляции, предназначенные для стимуляции правого предсердия и правого желудочка. Электроды размещаются в соответствующих зонах, тем самым прослеживая сердечный ритм в предсердиях и в желудочках.
При АВ блокадах ИКД осуществляет кардиостимуляцию предсердного и желудочкового ритмов. Антитахикардитическая терапия осуществляется на всех уровнях, в том числе может купировать внезапное учащение предсердного ритма при трепетании предсердий, предсердной тахикардии, наджелудочковой тахикардии антитахикардитеческой стимуляцией (АТС). АТС широко применяется для осуществления безболевой терапии ЖТ, тем самым сохраняя заряд батареи ИКД.
Трехкамерный ИКД (КРТ/ИКД)
Кардиовертер-дефибриллятор с кардиоресинхронизирующей терапией. КРТ/ ИКД применяется для терапии сердечной недостаточности (СН), синхронизируя желудочки сердца в единый цикл сокращений сердца.
КРТ/ИКД может осуществлять весь спектр антиаритмической терапии, в том числе осуществлять терапию разрядом дефибриллятора для восстановления сердечного ритма.
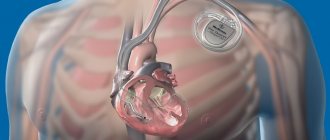
Процедура имплантации электрокардиостимулятора
Имплантация электрокардиостимулятора — хирургическая операция, при которой выполняется небольшой разрез в правой (если Вы левша) или левой (если Вы правша) подключичной области. В зависимости от того, какой именно кардиостимулятор будет Вам имплантирован, один, два или три электрода будут введены через вену и установлены внутри сердца под контролем рентгенографии.
Как и после большинства хирургических вмешательств, после имплантации кардиостимулятора будет назначен короткий курс профилактической терапии антибиотиками и противовоспалительными препаратами.
Перед операцией Ваш доктор ограничит или отменит прием некоторых лекарственных препаратов, выбор анестезии будет определен перед операцией врачом анестезиологом. Операция имплантации (вшивания) стимулятора представляется простой, поскольку мало травмирует ткани, проводится в операционной, оснащенной рентгеновским аппаратом. Под ключицей пунктируется (прокалывается) вена, в нее вводится специальная пластмассовая трубка (интродьюсер), через которую в верхнюю полую вену вводятся эндокардиальные электроды (трансвенозно). Под контролем рентгена электроды направляется в правое предсердие и правый желудочек, где и фиксируются.
Самой сложной процедурой является установка и закрепление кончика электрода в предсердии и желудочке так, чтобы получить хороший контакт. Обычно хирург делает несколько проб, все время измеряя порог возбудимости, т.е. наименьшую величину импульса (в вольтах), на кото- рые сердце отвечает сокращением, видимым по ЭКГ. Задача состоит в том, чтобы найти наиболее чувствительное место и в то же время получить хорошую графику ЭКГ, регистрируемую с устанавливаемых электродов. После фиксации электродов они подключаются к стимулятору, который помещается в сформированное ложе под фасцией жировой клетчатки или под мышцы грудной клетки.
Разумеется, операция требует строгой стерильности и тщательной остановки кровотечения, чтобы избежать скопления крови под кожей и нагноения. Сам сти- мулятор и электроды поставляются в стерильном виде. В общей сложности все манипуляции занимают от часа до двух часов.
Описанный метод наиболее часто применяется для имплантации электрокардиостимулятора в хирургической практике. Существуют и другие методы имплантации, которые применяются в связи с некоторыми особенностями или сопутствующими заболеваниями сердечно-сосудистой системы.
Если пациенту планируется выполнение операции на открытом сердце в связи с основным его заболеванием и есть показания к имплантации электрокардиостимулятора, то, как правило, электроды будут размещены эпикардиально (внешняя оболочка сердца), а стимулятор размещен в прямой мышце живота. Такое размещение электродов оптимально тем, что электроды не контактируют с кровью человека и не находятся в полости сердца.
Подготовка к операции
Перед операцией больному необходимо пройти полное обследование и сдать перечень анализов. Наш кардиологический центр ФНКЦ ФМБА предлагает своим пациентам плановую госпитализацию. Во время пребывания в отделении сердечно-сосудистой хирургии вам проведут все необходимые исследования. В перечень обследования входит:
- клинический и биохимический анализ крови (общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза);
- определение группы крови и резус фактора;
- развёрнутая коагулограмма;
- показатель АДФ агрегации тромбоцитов;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- общий анализ мочи;
- рентген органов грудной клетки;
- ЭКГ;
- ЭхоКГ;
- ЭГДС;
- УЗДС брахиоцефальных артерий;
- УЗДС артерий нижних конечностей и вен нижних конечностей;
- ФВД;
- УЗИ внутренних органов;
- ЧПЭхоКГ;
- коронарографию.
Если во время обследования врач обнаружит сопутствующую патологию, вам могут назначить дополнительные анализы и консультацию смежных специалистов (невролог, офтальмолог, эндокринолог и др.).
В нашем центре установлено высокоточное современное оборудование. Благодаря большому опыту и многолетнему стажу работы, врачи гарантируют максимально точную диагностику и расшифровку показателей. Собственный клинико-диагностический центр отвечает за точность результатов анализов. Проходя у нас обследование перед имплантацией ЭКС, вы можете быть уверены в качестве предоставляемых услуг и скорости их предоставления. Сбор всех необходимых исследований может занять месяцы, в то время как мы подготовим вас к операции всего за 1 день.
Перед операцией пациенту необходимо подготовиться, для этого достаточно придерживаться простых рекомендаций:
- за несколько дней до операции врач может отменить прием лекарственных препаратов. Алкоголь необходимо исключить (желательно за неделю);
- в день перед имплантацией ЭКС пациент завтракает и обедает, как обычно. Вечером приносят легкий ужин, последний прием пищи должен быть не позднее чем за 6-8 часов до операции. Пить воду можно в неограниченном количестве;
- на ночь пациенту ставят очистительную клизму;
- с утра пациент принимает душ и подготавливает операционное поле. Необходимо сбрить волосы в области груди.
Перед тем, как пациента отвозят в операционную, его осматривает хирург и анестезиолог. Может быть введено мягкое седативное средство, для успокоения и снятия тревожности.
Что такое КРТ / ИКД?
Существует большое количество электрокардиостимуляторов (ЭКС), которые предназначены для терапии нарушений сердечного ритма и проводимости. В зависимости от сложности аритмий, Вашим доктором будет предложен тот или иной тип кардиостимулятора. Его размер будет зависеть от специфики стимулятора и заложенных в него функций и емкости батареи ЭКС. Первые разработанные стимуляторы помещались на тележке и через провода к сердцу осуществлялась кардиостимуляция. За последние три десятилетия технологического прогресса в клиническую деятельность были внедрены сложные по своему функциональному значению кардиостимуляторы с большой емкостью батареи и размерами не больше спичечного коробка.
В конце 90-х годов были разработаны и внедрены в практическую деятельность имплантируемые кардиовертеры-дефибрилляторы ИКД (ICD) и кардиоресинхронизирующие устройства КРТ (CRT). Первые кардиостимуляторы были представлены раздельно, имели большой вес и размеры. Описаны случаи, когда приходилось имплантировать сразу два стимулятора КРТ и ИКД одному человеку.
Имплантируемый кардиовертер-дефибриллятор с кардиоресинхронизирующей терапией ИКД/КРТ – является комбинированным устройством, предназначенным для терапии сердечной недостаточности и подавления (купирования) желудочковой тахикардии или фибрилляции желудочков (жизнеугрожающих аритмий).
ИКД (ICD) имплантируемый кардиовертер-дефибриллятор.
Применяется для обнаружения и купирования большинства аритмий сердца. Основная его функция восстановить путем шокового разряда (дефибрилляции) сердечный ритм при возникновении желудочковой тахикардии (ЖТ) или фибрилляции желудочков. Кроме возможности шокового разряда предусмотрена функция безболевого подавления ЖТ путем сверхчастой и программированной стимуляции.
После имплантации электрокардиостимулятор работает в автоматическом режиме.
Размер стимулятора не превышает размер пейджера или ладонь маленького ребенка.
Как работает ИКД
Терапия тахиаритмий
Кардиостимулятор ИКД, постоянно «следит» за электрической активностью Вашего сердца. Он всегда может сказать какой у Вас ритм, в том числе выполнять функцию «Холтеровского монитора» записывая в память фрагменты сердечного ритма, помогая врачу узнать о ритме пациента больше, чем обычная электрокардиограмма. Если в сердце возникает тахиаритмия, то алгоритмы стимулятора проведут электрическую терапию в автоматическом режиме. Вид лечения, программа функций стимулятора зависит от параметров настройки, которые выбирает Ваш доктор.
Ваш доктор после имплантации ИКД расскажет Вам, какую терапию он установил.
Фибрилляция желудочков – событие, очень опасное для Вашей жизни. ИКД специально разработан, чтобы восстановить синусовый ритм шоковым разрядом. Это называется дефибрилляцией. Ваш ИКД обладает возможностью безболевого восстановления ритма (антитахикардитическая функция) и антибрадикардитической функцией лечения всех типов брадиаритмий.
Дефибрилляция
Если ИКД обнаруживает ФЖ, то он обеспечивает высокой энергией шокового разряда. Это называется дефибрилляцией. Во время дефибрилляции разряд подается непосредственно в сердце. Для восстановления синусового ритма требуется намного меньше энергии (1/10-ти) по сравнению с внешней дефибрилляцией, которую выполняют врачи в экстренных ситуациях.
Общее время от начала приступа ФЖ к разряду дефибриллятора составляет около 10 секунд. За это время происходит накопление энергии в ИКД, что необходимо для воспроизведения высокого разряда при дефибрилляции.
Кардиоверсия — восстановление ритма сердца разрядом дефибриллятора (разрядом шоковой энергии). Существует два вида электрической кардиоверсии, внешняя, путем наложения на грудную клетку специальных пластин, и внутренняя – через электрод в правом желудочке разрядом электрического тока.
Антитахикардитическая стимуляция (АТС)
Антитахикардитическая стимуляция получила широкое применение для подавления большинства тахиаритмий сердца, в том числе ЖТ. Смысл АТС заключается в определении нарушений сердечного ритма и подавлении приступа путем сверхчастой или программированной стимуляцией.
АТС широко применяется для осуществления безболевой терапии ЖТ, тем самым сохраняя заряд батареи. При неэффективности АТС или при ФЖ производит разряд дефибриллятора.
При возникновении желудочковой тахикардии Ваш ИКД выполнит проверку неправильного ритма и выполнит необходимую терапию для восстановления синусового ритма. Вид программы антитахикардитической функции определяет Ваш врач при программировании ИКД. Если установлена антитахикардитическая функция (безболевое купирование тахиаритмий), то во время приступа ЖТ стимулятор восстановит правильный ритм сердца частой, с определенной последовательностью электростимуляцией. Такая стимуляция называется антитахикардитическая терапия, при ее возникновении пациент ее не ощущает.
Антибрадикардитическая стимуляция
Если ритм Вашего сердца становится очень медленным или возникают пропуски (паузы), ИКД может работать, как работает самый простой кардиостимулятор, применяемый при брадикардиях. Камеры предсердной и желудочковой стимуляции синхронизируют верхний и нижний ритмы, тем самым создавая оптимальный вид стимуляции.
Система тревоги
ИКД может иметь встроенную функцию оповещения пациента о необходимости обращения к врачу для оценки состояния. ИКД может быть запрограммирован таким образом, что при состояниях, требующих неотложного обращения к врачу, подаются 30-секундные звуковые сигналы. Два различных тона сигнала соответствуют различным причинам. Сигналы повторяются каждые 24 часа до тех пор, пока врач не считает информацию с помощью программатора. При звуковом сигнале ИКД немедленно обратитесь к врачу!
Почему мой врач рекомендует имплантацию КРТ/ИКД?
Рекомендации врача основаны на результатах проведенных исследований, подтверждающих диагноз и наличие угрозы для Вашей жизни.
У многих пациентов тяжелая систолическая сердечная недостаточность сопровождается значительными внутриили межжелудочковыми задержками проведения, которые приводят к нарушению синхронности сокращения, что сопровождается снижением эффективности насосной функции желудочков.
1. В связи с прогрессирующими симптомами сердечной недостаточности, которые сопровождаются одышкой, отеками ног, слабостью:
- Пациенты, у которых желудочки сердца не сокращаются вместе (желудочковая диссинхрония).
- Пациенты с неподдающейся медикаментозной терапии симптоматикой – без улучшения качества жизни (функциональный класс NYHA III или IV).
- Пациенты с неэффективной работой сердца – низкая фракция выброса (35% и ниже), увеличение объемов и размеров сердца.
Кардиостимуляторы с функцией КРТ/ИКД способны восстановить синхронное сокращение сердца и, как следствие, устраняют симптомы, связанные с сердечной недостаточностью. Исследования показали, что большинство пациентов после имплантации КРТ/ИКД испытывают улучшение самочувствия и качества жизни, увеличение толерантности к физической нагрузке.
2. Ваше сердце может быть подвержено возникновению очень опасных для жизни сердцебиений. Нарушения ритма сердца могут наблюдаться практически у каждого человека, но чаще обусловлены ишемической болезнью сердца, инфарктом миокарда, пороками сердца, кардиомиопатиями и воспалительными заболеваниями.
Желудочковая тахикардия относится к опасным для жизни нарушениям ритма. При чрезмерно частых сокращениях желудочки сердца не успевают наполниться достаточным количеством крови. В результате в органы, в том числе в головной мозг, поступает недостаточное количество крови. При этом, помимо сердцебиения, может ощущаться слабость, головокружение, возможна потеря сознания.
Желудочковая тахикардия сопровождается снижением артериального давления и в ряде случаев может стать причиной фибрилляции желудочков. Остановка сердца очень грозное событие, которое нуждается в оказании экстренной медицинской помощи и проведения дефибрилляции для восстановления сердечного ритма. К сожалению, выполнение этой процедуры не всегда возможно в первые минуты при остановке сердца. Поэтому имплантируемый КРТ/ИКД имеет встроенный дефибриллятор, который обеспечивает чрезвычайную терапию (шоковый разряд), необходимую для восстановления нормального ритма.
Существуют ли альтернативные методы лечения?
Альтернативное лечение сердечной недостаточности.
Возможность альтернативного лечения зависит от формы и стадии сердечной недостаточности.
Легкие формы сердечной недостаточности хорошо поддаются медикаментозному лечению, изменением образа жизни и соблюдением диеты. Основным в терапии сердечной недостаточности являются строгая диета и применение медикаментозной терапии направленной на устранение причин вызвавшие СН.
Если причиной сердечной недостаточности является ишемическая болезнь сердца или клапанные пороки сердца, Ваш доктор направит Вас на консультацию к кардиохирургу. Хирургическая коррекция кла-панной патологии, проведение ангиопластики пораженных артерий сердца может полностью устранить все симптомы и проявления сердечной недостаточности.
В наиболее сложных случаях сердечной недостаточности при неэффективной медикаментозной терапии для сохранения жизни пациента будет рассмотрен вопрос сердечной трансплантации или применения систем обхода левого желудочка (искусственный желудочек сердца).
Кардиоресинхронизирующие устройства (КРТ) рассматриваются как альтернатива трансплантации сердца (ТС).
Появление в медицинской практике кардиоресинхронизирующих устройств позволило эффективно бороться с проявлениями СН в случаях, когда причиной СН является диссинхрония миокарда, низкая фракция выброса и блокада левой ножки пучка Гиса (БЛНПГ). Многочисленные имплантации устройств дали основание рассматривать эффект такой терапии не только как «мост к трансплантации», но и как «мост к выздоровлению». Имплантация КРТ показана пациентам с тяжелыми формами СН, III-IV функционального класса по NYHA.
Альтернативные методы лечения жизни угрожающих нарушений ритма сердца.
Нарушения сердечного ритма могут возникать в разных отделах сердца и проявляться в виде экстрасистолии или очень быстрого ритма (тахикардии). Как правило, нарушения ритма сердца разделяются на функциональные (обратимые) и органические (не обратимые). К функциональным нарушениям относятся те виды нарушений сердечного ритма, которые вызваны эндокринными и метаболическими расстройствами, отравлением, применением алкоголя, сильным стрессом. Своевременная коррекция и устранение причин вызвавшие аритмию, приводит к выздоровлению.
Наиболее опасными аритмиями, считаются нарушения ритма, вызванные поражением или изменением миокарда, которые наблюдается при инфаркте миокарда, миокардите, кардиосклерозе, аритмогенной дисплазии правого желудочка и пр.
Большинство аритмий сердца поддается антиаритмической терапии. Эффективным методом хирургического лечения является радиочастотная абляция (РЧА) патологических ритмов сердца. Однако, для мно-гих пациентов антиаритмическая терапия может быть не эффективной, а проведение РЧА противопоказано из-за анатомических особенностей и тяжести состояния больного. В такой ситуации лучшим методом и выбором для предупреждения грозных осложнений ЖТ служат кардиостимуляторы с функцией ИКД.
Очевидным является то, что тяжелые формы СН часто сопровождаются приступами ЖТ, возникновение которых для пациента с СН может оказаться фатальным. Многие исследования, проведенные во всем мире, подтвердили высокую эффективность имплантируемых кардиостимуляторов с функцией КРТ/ИКД.
Таким образом, КРТ/ИКД обеспечивает ресинхронизирующую терапию тяжелых форм сердечной недостаточности и высокую защиту против риска смерти от опасных для жизни аритмий и остановки сердца.
Показания и противопоказания к имплантации КРТ/ИКД
Показания к имплантации кардиоресинхронизирующих устройств КРТ/ИКД определяет Ваш врач на основании Вашей истории заболевания и медицинских исследований.
Показания для имплантации КРТ/ИКД:
- Умеренная и тяжелая степень сердечной недостаточности (III-IV функционального класса), когда симптомы СН не поддаются медикаментозной терапии с соблюдением всех режимов диеты (ограничение воды и т.д).
- Уменьшение сократительной способности сердца. Фракция выброса равна или ниже 35%.
- Нескоординированные сокращения желудочков с проявлением электрической диссинхронии миокарда на электрокардиограмме (длительность QRS больше 120 миллисекунд), и/или при эхокардиографическом исследовании с выявлением механической диссинхронии стенок миокарда левого желудочка.
Пациенты с сердечной недостаточностью, которым не показана имплантация КРТ/ИКД и которые не соответствуют показаниям к кардиоресинхронизации (определяется лечащим врачом):
- Пациенты с умеренной сердечной недостаточностью (I-II функ-ционального класса), чьи симптомы хорошо управляются лекарственной терапией и соблюдением диеты.
- Пациенты, сердечная недостаточность которых не связана с нескоординированными желудочковыми сокращениями (отсутствует диссинхрония).
Высокие технологии в лечении нарушений ритма сердца
РНПЦ «Кардиология»
Д.Гончарик, ведущий научный сотрудник лаборатории нарушений ритма сердца, кандидат медицинских наук, доцент
Нерегулярное или ускоренное биение сердца называется аритмией. Существует много различных типов аритмии — от обычно безобидных предсердных экстрасистол до реально опасных для жизни пароксизмов быстрой желудочковой тахикардии. Эпизод остро начавшегося быстрого сердцебиения называется пароксизмом. Многие аритмии могут хорошо поддаваться лечению лекарственными препаратами либо исчезать после отдыха (отпуска), уменьшения употребления алкоголя, кофеина и отказа от курения.
*****
Однако у некоторых пациентов аритмии отмечаются настолько часто, что мешают нормальной жизни либо не поддаются лечению лекарственными препаратами. В таких случаях современная кардиология обладает широким арсеналом высокоэффективных малоинвазивных и хирургических методов лечения. «Малоинвазивных» — означает, что устранение аритмии достигается при помощи специальных катетеров, которые вводятся внутрь сердца через сосуды ног, без разрезания грудной клетки и при этом пациент находится в сознании только под местной анестезией, не испытывая болевых ощущений.
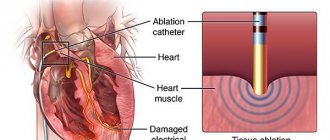
Эта процедура называется аблацией — сложной высокотехнологичной операцией на сердце. В среднем она занимает несколько часов. Такие малоинвазивные операции являются самым эффективным методом лечения нарушений ритма сердца, поскольку позволяют пациентам полностью избавиться от аритмии.
Сначала пациенту через вены и/или артерию бедра под местной анестезией вводится несколько катетеров — тонких проводов, которые дают возможность записывать электрокардиограмму сердца прямо изнутри. Это нужно, чтобы правильно установить диагноз и тактику дальнейшего лечения. Врач может управлять движением кончика катетера внутри тела пациента при помощи специального устройства. Такие внутрисердечные кардиограммы, записанные из нескольких точек, позволяют наиболее точно установить диагноз аритмии и определить ее источник.
После того как врач определит точку в сердце, которая ответственна за аритмию, при помощи специального аблатирующего катетера ее можно устранить. Аблатирующий катетер отличается от других катетеров, вводимых внутрь сердца, тем, что его кончик может разогреваться до 45 — 60 С и «прижигать» источник аритмии.
У всех аблаций есть определенные риски, хотя они обычно не представляют особой опасности. К счастью, осложнения возникают только приблизительно у 1% пациентов. Наиболее распространенные виды аритмии, которые можно успешно устранить при помощи катетерной аблации за одну процедуру, — атриовентрикулярная узловая и некоторые другие предсердные тахикардии, трепетание и мерцание предсердий, WPW, некоторые виды желудочковых тахикардий. К сожалению, не все виды аритмий можно успешно устранить при помощи современных методов лечения, но наука и техника не стоят на месте и каждый год внедряются все новые технологии.
*****
Одним из наиболее частых типов тахикардии (быстрого сердцебиения) у лиц молодого возраста является атриовентрикулярная узловая пароксизмальная тахикардия. При такой ари внутри атриовентрикулярного узла (соединения). Для предотвращения повторных пароксизмов тахикардии может потребоваться профилактический прием специальных лекарственных препаратов. Однако большинство пациентов не хотят принимать препараты длительно: прекращают их прием или принимают нерегулярно, поэтому приступы аритмии повторяются. Стойкого выздоровления пациентов, страдающих такой тахикардией, можно достичь методом прижигания (аблации). Для этого необходимо прижечь маленький участок в предсердиях в области АВ–соединения и таким образом разорвать кольцо, по которому «бегает» аритмия. После этого она полностью исчезает и пациент чувствует себя полностью здоровым человеком.
Другой аритмией, заставляющей часто вызывать скорую помощь, является аритмия у пациентов с синдромом Вольфа — Паркинсона — Уайта (или синдром WPW). Синдром WPW представляет собой врожденный дефект — дополнительный аномальный путь проведения (помимо нормального атриовентрикулярного соединения), через который импульс также может проникать из предсердий в желудочки и наоборот, вызывая тяжелые нарушения ритма сердца. Некоторые из этих аритмий могут представлять реальную угрозу для жизни.
Часто для предотвращения нарушений ритма сердца больным с синдромом WPW требуется прием специальных лекарственных препаратов. Следует отметить, что, хотя лекарства обычно и способны обеспечить некоторый контроль приступов аритмии, полного устранения симптомов с помощью одних только препаратов добиться невозможно. Поэтому многие врачи в качестве лучшего метода лечения рекомендуют проведение катетерной аблации.
Установить локализацию этого дополнительного пути часто непросто, однако современная компьютерная аппаратура позволяет значительно увеличить эффективность операций.
Одной из наиболее частых аритмий сердца у лиц среднего и пожилого возраста является фибрилляция предсердий. При фибрилляции предсердий (ФП) верхние камеры (предсердия) сердца сокращаются хаотически и нескоординированно (фибриллируют) с частотой приблизительно 400 раз в минуту. Этот хаотический сердечный ритм оказывает неблагоприятное воздействие на сердце, что в конечном итоге приводит к формированию сердечной недостаточности.
В большинстве случаев пациентов беспокоят сильное сердцебиение, головокружение, одышка и усталость. У некоторых мерцательная аритмия протекает совершенно бессимптомно. Коварство фибрилляции предсердий в том, что она может вызывать инсульты.
Вновь возникший эпизод аритмии называется пароксизмом. При длительном существовании пароксизма ФП в предсердиях могут образовываться сгустки крови (тромбы), которые с током крови попадают в артерии и вызывают их закупорку. Участок ткани, в который не поступает насыщенная кислородом кровь, умирает. Наиболее опасным является попадание тромбов в артерии головного мозга, что сопровождается инсультом. Для профилактики инсультов пациенты должны принимать препараты для разжижения крови — аспирин или варфарин.
Восстановления ритма у пациента с фибрилляцией предсердий можно добиться при помощи таблеток или внутривенного введения лекарств либо при помощи разряда электрического тока (электроимпульсная терапия).
Чрезвычайно важно не затягивать с восстановлением ритма, потому что при длительном существовании пароксизма это бывает непросто. Например, если пароксизм ФП у пациента сохраняется более 48 часов, то в сердце могут образовываться сгустки. Врач перед восстановлением ритма должен убедиться в том, что у пациента отсутствуют тромбы (сгустки крови) в полостях сердца. С этой целью выполняют чреспищеводную эхокардиографию (УЗИ сердца при помощи зонда, похожего на зонд для желудочного зондирования) либо назначают препарат варфарин на 3 — 4 недели непосредственно перед процедурой кардиоверсии для разжижения крови.
Несмотря на то что с помощью электрической кардиоверсии можно восстановить нормальный ритм сердца приблизительно у 90% пациентов, к сожалению, у значительной части пациентов в течение года по различным причинам ритм повторно нарушается. Если ФП неоднократно рецидивирует, врач решает, целесообразно ли повторное восстановление ритма в конкретной ситуации либо имеет смысл перевести ФП в постоянную (хроническую) форму.
У некоторых пациентов не удается удерживать ритм с помощью лекарств. Для них существуют современные хирургические и малоинвазивные методы лечения.
*****
Хирургическая операция типа «лабиринт» выполняется под наркозом на остановленном сердце. Правое и левое предсердия разрезаются скальпелем, а затем сшиваются. Таким образом удается сформировать нормальный «путь» для распространения нормального ритма от предсердий на желудочки. Однако эта операция является сложной и требует разрезания грудной клетки.
Врачи, обладающие опытом в лечении нарушений ритма сердца, постоянно разрабатывают новые методы выявления источников аритмии без разрезания грудной клетки (картирования) и прижигания источников фибрилляции предсердий так, чтобы ФП исчезла раз и навсегда.
Процедура картирования и прижигания стала использоваться с конца 1990–х годов, с каждым годом внедряются новые варианты. Во время процедуры аблации врачи при помощи специальных катетеров устраняют источники аритмии в предсердиях, а если таких участков слишком много, то «изолируют» их от здоровой ткани сердца путем нанесения круговых линий аблации. Это довольно сложная и долгая процедура, длящаяся несколько часов. Иногда ее проводят в несколько этапов. Преимущество данной инвазивной операции в том, что она проходит под местным обезболиванием; пациент находится в сознании, не требуется разрезать грудную клетку.
В настоящее время наилучшие результаты достигаются при использовании специальной системы навигации катетера внутри полости сердца (система CARTO), которая позволяет управлять катетером, прижигающим аритмию, внутри полостей сердца с точностью до 1 мм. Этот катетер позволяет построить карту аритмии.
Процедура более эффективна в отношении пациентов с частыми короткими пароксизмами ФП; эффективность в отношении длительно существующей ФП значительно ниже.
Процедура аблации ФП не лишена рисков. Примерно у 2 — 3% пациентов наблюдаются серьезные осложнения в виде просачивания крови в области сердца (тампонада), инсульты, повреждение нервов, сужение легочных вен или образование отверстия между предсердиями и пищеводом (предсердно–пищеводная фистула). Многие из этих осложнений излечимы, но требуют, чтобы пациент находился в клинике в течение продолжительного периода времени.
Поэтому для принятия решения о целесообразности проведения процедуры врач взвешивает потенциальную пользу и возможные риски в отношении конкретного пациента, выбирая оптимальное для данного случая в настоящее время решение.
*****
Трепетание предсердий зачастую представляет собой родственную фибрилляции предсердий аритмию, при которой предсердия сокращаются с высокой частотой — до 200 — 300 сокращений в минуту, и этот быстрый ритм проводится на желудочки и заставляет их сокращаться с частотой 100 — 150 ударов в минуту. Это приводит к быстрому нарушению нормальной насосной функции сердца. Лечение трепетания предсердий при помощи лекарств обычно бывает неэффективным.
Лучшим методом лечения трепетания предсердий является аблация (прижигание), которая дает положительные результаты приблизительно у 90% пациентов.
Чрезмерно быстрое сердцебиение, источником которого является первичный очаг в желудочках сердца, называется желудочковой тахикардией (ЖТ). Эта аритмия часто представляет серьезную угрозу для жизни пациента, часто приводит к потере сознания и требует назначения специальных препаратов, использования инвазивных (аблации при помощи катетеров) или даже хирургических методов лечения.
Обычно тяжелые желудочковые тахикардии лечат при помощи подшивания под кожу специального устройства — имплантируемого кардиовертера–дефибриллятора (ИКД), который позволяет оборвать тяжелые приступы аритмии при помощи электрического разряда изнутри.
Некоторые формы желудочковой тахикардии представляют меньшую угрозу для жизни и наблюдаются у людей с почти нормальными показателями работы сердца. Хотя такие формы заболевания лечатся лекарственными средствами, можно добиться стойкого излечения при помощи процедуры аблации и избавить пациента от повторных срывов раз и навсегда. Сложные компьютерные системы позволяют создать карту возбуждения сердца во время такой тахикардии, что позволяет выявить ее источник.
Нередко пароксизм желудочковой тахикардии переходит в еще более тяжелую аритмию — фибрилляцию желудочков (ФЖ), при которой сердце нескоординированно сокращается с такой высокой скоростью, что не в состоянии прокачивать кровь, а это равносильно остановке сердечной деятельности. При фибрилляции желудочков человек всегда теряет сознание.
Существует множество причин возникновения ЖТ и ФЖ, но чаще всего это происходит из–за нарушения кровоснабжения сердечной мышцы вследствие сужения коронарных артерий или наличия рубцов в мышце сердца. Наиболее эффективным средством прекращения повторных пароксизмов фибрилляции желудочков (восстановления ритма) являются имплантируемые кардиовертеры–дефибрилляторы (ИКД).
ИКД — это имплантируемое устройство (сходное с кардиостимулятором), которое контролирует ритм сердца. В отличие от кардиостимулятора (который предотвращает чрезмерно редкое биение сердца) ИКД, кроме того, способен обнаружить и прервать чрезмерно быстрое сердцебиение — желудочковую тахикардию, а также фибрилляцию желудочков. В случае возникновения тяжелой аритмии кардиовертер–дефибриллятор отдает команду на восстановление нормального ритма (при помощи серии быстрых электрических импульсов или электрическим разрядом изнутри). Информация о каждом эпизоде может быть загружена при помощи программатора и может быть считана из памяти ИКД, не разрезая кожи. Клиника РНПЦ «Кардиология» обладает достаточным опытом в лечении таких пациентов.
В целом жизнь пациентов с ИКД почти не отличается от жизни других людей. Хотя ИКД успешно лечат ЖТ и ФЖ, но не предотвращают их, пациентам следует избегать ситуаций, когда они могут потерять сознание в опасной для жизни ситуации, например во время плавания без сопровождения и др. Если в момент разряда к больному прикоснется другой человек, то он может почувствовать небольшое кратковременное покалывание, но оно не представляет абсолютно никакой опасности. Современные ИКД работают в течение четырех–шести лет, прежде чем понадобится сменить генератор.
Электрическая система сердца
Сердце имеет свою собственную электрическую (проводящую) систему, состоящую из генератора электрических импульсов — главного водителя ритма (синусовый узел) — и проводящих путей (атриовентрикулярного соединения, пучка Гиса и его ветвей), соединяющих всю электрическую цепь. Главный водитель ритма (синусовый узел), расположенный в правом предсердии, генерирует регулярные электрические импульсы с определенной частотой, как метроном. В ответ на каждый импульс происходит сокращение сердца в строгой последовательности — сначала предсердия, затем в норме через единственное соединение (атриовентрикулярное, в котором происходит его кратковременная задержка) импульс проходит на желудочки, распространяясь через систему волокон, заставляя желудочки сокращаться синхронно.
Брадикардия и кардиостимуляция
В состоянии покоя наше сердце сокращается примерно 50 — 90 ударов в минуту, хотя у спортсменов и пациентов, принимающих определенные лекарства, например бета–адреноблокаторы, сокращения могут быть медленнее. Частота сердечных сокращений повышается во время физических нагрузок, максимальный показатель сильно варьируется для разных людей.
Замедление сокращений сердца (брадикардия) может проходить бессимптомно или приводить к проявлению приступов головокружения, потемнения в глазах, одышки или усталости. Брадикардия может возникать из–за проблем с основным водителем ритма сердца (синдром слабости синусового узла) либо задержки импульса в атриовентрикулярном соединении (блокада сердца).
Пациентам с блокадой сердца высокой степени и синдромом слабости синусового узла обычно подшивают кардиостимулятор.
Кардиостимуляторы
Кардиостимулятор — это вживляемое устройство, которое контролирует сердцебиение человека и не дает сердцу биться слишком медленно.
Он состоит из «генератора импульсов» (собственно кардиостимулятора), к которому присоединены один или два провода (электрода). Обычно кардиостимулятор подшивают под кожей или в мышце чуть ниже ключицы. Почти все современные кардиостимуляторы работают «по требованию», то есть включаются только при необходимости — при чрезмерно редком сердцебиении, чтобы задать правильный ритм. Все остальное время устройство только следит за собственным ритмом сердца пациента, не вмешиваясь в его работу.
В настоящее время существует много различных видов кардиостимуляторов. Белорусские клиники имеют все необходимые их типы. Существуют физиологические кардиостимуляторы: они могут распознавать, когда пациент спит или, наоборот, выполняет тяжелую работу. В ответ на нагрузку (быструю ходьбу или бег) стимулятор учащает ритм сердца, а ночью, напротив, работает еще медленнее, чем днем в состоянии покоя.
Срок службы современных кардиостимуляторов в стандартных условиях равен приблизительно 7 — 10 годам, но может быть и гораздо большим у конкретного пациента. Срок окончания службы батареи кардиостимулятора легко спрогнозировать при очередной плановой проверке стимулятора.
Кардиостимулятор не накладывает почти никаких ограничений на повседневную жизнь пациента. Бытовая техника и мобильные телефоны не мешают работе устройства, хотя не следует хранить мобильный телефон в кармане, расположенном рядом с кардиостимулятором.
Сердечная недостаточность
При тяжелых поражениях сердца различными заболеваниями его насосная функция постепенно снижается. При значительном снижении насосной функции сердце не в состоянии прокачивать нужное количество крови, что называется сердечной недостаточностью.
Большинство случаев сердечной недостаточности связано с тем, что главная насосная камера сердца (левый желудочек) не может сокращаться с достаточной силой, но при этом обычно правый и левый желудочки продолжают сокращаться синхронно (почти одновременно).
Ресинхронизирующий кардиостимулятор
По мере нарастания сердечной недостаточности правый и левый желудочки начинают сокращаться неодновременно — сокращение левого желудочка или его части сильно запаздывает по отношению к правому желудочку. Несинхронное сокращение еще больше снижает эффективность насосной функции сердца. Для лечения таких пациентов используют специальные стимуляторы. Целью сердечной ресинхронизирующей терапии (CRT) является стимуляция желудочков таким образом, чтобы они сокращались одновременно, тем самым улучшается насосная функция сердца.
В целом процедура вживления похожа на процедуру имплантации обычного кардиостимулятора. Единственное отличие заключается в том, что вводится дополнительный электрод, чтобы задавать правильный ритм левому желудочку и синхронизировать работу правого и левого желудочков.
В настоящее время имплантация кардиостимуляторов, включая физиологические, выполняется во всех областных центрах Беларуси. Имплантация более сложных устройств — ресинхронизирующих кардиостимуляторов и кардиовертеров–дефибрилляторов — производится в республиканском .
Это важно!
Приступы головокружения и потери сознания
Примерно 30 — 50% людей переживают обморок или «потемнение в глазах» на том или ином этапе своей жизни. Обморок происходит по разным причинам, но непосредственной общей причиной обычно является внезапное снижение кровяного давления, что, в свою очередь, приводит к кратковременному сокращению кровотока и доставки кислорода в головной мозг.
Обычно, но не всегда человек непосредственно перед потерей сознания ощущает дурноту или головокружение, а также жалуется на потемнение в глазах, звон в ушах. К тому же могут наблюдаться тошнота, рвота, потливость и учащенное сердцебиение или замедленное биение сердца.
Обмороки среди людей различного возраста встречаются настолько часто, что многие не сразу воспринимают это как серьезную угрозу жизни и могут обращаться к врачу за профессиональной помощью только после серии обмороков, что является ошибкой.
Самый распространенный тип обморока — вследствие неправильного рефлекторного взаимодействия сердечно–сосудистой и нервной систем, в результате чего сердечно–сосудистая система выбирает неадекватную текущей ситуации частоту сердечных сокращений и степень расслабления кровеносных сосудов тела. Кроме так называемых функциональных, или «рефлекторных», форм обморока, пациенты могут также терять сознание вследствие органических заболеваний сердца: чрезмерно быстрого или медленного сердцебиения, нарушений функции сердечной мышцы или клапанов сердца, а также заболеваний нервной системы и передозировки препаратов, снижающих артериальное давление. Для дифференциальной диагностики обычно требуется снятие электрокардиограммы, а также ультразвуковое сканирование сердца или «эхокардиограмма» и т.д.
Врач может порекомендовать пациентам, которые жалуются на рецидивирующие «рефлекторные» обмороки, избегать определенных ситуаций, приводящих к обморокам (например, езды стоя в переполненной электричке в жаркую погоду), носить лечебные компрессионные чулки, назначить определенные препараты и в отдельных случаях — установить кардиостимулятор, если такие обмороки сопровождаются чрезмерным замедлением частоты сердечных сокращений.
Для диагностики заболевания сердечной мышцы и/или клапанов сердца предусмотрены определенные неинвазивные исследования, например 24–часовая непрерывная запись частоты сердечных сокращений и ритма с помощью ЭКГ (холтеровское мониторирование ЭКГ). В некоторых случаях могут потребоваться инвазивные исследования, например коронарография (катетеризация сердца) и/или специализированные исследования электрической системы сердца, известные как электрофизиологическое исследование, или ЭФИ.
У пациентов, страдающих органическим заболеванием мышцы сердца, обмороки часто происходят вследствие чрезмерно быстрого сердцебиения. В такой ситуации сердце просто не успевает выбрасывать количество крови, необходимое для обеспечения нормальной работы головного мозга, и врач может поставить вопрос о специальной операции на сердце для устранения или прижигания источника такой аритмии. В некоторых случаях может быть принято решение имплантировать под кожу специальный прибор, напоминающий кардиостимулятор, который будет восстанавливать чрезмерно быстрые сердцебиения при помощи разряда электрического тока изнутри (ИКД).
Главное, в случае возникновения обморока не следует дожидаться многократного его повторения (поскольку второй или третий может оказаться уже и последним), а быстро обратиться за помощью к специалисту.
Что такое ИКД (ICD)?
Имплантируемый кардиовертер-дефибриллятор (ИКД) применяется для лечения нарушений сердечного ритма, при которых Ваше сердце сокращается слишком быстро или нерегулярно. Когда ИКД обнаруживает слишком быстрый сердечный ритм, он посылает Вашему сердцу электрические импульсы. Эти импульсы могут восстановить нормальный ритм сердца. ИКД совмещает в себе кардиостимулятор и дефибриллятор, описание основных его функций будет подробно изложено в разделах этой брошюры. ИКД имплантируется в верхней части грудной клетки, представлен небольшим размером и соответствует ладони маленького ребенка или размеру пейджера. Имплантация производится строго по подтвержденным показаниям, после проведенных исследований по рекомендациям врача.
Последующие посещения
После имплантации стимулятора Ваш врач назначит время очередного посещения. Необходимо помнить, что теперь Ваше здоровье во многом зависит от правильной работы ИКД. Эффективность такой терапии зависит от правильно подобранной программы ИКД и антиаритмической терапии. Регулярность консультаций определит Ваш лечащий врач, и это будет зависеть от Вашего состояния здоровья и нарушений сердечного ритма.
Во время консультаций Ваш врач будет использовать программатор, чтобы оценить работу ИКД.
Врач проведет тестирование Вашего ИКД:
• проверит работу кардиостимулятора;
• проверит эффективность основных функций;
• проверит емкость батареи (аккумулятора);
• проверит хронологию всех событий, которые записал ИКД;
• если ИКД произвел разряд дефибриллятора, то врач оценит эффективность терапии и возможно внесет коррекцию в программу стимулятора. После программирования врач может изменить антиаритмическую терапию или назначит прохождение дополнительных исследований. Необходимо помнить, что работа Вашего ИКД зависит от настроек основных функций и правильно подобранной антиаритмической терапии. Терапия нужна, чтобы исключить возможные приступы опасных желудочковых нарушений ритма сердца.
Почему мой врач рекомендует имплантацию ИКД?
Остановка кровообращения у пациента может произойти при нарушениях проведения (блокад), фибрилляции желудочков и желудочковой тахикардии.
Если человек по этой причине имеет высокий риск остановки кровообращения, ему имплантируют кардиовертер-дефибриллятор. Кроме функции стимуляции при брадисистолических нарушениях ритма он имеет функцию прерывания фибрилляции желудочков (а также трепетания желудочков, желудочковой тахикардии).
ИКД имплантируются:
- пациентам, у которых были эпизоды внезапной сердечной смерти или фибрилляции желудочков;
- пациентам у которых был сердечный приступ, и существует высокий риск внезапной сердечной смерти;
- пациентам с гипертрофической кардиомиопатией и с высоким риском внезапной сердечной смерти;
- пациентам у которых по крайней мере был один эпизод желудочковой тахикардии;
Существуют ли альтернативные методы лечения?
Нарушения сердечного ритма – это очень сложный раздел кардиологии. Сердце человека работает всю жизнь. Оно сокращается и расслабляется от 50 до 150 раз в минуту. В фазу систолы сердце сокращается, обеспечивая ток крови и доставку кислорода и питательных веществ по всему организму. В фазу диастолы оно отдыхает. Поэтому очень важно, чтобы сердце сокращалось через одинаковые промежутки времени.
Нарушение сердечного ритма — это нарушение частоты, ритмичности и последовательности сокращений сердечной мышцы. Нарушения сердечного ритма могут возникать в разных отделах сердца и проявляться в виде экстрасистолии (внеочередное сокращение) или очень быстрого ритма (тахикардии). Как правило, нарушения ритма сердца разделяются на функциональные (обратимые) и органические (не обратимые). К функциональным нарушениям относятся те виды нарушений сердечного ритма, которые вызваны эндокринными и метаболическими расстройствами, отравлением, применением алкоголя, сильным стрессом. Своевременная коррекция и устранения причин вызвавшие аритмию, приводит к выздоровлению.
Наиболее опасными аритмиями, считаются те нарушения ритма, которые вызваны поражением или изменением миокарда, которые наблюдается при инфаркте миокарда, миокардите, кардиосклерозе, аритмогенной дисплазии правого желудочка и пр. Большинство аритмий сердца поддается антиаритмической терапии. Эффективным методом хирургического лечения является радиочастотная абляция (РЧА) патологических ритмов сердца. Однако, для многих пациентов антиаритмическая терапия может быть не эффективной, а проведение РЧА противопоказана из-за анатомических особенностей и тяжести состояния больного. В такой ситуации лучшим методом и выбором для предупреждения грозных осложнений ЖТ служит кардиостимуляторы с функцией ИКД.
Кому не показана имплантация ИКД?
Не все пациенты являются кандидатами для имплантации ИКД. У многих пациентов тахиаритмия носит временный характер или в тех случаях, когда применение ИКД не сможет устранить причину основного заболевания.
К ним относятся:
- Пациенты, у которых тахиаритмии связаны с обратимой причиной, таких, как лечение от наркозависимости, электролитного баланса и т.д.
- Пациенты с тахиаритмиями, как следствие сердечного приступа или неустойчивых эпизодов ишемии миокарда.
- Пациенты с частыми эпизодами или непрерывными ЖТ.
- Пациенты, у которых тахиаритмии возникли после удара молнии или электрическим током.
Должен ли я беспокоиться о своем ИКД?
ИКД предназначен для улучшения качества жизни, помогая преодолеть симптомы и дать уверенность перед последствиями внезапной остановки сердечного ритма. Помните, Ваш ИКД нужен, чтобы защитить Вас от тахиаритмий. Кардиостимуляторы ИКД чрезвычайно надежны — они спасают жизни каждый день.
Дайте себе и членам Вашей семьи адаптироваться к жизни с ИКД. Большинство пациентов быстро к этому привыкают. Однако некоторые чувствуют себя подавлено, беспокойно, ощущают страх. Если подобные чувства не проходят спустя 2 месяца, проконсультируйтесь с Вашим врачом. Вы также можете проконсультироваться с другим человеком, перенесшим аналогичную операцию, и спросить у него, как адаптировался он и члены его семьи. Со временем Вы почувствуете себя уверенно. Вы сможете вернуться к работе, обычным делам и семейной жизни. Ваша семья может оказать Вам помощь. Вам необходимо дать ей информацию о кардиовертере-дефибрилляторе и о том, какая помощь может понадобиться Вам.
Замена батареи ИКД
ИКД снабжен большим по емкости аккумулятором, которого хватает на много лет бесперебойной работы. Аккумулятор расходуется постепенно и предсказуемо. При каждой проверке ИКД на программаторе появляется информация о состоянии емкости аккумулятора. Если емкость аккумулятора будет подходить к завершению, врач предупредит Вас об этом за несколько месяцев и вместе с Вами запланирует операцию замены ИКД.
В ходе операции будет извлечен старый ИКД и заменен на новый. Разрез кожи будет выполнен по старому рубцу, а стимулятор помещен в уже готовое ложе ЭКС. Как правило, повторные операции выполняются быстро, восстановительный период очень короткий.
Во время операции будет выполнено тестирование электродов, измерено сопротивление на конце электрода, порог стимуляции и чувствительности. Если электрод не имеет признаков повреждения и его электропроводящие свойства не нарушены, он будет присоединен к новому ИКД.
В очень редких случаях, может возникнуть необходимость замены электрода. Попросите Вашего врача дать Вам дополнительную информацию.
Буду ли я испытывать боль или дискомфорт?
Адаптация к ИКД происходит постепенно. В первую очередь следуйте советам Вашего врача. Большинство пациентов чувствуют себя «защищенными» от болезни и имеют возможность возвратиться к полноценной активной жизни.
После заживление раны болевые ощущения маловероятны, некоторое время сохранится дискомфорт в месте стимулятора при подъеме руки. Как правило, многие пациенты забывают о том, что у них имплантирован ИКД. После формирования рубца остается лишь тонкая светлая полоска.
ВНИМАНИЕ: Проконсультируйтесь с врачом, если у Вас сохраняется боль после заживления раны.
При выписке из больницы
Ваш врач расскажет вам каким швом зашиты края раны в месте имплантированного ИКД. В большинстве случаев, для шва кожи применяются «рассасывающиеся» нити, которые не удаляются в виду их полного растворения в тканях через несколько недель. В редких случаях, применяются одинарные швы, которые необходимо удалить через 7-10 дней после операции. В течение нескольких дней Вы будете испытывать боль в области имплантированного ИКД и шва кожи.
Всегда следуйте инструкциям Вашего врача, пока не достигнете полного восстановления и не возобновите нормальную трудовую деятельность.
Некоторое время после операции Вы, очевидно, будете осознавать, что Вам имплантирован ИКД. Это нормальное чувство и обычно со временем оно проходит. В первые дни могут возникнуть неприятные ощущения в области разреза. Эта область может покраснеть и воспалиться. В некоторых случаях наблюдается повышение температуры. Обычно все эти явления лечатся лекарственными препаратами, которые Вам назначит доктор.
Иногда возникает «подергивание» над местом расположения стимулятора.
Это совершенно безопасно и вызвано мизерным электрическим током, вырабатываемым ИКД, который может возбуждать окружающую ткань. Через некоторое время такие явления обычно самопроизвольно исчезают, либо устраняются путем перепрограммирования ИКД.
Подобного рода осложнения возникают у незначительного процента больных. При этом подавляющее большинство обладателей электрокардиостимулятора не имеют абсолютно никаких проблем со своими приборами.
Обязательным будет проведение антибактериальной терапии и изменение схемы ранее (до операции) назначенной лекарственной терапии. Очень часто отменяется, либо уменьшается прием гипотензивных препаратов. Это обусловлено тем, что при регулярном сердечном ритме, генерируемым ИКД, стабилизируются показатели артериального давления до нормальных величин.
Вскоре Вы начнете забывать, что носите в себе искусственный электрокардиостимулятор. Симптомы, указывающие на нарушение сердечного ритма, будут уменьшаться и вскоре исчезнут совсем. Постепенно, по мере улучшения самочувствия и следуя советам своего врача, Вы сможете вернуться к своим обычным делам.
Некоторые рекомендации для быстрого восстановления:
• применение ванн, физические упражнения должны регламентироваться врачом;
• в течение несколько недель постарайтесь не поднимать ничего тяжелого;
• движения руки не должны вызывать боль в области ЭКС;
• не носите тесную одежду, которая может раздражать кожу над ЭКС;
• избегайте любых контактов, которые могут травмировать мягкие ткани над ИКД.
При посещении врача, обязательно сообщите ему о том, что у Вас имплантирован ИКД.
ВНИМАНИЕ: Сообщите немедленно своему врачу, если в месте имплантированного ИКД появилось покраснение, припухлость, увеличение температуры или появились выделения из послеоперационного шва. Это может указывать на инфекционный процесс и иметь серьезные последствия.
Обратитесь к врачу, если Ваша рука опухла и сохраняется боль и если у Вас отмечается повышение температуры через несколько дней после операции.