Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Патогенез заболевания
Воспалительные явления в ПЖ постепенно приводят к дегенеративным изменениям ее структуры, склерозу тканей и облитерации протоковой системы. Этот процесс обычно протекает волнообразно. Обострение сменяется ремиссией, вместо железистой ткани, которая вырабатывает ферменты, появляется соединительная. Постепенно ферментов становится недостаточно, в первую очередь снижается, экзокринная функция ПЖ (выработка ферментов пищеварения), а затем эндокринная функция (снижение выработки инсулина).
Симптомы панкреатической ферментативной недостаточности появляются при поражении нормальной ткани ПЖ на 90%.
Триада симптомов хронического панкреатита
- кальцификация поджелудочной железы;
- сахарный диабет;
- стеаторея характерны для далеко зашедшей стадии заболевания. Стеаторея появляется, когда продукция липазы поджелудочной железой падает ниже 16% ее нормального уровня.
Нарушение обработки и всасывания пищевых веществ при хроническом панкреатите приводит к плохому усвоению белков, жиров и витаминов. В результате могут развиться истощение, астения, нарушения метаболизма костной ткани, свертывающей системы крови.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
- злоупотребление алкоголем и табаком
- травмы живота, хирургические вмешательства
- неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
- интоксикация пищевыми продуктами, химическими веществами
- генетическая предрасположенность
- неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
14.06.2018
Автор статьи: Герлах Александр Александрович, врач гастроэнтеролог высшей категории.
Хронический панкреатит- характеризуется прогрессирующим необратимым снижением экзо и эндокринной функции поджелудочной железы. Существует множество различных классификаций хронических панкреатитов.
В практической деятельности врача терапевта и гастроэнтеролога наиболее приемлема и используемая – это клинико-морфологическая классификация по В.Т. Ивашкину.
- I.По морфологическим признакам: интерстициально отечный, паренхиматозный, фибринозно склеротический (индуративный), гиперпластический (псевдотумарозный), кистозный.
- II.По клиническим проявлениям: болевой вариант, гипосекреторный, астено-невратический, латентный,сочетанный.
- III.По характеру клинического течения:редко-рецидивирующий,часто рецидивирующий.
- IV.По этиологии: билиарнозависиммый,алкогольный,дисметаболический (сахарный диабет, гиперпаратириоз), инфекционный, лекарственный, идиопатический.
Исходя из этой классификации. Остановимся на билиарнозависимом панкреатите. В последнее время увеличилось количество пациентов с ЖКБ. Как следствие стало больше больных с билиарнозависимой формой панкреатита.
Этиология и патогенез.Причинно-следственные взаимоотношения между желчнокаменной болезнью (ЖКБ) и панкреатитом общеизвестны. Конкременты из общего желчного протока, попадая в ампулу фатерова сосочка, могут служить причиной развития острого панкреатита. В случае, если камень проходит в двенадцати-перстную кишку, то воспалительные явления в поджелудочной железе достаточно быстро стихают. При ущемлении конкремента в ампуле большого дуоденального сосочка признаки обострения панкреатита нарастают. В последние годы все большую роль в развитии хронического панкреатита придают билиарному сладжу [1]. В результате дестабилизации физико-химического состояния желчи происходит преципитация основных ее компонентов и формирование билиарного сладжа (БС) в желчном пузыре. Важным фактором, способствующим персистенции БС, является дисфункция желчного пузыря и сфинктерного аппарата желчных путей. Постоянный пассаж БС по желчным путям, приводит к повреждению слизистой оболочки, главным образом в области сфинктера Одди. Травматизация слизистой оболочки происходит микролитами, составляющими основную часть БС. В результате этого вначале развивается вторичная дисфункция сфинктера Одди, а в последующем формируется стенозирующий папиллит. Функциональные и органические изменения в области большого дуоденального сосочка нарушают желчеотток, способствуют развитию билиопанкреатического рефлюкса. Именно желчный рефлюктат является основным патогенетическим фактором возникновения острого или обострения хронического панкреатита. В связи с этим такой панкреатит принято обозначать как билиарный панкреатит (БП).Учитывая тесную связь между БС и развитием острого панкреатита, в настоящее время принято считать, что диагноз идиопатического панкреатита может быть поставлен только после исключения микролитиаза у пациента.
Клиника. Ведущим симптомом в клинике БП является абдоминальная боль. Обычно они локализуются в эпигастрии и иррадиируют в спину. Боли, как правило, связаны с перееданием, приемом острой, жирной, жареной пищи или возникают спонтанно ночью. Причина развития болевого синдрома носит смешанный характер. С одной стороны, они обусловлены наличием билиарной патологии и возникают, как правило, вследствие дисфункции сфинктерного аппарата билиарного тракта. С другой стороны, связаны с экзокринной недостаточностью поджелудочной железы.
Основные причины абдоминальных болей при БП могут быть следующие:
1. Воспалительный процесс в паренхиме поджелудочной железы (растяжение капсулы, сдавление нервных окончаний).
2. Осложнения хронического панкреатита
внутрипанкреатические:обструкция протоков; псевдокисты; панкреатический неврит (рубцовые изменения в области интрапанкреатических нервных окончаний).
внепанкреатические: стеноз интрапанкреатического отдела общего желчного протока с развитием билиарной гипертензии; стенозирующий папиллит; стеноз нисходящего отдела двенадцатиперстной кишки.
3. Синдром внешнесекреторной недостаточности (метеоризм с повышением внутрикишечного давления, нарушение моторной функции тонкой и толстой кишки, избыточный бактериальный рост в кишечнике).
4. Сопутствующие заболевания органов пищеварения (хронический гастрит, дуоденит, эрозивно-язвенные поражения гастродуоденальной области).
Причины абдоминальных болей меняются в зависимости от стадии заболевания. В острый период ведущей причиной является воспалительный процесс в паренхиме поджелудочной железы. В последующем, по мере стихания острых явлений, на первое место в качестве причин, формирующих болевой синдром, выступают различные осложнения и экзокринная недостаточность поджелудочной железы. Механизм формирования боли при хроническом БП обусловлен особенностью дуоденального пищеварения. Нутриенты, поступающие из желудка в двенадцатиперстную кишку, представляет собой смесь длинноцепочечных полипептидов, которые стимулируют секрецию поджелудочной железы в большей мере, чем их мономеры. При этом следует отметить, что кишечная (дуоденальная) фаза секреции поджелудочной железы является основной, так как на нее приходится 70–80% объема постпрандиальной секреции. Эта фаза кишечной секреции регулируется рефлекторными и гуморальными механизмами.
Наиболее важное значение имеет гормональная регуляция через холецистокинин-продуцирующие клетки. Нутриенты высвобождают из I-клеток холецистокинин-панкреозимин — важнейший стимулятор панкреатической секреции ферментов в ее кишечную фазу [3].
Различные стриктуры и деформации протоковой системы, как со стороны поджелудочной железы, так и терминальных отделов желчных протоков, затрудняют адекватный отток панкреатического сока на высоте пищеварения. В связи с этим гипертензия в протоковой системе возрастает, что приводит к возникновению или усилению боли. Основными клиническими симптомами внешнесекреторной недостаточности поджелудочной железы являются: чувство тяжести в эпигастрии, возникающее сразу после еды, отрыжка, вздутие живота, расстройства стула (чаще поносы, увеличение массы кала и изменение его цвета, зловонный запах и жирный вид), снижение массы тела. Однако столь яркая клиническая картина отмечается лишь у небольшого числа пациентов при тяжелых нарушениях функции поджелудочной железы (при экзокринном дефиците более 90%) [4].
В период приступа возможна умеренная лихорадка. Выраженная клиника острого БП развивается при ущемлении конкремента в ампуле большого дуоденального сосочка с нарушением оттока желчи и панкреатического секрета. В этой ситуации присоединяется клиника механической желтухи с частичным или полным нарушением желчеоттока и панкреатического сока.
Диагностика. Из лабораторных признаков характерен умеренно выраженный лейкоцитоз, изменение функциональных проб печени (повышение активности аминотрансфераз, ЩФ, ГГТП), а также повышение уровня сывороточной амилазы и липазы. Следует отметить, что изменения печеночных функциональных тестов при БП более выражены, чем при панкреатите алкогольной или другой этиологии. Для диагностики обострения билиарного панкреатита важно исследование уровней сывороточной амилазы и липазы. Следует учитывать, что уровень повышения амилазы зависит от времени взятия материала на исследование. Так, уровень амилазы повышается уже в первые часы обострения панкреатита, достигает максимума к концу первых суток, оставаясь на повышенных цифрах еще 2–3 суток, а к 4-м суткам снижается до нормальных цифр. В то же время динамика изменения уровня липазы отличается от амилазы. Уровень липазы повышается с конца 4-х суток, достигает максимума на 5–6 сутки и удерживается на повышенных цифрах до 12 дней. Естественно, при осложненном течении панкреатита динамика уровней амилазы и липазы может существенно отличаться.
Методы, с помощью которых выявляют ферментную недостаточность поджелудочной железы можно разделить на 2 группы.
1. Прямые методы — основаны на определении активности ферментов поджелудочной железы в различных биологических средах — панкреатическом соке, плазме крови, дуоденальном содержимом, кале, моче.
2. Косвенные методы — основаны на оценке переваривающей способности ее ферментов (копрологическое исследование с определением количества нейтрального жира или наличия малоизмененных мышечных волокон).
На практике для выявления внешнесекреторной недостаточности поджелудочной железы наиболее часто применяют фекальные диагностические тесты:
- количественное исследование нейтрального жира в объеме кала, выделенного в течение 72 часов. Увеличение содержания жира более 6 г/сут является патологией;
- определение панкреатической эластазы-1 в кале. Уровень менее 200 мкг эластазы в 1 г кала свидетельствует о панкреатической недостаточности.
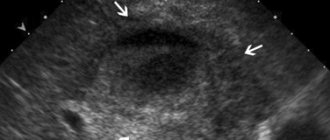
Основным инструментальным методом диагностики является ультразвуковое исследование (УЗИ). В желчном пузыре и/или общем желчном протоке выявляют конкременты или различные формы билиарного сладжа (рис. 2, 3, 4). При трудности визуализации с помощью трансабдоминальной ультрасонографии общего желчного или панкреатического протоков применяют эндоскопическое УЗИ (рис. 5). Общий желчный проток может быть нормальных размеров, расширение его происходит при ущемлении камня в терминальном отделе или ампуле большого дуоденального сосочка. Вирсунгов проток нормальных размеров или умеренно расширен.Следует отметить, что нормальные размеры общего желчного протока по данным УЗИ не являются убедительным признаком отсутствия патологии в нем. По нашим данным (рис. 6) при ширине холедоха до 6 мм, принимаемой большинством исследователей за норму, частота выявления камней в общем желчном протоке при холецистолитиазе составляет 20,6%, а при удаленном желчном пузыре по поводу ЖКБ — 43,4%. Изменения в паренхиме поджелудочной железы зависят от стадии процесса. На ранних этапах изменений в поджелудочной железе выявить не удается. В дальнейшем выявляется неоднородность структуры, неровность ее контуров. При обострении БП выявляются ультразвуковые признаки отека тканей поджелудочной железы.Для определения проходимости желчных путей показана динамическая холесцинтиграфия (ДХСГ). Возможность проследить весь процесс перераспределения желчи с анализом накопления и эвакуации ее в двенадцатиперстную кишку, является ценным достоинством ДХСГ [6], особенно при БП, когда проведение ЭРХПГ связано с высоким риском обострения патологического процесса в поджелудочной железе. В то же время ЭРХПГ является наиболее распространенным методом диагностики патологии, как билиарной системы, так и поджелудочной железы. При необходимости во время исследования одновременно выполняют папиллотомию или папиллосфинктеротомию.Нарушение функционального состояния поджелудочной железы, как было указано выше, не всегда сопровождается изменениями в ее паренхиме, поэтому такие методы как компьютерная томография, ядерно-магнитный резонанс и трансабдоминальное ультразвуковое исследование могут быть малоинформативными. Альтернативным методом диагностики БП в этих случаях является ЭУС. В последнее время в клинической практике для диагностики БП все чаще применяется магнитно-резонансная холангиопанкреатикография, позволяющая одновременно оценить состояние желчных и панкреатического протоков. Предложены различные критерии для прогнозирования тяжести панкреатита. Наиболее широко используется система, основывающаяся на критериях Ренсона [5], которые могут быть применены и при БП.
Лечение. Медикаментозное лечение БП не отличается от лечения других форм панкреатита, однако, имеет свои особенности, связанные с патогенезом заболевания и в первую очередь должно быть направлено на устранение причины, вызвавшей развитие билиарного панкреатита. Рекомендуется голодание в течение 3–5 дней. Объем принимаемой жидкости должен обеспечивать потребности организма (1,5–2,0 л). Для подавления секреции поджелудочной железы и создания ее максимального функционального покоя назначают ранитидин по 150 мг 2 раза, фамотидин 20–40 мг — 1–2 раз/сут, омепразол 40 мг 1–2 раз/сут, сандостатин по 0,1–0,2 мг — 1–2 раз/сут п/к. Показаны антациды — маалокс, ремагель, фосфалюгель — по 10–15 мл через каждые 2–3 часа. По показаниям — полиглюкин (декстран) 400 мл/сут, гемодез (павидон) 300 мл/сут, 10% раствор альбумина 100 мл/сут, 5–10% раствор глюкозы 500 мл/сут — внутривенно.Для купирования болей — баралгин 5 мл, папаверин 2 мл 2% раствора 1–2 раз/сут, платифиллин 1–2 мл 0,2% раствора 1–2 раз/сут, дротаверин 2–4 мл 2% раствора — 1–2 раз/сут и другие. При выраженной и резистентной боли — ненаркотические анальгетики (трамадол по 1 капсуле (0,05 г) 2–3 раз/сут или 1–2 ампулы по (0,05–0,1 г) внутривенно медленно или внутримышечно).Следует отметить, что применяемые для купирования абдоминальных болей миотропные спазмолитики имеют целый ряд побочных эффектов, ограничивающих их применение. Так, спазмолитический эффект одновременно может сопровождаться снижением перистальтики желудка, двенадцатиперстной кишки, кишечника и секреции слюны, желудочного и кишечного сока (атропин, метацин, беладонна), бронхолитическим эффектом (папаверин, эуфиллин), нарушением атрио-вентрикулярной проводимости (папаверин), гипотонией (дротаверин, эуфиллин), головокружением, нарушением сна (галидор) и другими расстройствами. Эти препараты противопоказаны при глаукоме, аденоме предстательной железы (атропин, метацин, платифиллин), органических заболеваниях печени, почек (платифиллин), гипотонии (галидор, нитроглицерин, но-шпа, эуфиллин, платифиллин). В связи с этим для купирования абдоминальной боли при БП показано применение Дюспаталина (мебеверин) по 200 мг 2 раз/сут. Клинический опыт применения препарата за рубежом достаточно убедителен и составляет около 40 лет. На российском фармацевтическом рынке Дюспаталин появился сравнительно недавно и применяется, в основном, при синдроме раздраженного кишечника. Последними исследованиями показано, что спазмолитический эффект дюспаталина сопровождается купированием болей и диспепсических расстройств при ЖКБ (табл. 1).
Динамика клинической симптоматики на фоне 7–14 дневной терапии Дюспаталином при ЖКБ
| Симптомы | N | Эффективность лечения, % | |
| через 7 дней | через 14 дней | ||
| Боли в правом подреберье | 20 | 70 | 85 |
| Горечь во рту | 13 | 30 | 45 |
| Отрыжка | 9 | 20,5 | 32 |
| Тошнота | 15 | 14,6 | 20,5 |
Как видно из табл. 1 через 7 дней лечения Дюспаталином, боли в правом подреберье уменьшились у 14 из 20 пациентов с ЖКБ (70%), а через 14 дней полностью исчезли у 17 (85%) пациентов и значительно уменьшились по продолжительности и интенсивности у 3-х пациентов (15%) [7].
Аналогичные данные были получены и при применении Дюспаталина у больных с постхолецистэктомическим синдромом [8]. Этот факт послужил основанием для его применения и при БП. Следует отметить, что спазмолитический эффект Дюспаталина выше по сравнению с другими известными препаратами и, например, в 30 раз превышает таковой при применении платифиллина. Препарат практически не всасывается в общий кровоток и, поэтому, не оказывает побочных эффектов, что позволяет применять его в течение длительного времени (один месяц и более).
Применяют ингибиторы ферментов поджелудочной железы — контрикал, гордокс. При расширении диеты назначают ферментные препараты — Креон, панцитрат, мезим, фестал, панкреатин и другие.
Следует отметить, что пищеварение и в норме процесс достаточно напряженный. У здоровых людей в фазу пищеварения (в течение 6 часов) выделяется около 300–600 тысяч МЕ липазы, что соответствует 87–171 таблетке мезима, 50–100 драже фестала или 30–60 капсулам креона 10000).
Это предъявляет серьезные требования к заместительной ферментной терапии при внешнесекреторной недостаточности поджелудочной железы, которые можно сформулировать следующим образом:
- действующее начало (панкреатин) должно достигать места приложения (двенадцатиперстной кишки) не подвергаясь разрушению в желудке и проявлять активность только в кишечнике;
- эффект препарата должен развиваться с началом поступления пищи в двенадцатиперстную кишку.
- В связи с этим идеальный ферментный препарат должен отвечать следующим требованиям:
- иметь оптимальный состав ферментов в физиологической пропорции;
- быть кислотоустойчивым в отношении желудочного сока;
- равномерно и быстро перемешиваться с пищей;
- одновременно с пищей поступать через привратник в двенадцатиперстную кишку;
- оказывать оптимальное действие в интервале рН 4–7;
- быстро и полно высвобождать ферменты в двенадцатиперстной кишке;
- не оказывать побочных эффектов.
Экспериментальными исследованиями установлено, что лучше перемешиваются с пищей в желудке и одновременно покидают его частицы диаметром 1–1,5 мм.Таким образом, эффективность ферментного препарата определяется не столько содержанием ферментов в одной таблетке или капсуле, сколько его лекарственной формой.При применении таблетированных форм ферментных препаратов только около 10% от введенной дозы достигает места действия в двенадцатиперстной кишке, остальные 90% препарата разрушаются в желудке. В связи с этим для получения максимального эффекта необходимо принимать дозу препарата в 10–20 раз больше, так как значительная часть фермента выступает в качестве балласта.Если проанализировать в соответствии с изложенными требованиями весь спектр ферментных препаратов, применяемых на практике для заместительной терапии при внешнесекреторной недостаточности поджелудочной железы, то можно отметить, что только два из них — Креон и панцитрат отвечают этим условиям. Однако по количеству частиц (минимикросфер, микротаблеток) в капсуле они существенно отличаются (рис. 7). Наибольшее число их содержится в капсуле Креона 10000 и Креона 25000. Важным является и тот факт, что минимикросферы заключены в капсулу, представляющую контейнер, который быстро разрушается в кислой желудочной среде. Большое количество микросфер легко перемешиваются в желудке и одновременно с пищей поступают в двенадцатиперстную кишку. Таким образом, Креон, благодаря особой лекарственной форме, создает наиболее оптимальные условия для полостного пищеварения.
Количество частиц в капсуле в различных ферментных препаратах
| Препарат | Содержание липазы | Количество частиц в капсуле | |
| Креон | 8 000 | 130–150 | |
| Креон | 10 000 | 10 000 | 285–303 |
| Креон | 25 000 | 25 000 | 488–501 |
| Панцитрат | 25 000 | 25 000 | 59–63 |
Сравнительная характеристика ферментных препаратов в зависимости от лекарственной формы и содержания в них энзимов показана в табл. 2. Как видно из таблицы лекарственная форма Креона представлена в наиболее оптимальном физиологическом соотношении ферментов, что делает его препаратом выбора для коррекции внешнесекреторной недостаточности поджелудочной железы.
Сравнительная характеристика ферментных препаратов
| Препарат | Компоненты | |||
| липаза | амилаза | протеаза | прочие | |
| Мезим (таблет-ки) | 3,5 тыс еd ph eur | 4,2 тыс еd ph eur | 250 еd ph eur | |
| Панзинорм (драже) | 6,0 еd fip | 7,5 еd fip | 450 еd fip | хемотрипсин 1500 еd fip холевая кислота 13,5 мг |
| Креон 10000 микросферы в желат. капсуле | 10,0 тыс еd ph eur | 8,0 тыс еd ph eur | 600 еd ph eur | |
| Креон 25000 микросферы в желат. капсуле | 25,0 тыс еd ph eur | 18,0 тыс еd ph eur | 1,0 тыс еd ph eur | |
| Панцитрат капсулы содержа-щие микротаблетки | 10,0 тыс 25,0 тыс ed ph eur | 9,0 тыс 22,5 тыс ed ph eur | 500 ed ph eur 1250 ed ph eur | |
| Фестал (драже) | 6,0 тыс еd ph eur | 4,5 тыс еd ph eur | экстракт бычьей желчи | |
Клинический опыт свидетельствует о том, что в зависимости от степени экзокринной недостаточности поджелудочной железы и состава диеты эффективная суточная доза Креона 10000 при БП может колебаться от 4 до 15 капсул. При этом доза препарата должна определяться не по клиническим критериям, а основываться на данных объективных тестов.
Для профилактики холангита и абсцессов поджелудочной железы применяют антибиотики широкого спектра действия, при этом предпочтение следует отдавать тем, которые выделяются преимущественно с желчью, например, Клацид (кларитромицин) по 500 мг 2 раз/сут.
При наличии билиарного сладжа показана литолитическая терапия препаратами урсодезоксихолевой (урсосан, урсофальк) или в сочетании с хенодезоксихолевой кислотой. Дозу УДХК подбирают в зависимости от веса пациента (в среднем 10–15 мг/кг), курс лечения обычно не превышает 3-х месяцев, однако при необходимости может быть и более длительным. При дисфункции сфинктера Одди применяют и другие препараты — гепабене по 1–2 капсулы 3 раз/сут в течение 2–4 недель, одестон по 200–400 мг (1–2 табл.) 3 раз/сут в течение 2–3 недель.
При наличии билиарной гипертензии, холедохолитиазе, стенозирующем папиллите в зависимости от показаний применяют балонную дилятацию или папиллосфинктеротомию с извлечением камней из общего желчного протока
Симптомы панкреатита
Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
- Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
- Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
- Бледный или желтоватый цвет лица.
- Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
- Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
- Вздутие живота – желудок и кишечник во время приступа не сокращаются.
- Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
- Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
- Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
- Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Недостаток секреции
Внешнесекреторная недостаточность — угасание производства панкреатического сока. Она проявляется пищеварительными нарушениями с «жирным» стулом — стеаторея. Объём стула больше стандартных 200 грамм, кашицеобразный или водянистый, почти что диарея. Поверхность фекалий блестящая, такой стул называют «жирным». Панкреатического сока не достаётся на нормальную обработку пищевых жиров, они не всасываются, а человек от этого худеет, хоть аппетит недостаточностью не страдает. Всё это может сопровождаться тошнотой, метеоризмом, чувством быстрого насыщения небольшой порцией еды.
У четверти пациентов в поздних стадиях ХП развивается инкреторная недостаточность — снижение продукции инсулина. Инсулина может вырабатываться нормальное количество, но продукция железой гормона глюкагона сильно снижена, из-за этого возникает гипергликемия, когда резко повышается содержание сахара крови с дрожью, профузными потами и даже потерей сознания. Может развиться другой вариант инсулиновой неадекватности — панкреатический диабет. Этот вариант диабета течёт агрессивно, как сахарный диабет I типа у детей.
У трети пациентов во время обострения ХП повышается уровень билирубина, поскольку увеличенная головка поджелудочной железы сдавливает желчевыводящий проток, блокируя желчь в печени, может быть даже механическая желтуха.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
- Общий анализ крови
- Биохимический анализ крови
- Анализ мочи
- Анализ кала
- УЗИ, МРТ или рентгенография органов брюшной полости
- Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Наши услуги
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7
| Название услуги | Цена в рублях |
| УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) | 3 800 |
| Панкреатохолангиография | 4 500 |
| МСКТ органов брюшной полости и забрюшинного пространства живота | 6 000 |
Все услуги
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диагностика
Очень непростое дело, но когда при рентгенографии брюшной полости в проекции поджелудочной железы видны камни, то это считается достаточным для выставления диагноза. А вот УЗИ для обнаружения хронического панкреатита не применяется из-за никакой информативности, железа не видна совсем.
Помогает поставить диагноз и следить за изменениями поджелудочной железы КТ, а вот МРТ много хуже по качеству.
Совпадает по чувствительности с КТ и эндосонография — комбинация эндоскопии с УЗИ, плюс сразу же можно взять пункцию из железы. При неопределённости инструментального обследования могут выполняться функциональные тесты, которые косвенно оценивают рабочие возможности органа при поздних стадиях, когда расцвела секреторная недостаточность, но их информативность оставляет желать лучшего.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Профилактика
При появлении симптомов обязательно нужно вовремя обращаться за врачебной помощью. Игнорирование боли в животе может привести к серьезным повреждениям органов желудочно-кишечного тракта. В целях профилактики болезни нужно приучить себя к дробному питанию в одно и то же время и избегать перекусов. Так мы приучаем наш организм вырабатывать соки, жидкости и ферменты только во время поступления пищи. Если организм не знает, когда ждать пищу, он трудится постоянно. Тот же желудочный сок будет разъедать желудок, если в нем нет еды.
Важно не переедать и употреблять пищу только в теплом виде. Немногие знают, что горячая пища вредна для кишечника. Здоровой привычкой станет исключение из своего рациона жирных, жареных и острых блюд, даже в небольшом количестве. Нужно употреблять меньше молочных продуктов, особенно жирных. Каши рекомендуется готовить на воде. Пациенты должны строго следить за питанием: никаких полуфабрикатов, консервов, солений или продуктов быстрого приготовления.
Ни в коем случае нельзя употреблять алкоголь. Он абсолютно противопоказан в любом количестве, если есть наследственная вероятность развития панкреатита или уже установлен диагноз. Курение тоже под запретом. Хотя врачи сходятся во мнении, что никотин не вызывает болезнь поджелудочной, он способен спровоцировать приступ. И, конечно же, необходимо исключить из своей жизни стрессовые ситуации.