1.Общие сведения
Связь между состоянием почек, артериальным давлением и характерной отечностью известна давно, и не только медикам. Увидев бледного человека с мешками под глазами, потирающего пальцами виски или затылок, наиболее проницательные из нас сразу спросят: а не от почек ли это?
Действительно, во многих случаях повышенное давление обусловлено дисфункцией почек, и наоборот: недостаток кровоснабжения, – например, при атеросклерозе почечных артерий, – ведет к повреждению нефронной паренхимы (основная ткань почек, состоящая из миллионов фильтрующих элементов-нефронов) и хронической почечной недостаточности.
Процессы эти сложны даже для специалиста, исследования в данной области продолжаются, но широкая распространенность такого рода патологии создает необходимость разобраться хотя бы в основных терминах и современных представлениях о «почечном давлении».
Артериальная гипертензия (АГ, стойкое превышение артериального давления над условным порогом 140/90, гипертоническая болезнь) классифицируется на две основные группы. Эссенциальная, или первичная АГ – самостоятельное полиэтиологическое заболевание, на фоне которого развиваются многочисленные нарушения и осложнения. Напротив, вторичная (симптоматическая) АГ сама является осложнением какого-либо патологического процесса или состояния.
Статистические оценки в отношении различных видов АГ в значительной степени расходятся, однако известно, что абсолютное большинство гипертензий (до 95%) являются первичными.
Относительно вторичных АГ также пока нет ни четких статистических данных, ни общепринятой классификации. Роль почечной патологии в этом плане является одной из главных причин симптоматической гипертензии; на долю нефрогенных АГ приходится, по разным оценкам, от 1-2% до трети всей вторичной гипертензии. В ряде исследований акцентируется тревожная возрастная тенденция: стойкие гипертонические цифры АД обнаруживаются у 20-30% детей и подростков, – что также связывается с дисфункциями почек, – причем в городах эта тенденция выражена вдвое сильнее, чем в сельской местности.
И, наконец, несколько слов о терминологии. Вторичная нефрогенная (почечная) гипертензия – указание лишь на общую причину повышенного давления; этот диагноз, по сути, не полон и не конкретен. Термин «ренальная гипертензия» происходит от названия открытого в конце ХIХ века вещества «ренин» (на латыни «почка» – ren). Ренин – это вырабатываемый почечными клубочками вазопрессорный, т.е. повышающий давление в сосудах, гормон. Однако и определение «ренальная» нельзя считать полным, т.к. избыток ренина в крови может быть обусловлен как его гиперсекрецией, так и нарушениями биохимической переработки вследствие повреждения паренхимы. Поэтому в литературе на сегодняшний день можно встретить уточняющие диагнозы «ренопаренхиматозная», «реноваскулярная», «вазоренальная» гипертензия.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Артериальная гипертензия при хронической болезни почек: современное состояние проблемы
Резюме. Артериальная гипертензия (АГ) является значимой проблемой системы здравоохранения. Это основной модифицируемый фактор риска развития сердечно-сосудистых заболеваний (ССЗ), инсульта и почечной недостаточности. Длительная и устойчивая АГ ускоряет прогрессирование заболевания почек до терминальной стадии, а прогрессирующее снижение функции почек, наоборот, способствует повышению артериального давления (АД) и ухудшению его контроля. Хроническая болезнь почек (ХБП) является как распространенной причиной гипертонии, так и осложнением неконтролируемой АГ. АГ и ХБП тесно связаны смешанными причинно-следственными связями. Поскольку АГ может быть причиной и следствием ХБП, распространенность ее выше и контролировать ее сложнее. Взаимодействие между АГ и ХБП является сложным и повышает риск неблагоприятных сердечно-сосудистых и цереброваскулярных исходов. Патофизиология АГ при ХБП сложна и представляет собой следствие множества факторов, включая снижение массы нефронов, повышенную задержку натрия и расширение внеклеточного объема, гиперактивность симпатической нервной системы, активацию гормонов, включая ренин-ангиотензин-альдостероновую систему, и эндотелиальную дисфункцию. Пациенты с ХБП чаще имеют АГ высокого риска: скрытую, резистентную и ночную гипертензию. Настоящий обзор литературы посвящен современным представлениям о распространенности, патогенезе, течении, контроле, принципах лечения АГ при ХБП. Актуальность данной проблемы связана с ростом числа больных с АГ и ХБП во всем мире и их высокой заболеваемостью и смертностью. Двунаправленный характер взаимосвязи АГ и ХБП делает перспективным изучение этих двух состояний с целью замедления темпов прогрессирования почечной и кардиальной дисфункций.
В настоящее время хроническая болезнь почек (ХБП) признана всемирной эпидемией. ХБП приводит к терминальной стадии почечной недостаточности (ТПН) и требует значительных затрат здравоохранения. По мере снижения функции почек наблюдается рост артериальной гипертензии (АГ), сопутствующей ХБП [1, 2]. АГ – глобальная проблема медицины. Это основной модифицируемый фактор риска развития сердечно-сосудистых заболеваний (ССЗ) и инсульта. ХБП является как распространенной причиной АГ, так и ее осложнением при неконтролируемом течении. Взаимодействие между АГ и ХБП является сложным, что повышает риск неблагоприятных сердечно-сосудистых и цереброваскулярных исходов [3]. Частота встречаемости кардиальных и почечных осложнений обуславливает АГ и ХБП как значимые проблемы медицины [4–6].
Распространенность АГ составляет 25–30%, ХБП – 15% среди взрослого населения [1, 5].
Частота АГ у больных с ХБП значительно выше, чем в популяции. По оценкам эпидемиологических исследований 67–71% больных этой категории имеют АГ, а у пожилых она встречается в 82% случаев [1, 7]. На поздних стадиях ХБП АГ обнаруживается у 90% больных [8]. АГ широко распространена у получающих заместительную почечную терапию (ЗПТ) [5, 7]. Встречаемость АГ у пациентов на диализе варьирует из-за различий в методах контроля артериального давления (АД): до или после диализа либо амбулаторное. Согласно многочисленным исследованиям 50–60% (до 85%) пациентов, находящихся на гемодиализе, и почти 30% больных на перитонеальном диализе страдают АГ [9, 10]. Поскольку АГ может быть причиной и следствием ХБП, распространенность ее выше и контролировать ее сложнее. На распространенность, тяжесть и контроль АГ влияют: этиология ХБП, наличие и степень альбуминурии, генетические, социально-экономические факторы и образ жизни. Кроме того, существуют расовые и этнические различия в распространенности, лечении, рисках и исходах АГ у пациентов с ХБП [5].
Патофизиология АГ при ХБП
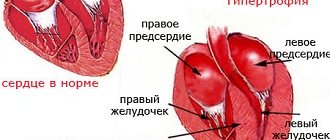
Причинно-следственная природа АГ и ХБП носит двунаправленный характер, это тесно взаимосвязанные патофи-зиологические состояния [11–13]. Пациенты с ХБП чаще имеют фенотипы АГ высокого риска, такие как скрытая, резистентная и ночная гипертензия. При скрытой АГ чаще встречаются повреждения органов-мишеней и иные неблагоприятные события. Недавние исследования показали, что скрытая АГ при ХБП связана с повышенным риском развития гипертрофии левого желудочка (ГЛЖ), протеинурии и снижения расчетной скорости клубочковой фильтрации (СКФ). Также скрытая АГ ассоциируется с высокой ССЗ, терминальной стадией ХПН и смертностью от всех причин. Требуется дальнейшее изучение скрытой АГ, поиск рациональных методов диагностики и лечения [12–14]. Резистентную АГ определяют, когда при использовании трех антигипертензивных препаратов разных классов в оптимальных дозах (один из которых диуретик) АД сохраняется выше целевого уровня при «офисном» и «внеофисном» контроле [14–17].
Патофизиология АГ при ХБП сложна, многофакторна и представляет собой следствие множества механизмов: снижение количества нефронов, повышенная задержка натрия и увеличение внеклеточного объема, активация симпатической нервной системы и ренин-ангиотензин-альдостероновой системы, эндотелиальная дисфункция [3, 12, 18]. В последние годы появилась новая информация о гомеостазе и регуляции натрия и воды. Обсуждаются мультиорганные эффекты вазопрессина, высокосолевой диеты, ограниченного потребления воды, а также значение накопления натрия и ритмичность его выведения с мочой. Получены данные о том, что дисрегуляция обмена натрия и воды может оказывать сильное воздействие на почки и сосуды. Дезадаптация к высокосолевой диете может быть связана с неуклонным ростом частоты АГ и ХБП [19]. Хорошо известна связь между препаратами эритропоэтина (ЭПА) и АГ при ХБП. Как показывают исследования, механизм этой связи многофакторный. Так, часть пациентов с ХБП имеют ограниченную способность приспосабливаться к быстрому увеличению объема эритроцитов из-за снижения СКФ, роста сосудистого сопротивления и наличия ГЛЖ. Кроме того, существует вероятность прямого сосудосуживающего эффекта и развития индуцированной ЭПА АГ. Рекомендуется соблюдать осторожность при применении ЭПА у пациентов с резистентной АГ и отслеживать скорость повышения гемоглобина при неконтролируемом АД [20]. К основным причинам АГ у пациентов на диализе относят: увеличение объема жидкости, симпатическую гиперактивность, активацию ренин-ангиотензин-альдостероновой системы, атеросклероз, воздействия вазоактивных пептидов, происходящих из эндотелия, увеличение внутриклеточного кальция и снижение фермента реналазы, выделяющегося почкой в ответ на выброс катехоламинов [21]. Хорошо известна связь между мочевой кислотой и системной гипертензией, заболеваниями почек и ССЗ. Недавние исследования подтверждают роль изменения активности некоторых ферментов, индуцируемых мочевой кислотой, в патогенезе АГ и ХБП [22]. Все больше появляется данных относительно участия микробиоты кишечника в регуляции АД и ухудшении прогноза ХБП. Так, например, при АГ снижается количество короткоцепочечных жирных кислот, что приводит к ухудшению микробного баланса, нарушению целостности эпителиального барьера и развитию воспаления кишечника. Эти изменения нарушают регуляцию АД и, как следствие, способствуют повреждению органов-мишеней, в том числе почек. С другой стороны, при ХБП накопление уремических токсинов в кишечнике вызывает изменения в составе его микробиоты и метаболитов, способствует транспорту эндотоксинов в кровоток, усиливает воспаление, повреждение почек и ухудшает прогноз ХБП [23].
Контроль и целевое АД у пациентов с ХБП
Несмотря на то, что осведомленность о лечении АГ у пациентов с ХБП улучшается, контроль АД на всех стадиях ХБП остается неоптимальным [5]. Для диагностики АГ могут применяться как случайные, так и амбулаторные измерения АД. Использование амбулаторного мониторинга обеспечивает дополнительную оценку суточных вариаций АД, обычно наблюдаемых при ХБП [3, 7]. Контролируют АД небольшой процент больных, это определяет недостаточную приверженность к лекарственным препаратам, неоптимальный контроль объемной перегрузки и, следовательно, недостаточное лечение [18]. Около 30–60% пациентов с АГ не достигают целевых показателей АД и остаются в группе риска повреждения органов-мишеней [17]. Однако контроль за АД в популяции больных ХБП позволяет снизить риск неблагоприятных сердечно-сосудистых и церебральных событий, летальность и прогрессирование почечной недостаточности [7, 12]. Большинство современных рекомендаций касаются интенсивного контроля АД и активного антигипертензивного лечения [12, 24]. Повышение качества ведения пациентов с АГ играет важную роль в замедлении прогрессирования, улучшении прогноза и предотвращении осложнений ХБП [2]. Оптимальная цель АД при лечении АГ в целом и при ХБП в частности остается предметом дискуссий и споров, несмотря на данные многочисленных клинических исследований [3]. К наиболее значимым рекомендациям по профилактике и лечению АГ при заболеваниях почек относят те, что исходят от Инициативы по улучшению глобальных исходов заболеваний почек – Kidney Disease Improving Global Outcomes (KDIGO) (2012) и Национального почечного фонда США – United States NKF KDOQI (2004) [2]. В клинических рекомендациях KDIGO-2012 верхний уровень рекомендуемого целевого АД < 140/90 мм рт. ст. при альбуминурии < 30 г/сут и до 130/80 мм рт. ст. при альбуминурии более 30 мг/сут [1]. Совсем недавно (2017 г.) руководство Американской коллегии кардиологов (American College of Cardiology, ACC) и Американской ассоциации кардиологов (American Heart Association, AHA) по АГ установило для пациентов с ХБП и лиц с повышенным сердечно-сосудистым риском целевое АД < 130/80 мм рт. ст. На эти рекомендации повлияло исследование SPRINT (Systolic Blood Pressure Intervention Trial) [25]. Согласно SPRINT в группе недиабетических пациентов с высоким сердечно-сосудистым риском, многие из которых имели ХБП, при интенсивной антигипертензивной терапии (целевой уровень АД < 120 мм рт. ст.) кардиоваскулярные события и летальность от любой другой причины была существенно ниже, чем в группе со стандартной терапией (целевой уровень АД < 140 мм рт. ст.). Однако при изучении влияния на почечные исходы наблюдалось существенное снижение СКФ, возрастала частота гипотензии, острого повреждения почек (ОПП) у лиц на интенсивной терапии без предшествующей ХБП [25, 26]. Таким образом, АД < 130/80 мм рт. ст. является научно обоснованным, целевым АД у пациентов с ХБП [25]. Сопоставимые результаты получили D. Ettehad и соавт. при метаанализе MEDLINE. Уменьшение систолического АД сопровождалось снижением риска ССЗ и смертности от всех причин. Однако в отношении почечной недостаточности эффект оказался не значимым. Следовательно, жесткий контроль АД в отношении кардиоваскулярных исходов оправдан, но как мера нефропротекции сомнителен. Независимо от этиологии ХБП и уровня протеинурии не рекомендуется добиваться снижения АД до уровня < 120/70 мм рт. ст. При использовании тактики жесткого контроля АД необходим тщательный контроль функции почек [27].
Принципы лечения АГ при ХБП
К актуальным вопросам ведения АГ относят: контроль циркадного ритма АД, целевые показатели АД, оценку вторичных форм, ограничение потребления соли, дозирование антигипертензивных препаратов [11]. Медикаментозная терапия пациентов с ассоциированной с ХБП АГ – трудная и сложная задача, поскольку причин для развития АГ значительно больше, чем у пациентов с АГ без ХБП. Кроме того, может потребоваться исключение псевдорезистентности и других вторичных причин [3]. Информации о тактике лечения резистентной АГ на фоне ХБП в современной литературе недостаточно. Имеющиеся данные касаются поэтапной оценки питания, образа жизни, приверженности к антигипертензивной терапии. Некоторые авторы отмечают необходимость исследования роли диуретиков и антагонистов минералокортикоидных рецепторов, а также современных методов лечения, таких как денервация почек и стимуляция барорецепторов [17]. Ключевым моментом в терапии АГ у пациентов с ХБП является использование комбинации антигипертензивных препаратов с оценкой СКФ [3]. К основным подходам лечения АГ при ХБП относят: ограничение поступления соли с пищей, лечение ингибиторами ангиотензинпревращающего фермента (иАПФ) или блокаторами рецепторов ангиотензина (БРА), диуретическую терапию [11, 12]. Перспективной является разработка клинических рекомендаций по дозированию антигипертензивных препаратов перед сном у пациентов с ХБП, что поможет восстановить ночные колебания АД. [11]. Воздействие на РААС является первоочередным компонентом нефропротективной терапии. Согласно последним рекомендациям в качестве препаратов первой линии у пациентов со СКФ выше 30 мл/мин/1,73 м2 следует использовать иАПФ [1, 24]. БРА тоже относят к препаратам первой линии, применяемым в случае непереносимости иАПФ [1, 3]. БРА как в качестве монотерапии, так и при комбинированной терапии оказывают благоприятное влияние на протеинурию, очевидна их потенциальная польза в лечении АГ и ХБП. Есть данные исследования о том, что существенных изменений расчетной СКФ во время терапии БРА не наблюдается [28]. иАПФ и БРА замедляют прогрессирование ХБП за счет снижения внутриклубочкового давления и темпов развития гломерулосклероза [25]. Одновременное использование двух блокаторов РААС не показано [14]. Для достижения целевого уровня АД наряду с иАПФ рекомендуется комбинированная терапия с использованием блокаторов кальциевых каналов (БКК) и диуретиков [24]. Недигидропиридиновые БКК уменьшают альбуминурию и замедляют снижение функции почек. Дигидропиридиновые БКК не рекомендуется применять в качестве монотерапии у пациентов с протеинурической ХБП, лучше в комбинации с блокаторами РААС. Диуретики широко используются при лечении пациентов с ХБП [1]. При СКФ < 30 мл/мин/1,73 м2 тиазидные диуретики заменяются петлевыми [14]. Все остальные группы препаратов следует назначать, когда лечение первичными не эффективно [1]. Снижение АД в начале лечения АГ при ХБП приводит к уменьшению почечного перфузионного давления до 10–20%. При этом необходим тщательный контроль электролитов крови и СКФ. Снижение СКФ обычно происходит в течение первых двух недель лечения и потом стабилизируется. Если снижение СКФ имеет более тяжелый характер, лечение рекомендуется прекратить и исключить реноваскулярную патологию [14]. К новым перспективным методам лечения АГ при ХБП относят применение рекомбинантной реналазы и ее аналогов для стимуляции деградации катехоламинов, а также пребиотиков и пробиотиков для нормализации микробиоты кишечника [23, 29].
Дополнительно в комплексную терапию больных ХБП следует включать немедикаментозные подходы к лечению АГ (модификация образа жизни, диетическое ограничение соли) [1, 3]. Устранение солевой чувствительности имеет решающее значение для управления АД, поскольку наиболее частой причиной АГ при ХБП является снижение способности почек выводить соль [11]. В последнее время уделяется внимание вопросу о роли физических упражнений при ХБП. Распространенность гиподинамии у пациентов с ХБП на 12–50% выше, чем в общей популяции. По данным когортного исследования этой проблемы у больных на гемодиализе доказано преимущество аэробных нагрузок в улучшении качества жизни и здоровья. Есть данные о том, что комбинированная аэробная нагрузка помогает уменьшить воспаление и инсулинорезистентность у пациентов с АГ на ранних стадиях ХБП [4].
Для больных с ТПН, получающих лечение гемодиализом, характерны колебания АД во время процедуры. Интрадиализная гипотензия и гипертензия — это особые ситуации, связанные с повышенным риском смертности. Пациенты с интрадиализной гипертензией имеют не совсем объяснимое увеличение сосудистого сопротивления во время диализа, и в качестве первоочередного метода лечения рекомендуется более агрессивное управление объемной перегрузкой [7, 10, 30].
Интрадиализная АГ регулярно встречается у 10–15% пациентов на гемодиализе. Пациенты с интрадиализной АГ обычно имеют небольшой междиализный прирост массы тела, но регулярное превышение внеклеточного объема по данным биоимпедансной спектроскопии. У пациентов с интрадиализной АГ наблюдается более низкий уровень альбумина и преддиализной мочевины, что может способствовать снижению осмолярности плазмы, препятствующей снижению АД. Также эндотелин-1 может являться медиатором интрадиализных скачков АД. Снижение целевой «сухой» массы тела, удаление избыточного натрия, снижение натрия в диализате могут препятствовать повышению и способствовать нормализации АД у более 60% пациентов [7, 30]. Антигипертензивные препараты этой категории больных следует назначать при стойко повышенном амбулаторном АД > 140/90 мм рт. ст. [30].
Литература/References
- Kalaitzidis R. G., Elisaf M. S. Treatment of Hypertension in Chronic Kidney Disease // Curr Hypertens Rep. 2018; 20 (8): 64. DOI: 10.1007/s11906-018-0864-0.
- Cai G., Chen X. Hypertension in patients with CKD in China: clinicalcharacteristics and management // Front. Med. 2017; 11 (3): 307–309. DOI: 10.1007/s11684-017-0578-8.
- Hamrahian S. M., Falkner B. Hypertension in Chronic Kidney Disease // Adv Exp Med Biol. 2017; 956: 307-325. DOI: 10.1007/5584_2016_84.
- Barcellos F. C., Del Vecchio F. B., Reges A., Mielke G., Santos I. S., Umpierre D. et al. Exercise in Patients With Hypertension and Chronic Kidney Disease: A Randomized Controlled Trial // J Hum Hypertens. 2018; 32 (6): 397–407. DOI: 10.1038/s41371-018-0055-0.
- Horowitz B., Miskulin D., Zager P. Epidemiology of Hypertension in CKD // Adv Chronic Kidney Dis. 2015; 22 (2): 88-95. DOI: 10.1053/j.ackd.2014.09.004.
- Зуева Т. В., Жданова Т. В., Уразлина С. Е. Коморбидность почечной и кардиальной патологии // Медицинский вестник Северного Кавказа. 2019; 14 (4): 711–717. // Meditsinsky vestnik Severnogo Kavkaza. 2019; 14 (4): 711–717 (In Russ)]. DOI: https://doi.org/10.14300/mnnc.2019.14178.]
- Peco-Antic A., Paripovic D. Renal Hypertension and Cardiovascular Disorder in Children With Chronic Kidney Disease // Srp Arh Celok Lek. 2014; 142 (1–2): 113–117. DOI: 10.2298/sarh1402113p.
- Valika A., Peixoto A.J. Hypertension Management in Transition: From CKD to ESRD // Adv Chronic Kidney Dis. 2016; 23 (4): 255–61. DOI: 10.1053/j.ackd.2016.02.002.
- Agarwal R., Flynn J., Pogue V., Rahman M., Reisin E., Weir M.R. Assessment and management of hypertension in patients on dialysis // J Am Soc Nephrol. 2014; 25: 1630–646. DOI: 10.1681/ASN.2013060601.
- Van Buren P. N., Inrig J. K. Special Situations: Intradialytic Hypertension/Chronic Hypertension and Intradialytic Hypotension // Semin Dial. 2017; 30 (6): 545–552. DOI: 10.1111/sdi.12631.
- Judd E., Calhoun D. A. Management of Hypertension in CKD: Beyond the Guidelines // Adv Chronic Kidney Dis. 2015; 22 (2): 116–122. DOI: 10.1053/j.ackd.2014.12.001.
- Ku E., Lee B. J., Wei J., Weir M. R. Hypertension in CKD: Core Curriculum 2021 // Am J Kidney Dis. 2019; 74 (1): 120–131. DOI: 10.1053/j.ajkd.2018.12.044.
- Babu M., Drawz P. Masked Hypertension in CKD: Increased Prevalence and Risk for Cardiovascular and Renal Events // Curr Cardiol Rep. 2019; 21 (7): 58. DOI: 10.1007/s11886-019-1154-4.
- Williams B., Mancia G., Spiering W., Agabiti Rosei E., Azizi M., Burnier M., et al. 2021 ESC/ESH Guidelines for the management of arterial hypertension // Eur Heart J. 2018; 39: 3021-3104. DOI: 10.1093/eurheartj/ehy339.
- Carey R. M., Calhoun D. A., Bakris G. L., Brook R. D., Daugherty S. L., Dennison-Himmelfarb C. R., et al. Resistant Hypertension: Detection, Evaluation, and Management: A Scientific Statement From the American Heart Association // Hypertension. 2018; 72 (5): 53–90. DOI: 10.1161/HYP.0000000000000084.
- Whelton P. K., Carey R. M., Aronow W. S., Casey D. E. Jr., Collins K. J., Dennison Himmelfarb C., et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines // Hypertension. 2018; 71 (6): 13–115. DOI: 10.1161/HYP.0000000000000065.
- Braam B., Taler S. J., Rahman M., Fillaus J. A., Greco B. A., Forman J. P., Reisin E. et al. Recognition and Management of Resistant Hypertension // Clin J Am Soc Nephrol. 2017; 12 (3): 524–535. DOI: 10.2215/CJN.06180616.
- Schmid H., Schiffl H., Lederer S. R. Erythropoiesis-stimulating Agents, Hypertension and Left Ventricular Hypertrophy in the Chronic Kidney Disease Patient // Curr Opin Nephrol Hypertens. 2011; 20 (5): 465–470. DOI: 10.1097/MNH.0b013e3283497057.
- Qian Q. Salt. Water and Nephron: Mechanisms of Action and Link to Hypertension and Chronic Kidney Disease // Nephrology (Carlton). 2018; 23 (Suppl 4): 44–49. DOI: 10.1111/nep.13465.
- Boyle S. M., Berns J. S. Erythropoietin and Resistant Hypertension in CKD // Semin Nephrol. 2014; 34 (5): 540–549. DOI: 10.1016/j.semnephrol.2014.08.008.
- Nongnuch A., Campbell N., Stern E., El-Kateb S., Fuentes L., Davenport A. et al. Increased postdialysis systolic blood pressure is associated with extracellular overhydration in hemodialysis outpatients // Kidney Int. 2015; 87: 452–457. DOI: 10.1038/ki.2014.276.
- Sharaf E. I. Din UAA, Salem M. M., Abdulazim D. O. Uric Acid in the Pathogenesis of Metabolic, Renal, and Cardiovascular Diseases: A Review // J Adv Res. 2017; 8 (5): 537–548. DOI: 10.1016/j.jare.2016.11.004.
- Felizardo R. J. F., Watanabe I. K. M., Dardi P., Rossoni L. V., Camara N. O. S. The Interplay Among Gut Microbiota, Hypertension and Kidney Diseases: The Role of Short-Chain Fatty Acids // Pharmacol Res. 2019; 141: 366–377. DOI: 10.1016/j.phrs.2019.01.019.
- Huang Q. F., Hoshide S., Cheng H. M., Park S., Park C. G., Chen C. H. et al. Characteristics On the Management of Hypertension in Asia-Morning Hypertension Discussion Group (COME Asia MHDG) Management of Hypertension in Patients With Chronic Kidney Disease in Asia // Curr Hypertens Rev. 2016; 12 (3): 181–185. DOI: 10.2174/1573402113666161122114854.
- Chang A. R., Lóser M., Malhotra R., Appel L. J. Blood Pressure Goals in Patients With CKD: A Review of Evidence and Guidelines // Clin J Am Soc Nephrol. 2019; 14 (1): 161–169. DOI: 10.2215/CJN.07440618.
- The SPRINT Research Group. A randomized trial of intensive versus standard blood-pressure control // Vnitr Lek. 2016; 62 (1): 44–47.
- Ettehad D., Emdin C. A., Kiran A., Anderson S. G., Callender T., Emberson J. et al. Blood pres-sure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis // The Lancet. 2016; 387 (5): 957–967.
- Burnier M., Lin S., Ruilope L., Bader G., Durg S., Brunel P. Effect of Angiotensin Receptor Blockers on Blood Pressure and Renal Function in Patients With Concomitant Hypertension and Chronic Kidney Disease: A Systematic Review and Meta-Analysis // Blood Press. 2019; 28 (6): 358–374. DOI: 10.1080/08037051.2019.1644155.
- Ficek J., Malyszko J., Chudek J. Renalase and its role in the development of hypertension in patients with chronic renal failure // Przegl Lek. 2015; 72 (6): 306–308.
- Van Buren P. N. Pathophysiology and Implications of Intradialytic Hypertension // Curr Opin Nephrol Hypertens. 2017; 26 (4): 303-310.
Т. В. Зуева1, кандидат медицинских наук Т. В. Жданова, доктор медицинских наук, профессор
ФГБОУ ВО УГМУ, Екатеринбург, Россия
1 Контактная информация
DOI: 10.26295/OS.2020.19.20.002
Артериальная гипертензия при хронической болезни почек: современное состояние проблемы/ Т. В. Зуева, Т. В. Жданова Для цитирования: Лечащий врач № 9/2020; Номера страниц в выпуске: 11-14 Теги: сердечно-сосудистые заболевания, почки, обмен натрия, риск
2.Причины
Наиболее распространенная из врожденных причин ренальной гипертензии – фиброзно-мышечная аномалия развития почечной артерии. В качестве врожденных причин описаны также многие другие аномалии строения почек и почечных сосудов, мочевого пузыря, мочеточников и уретры.
К приобретенным причинам относятся:
- атеросклероз в бассейне почечной артерии (статистически самая частая причина);
- опущение почки (нефроптоз);
- аномальное сообщение между почечной артерией и веной, образовавшееся, например, вследствие травмы;
- артериальные воспаления;
- механическое давление на артерию (растущей опухолью, кистой, гематомой и пр.).
Следует отметить, что две наиболее распространенные причины, – одна врожденная и одна приобретенная (см. выше), – в совокупности обусловливают до 98-99% вазоренальной гипертензии.
Что касается собственно ренина, то его секреция и дальнейшая регуляторная роль представляют собой сложнейший эндокринный каскад, в котором участвуют и протеиновые соединения-предшественники, и две формы ангиотензина, и ангиотензинпревращающий фермент (АПФ), и альдостерон (гормон надпочечниковой коры). Очевидно, что любой сбой в этом многоступенчатом процессе, любое повреждение или поражение секреторных и/или рецепторных клеток может вызвать эндокринный дисбаланс и, соответственно, избыток вазопрессорных гормонов. Гиперсекреция ренина может быть ответом на сугубо механическое сокращение васкуляции (кровоснабжения) почек, однако водно-электролитный баланс грубо нарушается и при воспалительных процессах в почках – гломеруло- и пиелонефритах, что ведет к избыточному объему перекачиваемой сердцем крови и, как следствие, к гипертензии (напр., двусторонний пиелонефрит сопровождается артериальной гипертензией более чем в 40% случаев).
Посетите нашу страницу Кардиология
Классификация симптоматических артериальных гипертензий
По первичному этиологическому звену симптоматические артериальные гипертензии делятся на:
- Нейрогенные (обусловленные заболеваниями и поражениями ЦНС):
- центральные (травмы, опухоли мозга, менингит, энцефалит, инсульт и др.)
- периферические (полиневропатии)
- Нефрогенные (почечные):
- интерстициальные и паренхиматозные (пиелонефрит хронический, гломерулонефрит, амилоидоз, нефросклероз, гидронефроз, системная красная волчанка, поликистоз)
- реноваскулярные (атеросклероз, дисплазии сосудов почек, васкулиты, тромбозы, аневризмы почечной артерии, опухоли, сдавливающие почечные сосуды)
- смешанные (нефроптоз, врожденные аномали почек и сосудов)
- ренопринные (состояние после удаления почки)
- Эндокринные:
- надпочечниковые (феохромоцитома, синдром Конна, гиперплазия коры надпочечников)
- тиреоидные (гипотиреоз, тиреотоксикоз) и паратиреоидные
- гипофизарные (акромегалия, болезнь Иценко-Кушинга)
- климактерическая
- Гемодинамические (обусловленные поражением магистральных сосудов и сердца):
- аортосклероз
- стеноз вертебробазилярных и сонных артерий
- каорктация аорты
- недостаточность аортальных клапанов
- Лекарственные формы при приеме минерало- и глюкокортикоидов, прогестерон- и эстрогенсодержащих контрацептивов, левотироксина, солей тяжелых металлов, индометацина, лакричного порошка и др.
В зависимости от величины и стойкости АД, выраженности гипертрофии левого желудочка, характера изменений глазного дна различают 4 формы симптоматической артериальной гипертензии: транзиторную, лабильную, стабильную и злокачественную.
Транзиторная артериальная гипертензия характеризуется нестойким повышением АД, изменения сосудов глазного дна отсутствуют, левожелудочковая гипертрофия практически не определяется. При лабильной артериальной гипертензии отмечается умеренное и нестойкое повышение АД, не снижающееся самостоятельно. Отмечается слабо выраженная гипертрофия левого желудочка и сужение сосудов сетчатки.
Для стабильной артериальной гипертензии характерны стойкое и высокое АД, гипертрофия миокарда и выраженные сосудистые изменения глазного дна (ангиоретинопатия I — II степени). Злокачественную артериальную гипертензию отличает резко повышенное и стабильное АД (в особенности диастолическое > 120—130 мм рт. ст.), внезапное начало, быстрое развитие, опасность тяжелых сосудистых осложнений со стороны сердца, мозга, глазного дна, определяющих неблагоприятный прогноз.
3.Симптомы и диагностика
Известны некоторые симптомы, весьма характерные для нефрогенной гипертензии, однако ни один из них не является патогномоничным (присущим только одному заболеванию и не встречающимся при других). Так, отмечаются резкие и внезапные повышения давления на фоне нормальной ЧСС, терапевтическая резистентность к обычному гипотензивному лечению (даже интенсивному). Однако в целом симптоматика может соответствовать любой форме артериальной гипертензии, поэтому диагностика в данном случае требует, как правило, привлечения нескольких смежных специалистов (кардиолога, сосудистого хирурга, эндокринолога, обязательно офтальмолога и т.д.). Первоочередной задачей является дифференциация ренопаренхиматозной формы гипертензии от вазоренальной. Тщательно изучается анамнез, производится осмотр, аускультация и перкуссия, осуществляется детальное и многоплановое лабораторное обследование. Из инструментальных диагностических методов наиболее информативными являются УЗИ, МСКТ, различные виды контрастной урографии и ангиографии (рентгенологическое исследование сосудов), сцинтиграфия почек, радиоиммунологический анализ концентрации ренина в крови, каптоприловая проба и т.д. Следует отметить, что при подозрении на паренхиматозную форму ренальной гипертензии рентгенологические исследования должны назначаться с большой осторожностью и строго по показаниям, поскольку и лучевая нагрузка, и рентген-контрастные вещества могут усугубить повреждение почечных тканей и структур.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Причины патологии
Повышение давления, как правило, связано с окклюзией или стенозом почечной артерии. На фоне патологических процессов просвет сосуда сужается, что приводит к повышению АД. Причиной развития такого состояния могут быть пиелонефрит, гломерулонефрит, амилоидоз, гидронефроз, поликистоз почек.
Развитию болезни способствуют системные хронические заболевания: сахарный диабет, туберкулез, фибромышечная дисплазия. Состояние наблюдается при нефропатии у беременных.
4.Лечение
Как показывает статистический анализ накопленных в мире данных, консервативные методы (медикаментозные, диетологические и пр.) значительно менее эффективны, чем активная терапия, и могут применяться лишь как вспомогательные, предоперационные, поддерживающие меры, а также в качестве паллиативного лечения при наличии противопоказаний к хирургическому вмешательству. Оперативная коррекция почечной артериальной гипертензии в большинстве случаев приносит стойкий и выраженный положительный результат и существенно увеличивает продолжительность жизни таких больных. Производится полостная, эндоскопическая или чрескожная операция (в зависимости от клинических характеристик конкретного случая) по восстановлению проходимости стенозированных артерий, устранению врожденных дефектов, или же по удалению пораженной и не функционирующей почки полностью, что в ряде случаев является единственным эффективным ответом. Примерно треть больных в дальнейшем может не принимать поддерживающие гипотензивные препараты.
Паллиативная гипотензивная терапия как альтернатива хирургическому вмешательству, впрочем, также характеризуется достаточно высокой эффективностью (хотя речь может идти лишь о постоянном медикаментозном контроле АД) и позволяет в той или иной степени нормализовать давление более чем в 90% случаев.
Артериальная гипертензия
В отличие от самостоятельной эссенциальной (первичной) гипертонии вторичные артериальные гипертензии служат симптомами вызвавших их заболеваний. Синдром артериальной гипертензии сопровождает течение свыше 50 болезней. Среди общего числа гипертензивных состояний доля симптоматических артериальных гипертензий составляет около 10%. Течению симптоматических артериальных гипертензий свойственны признаки, позволяющие дифференцировать их от эссенциальной гипертонии (гипертонической болезни):
- Возраст пациентов до 20 лет и свыше 60 лет;
- Внезапное развитие артериальной гипертензии со стойко высоким уровнем АД;
- Злокачественное, быстро прогрессирующее течение;
- Развитие симпатоадреналовых кризов;
- Наличие в анамнезе этиологических заболеваний;
- Слабый отклик на стандартную терапию;
- Повышенное диастолическое давление при почечных артериальных гипертензиях.