Гипертоническая болезнь (эссенциальная или первичная гипертензия) – хроническое заболевание, связанное с длительным и стойким повышением артериального давления (АД).
Существуют две формы гипертонии (гипертензии): первичная и вторичная. Приблизительно 90-95% пациентов с гипертонией имеют первичную форму. В отличие от вторичной гипертензии, первичная не имеет четко выраженной известной причины возникновения. Поэтому её диагноз ставится после исключения известных причин, которые включают то, что называется вторичной гипертензией. Так, например, АД может симптоматически повышаться при болезни почек и так далее.
Артериальное давление: кровяное давление, возникающее вследствие работы сердца, которое накачивает кровь в сосудистую систему, и сопротивления сосудов.
Показания артериального давления обычно даются как два числа: например, 120 на 80 (пишется как 120/80 мм рт.ст.).
Верхнее число называется систолическим АД (более высокое давление и записанное первое число) — это давление, которое кровь оказывает на стенки артерии, когда сердце сжимается, чтобы прокачать её в периферические органы и ткани. Нижнее число — диастолическое АД (меньшее давление и второе записанное число) — это остаточное давление, оказываемое на артерии, когда сердце расслабляется между ударами.
Нормальное кровяное давление величина относительная, которая зависит от возраста, физических нагрузок, психологического состояния, и даже от приема различных лекарственных препаратов.
Гипертоническая болезнь возникает, когда меньшие кровеносные сосуды тела (артериолы) сужаются, заставляя кровь оказывать чрезмерное давление на стенки сосуда и заставляя сердце работать сильнее, чтобы поддерживать давление. При этом АД достигает или превышает 140/90 мм рт.ст.
Диастолическое давление чаще наблюдается у людей моложе 50 лет. При старении систолическая гипертензия становится более серьезной проблемой. По крайней мере четверть взрослого населения (и более половины из них старше 60 лет) имеют высокое кровяное давление.
Причины заболевания
Артериальная гипертензия – это нарушение работы сердечно-сосудистой системы, характеризующееся повышением систолического артериального давления (первая цифра на тонометре) выше 140 мм рт. ст. и/или диастолического (вторая цифра) – выше 90 мм рт. ст. Она может возникнуть как самостоятельное заболевание или стать следствием другой патологии.
Наиболее распространена гипертоническая болезнь или эссенциальная гипертензия, которая развивается самостоятельно, без явных причин. Она наблюдается у 90% пациентов с повышенным кровяным давлением.1
Вторичная или симптоматическая артериальная гипертензия напрямую связана с другими заболеваниями или факторами, на которые можно повлиять.1 Эту форму заболевания обычно подозревают у молодых людей в возрасте до 30 лет с высоким кровяным давлением.
Основными причинами вторичной артериальной гипертензии являются2:
- Синдром обструктивного апноэ сна.
- Заболевания почек.
- Новообразования надпочечников – феохромоцитома.
- Патологии щитовидной железы: тиреотоксикоз, гипотиреоз.
- Врожденные аномалии развития сердца и кровеносных сосудов, в том числе – коарктация аорты.
- Первичный гиперальдостеронизм.
- Синдром Иценко-Кушинга.
- Побочные эффекты медикаментов, таких как: оральные контрацептивы, нестероидные противовоспалительные средства, противовирусные препараты.
Факторы риска
Существует целый ряд факторов, которые повышают вероятность развития артериальной гипертензии. К наиболее значимым относятся:
- Возраст. Риск высокого кровяного давления увеличивается с возрастом, в основном – после 65 лет.
- Наследственная склонность к артериальной гипертензии.
- Избыточный вес.
- Гиподинамия, недостаточность физической активности.
- Курение, в том числе – пассивное.
- Избыток соли и калийсодержащих продуктов в рационе.
- Злоупотребление алкоголем.
- Хронический стресс, частые эмоциональные нагрузки и недосыпание.
- Беременность.
- Ранняя менопауза.
- Частота сердечных сокращений, превышающая 80 уд/мин в состоянии покоя.
Диагностика
Диагноз гипертонической болезни устанавливает врач кардиолог лишь после исключения вторичной артериальной гипертензии. Проводят необходимые анализы, к которым относятся:
- общий анализ крови
- общий анализ мочи
- биохимический анализ крови
- ЭКГ
- ЭХОКГ
- УЗИ почек, надпочечников, почечных артерий, периферических сосудов
- Исследование глазного дна
- Суточное мониторирование АД
Перед посещением врача можно по желанию пройти базовое обследование сердца и сосудов.
Чем отличаются степени гипертонии?
Нормальным кровяным давлением считаются показатели от 110/70 до 130/85 мм рт. ст., что в среднем составляет общеизвестные 120/80 мм рт. ст. При артериальной гипертензии происходит повышение систолического артериального давления выше 140 мм рт. ст. и/или диастолического выше 90 мм рт. ст.
Степени гипертонии определяются в зависимости от показателей систолического (САД) и/или диастолического (ДАД) кровяного давления (рис. 1).
Рисунок 1. Степени гипертонии у взрослых людей. Источник: МедПортал, фото автора cottonbro: Pexels
Как правило, на первой стадии развития гипертензии еще не происходит серьезных структурных изменений во внутренних органах и структурах организма.
Если гипертония будет развиваться, со временем чрезмерное давление крови на стенки артерий будет отрицательно сказываться как на самих кровеносных сосудах, так и на органах-мишенях: головном мозге, сетчатке, сердце. Чем выше давление и чем дольше оно остается неконтролируемым, тем больше потенциальная угроза снижения остроты зрения, ухудшения когнитивных способностей, появления болей в сердце и др.
Наиболее значимыми осложнениями артериальной гипертензии являются:
- Инфаркт миокарда.
- Сердечная недостаточность.
- Потеря остроты зрения и слепота.
- Инсульт.
- Деменция.
Гипертонический криз – осложнение артериальной гипертензии, при котором кровяное давление внезапно повышается до 180/120 мм рт. ст. и более. При этом происходит прямое повреждение органов-мишеней. Такое состояние требует неотложной медицинской помощи в условиях стационара.
Истории лечения
Случай №1
Людмила, 55 лет. Обратилась к врачу кардиологу с жалобами на головные боли в затылочной области, часто сопровождающиеся повышением АД, периодические головокружения, слабость, снижение работоспособности, утомляемость. Известно, что в течение пяти лет после наступления менопаузы больная страдает повышенным давлением. Препараты, назначенные в поликлинике по месту жительства, принимались больной нерегулярно, только при повышении АД и появлении жалоб, так как не была проведена беседа о необходимости постоянного лечения этого хронического заболевания. Как правило, после нормализации цифр АД она самостоятельно прекращала прием лекарств. По профессии – бухгалтер, имеет вредные привычки в виде курения, малоподвижного образа жизни. Семейный анамнез: мать умерла в 64 года, страдала гипертонией, перенесла инфаркт, брат 47 лет год назад перенес инфаркт. После проведенного обследования больной подобрана схема лечения для контроля цифр АД, уровня холестерина, подобрана диета с учетом индивидуальных предпочтений пациентки, даны рекомендации по физической активности, оказана психологическая помощь в отказе от курения. По итогам лечения через полгода на фоне терапии в сочетании с повышением физической активности и изменением пищевых привычек удерживаются целевые цифры АД, нет скачков давления, исчезли головные боли, уменьшилась слабость, увеличилась работоспособность. Снижение веса с 84 до 75 кг. Также улучшились все биохимические показатели крови – холестерин, глюкоза. Пациентка перешла из группы высокого риска сердечно-сосудистых заболеваний в группу низкого риска! Отмечает, что стала лечиться благодаря тому, что ей стало понятно, зачем это делать и к чему приведет отказ от лечения, была подробно разъяснена необходимость постоянного приема препаратов, была возможность постоянно обратиться за помощью в случае недостатка информации.
Главное – не остаться «один на один» с болезнью! В сотрудничестве с врачами возможно победить гипертонию и научиться жить с таким диагнозом без угрозы для жизни!
Случай №2
Константин, 62 года. Обратился к врачу кардиологу с целью профилактического осмотра. Жалоб не предъявлял, считал себя абсолютно здоровым. Курит с 20 лет. АД на приеме на правой руке 130/85 мм рт ст, на левой руке 140/95 мм рт ст. Была сделана ЭКГ, по результатам которой выявлена гипертрофия левого желудочка. Сразу же было выполнено ультразвуковое исследование сердца — подтвердилось наличие гипертрофии левого желудочка, расширение полости левого предсердия. Больному было разъяснено, что такие изменения, как правило, возникают вследствие нелеченной артериальной гипертензии, рекомендовано суточное мониторирование АД . По данным суточного мониторирования АД было выявлено повышение АД в вечернее и ночное время, т.е. в те часы, когда пациент не измерял цифры АД и поэтому не знал о существовании у него артериальной гипертензии, тем не менее, подвергался риску инфаркта или инсульта! После исключения других причин повышения АД установлен диагноз Гипертоническая болезнь II ст, высокий риск сердечно-сосудистых осложнений. Пациенту подобрана адекватная терапия, на контрольном суточном мониторировании АД через 3 месяца целевые цифры давления удерживаются в течение суток. Пациент благодарен за быстрое и комплексное обследование, что дало возможность безотлагательно приступить к лечению!
Отличия степеней от стадий гипертонической болезни
В клинической практике используется одновременно несколько классификаций артериальной гипертензии. Ключевое значение имеет разделение этой патологии по степеням и стадиям развития.1
Если степень определяется в зависимости от показателей давления, то стадия болезни зависит от тяжести поражения органов-мишеней и наличия связанных с высоким кровяным давлением клинических состояний, сахарного диабета и хронической болезни почек. Выделяются 3 стадии артериальной гипертензии:
- Стадия I. Поражения органов-мишеней и ассоциированные клинические состояния отсутствуют, но имеются сопутствующие факторы риска. Помимо ранее упомянутых, сюда относятся также ряд лабораторных показателей: уровни липидов и сахара крови, мочевая кислота и другие.
- Стадия II. Имеется бессимптомное поражение органов-мишеней, определяемое по результатам дополнительного обследования и/или хроническая болезнь почек 3 стадии и/или сопутствующий неосложненный сахарный диабет.
- Стадия III. Наличие проявляющих себя поражений органов-мишеней и связанных с гипертензией клинических состояний, хроническая болезнь почек 4-5 стадии или осложненный сахарный диабет.
Профилактика развития гипертонии
Профилактика артериальной гипертонии делится на первичную и вторичную. Первичная профилактика нужна здоровым — тем, чье давление пока не превышает нормальных цифр. Приведенный ниже комплекс оздоровительных мер поможет не только долгие годы удерживать в норме давление, но и избавиться от лишнего веса и значительно улучшить общее самочувствие.
Физические упражнения
Любые физические упражнения у лиц с мягкой и умеренной АГ способствуют повышению физической работоспособности. Упражнения, направленные на тренировку выносливости (общеразвивающие, дыхательные упражнения, занятия на тренажерах, плавание, ходьба, бег), приводят к заметному антигипертензивному эффекту. Однако во время сильной физической нагрузки систолическое давление резко увеличивается, поэтому лучше всего заниматься понемногу (30 минут) каждый день, постепенно увеличивая нагрузку от слабой до умеренной.
Низкосолевая диета
Количество поваренной соли следует ограничить до 5 грамм (1 чайная ложка) в день. Следует учесть, что многие продукты (сыры, копчености и соления, колбасные изделия, консервы, майонез, чипсы) сами по себе содержат много соли. Так что уберите со стола солонку и никогда не досаливайте готовые блюда. Заменяйте соль пряными травами, чесноком. Если обходиться без соли трудно, можно приобрести соль с пониженным содержанием натрия, вкус которой почти не отличается от обычной.
Ограничение животных жиров
Постепенно вытесните из своей диеты сливочное масло, сыры, колбасы, сметану, сало и жареные котлеты дополнительным количеством овощей и фруктов, растительного масла и нежирной рыбы. Предпочитайт обезжиренные молочные продукты. Таким образом вы сможете контролировать содержание холестерина в крови (профилактика атеросклероза), нормализовать вес и одновременно обогатить свой рацион калием, который очень полезен при гипертонии.
Отказ от вредных привычек
О вреде табака и алкоголя говорится достаточно. Но если вы нашли у себя больше двух из перечисленных выше факторов риска гипертонии, знайте — настало время быть милосерднее к своему сердцу и сосудам. Вредные привычки и артериальная гипертония — страшное сочетание, которое в большинстве случаев ведет к трагическим последствиям.
Если диагноз «гипертоническая болезнь» уже прозвучал, к вышеперечисленным мерам должны быть добавлены еще несколько пунктов. Это так называемая вторичная профилактика, основная задача которой — защитить от негативных последствий органы-мишени и избежать грозных осложнений гипертонии — ишемической болезни сердца, инфаркта, мозгового инсульта.
Психологическая разгрузка
Стресс — одна из основных причин повышения давления. Поэтому так важно освоить методы психологической разгрузки — аутотренинг, самовнушение, медитацию. Важно стремиться видеть во всем положительные стороны, находить в жизни радости, работать над своим характером, меняя его в сторону большей терпимости к чужим недостаткам, оптимизма, уравновешенности. Пешие прогулки, спорт, хобби и общение с домашними животными также помогают поддерживать душевное равновесие.
Измерение артериального давления
Давление нужно измерять ежедневно, а полученные цифры записывать в специальную тетрадь, которую нужно обязательно раз в 2-3 месяца показывать своему лечащему врачу. Вторичная профилактика гипертонической болезни заключается в индивидуальном подборе соответствующих доз гипотензивных препаратов и систематическом поддержании с их помощью нормальных или близких к норме величин артериального давления.
Немедикаментозная терапия
Помимо уже неоднократно упоминавшейся гипертонической диеты, терапия может включать дыхательные упражнения, легкий массаж, нормализацию сна, соблюдение режима дня, прием натуральных и синтетических витаминов, антиоксидантов, пищевых добавок и общеукрепляющих сборов трав. Словом, стоит максимально «оздоровить» свой образ жизни.
Симптомы гипертонии 1 степени
Клинические проявления артериальной гипертензии 1 степени часто остаются незамеченными или вовсе отсутствуют, поскольку компенсаторные возможности организма нивелируют незначительное повышение кровяного давления.3 Из-за этого заболевание часто называют «тихим убийцей».
При длительном сохранении высоких показателей артериального давления могут проявляться неспецифические симптомы, среди которых:
- Пульсирующая или давящая головная боль с эпицентром в затылочной области.
- Шум в ушах и головокружение.
- Мелькание «мушек» перед глазами.
- Усиленное и учащенное сердцебиение.
- Носовые кровотечения.
- Плохая переносимость физических нагрузок и одышка.
- Отеки нижних конечностей, ощущение онемения в ногах.
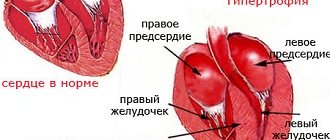
Особенности течения гипертонической болезни с поражение сердца
Длительное или особо злокачественное течение болезни сказывается на сердечной мышце. Изначально развивается гипертрофия миокарда — с помощью этого сердце пытается компенсировать избыточную нагрузку. Без лечения или при его недостаточной эффективности, а также при нерегулярном приеме лекарственных препаратов возможно развитие следующих видов поражения сердца:
- стенокардия — острые боли в сердце, вызванные недостатком кислорода;
- инфаркт — крайняя степень ИБС, проявляется некрозом сердечной мышцы;
- острая левожелудочковая недостаточность — проявляется отеком сердца.
Когда стоит обратиться к врачу?
В большинстве случаев выявление артериальной гипертензии происходит во время профилактического осмотра или обращения за медицинской помощью по поводу другого заболевания или состояния. Поэтому, при наличии факторов риска, рекомендуется регулярное посещение семейного врача или участкового терапевта.
Внеплановая консультация или обращение в службу экстренной медицинской помощи требуется в следующих ситуациях:
- Снижение эффективности принимаемых препаратов – ситуации, когда ранее эффективные гипотензивные средства перестали работать.
- Повышение кровяного давления на фоне проводимого лечения.
- Появление побочных эффектов от проводимой медикаментозной терапии.
- Ухудшение общего состояния при сохранении текущих цифр артериального давления.
- Резкое повышение кровяного давления до более чем 180/120 мм рт. ст., то есть развитие гипертонического криза.
- Внезапное снижение систолического или диастолического кровяного давления на 30 мм рт. ст. и более.
Методы лечения гипертонии
Основная цель лечения гипертонии – снизить риск развития наиболее опасных осложнений (инсульт, инфаркт миокарда, хроническая почечная недостаточность и нефросклероз). С этой целью предпринимаются меры по снижению артериального давления до нормального уровня и снижению уязвимости органов-«мишеней». Больному необходимо настраиваться, что противогипертоническая терапия будет проводиться пожизненно. Курс лечения на II-й и III-й стадии заболевания обязательно включает медикаментозную терапию. Лечение гипертонии I-й стадии может не требовать медикаментозных средств, а ограничиваться лишь методами немедикаментозной терапии. В любом случае, немедикаментозная терапия при гипертонии очень важна.
Больному гипертонией следует регулярно измерять давление и соблюдать все предписания лечащего врача.
Современные методы диагностики
Суточный мониторинг давления может помочь в диагностике артериальной гипертензии. Фото: Minaart / Depositphotos
Диагноз зачастую устанавливается на основе показателей кровяного давления, полученных при тонометрии и данных опроса пациента.
С целью выявления потенциальных причин, а также для оценки рисков для здоровья человека и выбора наиболее подходящей схемы лечения дополнительно проводится ряд лабораторных и инструментальных исследований.
В программу обследования пациента с артериальной гипертензией входят:
- Лабораторные тесты. Сюда входят рутинные общий анализ крови и мочи, а также определение ряда биохимических показателей, среди которых: уровень глюкозы, мочевой кислоты, натрия и калия крови, общий холестерин и липопротеины высокой и низкой плотности (ХС-ЛВП, ХС-ЛНП), креатинин сыворотки крови с последующим расчетом скорости клубочковой фильтрации (СКФ).1
- Инструментальная диагностика. Пациентам с впервые выявленной артериальной гипертензией, с целью исключения гипертензии белого халата (повышения давления в результате страха или «мандража» перед доктором), рекомендуется суточное мониторирование кровяного давления с одновременной записью электрокардиограммы (ЭКГ) по Холтеру. Также, при необходимости, выполняется ЭХО-КГ, ультразвуковая диагностика почек, дуплексное сканирование сосудов почек, головы и шеи, осмотр глазного дна (офтальмоскопия), компьютерная или магнитно-резонансная томография (КТ или МРТ) головного мозга.1
1.Диагностика повышенного артериального давления
Диагностика повышенного артериального давления, или гипертонии, включает в себя изучение истории болезни непосредственный осмотр пациента. Конкретные вопросы врача и необходимые обследования зависят от того, насколько высоко поднимается давление, и есть ли у вас другие факторы риска для развития сердечно-сосудистых заболеваний. Возможно, некоторым пациентам потребуется более детальная диагностика или даже комплексное кардиологическое обследование.
Для диагностики гипертонии врач может:
- Расспросить вас о семейной истории гипертонии, оценить факторы риска повышения давления – например, наследственность или курение.
- Два или более раз измерить артериальное давление. Измерения могут проводиться на левой или правой руке, на ноге и, к примеру, в разных положениях – сидя, лежа или стоя. Это поможет составить более точное представление о вашем давлении.
- Измерить вес, рост и объем талии.
- Проверить сетчатку и состояние задней части глаза.
- Проверить работу сердца (как минимум, прослушать ритмы).
- Осмотреть живот с помощью стетоскопа. Прослушивание сосудов в брюшной полости поможет услышать ненормальные звуки, причиной которых может быть нарушение кровотока из-за сужения артерии в брюшной полости.
- Осмотреть шею для обнаружения увеличения щитовидной железы, растяжения шейных вен и сонной артерии.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Особенности лечения. Консервативная терапия
Тактика лечения зависит от результатов ранее проведенной диагностики и лабораторных показателей, а также риска развития сердечно-сосудистых осложнений. Однако при консервативном лечении артериальной гипертензии 1 степени ключевое место занимает коррекция образа жизни, которая при необходимости может дополняться фармакотерапией.
Изменение образа жизни: советы для пациентов с гипертонией
Первым и одним из важнейших аспектов в терапии артериальной гипертензии и профилактике осложнений является изменение поведения и привычек человека, направленное на устранение или минимизацию факторов риска. Рекомендации для пациентов с гипертонией включают7:
- Отказ от употребления алкогольных напитков и табачных изделий.
- Рациональное, сбалансированное питание. При этом предпочтение стоит отдавать фруктам и овощам, цельнозерновым продуктам и рыбе, избегая продуктов с высоким содержанием соли и трансжиров.
- Нормализация массы тела, лечение ожирения.
- Поддержание умеренной физической активности, гимнастика для шеи, массажи.
- Ограничение употребления сахара и высокоуглеводных продуктов.
- Избегание частых стрессов.
- Нормализация режима дня, обеспечение полноценного сна.
Какие продукты нельзя употреблять при повышенном давлении?
Употребление некоторых продуктов, повышающих давление, может быть опасным, если у человека уже есть артериальная гипертензия. В этом случае соблюдают специальную диету, исключая или ограничивая употребление:
- соли, приправ и пищевых добавок, содержащих натрий;
- крепкого чая, кофе, содержащих кофеин;
- жирных, жареных, острых продуктов;
- солений и консервированных продуктов;
- копченостей;
- выпечки, сладостей;
- фастфуда;
- сладких газированных напитков;
- замороженных полуфабрикатов: пиццы, пельменей (могут содержать много сахара, натрия, насыщенных жиров для сохранения вкуса);
- алкоголя.
Одним из инструментов контроля за своим состоянием являются так называемые дневники давления. В них стоит ежедневно отмечать показатели систолического и диастолического артериального давления, при необходимости добавляя комментарии касательного своего самочувствия.
Также не стоит пропускать контрольные визиты к доктору. Таким образом врач сможет контролировать эффективность назначенного им лечения и, при необходимости, вносить коррективы или заменять недостаточно эффективные медикаменты.
Как измерить давление с помощью механического тонометра
Для того, чтобы измерить давление механическим тонометром (видео 1), нужно:
- сесть в удобном положении и расслабиться, рука при этом должна быть согнута в локтевом суставе и лежать на ровной поверхности,
- плечевую часть руки освободить от одежды и закрепить на ней манжету (ее нижний край должен быть выше локтевого сгиба на 3-4 см),
- установить стетоскоп (фонендоскоп) на внутренней части сгиба локтевого сустава в том месте, где лучше всего прощупывается пульс,
- при помощи ручного насоса начать закачивать воздух в манжету,
- стрелку манометра довести до значений, превышающих предполагаемое давление на 30-40 мм. рт. ст. (например, если нормальное давление пациента 135/90, то на цифре 170 можно остановиться),
- медленно выпускать воздух из манжеты, ожидая появления тонов — это звуки сердцебиения; их появление обозначает границу систолического давления, а исчезновение — диастолического. Проще говоря, если тоны появились на цифре 150 и пропали на цифре 100, то результат — 150/100).
Видео 1. Как правильно измерять давление механическим тонометром.
Медикаментозное лечение
Медикаментозная терапия, как правило, назначается, если изменения в стиле жизни в течение 3 месяцев не привели к нормализации кровяного давления.1 В зависимости от наличия структурных изменений в органах-мишенях и рисков возникновения осложнений могут использоваться один или несколько препаратов. Основными средствами при этом являются:
- Ингибиторы ангиотензинпревращающего фермента (иАПФ): каптоприл, рамиприл. Помогают расслабить кровеносные сосуды, блокируя образование АПФ, химического вещества, сужающего их.
- Блокаторы рецепторов ангиотензина II: валсартан, лосартан. Эти лекарства расслабляют кровеносные сосуды, блокируя действие, а не образование АПФ.
- Блокаторы кальциевых каналов: верапамил, нифедипин. Расслабляют сосуды, а также могут замедлять частоту сердечных сокращений. Часто назначаются людям в пожилом возрасте.
- Диуретики. Существуют разные классы диуретиков, в том числе тиазидные (гидрохлортиазид), петлевые (фуросемид) и калийсберегающие (триамтерен).
- β-адреноблокаторы: атенолол, бисопролол. Снижают силу и частоту сердечных сокращений, также расширяя сосуды.
Дополнительные средства, которые могут использоваться в качестве вспомогательной терапии при тех или иных ситуациях2:
- α-блокаторы: доксазозин, празозин. Подавляют нервные сигналы, поступающие к кровеносным сосудам, уменьшая действие природных химических веществ, сужающих их.
- Антагонисты альдостерона: спиронолактон, эплеренон. Блокируют действие альдостерона, который отвечает за сохранение соли и жидкости в организме и может способствовать повышению артериального давления.
- Вазодилятаторы: гидралазин и миноксидил. Воздействуют непосредственно на мышцы стенок артерий, предотвращая их сокращение.
- Ингибиторы ренина: алискирен. Замедляют выработку ренина – фермента почек, который запускает цепочку химических реакций, повышающих кровяное давление.
Важно! При использовании медикаментозного лечения следует четко знать области применения того или иного лекарства, рекомендованного врачом. Некоторые средства должны приниматься регулярно, независимо от показателей артериального давления и даже в ситуациях, когда цифры находятся в пределах нормы. Другие лекарства используются только при необходимости, например – при внезапном повышении артериального давления и ухудшении общего состояния. Такие препараты лучше всегда иметь при себе.
Что делать при гипертоническом кризе?
Яркие симптомы гипертонии обычно возникают при резком подъеме АД — развитии гипертонического криза. При повышении давления более 220/120 мм рт. ст. и/или появлении симптомов осложненного криза (резкая слабость, тошнота, рвота, нарушения зрения, острая головная боль, боль в сердце, нарушение речи или сознания, ограничение движений в конечностях) необходимо срочно вызвать неотложную помощь.
Неотложные действия в этой ситуации сводятся к проветриванию помещения, соблюдению постельного режима, поддержанию спокойной обстановки, приему антигипертензивных препаратов (рис. 2).
Рисунок 2. Первая помощь при гипертоническом кризе. Источник: МедПортал
Часто задаваемые вопросы
На основании чего можно предположить, что я заболею гипертонией?
К факторам риска развития гипертонической болезни относятся: курение, ожирение, малоподвижный образ жизни, повышение холестерина, сахарный диабет, возраст старше 55 для мужчин и 65 для женщин, и, конечно, наследственность – раннее начало сердечно-сосудистых заболеваний у кровных родственников (у мужчин младше 55 лет и женщин младше 65 лет соответственно). Если вышеперечисленные факторы риска присутствуют в вашей жизни, следует посетить врача кардиолога для обследования и лечения при необходимости.
Говорят, с гипертонией можно справиться с помощью диеты. Каких принципов в питании нужно придерживаться, чтобы поддерживать давление в норме?
Ученые давно заметили, что среди вегетарианцев наблюдается гораздо меньше случаев гипертонии. У них, как правило, более здоровое сердце. В чем отличие рациона вегетарианцев от остальных людей? Они едят очень много овощей и фруктов, которые богаты минералами, полезными для сердечно-сосудистой системы. Это, в первую очередь, калий, а также магний и кальций. Поскольку вегетарианцы не едят мясо и другие продукты животного происхождения, то в их организм поступает меньше насыщенных жиров и холестерина. Диета DASH ( Dietary Approach to Stop Hypertension — «диетические подходы к остановке гипертонии») — это специально разработанная программа питания при гипертонии, подобная вегетарианству, но с сохранением мяса в рационе. Эта диета исключает употребление продуктов, которые способствуют повышению артериального давления.
Если вы будете строго придерживаться диеты DASH в течение нескольких месяцев, а потом сдадите анализ крови на холестерин, то убедитесь, что у вас понизилось содержание в крови общего холестерина и липопротеинов низкой плотности (ЛНП, или «плохого» холестерина).
В ежедневный рацион согласно диете DASH входят следующие продукты:
- 7-8 порций хлебных изделий и злаковых продуктов
- 4-5 порций овощей
- 4-5 порций фруктов
- 2-3 порции нежирных или обезжиренных молочных продуктов
- 2 или меньше порции мясных или рыбных изделий
- 2,5 порции жиров
- 4-5 порций орехов, семян или бобовых
- 5 порций сладостей в неделю, в том числе 1 столовая ложка сахара, 1 столовая ложка желе или варенья, 15 граммов жевательных конфет или стакан лимонада
И, конечно, следует ограничить потребление поваренной соли – до 5 г в сутки.
Соблюдение этих рекомендаций обеспечивает снижение давления на 5–15 мм рт. ст., что, по сути, равно действию одного антигипертензивного препарата.
Более подробно распишет меню врач диетолог на консультации.
У меня – гипертония. Каким тонометром лучше пользоваться, чтобы следить за своим давлением в домашних условиях?
В настоящее время существует много приборов, которые используют для контроля уровня артериального давления. Следует выбирать приборы с автоматическим измерением давления («полный автомат») и те, у которых манжетка накладывается на плечо. Питание прибора должно осуществляться через сетевой адаптер. Так получаемые значения артериального давления будут более точными. Известно, что люди, которые следят за своим артериальным давлением, лечатся с лучшим результатом и при определенном навыке могут сами принять меры по своевременному снижению внезапно поднявшегося давления.
Как долго нужно принимать лекарства от гипертонии? Ведь, помимо сердечных, у меня есть и другие проблемы со здоровьем, и приходится пить очень много лекарств…
Так как гипертоническая болезнь это хроническое заболевание, принимать препараты необходимо постоянно, без перерывов.
Существуют комбинированные лекарственные формы, содержащие в одной таблетке два и более препаратов, и, может быть, вам будет удобнее использовать именно их. Посоветуйтесь со своим лечащим врачом. Необходимо также оценить, насколько вам нужны препараты для лечения других ваших заболеваний. Возможно, их терапию можно оптимизировать.
У меня диагностировали гипертонию, значит ли это, что у меня обязательно будет инфаркт, чем это грозит?
При своевременно начатом и адекватном лечении с достижением целевых цифр АД вероятность развития таких грозных осложнений, как инфаркт или инсульт, будет сведена к минимуму. Для этого необходимо обратиться к врачу кардиологу для подбора терапии, а в дальнейшем проходить регулярное обследование.
Существует ли возрастная норма давления?
В норме цифры АД должны быть не выше, чем 140/90 мм рт.ст., для людей старше 60 лет – не выше 150/90 мм рт.ст.
Народные средства против гипертонии
Чай с имбирем полезен для людей с повышенным давлением. Фото: jcomp — ru.freepik.com
Помимо медикаментозной терапии эффективными вспомогательными средствами могут оказаться народные методы лечения. Они включают в себя разнообразные настойки и отвары из тех или иных растений, корней, листьев или ягод. Доказанным гипотензивным эффектом обладают4:
- Чай из имбиря.
- Настои и чаи из женьшеня.
- Компрессы для ног с яблочным уксусом.
- Отвары с семенами подсолнуха.
- Гранатовый сок.
- Черный шоколад (содержащий не менее 60-70% какао, в умеренных количествах) и какао.
- Сок сельдерея.
- Чеснок.
- Отвар с омелы белой.
- Пищевые добавки или продукты, которые увеличивают оксид азота или расширяют кровеносные сосуды (вазодилататоры), такие как: какао, коэнзим Q10, L-аргинин.
- Омега-3 жирные кислоты, содержащиеся в жирной рыбе, добавках с высоким содержанием рыбьего жира и семян льна.
Также помочь снизить повышенное артериальное давление способны различные процедуры, среди которых курсы массажа спины и воротниковой зоны, контрастные водные процедуры для стоп и кистей и др.5, 6
Важно! Средства народной медицины не могут быть единственным методом лечения. Также многие из лекарственных растений имеют в своем составе биологически активные вещества, которые могут вызывать побочные реакции. Поэтому перед их употреблением следует обязательно посоветоваться с доктором.
Другие исследования
ЭКГ (раз в полгода). Необходимо контролировать частоту сокращений и ритм сердца, предположить увеличение размеров различных отделов сердца. Из-за повышения артериального давления основная камера сердца, левый желудочек, начинает утолщаться, это называют гипертрофией левого желудочка. В гипертрофированном сердце чаще возникают нарушения ритма, из-за большой нагрузки может возникнуть сердечная недостаточность.
УЗИ сонных артерий (раз в год). Если врач видит утолщение стенки сонной артерии, это говорит о том, что меняется состояние сосудов, начинает формироваться атеросклеротическая бляшка, а значит, увеличивается риск инсульта.
Осмотр у офтальмолога (раз в год). Глаза тоже страдают от повышенного давления. Тяжёлая гипертония может стать причиной повреждения сетчатки глаза, зрительного нерва и сосудов глаз.
Прогноз
При артериальной гипертензии 1 степени, как правило, удается избежать дальнейшего повышения кровяного давления без использования таблеток – путем устранения факторов риска и изменения образа жизни человека.
Однако иногда без соответствующей гипотензивной терапии и медикаментозного лечения не обойтись. В совокупности соблюдение простых правил поведения и регулярный прием таблеток позволяют наиболее эффективно контролировать состояние и не допускать развития серьезных осложнений в виде инфаркта миокарда или инсульта.
Лечение
Цель – снижение сердечно-сосудистой заболеваемости и смертности путем нормализации цифр АД. Лечение включает в себя изменение образа жизни (бессолевая диета, отказ от курения и алкоголя, физическая активность) и лекарственную терапию, которая может включать в себя как прием таблетированных препаратов, так и капельницы.
В Клинике ЭКСПЕРТ у пациентов есть возможность получить полноценную консультацию врача кардиолога и диетолога по изменению образа жизни и модификации факторов риска. При необходимости возможно лечение в дневном стационаре под наблюдением опытного медицинского персонала.
Источники
- Российское кардиологическое общество. Клинические рекомендации «Артериальная гипертензия у взрослых», 2021.
- High blood pressure (hypertension). Mayo clinic. 2021.
- Т. В. Ащеулова, Т. Н. Амбросова, В. И. Смирнова. «Основные симптомы и синдромы при гипертонической болезни и симптоматических артериальных гипертензиях: метод. указ. для студентов» / сост.– Харьков: ХНМУ, 2021. – 32 с.
- Tabassum N, Ahmad F. Role of natural herbs in the treatment of hypertension. Pharmacogn Rev. 2011;5(9):30-40.
- Givi M. Durability of effect of massage therapy on blood pressure. Int J Prev Med. 2013;4(5):511-516.
- Mohebbi Z, Moghadasi M, Homayouni K, Nikou MH. The effect of back massage on blood pressure in the patients with primary hypertension in 2012-2013: a randomized clinical trial. Int J Community Based Nurs Midwifery. 2014;2(4):251-258.
- Marjorie Hecht «Types and Stages of Hypertension». Healthline. 2019.
Чем опасна гипертония?
Сердце продвигает кровь по кровеносным сосудам, обеспечивая все клетки организма кислородом и питательными веществами. В случае, когда кровеносные сосуды закупориваются или теряют свою эластичность, сердце начинает работать сильнее и увеличивает давление внутри сосудов.
На фоне болезни при несвоевременном лечении могут возникнуть такие серьезные патологии, как острая сердечная недостаточность, гипертонический криз, инсульт, инфаркт миокарда.
Сложность гипертонии в том, что часто она годами протекает практически бессимптомно и человек не знает о существовании у него болезни. Часто наблюдаются симптомы – головная боль, усталость, снижение памяти, головокружение, повышенное давление, на которые человек просто не обращает внимания. Это может говорить о начале развития заболевания.