Причины возникновения
Беременность – это фактор риска сбоя сердечного ритма. Этому есть объяснения:
- Гормональные изменения. Естественный рост прогестерона и эстрогена оказывает проаритмическое действие на ткани миокарда.
- Увеличение объема циркулирующей крови на 20-30%. Это ведет к растяжению предсердий, и ритм нарушается.
- Физиологическое увеличение частоты сердечных сокращений. В среднем ЧСС растет на 15-20 ударов в минуту по сравнению с исходными данными. На фоне естественной тахикардии увеличивается объем сердечного выброса, и развивается аритмия.
Нарушения сердечного ритма выявляются у 10-12% всех беременных (по данным некоторых авторов – до 20%). Распространенность патологии среди будущих мам выше, чем у женщин вне периода гестации. Аритмия может быть впервые выявленной или сформировавшейся до зачатия. Нередко точную причину выяснить не удается.
Важно понимать: далеко не все нарушения сердечного ритма у беременных связаны с органическим поражением миокарда. На практике мы нередко видим, что сбой в работе сердца обусловлен различными состояниями, в том числе эндокринной патологией, болезнями нервной системы и др. В медицинской литературе указывается, что до 45% гестационных аритмий имеют функциональное происхождение и встречаются даже у здоровых женщин.
Выделяют такие причины аритмии:
- функциональные состояния: употребление некоторых продуктов (чай, кофе), курение, стресс, физические нагрузки;
- органическое поражение сердечной мышцы: ИБС, пороки сердца, миокардит, перикардит, новообразования;
- аутоиммунные заболевания;
- бронхиальная астма, бронхит;
- нарушение мозгового кровообращения;
- патология щитовидной железы, надпочечников;
- интоксикация алкоголем, наркотиками.
Аритмия у беременных женщин чаще развивается при вынашивании крупного плода, многоплодии и многоводии.
Аритмия сердца
Аритмия сердца – это патология, при которой происходит нарушение ритмичности, частоты и последовательности сокращения и возбуждения сердца. Пациенты, страдающие проблемами сердечного ритма, описывают своё состояние по-разному, но чувствуют они одно и то же – сначала повышенное сердцебиение, затем замирание сердца и снова ощущение того, что сердце вот-вот выпрыгнет наружу.
Опасна ли аритмия? Виды аритмических расстройств
Существует установленная частота сердцебиения – 60-80 ударов в минуту. При увеличении этого показателя у человека развивается тахикардия, а при уменьшении – брадикардия. В целом это называется аритмическим расстройством сердцебиения. Аритмия сама по себе не несёт угрозы жизни человеку, но может привести к некоторым осложнениям, способным негативно отразиться на работе сердечно-сосудистой системы и стать причиной развития инсульта или инфаркта.
Некоторые виды аритмических расстройств (мерцательная, синусовая
) могут препятствовать нормальному кровоснабжению сердца, и спровоцировать его внезапную остановку. Например,
мерцательная аритмия
является причиной застоя крови в предсердиях, и если организм у человека склонен к образованию тромбов, то существует большая вероятность образования эмбола, который отрываясь от стенок, проходит в кровеносные сосуды и блокирует кровообращение в головном мозге, что неминуемо приводит либо к инсульту, либо к летальному исходу. Кроме того,
мерцательная аритмия
негативно влияет на сердцебиение в целом. Если у пациента наблюдается беспорядочное сокращение волокон верхних камер сердца, то это приводит к сбою ритмов желудочков.
Мерцательная аритмия
является серьёзной патологией и может вызвать такие заболевания, как:
- Кардиэмболический инсульт;
- Сердечная недостаточность;
- Кардиомиопатия;
- Тромбоэмболия;
- Сердечная астма;
- Аритмогенный шок;
Синусовая аритмия
бывает двух видов: дыхательная – возникает в молодом возрасте и не дыхательная – возникает в пожилом возрасте и определяется разницей между сердечными сокращениями, превышающими их среднюю продолжительность на 10%. При
синусовой аритмии
частота сердцебиения увеличивается до ста и более ударов в минуту. В основном она проявляется после стрессовых ситуаций, физических перегрузок, приёма лекарственных препаратов или является следствием какой-либо другой причины. Тахикардические расстройства приводят к ускоренному сердцебиению, свидетельствующему о нарушениях тонуса сосудов, и могут возникать после приступов стенокардии, анемии, инфаркта, а также при повышенной температуре тела и увеличении выработки гормонов.
Синусовая аритмия
опасна неожиданными обмороками и головокружениями и когда такие симптомы становятся частыми, необходимо обратиться к доктору и пройти терапевтический курс лечения. А если при сильной одышке появляется грудная боль и потемнение в глазах, тогда нужно немедленно пройти курс обследования у кардиолога, диагностировать заболевание и неукоснительно следовать врачебным рекомендациям. Вполне возможно, что потребуется стационарное лечение.
Как лечить аритмию
Для восстановления нормального сердечного ритма, доктора́ прописывают препараты с противоаритмическим действием. Такие препараты делятся на четыре группы: антиартмики, бета-адреноблокаторы, антикоагулянты и метаболиты.
Антиартмики.
Для устранения мерцательной аритмии из этой группы препаратов назначают Аденозин, Верапамил, Дигоксин, а для лечения других видов аритмических патологий применяют Пропафенон и Амиодарон. Отлично зарекомендовал себя препарат Кордарон, помогающий при лечении аритмии людям с сердечной недостаточностью и послеинфарктного состояния.
Важно!
Кардарон противопоказан при брадикардиях (когда частота биения сердца снижена до 50 ударов в минуту), беременности, бронхиальной астме, блокаде сердца и болезни щитовидной железы.
Бета-адреноблокаторы.
Препараты Соталол, Карведилол, Атенолол, Бисопролол, Целипролол и Бетаксолол назначают при развитии у пациента ишемической болезни сердца, инфаркте, гипертонии. Они быстро нормализуют давление в кровеносных сосудах, понижают частоту сердцебиения и препятствуют развитию сердечной недостаточности.
Важно!
Препараты группы бета-адреноблокаторов противопоказаны при бронхиальной астме и нарушениях дыхательной функции организма.
Антикоагулянты.
При продолжительном периоде аритмического расстройства (несколько недель), назначают препараты разжижающие кровь и предупреждающие образование тромбов в предсердии – Гепарин, Энокспарин и для постоянного применения – Варфарин.
Метаболиты.
Эта группа лекарств повышает питание сердечных волокон, препятствует патологии, которая провоцирует ишемическую болезнь и способствует улучшению обменных веществ. В основном назначают Тиотриазолин, Рибоксин, Кокарбоксилазу, Милдронат, Аденозинтрифосфат (АТФ) и препараты магния и калия. Метаболиты нормализуют проведение импульсов и восстанавливают работу сердца.
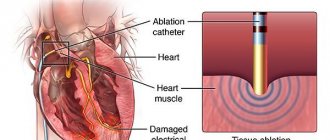
В случаях, когда медикаментозное лечение не приносит положительных результатов, может понадобиться радиочастотная абляция.
В ходе операции прижигают небольшой участок сердечной ткани, стимулирующей импульсы, которые вызывают блокаду сердца. После этого, для поддержания нормального сердцебиения, пациенту ставят электрокардиостимулятор. Ещё врачи могут предложить
радиочастотную изоляцию лёгочных вен
. Такая операция устраняет очаг повышенного возбуждения сердца, и так как этот очаг расположен в лёгочных венах, его изоляция от предсердья на 60% снижает развитие аритмии.
Чтобы не запускать развитие аритмических заболеваний следует регулярно проходить обследование у кардиолога.
Симптомы
Характерные признаки:
- изменение частоты сердечных сокращений;
- перебои в работе сердца;
- немотивированная усталость;
- одышка;
- шум в ушах;
- тремор (дрожь) конечностей;
- тошнота, рвота;
- головокружение;
- нарушение зрения;
- потеря сознания.
Обычно симптомы впервые наблюдаются после 20 недель, когда возрастает нагрузка на сердце. Осложнения чаще выявляются в III триместре. При предшествующих заболеваниях сердца состояние будущей мамы ухудшается с ранних сроков гестации.
Какие виды аритмии встречаются при беременности
Аритмия – это серьезная медицинская проблема. Нарушения сердечного ритма создают угрозу формированию плода и течению гестации. Возможно развитие осложнений:
- самопроизвольный выкидыш;
- гестоз;
- преждевременные роды;
- хроническая гипоксия и гипотрофия плода.
Практика показывает, что риск развития осложнений выше при предшествующей сердечно-сосудистой патологии.
Рассмотрим подробнее, какие формы аритмии выявляются при гестации. и как распознать их по характерным признакам.
Экстрасистолия
Экстрасистолическая аритмия – самый частый вид нарушений работы сердца у беременных. Возникает преимущественно в III триместре, нередко протекает бессимптомно. Сопровождается перебоями сердечной деятельности и иными неспецифическими признаками.
Кратковременная экстрасистолия неопасна для здоровья матери и плода. Возникающие гемодинамические нарушения не препятствуют течению беременности. При прогрессировании патологии развивается гипоксия плода. Риск осложнений выше при сопутствующих болезнях сердца.
Синусовая аритмия
При этом варианте нарушается нормальный ритм сердцебиений, становится хаотичным. Сначала он может учащаться, далее – замедляться с последующей нормализацией. Интервалы между отдельными сокращениями приобретают разную по времени протяженность.
Причина патологии – сбой в работе синусового узла. Именно через него проходит импульс с определенной периодичностью. Но если ритм нарушается, узел посылает сигналы через различные промежутки времени. Все отделы сердца сокращаются последовательно, но без четкого ритма. Так развивается синусовая аритмия.
В клинической кардиологии отдельно принято выделять дыхательную аритмию. Здесь нарушения связаны с движениями грудной клетки при вдохе и выдохе.
Синусовая аритмия во время беременности обычно неопасна для матери и плода. Такие приступы не влияют на общее состояние организма и имеют незначительную продолжительность. Но, если самочувствие женщины ухудшается, страдает плод, показана консультация кардиолога и подбор терапии. Прогрессирующая синусовая аритмия грозит при беременности развитием гипоксии плода, преждевременными родами.
Синдром Вольфа-Паркинсона-Уайта
Синдром WPW – это одна из форм наджелудочковой тахикардии. Наблюдения показывают, что такая форма аритмии у беременных встречается редко и обычно связана с предшествующей патологией сердца. Анатомический субстрат болезни – это формирование дополнительных предсердно-желудочковых проводящих путей («мостиков»). Биоэлектрический импульс из синусового узла распространяется аномально быстро и может двигаться по кругу.
Симптомы WPW неспецифичны. Патология выявляется на ЭКГ. Во время приступа ЧСС достигает 200 уд./мин. Возможна фибрилляция предсердий и остановка сердца.
Пароксизмальная тахикардия
Пароксизмальные состояния редко возникают во время беременности без предшествующего фона. Обычно они осложняют ишемию миокарда. По локализации могут быть предсердными и желудочковыми.
Приступ пароксизмальной тахикардии возникает внезапно. Учащается сердцебиение до 200 уд./мин. Могут быть жалобы на шум в ушах, головокружение. У беременных приступ часто протекает на фоне тошноты. Возможно обратимое нарушение речи.
Длительный приступ пароксизмальной тахикардии опасен для матери и плода. Не исключено прерывание беременности.
Какие аритмии чаще бывают у беременных?
Чаще всего встречается экстрасистолия, предсердная и желудочковая. Это – внеочередные, преждевременные сокращения сердца. Они могут совершенно не ощущаться и выявляться только при осмотре или съемке ЭКГ. Но беременная может чувствовать экстрасистолию как замирание сердца или испытывать другие неприятные ощущения (см. статью об аритмиях сердца).
Значимость экстрасистолии, как и других нарушений ритма, для протекания беременности, здоровья матери и ребенка, для выбора способа родоразрешения зависит от того, имеется ли у женщины заболевание сердца, сердечно-сосудистой системы или других систем и органов. Поэтому, все беременные с аритмиями подлежат тщательному обследованию у кардиолога.
Какие исследования необходимо выполнить при выявлении или подозрении на аритмию у беременных?
Помимо общеклинических исследований (клинический анализ крови, общий анализ мочи, флюорография) обязательно нужно снять ЭКГ, поставить суточный (или многосуточный) монитор ЭКГ (или ЭКГ и АД), выполнить ЭХО-кардиографию, сдать анализ крови на маркеры воспаления, анализ крови, позволяющий оценить функцию щитовидной железы. Как правило этого бывает достаточно для выяснения, имеется ли какое-нибудь заболевание. В ряде случае врач назначит дополнительные исследования и консультации специалистов, например ЛОР-врача, если имеется подозрение на инфекционный процесс, эндокринолога и т.д.
Насколько опасны нарушения ритма у беременных? Требуют ли они лечения? Опасно ли это для ребенка?
У большинства будущих мам не выявляется никаких заболеваний. В этом случае экстрасистолия как правило не опасна.
В подавляющем большинстве случаев наджелудочковая и желудочковая экстрасистолия не является противопоказанием к естественным родам и не требует медикаментозного лечения.
Вопрос о назначении специфической антиаритмической терапии решается только кардиологом по строгим показаниям с учетом всех данных о состоянии здоровья мамы и с учетом характеристик и количества аритмий по данным Холтеровского мониторирования. Абсолютно безопасных препаратов для плода нет.
Но в случае необходимости опытный врач подберет наиболее безопасное лекарство в минимальной, но достаточной дозе.
Хирургические методы лечения, по-возможности, должны быть отложены до послеродового периода, хотя в идеале они должны предшествовать планируемой беременности, если у женщины аритмия имелась ранее. Беременность не является абсолютным противопоказанием к радиочастотной катетерной аблации (РЧА) (например, в случае частой, симптомной, устойчивой к медикаментозной терапии аритмии), однако, безусловно, данная процедура – это крайняя мера из-за риска облучения плода; она может проводиться не ранее ІІ триместра беременности.
Здоровый образ жизни, нормализация психологического состояния – залог успешного лечения.
Большое внимание следует уделить исключению вредных веществ и продуктов, здоровому образу жизни. Иногда этого бывает достаточно для полного устранения аритмии.
Коррекция психоэмоционального статуса позволяет устранить или в значительной степени уменьшить субъективные ощущения женщины, связанные с аритмиями, а в ряде случаев уменьшить и количество нарушений ритма, что позволяет не применять антиаритмические препараты во время беременности. Для выявления связи нарушений ритма с психологическими причинами проводятся психологическая диагностика и психологическое консультирование, ментальные стресс-тесты.
Случай из практики
Пациентка E., 29 лет, поступила в кардиологическое отделение с жалобами на учащенное сердцебиение, одышку, потемнение в глазах. Из анамнеза известно, что беременность первая, протекала без особенностей. Ранее на учете у кардиолога не состояла, на работу сердца не жаловалась. По данным предыдущей ЭКГ – признаки синусовой аритмии.
За три дня до госпитализации женщина почувствовала резкое сердцебиение. Обратилась к участковому гинекологу. Врач направил пациентку на ЭКГ, где была зафиксирована наджелудочковая тахикардия. Женщина была госпитализирована, осмотрена кардиологом и дежурным гинекологом. На момент осмотра осложнений беременности не было выявлено.
При поступлении в стационар на ЭКГ у пациентки регистрировались признаки наджелудочковой тахикардии с ЧСС 200 уд./мин. Проводилась консервативная терапия: Верапамил, калиево-магниевая смесь. Проведено дообследование, на эхоКГ патологии сердца не выявлено. В течение суток состояние пациентки улучшилось, приступ удалось снять. При контрольном КТГ отмечались признаки гипоксии плода (7 баллов по Фишеру). Далее женщина оставалась под наблюдением кардиолога и гинеколога.
На сроке 37-38 недель пациентка была переведена в отделение патологии беременности для подготовки к родоразрешению. Роды прошли путем операции кесарева сечения, без особенностей. На третьи сутки после рождения ребенка сердечный ритм восстановился. Рецидива в послеродовом периоде не было.
Мерцательная аритмия
Мерцательная аритмия – это нарушение работы предсердий. При этом мышечные волокна сокращаются очень часто – до 600 уд./мин. Принято выделять две формы такого состояния:
- трепетание – последовательное сокращение мышц, ЧСС до 400 уд./мин.;
- фибрилляция – хаотичное сокращение кардиомиоцитов, ЧСС до 600 уд./мин.
Мерцательная аритмия во время беременности не остается незамеченной. Женщины жалуются на учащенное сердцебиение, чувство нехватки воздуха. При прогрессировании болезни растет риск развития инфаркта миокарда, инсульта. Такое состояние может привести к прерыванию беременности на любом сроке.
Во время беременности как у матери, так и у плода могут возникать разнообразные нарушения ритма. Они представляют собой серьезную медицинскую проблему, что обусловлено рядом причин. Во-первых, сами аритмии способны создавать угрозу здоровью и жизни беременной женщины и плода. Во-вторых, частота аритмий во время беременности увеличивается, что обусловлено значительными физиологическими изменениями в организме матери [1]. В-третьих, эти изменения влияют на фармакокинетические параметры лекарственных средств, а, следовательно, на их концентрации в крови, эффективность и безопасность. И, наконец, антиаритмические препараты могут оказывать на плод неблагоприятное действие, включая тератогенное.
В целом менеджмент аритмий при беременности существенно не отличается от такового у небеременных [2]. Однако в случае развития аритмии у беременной женщины необходимо взвешивать ее тяжесть, угрозу здоровью матери и плода и риск нежелательных эффектов лекарственной терапии. В решении вопроса о выборе лечения беременной женщине должны принимать врачи разных специальностей – кардиологи, акушеры и педиатры. Вид терапевтического вмешательства определяется, прежде всего, нарушениями гемодинамики у матери и плода. Женщинам без структурных дефектов сердца и с незначительными клиническими симптомами аритмий (например, предсердная и желудочковая экстрасистолия) лекарственную терапию назначать не следует, однако им следует исключить возможные провоцирующие факторы, такие как курение, кофе и алкоголь. В случаях, когда аритмия хорошо переносится, можно использовать нефармакологические методы лечения.
Нефармакологические методы лечения аритмий
Нефармакологические методы лечения включают: наблюдение, отдых и стимуляцию вагусных рефлексов, например, путем массажа каротидного синуса [3]. Есть успешный опыт применения электрокардиоверсии у беременных [4,5]. При кардиоверсии в редких случаях наблюдались аритмии у плода, поэтому ее рекомендуется выполнять под контролем его сердечной деятельности [6]. Однако вероятность развития аритмий у плода достаточно небольшая, во-первых, в связи с высоким порогом фибрилляции и, во-вторых, из-за того, что матка находится вне зоны вектора шока и поэтому получает относительно небольшой электростимул [7].
Напротив, опыт имплантации дефибрилляторов беременным женщинам незначителен. Имеющиеся данные не позволяют предположить, что применение дефибрилляторов сопряжено с высоким риском осложнений [4]. Имплантирование дефибриллятора может быть выбором для женщин с угрожающими жизни аритмиями, которые планируют повторные беременности и у которых, в связи с этим, нежелательно применение токсичных лекарственных препаратов [7].
В случае остановки сердца у беременной женщины мероприятия по реанимации не отличаются от таковых у небеременных, однако следует учитывать возможность сдавливания аорты и нижней полой вены маткой. Реанимационные мероприятия рекомендуется проводить в положении женщины на боку или сместив вручную матку к головному концу и налево. При сроке беременности более 25 недель следует немедленно выполнить кесарево сечение [7].
Общие принципы выбора антиаритмических средств в период беременности
При необходимости назначения антиаритмических средств выбор конкретного препарата должен базироваться на имеющейся на сегодняшний день информации о его терапевтической эффективности и безопасности, с учетом возраста плода (срока беременности). При этом следует учитывать безопасность препарата не только для плода, но и для матери. Более того, при решении вопроса о назначении лекарственной терапии надо руководствоваться следующим положением: женщина, не взирая на беременность, должна всегда получать оптимальное лечение [8]. В случае, когда нет альтернатив, препарат, который может помочь матери, назначают, вне зависимости от его токсичности и потенциального вреда для плода. Однако, чтобы максимально предотвратить нежелательные эффекты у плода, необходим тщательный мониторинг лечения. В случае, когда существует выбор, предпочтение следует отдавать наиболее изученным лекарственным средствам, зарекомендовавшим себя безопасными для плода при широком использовании в медицинской практике. В целом объем информации по безопасности отдельных препаратов пропорционален времени их нахождения на мировом фармацевтическом рынке.
Большинство антиаритмических средств относительно безопасны во время беременности, но все они могут оказывать неблагоприятное действие на мать и плод. Существуют и серьезные исключения из этого правила. Лечение беременных следует начинать с минимальной рекомендуемой дозы с последующей ее коррекцией на основании клинических симптомов, электрофизиологических показателей и данных мониторинга концентраций препаратов в крови [8]. В период беременности следует регулярно оценивать необходимость дальнейшего проведения лекарственной терапии. Одним из наиболее важных побочных действий антиаритмических средств у матери является проаритмический эффект, который могут вызывать практически все препараты II и III класса [7].
Знание физиологических изменений, происходящих в период беременности в организме матери, необходимо, прежде всего, с точки зрения коррекции доз антиаритмических средств*. Особое внимание следует обратить на увеличение внутрисосудистого объема (примерно на 40-50%), которое может вызвать необходимость увеличения нагрузочной дозы лекарственного средства для создания адекватных терапевтических концентраций в крови. Кроме того, оно влечет снижение уровня белка в плазме крови и падение общей концентрации препарата в крови, хотя концентрация несвязанной активной фракции может быть в норме. Поэтому мониторинг концентраций антиаритмических средств у беременных является менее надежным средством контроля терапии, чем клинический и электрофизиологический ответ.
Иногда антиаритмические препараты назначают для лечения аритмий плода, а не матери. В этих случаях их дозы должны быть подобраны таким образом, чтобы обеспечивать терапевтический эффект у плода, не вызывая проаритмического действия или других нежелательных эффектов у матери.
Безопасность антиаритмических средств
Препараты I класса
Среди препаратов класса I А наибольшее количество данных в отношении безопасности в период беременности имеется для хинидина. В течение более чем 60-лет его пребывания на мировом фармацевтическом рынке накоплен опыт применения препарата для лечения аритмий как у беременных женщин, так и у плода [2]. Возможные побочные эффекты хинидина у матери включают желудочно-кишечные расстройства, дискразии крови, нарушения слуха и зрения [2]. Описаны спонтанные сокращения матки под влиянием хинидина [9], однако это осложнение наблюдается крайне редко. В целом хинидин достаточно безопасен и для плода. Отдельные случаи тромбоцитопении и поражения VIII пары черепно-мозговых нервов наблюдались преимущественно при превышении средних терапевтических доз [10].
Для прокаинамида также накоплен достаточно большой опыт применения во время беременности. Он тоже зарекомендовал себя достаточно безопасным препаратом. При применении препарата в I триместре беременности тератогенные эффекты не наблюдались [11]. Опыт использования прокаинамида показывает, что при относительно непродолжительном лечения профиль его побочных реакций достаточно благоприятный. Волчаночный синдром развивается обычно при длительном лечении [12]. Кроме того, преимуществом прокаинамида перед хининдином является возможность внутривенного введения. Прокаинамид рассматривают в качестве одного из препаратов выбора для лечения тахикардии с широким комплексом QRS [13]. У беременных прокаинамид завоевал репутацию одного из наиболее оптимальных антиаритмических средств. Его дозы могут требовать коррекции в разные сроки беременности.
Дизопирамид, в отличие от двух предыдущих препаратов, плохо изучен у беременных женщин, поэтому его применения нужно избегать. Есть сообщение о развитии болезненных сокращений матки и внезапного кровотечения у 26-летней женщины с синдромом Вольф-Паркинсон-Уайта при введении препарата в III триместре беременности [14].
При лечении любым препаратом класса I А существует риск потенциально фатальных желудочковых аритмий (torsade de pointes), которые сопровождаются удлинением интервала QT на ЭКГ, причем у женщин они наблюдаются чаще, чем у мужчин [15]. Все препараты этого класса нужно применять в условиях стационара под постоянным контролем сердечной функции и концентрации в сыворотке крови.
Препараты класса I B включают лидокаин, мексилетин, токаинид, морицизин и фенитоин. Опыт применения лидокаина во время беременности достаточно большой, однако он касается преимущественно использования его в качестве анестетика во время родов. Для лечения аритмий у беременных препарат применялся значительно реже. Имеющиеся экспериментальные данные и клинический опыт позволяют прийти к выводу о том, что лидокаин хорошо переносится матерью и плодом [12,16]. Частота врожденных аномалий при его использовании не увеличивалась [17].
При применении лидокаина описаны единичные токсические реакции у плода [2]. Его введения рекомендуют избегать при длительных родах и дистрессе плода. Концентрации лидокаина в крови могут увеличиваться в случае ацидоза плода, приводя к развитию токсических реакций со стороны сердца и центральной нервной системы [18]. Лидокаин метаболизируется в печени, поэтому женщинам с нарушением функции печени и сердечной недостаточностью следует снижать его нагрузочную и поддерживающие дозы.
Мексилетин структурно похож на лидокаин. Опыт его применения при беременности значительно меньше, но он также представляется достаточно безопасным средством [19].
Фенитоин относится к противосудорожным средствам. Раньше его достаточно широко применяли для лечения аритмий, возникающих при интоксикации сердечными гликозидами. В последние десятилетия в связи с появлением более безопасных альтернатив (бета-адреноблокаторы, специфические антитела к дигоксину и лидокаин) он имеет крайне ограниченное значение в качестве антиаритмического средства. По классификации FDA, фенитоин относится к категории D*, поэтому, по возможности, его не следует применять во время беременности. Особенно опасно его использование в I триместре, так как он обладает высоким потенциалом тератогенного действия**. Те или иные аномалии наблюдаются у 30% детей, подвергшихся внутриутробному воздействию фенитоина, развернутый «гидантоиновый» синдром – у 10% [20]. Наибольшему риску подвержены плоды с низкой активностью микросомальной эпоксид гидролазы [21]. Недавно показано, что фенитоин, имеющий мембраностабилизирующий эффект, способен влиять на натриевые и калиевые каналы в миокарде [22]. Возможно, что он вызывает у плода брадикардию или аритмию, приводящую к гипоксии, которая, в свою очередь, является причиной замедления внутриутробного роста или смерти. Эпизоды тяжелой гипоксии обусловливают образование высокореактивных свободных радикалов, вызывающих ротолицевые расщелины и укорочение дистальных фаланг. Изменения кровотока и артериального давления, возникающие в результате нарушения работы сердца, могут приводить к развитию сердечно-сосудистых поражений.
Кроме того, фенитоин может оказывать неблагоприятное влияние на развитие ребенка. Есть сведения, что у лиц, подвергшихся внутриутробному воздействию фенитоина, нарушение некоторых аспектов когнитивной функции определяется не только в детском, но и во взрослом возрасте [23]. Однако кратковременное применение препарата, особенно во II и III триместрах относительно безопасно [12]. У беременных женщин его рассматривают в качестве альтернативного средства для лечения аритмии, вызванной интоксикацией сердечными гликозидами, в случае неэффективности более безопасных антиаритмиков [12].
Применения токаинида и морицизина при беременности рекомендуется избегать из-за недостатка информации об их безопасности [7].
Препараты класса I C – пропафенон и флекаинид достаточно хорошо переносятся беременными женщинами и плодом. Флекаинид хорошо проникает через плацентарный барьер, особенно в III триместре беременности [24,25], однако его концентрации в крови плода ниже, чем в амниотической жидкости [24]. При его применении наблюдалось нарушение частоты сердечных сокращений у плода, которое исчезало без серьезных последствий при снижении концентраций препарата в плазме крови [26]. Вопрос о безопасности применения флекаинида в I триместре беременности остается нерешенным [8].
Флекаинид обладает проаритмическим эффектом [27]. На основании данных исследования CAST, в котором было показано повышение смертности при его применении, он противопоказан пациентам, перенесшим инфаркт миокарда [28]. Однако, в целом, флекаинид считают достаточно безопасным средством при беременности [29]. Препарат высоко эффективен при желудочковых и предсердных тахиаритмиях у беременных женщин. Многие авторы рассматривают флекаинид в качестве препарата первого ряда для лечения суправентрикулярной тахикардии, развивающейся на фоне водянки плода [30,31]. При ретроспективном анализе показана более высокая выживаемость плодов при их лечении флекаинидом по сравнению с сердечными гликозидами [29]. При этом побочных эффектов у плода выявлено не было. Флекаинид также не вызывал серьезных нарушений сердечного ритма у матери [30].Сообщения о побочных реакциях флекаинида единичны, однако описана внутриутробная смерть, которая, возможно, связана с его применением [27].
Опыт использования пропафенона при беременности меньше, чем флекаинида [32]. При его назначении в III триместре беременности не наблюдалось побочных реакций у матери или плода. Следует отметить, что для пропафенона характерно то же влияние на клетки, что и для флекаинида, поэтому следует, по возможности, избегать его применения у женщин с инфарктом миокарда в анамнезе. Безопасность препарата в I триместре беременности не определена [7].
Препараты II класса (бета-адреноблокаторы)
бета-адреноблокаторы могут применяться для лечения различных суправентрикулярных и желудочковых аритмий у матери и плода. Их также широко используют при беременности для лечения артериальной гипертензии, гипертиреоза и гипертрофической кардиомиопатии. При лечении беременных бета-адреноблокаторами у плода наблюдались достаточно разнообразные побочные эффекты: брадикардия, апноэ, гипогликемия, метаболические расстройства, индукция преждевременной родовой деятельности, однако их частота была низкой [16]. В проспективных рандомизированных исследованиях не удалось выявить достоверных различий в частоте побочных реакций бета-адреноблокатороа по сравнению с плацебо, в связи с чем выдвинуто предположение, что эти реакции являются проявлением дистресса плода при беременностях с высоким риском [13,33].
Есть сообщение о замедлении внутриутробного развития плода под влиянием пропранолола [34], однако в других исследованиях не удалось подтвердить эти результаты. В плацебо-контролирумых исследованиях метопролола подобного эффекта не наблюдалось [35] . Атенолол вызывает отставание роста плода при применении в I триместре, поэтому его назначения в ранние сроки беременности следует избегать [36,37]. При применении препарата во II и III триместрах такого эффекта не наблюдалось [37].
Предпочтение у беременных женщин следует отдавать кардиоселективным бета-адреноблокаторам (например, метопрололу или атенололу) или препаратам с внутренней симпатомиметической активностью, так как они вызывают меньше побочных эффектов, связанных со блокадой бета2-адренорецепторов – нарушений периферического кровообращения и повышения тонуса миометрия [13].
Препараты III класса (блокаторы калиевых каналов)
К этому классу антиаритмических средств относятся амиодарон, бретилий, соталол и ибутилид.
Амиодарон сочетает свойства препаратов I, II, III и IV классов. Он является мощным антиаритмическим средством, предназначенным, прежде всего, для лечения желудочковых аритмий. Препарат содержит 38% йодидов, которые обусловливают развитие гипотиреоза у плода [38]. Особенностью амиодарона является очень длительный период полувыведения (26-107 дней), в связи с чем он может накапливаться в организме. Наряду с гипотиреозом, при применении амидарона во время беременности зарегистрированы брадикардия и удлинение интервала QT у плода/новорожденного, низкий вес при рождении, преждевременные роды [39,40]. Описаны также врожденные аномалии у новорожденных, матери которых принимали препарат в I триместре беременности, поэтому амиодарон нельзя назначать в период органогенеза [40,41]. По возможности, его применения следует избегать на протяжении всей беременности. Также не рекомендуется одновременное назначение амиодарона и бета-адреноблокаторов. Профиль побочных реакций амиодарона позволяет использовать его только в ситуациях, угрожающих жизни, в случае неэффективности других антиаритмических средств [42,43]. По классификации FDA он относится к категории D.
Соталол является некардиоселективным бета-адреноблокатором с одновременным блокирующим действием на калиевые каналы. Он быстро и полностью проходит через плацентарный барьер. Наиболее опасным побочным эффектом препарата является развитие torsades de pointes. Однако риск этого осложнения можно снизить при тщательном сборе анамнеза и обследовании беременной женщины, а также проведении лечения под контролем ЭКГ. Соталол высоко эффективен при трепетании предсердий у новорожденных [44,45]
В классификации FDA соталол отнесен к категории B(Изучение репродукции на животных не выявило риска для плода, а контролируемые исследования у беременных женщин не проводилось или нежелательные эффекты (помимо снижения фертильности) были показаны в экспериментах на животных, но их результаты не подтвердились в контролируемых исследованиях у женщин в I триместре беременности (и нет доказательств риска в других триместрах). ), хотя опыт его применения при беременности ограничен. Имеющиеся данные позволяют предположить хорошую переносимость препарата.
Опыт использования бретилия у беременных также крайне мал. Он является препаратом группы С. Недостаток данных о безопасности не позволяет рекомендовать его рутинное использование. В период беременности бретилий следует резервировать для угрожающих жизни аритмий, когда неэффективны другие лекарственные средства.
Новым представителем данного класса антиаритмических средств является ибутилид. Его применяют для купирования фибрилляции желудочков и мерцания предсердий. Основным побочным эффектом ибутилида является torsades de pointes. Этот побочный эффект наблюдается у 1,7% пациентов [46]. В экспериментальных исследованиях препарат приводил к развитию врожденных аномалий у животных. Механизм его тератогенного действия аналогичен таковому для фенитоина [22]. Клинический опыт применения ибутилида у беременных отсутствует, поэтому рекомендуется избегать его назначения данной категории пациентов [7]. FDA отнесло ибутилид в категорию безопасности C.
Препараты IV класса (блокаторы кальциевых каналов)
Этот класс представлен верапамилом и дилтиаземом. У беременных женщин с суправентрикулярной тахикардией верапамил оказывает хороший терапевтический эффект, однако при его применении с целью лечения суправентрикулярной аритмии у плода наблюдались разнообразные побочные эффекты, в т.ч. серьезные: брадикардия, сердечный блок, угнетение сократимости, гипотензия, аритмии и внутриутробная смерть [47]. Поскольку многие процессы органогенеза в I триместре беременности происходят с участием кальция, высказывалось опасение о тератогенном эффекте блокаторов кальциевых каналов. Они основывались преимущественно на данных экспериментального исследования, в котором было показано нарушение эмбриогенеза у лягушек [48]. Ретроспективный анализ исходов беременности у 57 женщин, получавших верапамил в I триместре, не позволил выявить повышения частоты врожденных аномалий под его влиянием [49]. У детей 137 женщин, получавших препарат во II и III триместрах беременности, также не выявлено нежелательных последствий его применения [50] Однако, при наличии более безопасных альтернатив, назначения верапамила в период беременности рекомендуется избегать.
Опыт использования дилтиазема у беременных значительно меньше. В экспериментах на животных наблюдались тератогенные эффекты и выкидыши [51,52]. Теоретически дилтиазем может вызывать те же побочные эффекты, что и верапамил. Оба препарата отнесены к категории C FDA.
Аденозин
Аденозин в дозах до 24 мг с успехом применялся для купирования суправентрикулярной тахикардии у беременных женщин, не вызывая значимых побочных эффектов у матери и плода [13]. У матерей наблюдался повышенный тонус матки, брадикардия, гипотензия и диспноэ, однако они имели транзиторный характер (несколько минут). У плода также отмечалась кратковременная брадикардия [2]. Препарат назначали преимущественно во II и III триместрах беременности. Опыт его применения в I триместре очень мал, поэтому, по возможности, следует воздерживаться от его назначения на ранних сроках беременности. Тем не менее, его считают препаратом выбора для купирования суправентрикулярной тахикардии у беременных [53]. Аденозин может провоцировать бронхоспазм, поэтому его не следует назначать женщинам, страдающим бронхиальной астмой [54]. По классификации FDA он является препаратом категории С.
У беременных примерно на 25% снижается активность фермента аденозиндеаминазы, принимающей участие в метаболизме аденозина, однако сила действия препарата не увеличивается в связи с изменениями внутрисосудистого объема [55]. Более того, она может даже снижаться, что приводит к необходимости повышения доз [56].
Дигоксин
Дигоксин в течение многих лет применялся для лечения суправентрикулярных аритмий у матери и плода [44]. Препарат хорошо проникает через плаценту. В терапевтических дозах он практически не вызывает побочных эффектов у матери и у плода [12,16]. При передозировке описаны спонтанный аборт [57] и смерть плода, связанная с внутриматочной гипоксией [58]. Следует соблюдать осторожность при одновременном применении дигоксина с лекарственными средствами, повышающими его концентрации в крови, и проводить соответствующую коррекцию доз [12]. Дозу препарата следует также корректировать при почечной недостаточности. В период лечения необходимо мониторировать концентрации дигоксина в крови, хотя в III триместре при радиоиммунном методе оценки можно получить ложно завышенные результаты, поскольку в крови циркулирует дигоксиноподобное вещество [59].
Обширный многолетний опыт применения дигоксина позволяет прийти к заключению о том, что он является одним из самых безопасных антиаритмических средств в период беременности [13]. Тем не менее, по критериям FDA он относится к категории С.
Основные характеристики антиаритмических средств при беременности суммированы в таблице.
Таким образом, несмотря на то, что не существует ни одного абсолютно безопасного в период беременности антиаритмического препарата, большинство из них переносятся достаточно хорошо, и их применение не сопряжено с высоким риском осложнений для плода и матери. Лекарственную терапию, следует, по возможности, избегать в I триместре. При необходимости назначения лекарственных средств на ранних сроках беременности предпочтение следует отдавать препаратам, безопасность которых была подтверждена широким и длительным опытом применения у данной категории пациентов.
Схема диагностики
При подозрении на патологию сердца мы направляем пациентку к профильному специалисту – кардиологу. Схема обследования включает:
- Сбор анамнеза. Важно выяснить, есть ли у пациентки заболевания сердца и сосудов, эндокринные нарушения и иные состояния – возможная причина аритмии.
- Физикальное обследование. Акцентируем внимание на состоянии кожных покровов, оцениваем ЧСС, измеряем артериальное давление. Проводим аускультацию сердца и магистральных сосудов.
- Инструментальные методы: ЭКГ и эхоКГ. По показаниям проводится суточное мониторирование ЭКГ. Эти методы признаны безопасными для плода и назначаются на любом сроке гестации. При выявлении сопутствующей патологии показана консультация профильных специалистов.
Принципы лечения
Умеренные нарушения ритма сердца у беременных мы лечим амбулаторно. Госпитализация показана при прогрессировании патологии, развитии неотложных состояний, появлении признаков сердечной недостаточности. Наблюдают за женщиной кардиолог и гинеколог. При развитии осложнений беременности проводится соответствующая терапия.
Аритмия, возникшая при гестации, может стать основанием для искусственного аборта. Поводом для прерывания беременности становится прогрессирующая патология, неподдающаяся коррекции и угрожающая жизни женщины. По медицинским показаниям аборт проводится до 22 недель.
Лечение аритмии у беременных – непростая задача. Выбор тактики определяется сроком гестации и сопутствующими заболеваниями. При разработке схемы ведения пациентки стоит учитывать следующие факторы:
- лечение аритмии должно быть комплексным. Важно не только нормализовать ритм, но и устранить причину развития патологии;
- при подборе медикаментозных средств следует учитывать срок беременности. Многие привычные препараты запрещены в I триместре как опасные для эмбриона. Некоторые средства не применяются на всем протяжении гестации. При выборе препарата также стоит учитывать его влияние на миометрий – некоторые медикаменты провоцируют гипертонус матки и ведут к прерыванию беременности;
- плановые операции при нарушениях сердечного ритма проводятся на сроке 16-22 недели. Экстренное вмешательство – в любое время.
Важно понимать: не существует абсолютно безопасных антиаритмических средств. Все они могут воздействовать на плод. Поэтому медикаменты назначаются только в том случае, если без них справиться нельзя. Возможно применение некоторых средств в уменьшенных дозировках. Так мы, с одной стороны, помогаем организму женщины справиться с нарушениями ритма, а с другой – уменьшаем негативное воздействие лекарственного препарата на течение гестации.
В лечении аритмии у беременных особое внимание уделяется немедикаментозным методам. Рекомендуется:
- правильно питаться. В рационе будущей матери должно быть красное мясо и молочные продукты, овощи и фрукты. Готовить пищу следует на пару, отваривать. Жареные блюда – под запретом;
- больше двигаться. Фитнес для беременных, йога, аквааэробика – все пойдет на пользу;
- избегать стрессов. Любые эмоциональные переживания – это путь к болезням сердца;
- не перенапрягаться. Серьезные физические нагрузки, тяжелая работа во время беременности запрещены.
Беременность на фоне предшествующей аритмии должна быть запланированной. Если у женщины есть заболевания сердца, ей следует получить консультацию кардиолога до зачатия. По показаниям проводится лечение до беременности, подбираются препараты, корригирующие ритм сердца в дальнейшем. Такое планирование снижает риск развития осложнений и повышает шансы на благополучное вынашивание плода.
Беременность и роды у женщин с поражением сердца и сосудов
Сочетание беременности и ССЗ чревато повышенной нагрузкой на организм будущей мамы. Опасные симптомы могут возникнуть впервые и у тех, кто ранее не обращался к кардиологу.
Артериальная гипертензия
Артериальная гипертензия (или АГ, гипертония) диагностируется у 7-30% беременных, а связанные с ней осложнения занимают 4 место в структуре материнской смертности . Это состояние, при котором систолическое АД повышается до 140 мм. рт. ст. и выше, а диастолическое — до 90 мм. рт. ст. или выше. Для подтверждения давление измеряют не менее 2 раз на одной руке с минимальным интервалом 15 минут, при самостоятельной оценке или суточном мониторировании диагноз устанавливают при уровне АД от 135/85 мм. рт. ст.
К частым осложнениям беременности на фоне гипертонии относят:
- фетоплацентарную недостаточность;
- ДВС-синдром;
- преждевременную отслойку нормально расположенной плаценты;
- нарушение мозгового кровообращения;
- отек легких;
- эклампсию;
- задержку развития плода;
- гибель плода во время беременности;
- акушерские кровотечения;
- задержку развития плода;
- гибель плода во время беременности;
- отслойку сетчатки, кровоизлияния в сетчатку.
По времени появления симптомов выделяют артериальную гипертензию, развившуюся до беременности, симптоматическую (гестационную) АГ, гипертензию, осложненную преэклампсией и состояние эклампсии. Отдельное место занимает так называемая «гипертония белого халата», которая регистрируется при измерении АД в медицинском учреждении.
Течение заболевания осложняется гипертоническими кризами, при которых возникает быстрый подъем АД до значительных величин. Кризы могут быть спровоцированы стрессом, отказом от терапии, погрешностями в диете. Рост АД до цифр 170/110 мм рт.ст. — показание к срочной госпитализации и медикаментозной терапии.
Преэклампсия
Ранее такое патологическое состояние называлось поздним гестозом .Это острое осложнение, при котором патологические изменения касаются внутренней оболочки (или эндотелия) мелких артерий. Изменяются свойства сосудистой стенки и свойства крови. Это приводит к нарушению микроциркуляции и поражению стенок артерий. Преэклампсия вызывается самой беременностью и может развиться с 21 недели. К типичным симптомам относят:
- повышение АД;
- протеинурию;
- резкое появление отеков.
Нередко состояние осложняется полиорганной недостаточностью, при которой у матери возникают головные боли, нарушения чувствительности, зрительные галлюцинации, слепота. Возможно нарушение мозгового кровообращения, инсульт. ЖКТ «реагирует» болями в животе, тошнотой, рвотой, повышается уровень печеночных ферментов. Развивается гипоксия и отек легких. Большую опасность представляет ДВС-синдром, при котором нарушается свертывание крови: в сосудах образуются тромбы, эритроциты распадаются. Отсутствие своевременной помощи может стать причиной гибели матери и плода.
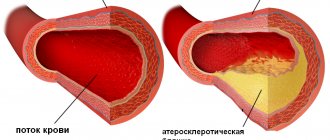
Врожденные и приобретенные пороки сердца
Врожденные пороки сердца (или ВПС) – это разнообразные дефекты в строении структур сердца и отходящих от него крупных сосудов. Как правило, такие пациентки оперируются в детском возрасте и наблюдаются у кардиолога, а перед планированием беременности проходят обследование. Особого внимания заслуживают девушки с подозрением на наследственные заболевания, связанные с неполноценностью соединительной ткани – синдромы Марфана и Элерса-Данлоса.
Наиболее часто встречаются следующие варианты:
- дефект межжелудочковой перегородки – до 40% всех ВПС;
- дефект межпредсердной перегородки (ДМПП) до 15% всех ВПС;
- открытый артериальный проток – 15%
- коарктация аорты – до 7%.
Реже — стенозы устья легочной артерии, аорты и пороки группы Фалло.
Приобретенные пороки сердца делятся на 2 группы: ревматические и неревматические. Первые возникают как осложнение стрептококковой ангины, а вторые при таких заболеваниях, как системная красная волчанка, сифилис, инфекционный эндокардит, склеродермия. Они характеризуются формированием стенозов, поражением клапанов сердца. К особенностям этой группы ССЗ при беременности относят:
- вероятность возникновения ревмокардита в 1 триместре;
- затруднение легочного кровообращения в 3 семестре;
- рост артериального давления в родах;
- коллаптоидные состояния, акушерские кровотечения в послеродовом периоде.
Симптомы при любом пороке сердца зависят от размеров дефекта, его локализации, длительности существования поражения. Пациенток этой группы беспокоят неспецифические жалобы: на быструю утомляемость, мышечную слабость, повышенную сонливость, чувство сердцебиения и одышку, появляющиеся при физических нагрузках. Возможно возникновение тяжести в ногах и сонливости. Если состояние беременной ухудшается, одышка беспокоит и в состоянии покоя, появляются и нарастают отеки, возможны аритмии.
Кроме усугубления сердечной недостаточности могут возможны следующие осложнения при такой беременности:
- фетоплацентарная недостаточность;
- преэклампсия;
- угроза преждевременных родов.
Беременность при синдроме Марфана сопряжена с высоким риском для матери и младенца: возможно формирование и расслоение аневризмы аорты, острая сердечная недостаточность. Виду системной неполноценности соединительной ткани часты преждевременные роды, разрывы и выпадение матки. Вероятность рождения ребенка с наследственным заболеванием составляет 50%.
Варикозная болезнь
Варикозное расширение вен возникает при нарушении синтеза белка коллагена и проявляет себя при наличии провоцирующих факторов. Беременность — то время, когда женщина наиболее уязвима. Варикоз у беременных развивается и прогрессирует ввиду физиологических особенностей: прогестерон расслабляет сосуды, объем циркулирующей крови увеличивается, а масса тела растет. Растущая матка давит на полую вену, нарушается отток от нижних конечностей и вен малого таза.
Женщина может планировать беременность с уже диагностированным заболеванием или впервые обнаружить проблему впервые. Ее могут беспокоить:
- отеки ног ближе к вечеру;
- боли и судороги в икроножных мышцах;
- появление сосудистых «звездочек», увеличенных вен на поверхности кожи.
В ряде случаев поражение вен нижних конечностей сочетается с варикозом вен малого таза. К осложнениям заболевания относят плацентарную недостаточность, преэклампсию и угрозу преждевременного прерывания.
Кардиомиопатия
Поражение сердечной мышцы с изменением структуры и нарушением сократительной функции возникает при кардиомиопатии (или КМП). Различают 2 вида заболевания: дилатационная и гипертрофическая.
Дилатационная КМП – нарушение структуры миокарда с разрастанием соединительной ткани. Снижается сократительная способность сердца, истончается его стенка, возникает недостаточность кровообращения. К типичным симптомам относят одышку, тахикардию, отеки конечностей, отек легких и кровохарканье.
Гипертрофическая КМП чаще характеризуется формированием уплотненных камер сердца, которые плохо расслабляются и не наполняются во время диастолы. Возможна гиперплазия внутреннего слоя венечных артерий, из-за чего страдает питание миокарда. К характерным симптомам относят боли в сердце, плохую переносимость физических нагрузок, обмороки. Высок риск внезапной смерти.
Чаще КМП имеют наследственную природу. Беременность приводит к декомпенсации заболевания и представляет опасность для матери и ребенка. К частым осложнениям относят:
- задержку развития плода;
- преждевременные роды;
- гибель матери, ребенка.
Совет эксперта: как проводится скрининг беременных с аритмией
Беременные женщины с жалобами на работу сердца, а также с бессимптомным течением аритмии при выявленных изменениях на ЭКГ должны наблюдаться у кардиолога. Для уточнения диагноза проводится суточное мониторирование ЭКГ в динамике:
- при первичном выявлении проблемы;
- в 30 недель;
- в 37-39 недель;
- через 6 недель после родов.
Беременные с аритмией находятся в группе высокого риска по развитию акушерских осложнений. Для своевременного выявления отклонений нужно проходить ультразвуковые скрининги (12-14, 18-21 и 32-34 недели). Состояние плода оценивается объективно на каждом приеме, с 32 недель – на КТГ. При выявлении отклонений показана госпитализация в отделение патологии беременных или терапевтический стационар.