В среднем 7-10% россиян имеют хроническую сердечную недостаточность (ХСН), 4,5% страдают от клинических симптомов сердечной недостаточности, снижающих качество жизни и трудоспособность, а среди лиц старше 65 лет половина больных с сердечно-сосудистыми заболеваниями имеют симптомы ХСН, и с каждым годом эти цифры увеличиваются.
Сердечная недостаточность — это синдром, вызванный нарушением структуры и снижением функции сердца. Может быть исходом таких заболеваний, как артериальная гипертония, ишемическая болезнь сердца, пороки сердца, аритмии, заболевания почек и щитовидной железы, кардиомиопатии, наследственные или в результате инфекций, интоксикаций, метаболических и других нарушений.
Классификация
Существует классификация ХСН по стадиям развития заболевания (Н.Д. Стражеско, В.Х. Василенко):
I стадия (начальная) — признаки недостаточности проявляются только при физической нагрузке, в покое симптомов нет.
II стадия подразделяется на два периода:
- период А – клинически выраженное нарушение правого или левого отдела сердца, застой в малом или большом круге кровообращения, одышка и симптомы возникают при небольших физических усилиях;
- период Б – застой в обоих кругах кровообращения (проявляется одышкой, отеками), работоспособность резко снижена.
III стадия (конечная) — изменения структуры органов и тканей, из-за нарушения кровоснабжения и трофики, одышка в состояние покоя.
Тяжесть заболевания определяется функциональным классом (ФК), показывающим, насколько ограничена физическая активность пациента.
- I ФК — нет ограничений в физической активности. Обычная физическая активность не вызывает чрезмерной одышки, утомляемости или сердцебиения;
- II ФК — незначительное ограничение в физической активности. Комфортное состояние в покое, но обычная физическая активность вызывает одышку, утомляемость или сердцебиение;
- III ФК — явное ограничение физической активности. Комфортное состояние в покое, но меньшая, чем обычно физическая активность вызывает чрезмерную одышку, утомляемость или сердцебиение;
- IV ФК — невозможность выполнять любую физическую нагрузку без дискомфорта. Симптомы могут присутствовать в покое. При любой физической активности дискомфорт усиливается.
Не стоит допускать развития заболевания, своевременная диагностика поможет предотвратить появление патологии. Наш кардиологический центр ФНКЦ ФМБА предлагает вам пройти комплексное исследование сердца. Своевременное установление причины сердечной недостаточности и ее устранение поможет сохранить качество вашей жизни.
Первые признаки недугов
Боли в груди, дискомфортные ощущения за грудиной — это не единственный признак недугов сосудов и сердца. Заметить отклонения в работе сердца и сосудов можно и по другим признакам, если внимательно отслеживать состояние организма.
К основным проявлениям заболеваний также относятся:
- аритмия, появляющаяся при отсутствии отрицательных внешних факторов;
- одышка, возникающая при ожирении, физических нагрузках нетренированного организма, избыточных перегрузках, развитии заболеваний сосудов и сердца;
- отечность, при которой наблюдается скопление жидкости (обычно в нижних конечностях к концу дня);
- регулярные головные боли, сопровождаемые повышением давления (артериального), убыстрением пульса;
- патологические изменения цвета кожи — бледность в зоне носогубного треугольника, синюшность, а также на фоне отечности ног.
При появлении подобных признаков требуется немедленно обратиться в медицинское учреждение за помощью. Опровергнуть или подтвердить опасения можно после приема у профильного медика. Для диагностики обычно достаточно осмотра, прослушивания сердца, сбора анамнеза, снятия ЭК и измерения давления.
Причины возникновения сердечной недостаточности
Причины возникновения сердечной недостаточности могут крыться в сопутствующем заболевании:
- артериальная гипертензия;
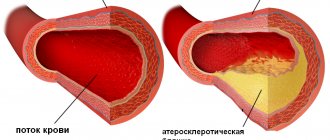
- ишемическая болезнь сердца;
- инфаркт миокарда;
- кардиомиопатия;
- пороки сердца;
- сахарный диабет.
Специалисты выделяют ряд факторов, которые могут повлиять на развитие заболевания:
- аритмия;
- гипертонические кризы;
- пневмония;
- психоэмоциональное или физическое перенапряжение;
- ОРВИ;
- длительный прием некоторых препаратов;
- значительный набор веса;
- алкоголизм.
Устранение факторов риска поможет избежать и предотвратить появление сердечной недостаточности.
Лечение функциональных нарушений сердечно-сосудистой системы
Исцеление от данного недуга подразумевает под собой комплексно-индивидуальную терапию, которая осуществляется только под чутким наблюдением кардиолога, невролога и обязательно психотерапевта. Лечение функционального расстройства сердечно-сосудистой системы зависит от проявления симптомов у больного. Рекомендуется избегать стрессовых ситуаций, рекомендуется надлежащий отдых и хорошее питание. Также назначается массаж, водные процедуры и рефлексотерапия. Возможно назначение медикаментозных препаратов: меллисы, зверобоя, валерианы, пустырника, глицина, антидепрессантов, глутаминовой кислоты.
Симптомы сердечной недостаточности
Симптомы связаны с неспособностью сердца обеспечивать адекватное кровообращение и развитием на этом фоне застойных явлений в малом и большом кругах кровообращения (в сосудах легких и сосудах других органов и систем). Застой крови в легких мешает нормальному насыщению ее кислородом и проявляется одышкой. Отеки – застой в большом круге кровообращения нарушают работу практически всех органов. Пациенты ощущают:
- повышенную утомляемость;
- одышку;
- отечность голеней и стоп;
- боль или чувство дискомфорта в брюшной полости вследствие увеличения печени.
Симптомы сердечной недостаточности развиваются постепенно и иногда длительно могут остаться незамеченными, поэтому необходимо регулярно проходить медицинские осмотры. В кардиологическом центре ФМКЦ ФМБА вы можете пройти комплексное исследование сердца, чтобы вовремя распознать у себя этот синдром и заболевания, которые он сопровождает.
Нетипичные симптомы сердечно-сосудистой патологии
Каждый практикующий врач, независимо от специальности, регулярно встречается со сложными случаями заболеваний, протекающих с нетипичной симптоматикой. Нехарактерные проявления зачастую становятся причиной поздней диагностики и несвоевременного начала адекватной терапии, что существенно ухудшает прогноз и увеличивает частоту летальных исходов среди таких больных. Патология сердечно-сосудистой системы чаще других протекает с различными симптомами, типичными для другой локализации нарушений. Причина этого заключается в том, что сердечная мышца и сосуды обеспечивают кровотоком с необходимыми питательными веществами и кислородом все органы. Недостаточное поступление крови закономерно сопровождается нарушениями функционирования той или иной ткани, что проявляется симптоматикой соответствующей локализации.
Пациенты не всегда ощущают хорошо известные, типичные для поражения коронарных артерий, приступы интенсивных загрудинных болей [1]. Локализация может быть иной: как в других отделах грудной клетки, так и в области плечевых суставов, в животе. Непосредственная близость сердечной мышцы к органам, находящимся в эпигастрии, становится причиной болевого синдрома в верхних отделах живота, что может наблюдаться при расширении желудочков сердца на фоне ишемии миокарда, кардиосклероза, некоторых нарушений ритма сердца, порока или кардита [2, 3]. Снижение фракции выброса левого желудочка, независимо от непосредственной причины, вызывает недостаточность кровоснабжения всех органов брюшной полости, что формирует соответствующую патологию: ишемические энтероколит, гастрит, панкреатит, гепатит [4]. Нарушение функции этих органов в той или иной степени сопровождается тошнотой, иногда — рвотой, изменениями стула, болевым синдромом, что нередко становится поводом для обращения к гастроэнтерологу. Результаты эндоскопического, ультразвукового и лабораторного обследования выявляют отклонения в соответствии с той или другой патологией. Однако стандартная терапия, в отсутствие адекватного лечения кардиологического заболевания, не дает ожидаемого результата.
В качестве иллюстрации течения ишемического гастроэнтероколита на фоне ишемической болезни сердца привожу клинический пример № 1.
Мужчина Я., 46 лет, обратился к терапевту с жалобами на появление коликообразных болей по всему животу с императивными позывами к дефекации при занятиях бегом, что требовало прекращения нагрузки. В течение нескольких часов после тренировки обращал внимание на неоформленный кашицеобразный стул 2–3 раза в течение нескольких часов.
Из анамнеза: боли появились впервые около недели назад. В этот период отметил нарастание утомляемости, но одышку и сердцебиения отрицает. Ранее активными занятиями спортом на любительском уровне занимался регулярно, в течение 25 лет, в соревнованиях не участвовал. Ежегодное плановое обследование в рамках диспансеризации проходил регулярно, хронической патологии ранее выявлено не было, препаратов для постоянного приема не назначали.
При осмотре: состояние удовлетворительное. Кожные покровы немного бледные. Отеков нет. Аускультативно дыхание везикулярное, хрипов нет, частота дыхательных движений — 17 в минуту. Тоны сердца слегка приглушены, 78 ударов в минуту, ритмичны, шумов не выслушивается. Артериальное давление — 125/80 мм рт. ст. Живот мягкий, печень не увеличена. Предварительный диагноз: синдром раздраженного кишечника. Назначено дополнительное обследование: анализы крови клинический и биохимический; анализы кала: копрограмма, бактериологический и на дисбактериоз; ультразвуковое исследование органов брюшной полости, эзофагогастродуоденоскопия (ЭГДС), колоноскопия. Терапия: лоперамид 2 мг — по 2 капсулы 2 раза в день, пробиотики, седативная фитотерапия.
По результатам дополнительного обследования: в анализе крови клиническом отклонений от нормы нет. В анализе крови биохимическом: холестерин общий — 5,6 ммоль/л, липопротеиды низкой плотности — 4,3 ммоль/л, триглицериды — 3,2 ммоль/л, аспартатаминотрансфераза — 56 ЕД/л, аланинаминотрансфераза — 21 ЕД/л, общий билирубин — 13 мкмоль/л. В анализах кала: обнаружены остатки непереваренной пищи, умеренное количество перевариваемой клетчатки, в остальном — без патологии, патогенных возбудителей и дисбиотических изменений нет. По данным ультразвукового исследования органов брюшной полости также патологических изменений не выявлено. По результатам ЭГДС: хронический гастрит, патологогистологическое заключение: хронический умеренно выраженный неактивный гастрит без атрофии и метаплазии, тест на хеликобактер — отрицательный. По результатам колоноскопии: патологии не выявлено.
Через 7 дней, несмотря на регулярный прием назначенных препаратов, жалобы сохраняются.
В связи с отсутствием эффекта от лечения, значимых данных за гастроэнтерологическое заболевание, но вместе с тем повышением аспартатаминотрансферазы при нормальных значениях аланинаминотрансферазы и общего билирубина [5, 6], назначено электрокардиографическое исследование (ЭКГ).
На ЭКГ: ритм синусовый, 74 удара в минуту, нормальное положение электрической оси сердца, суправентрикулярная и вентрикулярная экстрасистолия. Для уточнения характера нарушения ритма проведено холтеровское мониторирование ЭКГ.
По анализу записи выявлена частая суправентрикулярная и вентрикулярная экстрасистолия 4б/5-го типа по Лауну–Райяну, преимущественно на фоне физических нагрузок, эпизоды синусовой тахикардии. Зарегистрировано 7728 суправентрикулярных экстрасистол, в том числе куплетов — 25, а также 5458 полиморфных (3-го типа) вентрикулярных экстрасистол, в том числе куплетов — 12, триплетов — 4.
На рис. 1 показан участок записи суточного мониторирования ЭКГ, содержащий суправентрикулярную и вентрикулярные экстрасистолы в изолированном виде, а также триплет. Пример выявленных вентрикулярных куплетов представлен на рис. 2, а суправентрикулярных — на рис. 3. На участке записи ЭКГ во II стандартном отведении в течение 1,5 минут (рис. 4) видна частая экстрасистолия, зарегистрированная у этого пациента.
По данным эхокардиографии (проведена на фоне частой экстрасистолии): фракция выброса 52% (по Тейхольцу), гипертрофия межжелудочковой перегородки (18 мм), нарушение диастолической функции левого желудочка I типа, зон локальной гипокинезии и акинезии не выявлено, данных за порок сердца нет.
При дополнительном исследовании в сыворотке крови: МВ-креатинкиназа — 18 ЕД/л, тропонин I — отрицательный, С-реактивный белок — 7 мг/л, обнаружены антимиофибриллярные антитела к миокарду в титре 1:80, что свидетельствует о воспалительном процессе в миокарде.
На основании полученных данных сформулирован диагноз: вероятный миокардит, суправентрикулярная и вентрикулярная экстрасистолия. Диагноз подтвержден по результатам магнитно-резонансной томографии сердца с контрастированием и ЭКГ-синхронизацией, что соответствует современным требованиям диагностики этих заболеваний [7].
Таким образом, представленный пример демонстрирует возможность течения кардиологической патологии с симптомами, более характерными для гастроэнтерологического заболевания. Однако появление или нарастание жалоб при увеличении физической нагрузки указывает на сердечную недостаточность как непосредственную причину. Снижение кровоснабжения органов желудочно-кишечного тракта может происходить при снижении фракции выброса левого желудочка как за счет самого воспалительного процесса в сердечной мышце, так и независимо от этого, вследствие частой вентрикулярной экстрасистолии. В других случаях это возможно и при нарастании коронарной недостаточности у пациентов с ишемической болезнью сердца. С целью дифференциальной диагностики необходимо обращать внимание на состояние кожных покровов, возможные отеки, при аускультации — на снижение звучности тонов сердца, новые шумы или нарушения ритма [8]. Это, несомненно, снизит вероятность ошибочного диагноза.
Нетипичная картина при кардиологической патологии может развиваться с преобладанием и совершенно других симптомов. Нарушение кровоснабжения головного мозга на фоне различной патологии сердца проявляется типичными для дисциркуляторной энцефалопатии жалобами на головокружения, иногда — обморочные состояния, неустойчивость при ходьбе, ухудшение восприятия информации и запоминания, шум или звон в ушах [9]. Возможно ухудшение зрения и/или слуха. В некоторых случаях: при эндокардитах с образованием вегетаций на клапанах и внутренней стенке левого желудочка, при мерцательной аритмии выраженной дилатации камер сердца с отсутствием адекватной антитромботической терапии, ухудшение состояния пациента связано с тромбоэмболией. В таких ситуациях клиническая картина, как правило, соответствует острому нарушению мозгового кровоснабжения, что подтверждается результатами компьютерной или магнитно-резонансной томографии. Также, как и при гастроэнтерологических проявлениях, для купирования неврологической симптоматики необходимо применение в первую очередь адекватных схем лечения кардиологической патологии.
Снижение кровоснабжения почек закономерно приводит к формированию почечной недостаточности, что сопровождается характерными сдвигами, в первую очередь, в лабораторных показателях: повышением креатинина и мочевины в сыворотке крови. Нередко присоединяются и другие отклонения: гиперкалиемия, гиперурикемия, гиперкальциемия. Жалобы на слабость, кожный зуд, отеки с преимущественной локализацией в области лица и с максимальной выраженностью после сна, появляются, как правило, позднее. Признаки почечной недостаточности у пациентов с кардиологической патологией, сопровождающейся снижением фракции выброса, возможны в отсутствие какого-либо самостоятельного заболевания паренхимы почек или чашечно-лоханочной системы. Успешная коррекция показателей работы сердца у таких больных приводит к значимому улучшению функции почек и купированию клинической симптоматики.
Практика показывает, что пациенты с кардиологической патологией зачастую предъявляют жалобы на боли в суставах, спине, мышцах. Нормализация фракции выброса левого желудочка и купирование реологических нарушений во многих случаях приводит к заметному улучшению субъективных и объективных характеристик двигательной функции и выраженному снижению интенсивности болевого синдрома.
Левожелудочковая сердечная недостаточность при любой патологии сердца закономерно сопровождается накоплением объема крови в малом круге кровообращения. Пациентов обычно беспокоит сухой или влажный кашель, иногда — с прожилками крови [1, 10]. Хорошо известно, что чаще всего это проявляется влажными незвучными хрипами, аускультирующимися над нижними отделами легких. Однако могут быть и другие варианты симптоматики, что существенно затрудняет дифференциальную диагностику. У больных, находящихся большую часть времени в горизонтальном положении, хрипы достаточно часто распространяются на все отделы грудной клетки, что необходимо дифференцировать с развивающимся отеком легких. Появление жидкости в альвеолах дает крепитацию, а накопление в тканях может приводить к сдавлению с сужением просвета бронхов мелкого калибра, что сопровождается обструктивными свистящими хрипами. Такая ситуация оказывается наиболее сложной, поскольку развивается вся характерная для бронхообструктивного синдрома симптоматика: экспираторная одышка со свистящим выдохом и достоверные признаки обструкции по результатам проведенной оценки функции внешнего дыхания. Отличительным признаком, на который следует обращать особое внимание, является незначительный или неполный эффект от стандартно применяемых в таких ситуациях бронхолитиков. В некоторых случаях, за счет развивающейся на их фоне тахикардии и закономерной ишемии миокарда, происходит ухудшение самочувствия с нарастанием одышки или болевым синдромом.
В качестве иллюстрации другого варианта нетипичного, но вместе с тем закономерного течения кардиологической патологии привожу клинический пример № 2.
Мужчина К., 39 лет, обратился к терапевту с жалобами на приступообразный сухой кашель, одышку при ходьбе в умеренном темпе смешанного характера, головокружения.
Из анамнеза: ухудшение самочувствия отмечает в течение 3 недель, когда появилось покашливание, утомляемость при ходьбе. Самостоятельно принимал растительные отхаркивающие препараты, но без эффекта. Ранее подобные симптомы беспокоили при острых респираторных заболеваниях. Однако, в отличие от предыдущих эпизодов, в этот раз ни насморка, ни болей в горле, ни повышения температуры тела не было. Курение и другие вредные привычки отрицает. Аллергических реакций не было. Хронической патологии ранее не выявляли.
При осмотре состояние ближе к среднетяжелому. Температура тела — 36,7 °C. Вес избыточный (122 кг при росте 182 см) Умеренная пастозность ног. Кожные покровы слегка бледные, цианоз губ. Аускультативно дыхание жесткое, проводится во все отделы, рассеянные свистящие хрипы в небольшом количестве, в нижних отделах — влажные незвучные хрипы с обеих сторон. Частота дыхательных движений — 22 в минуту. Тоны сердца приглушенные, аритмичные, частота сердечных сокращений — 106 ударов в минуту. Артериальное давление — 128/92 мм рт. ст. Живот мягкий, печень +2 см от края реберной дуги.
Предварительный диагноз: острый обструктивный бронхит.
Назначено дополнительное обследование, терапия: азитромицин 500 мг в сутки, пробиотики, ингаляции с Беродуалом 4 раза в день, Лазолван 90 мг в сутки.
По полученным данным определено: в анализе крови клиническом — без патологических отклонений; в биохимическом — холестерин общий — 6,8 ммоль/л, липопротеиды низкой плотности — 4,9 ммоль/л, триглицериды — 4,2 ммоль/л, креатинин — 145 мкмоль/л, мочевина — 12,3 мкмоль/л. На рентгенограмме отмечается усиление сосудистого рисунка, признаки застойных явлений в малом круге кровообращения, выраженное увеличение сердца в поперечнике: кардиоторакальный индекс = 72%.
На фоне лечения через 5 дней пациент отмечает ухудшение самочувствия, в связи с чем проводится дальнейшее обследование с целью определения состояния сердца.
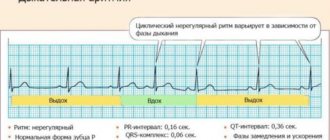
На ЭКГ зарегистрирован неправильный суправентрикулярный ритм с частотой 102–140 в минуту, фибрилляция предсердий, нарушение реполяризации (депрессия ST до 1,5 мм) в боковых отделах.
По результатам эхокардиографии, фракция выброса левого желудочка (по Тейхольцу) 44%, выраженная дилатация предсердий, умеренная дилатация желудочков. Данных за порок сердца нет.
С учетом выявленных изменений поставлен диагноз: фибрилляция предсердий неизвестной давности, кардиомиопатия (?) неясной этиологии, недостаточность кровообращения II Б стадии по Стражеско–Василенко, III функционального класса по NYHА [1, 10]. Восстановление ритма не показано в связи с дилатацией предсердий.
Назначено лечение в соответствии с полученными данными: ривароксабан, карведилол начиная с малых доз; спиронолактон, торасемид, поддерживающая доза дигоксина с коррекцией по частоте сердечных сокращений. На фоне этой терапии самочувствие пациента значительно улучшилось. Кашель и головокружения не беспокоят. Бытовые физические нагрузки переносит значительно лучше.
При осмотре через 3 недели: состояние удовлетворительное. Отеков нет. Кожные покровы обычной окраски. Аускультативно: дыхание везикулярное, хрипов нет. Частота дыхательных движений — 16 в минуту. Тоны сердца приглушенные, аритмичные, частота сердечных сокращений — 70 ударов в минуту. Артериальное давление — 118/82 мм рт. ст. Печень +1 см от края реберной дуги.
В ходе дальнейшего обследования была проведена магнитно-резонансная томография сердца с контрастированием, которая подтвердила наличие у пациента дилатационной кардиомиопатии.
Представленный пример показывает возможность нетипичных для кардиологической патологии симптомов, закономерно сопровождающих тяжелую патологию сердца в отсутствие какого-либо значимого иного заболевания.
Таким образом, кардиологические заболевания закономерно могут протекать с симптомами патологии других органов и систем. Правильный диагноз возможно поставить при тщательном анализе данных анамнеза, осмотра и результатов дополнительного обследования.
Литература
- Беленков Ю. Н., Оганов Р. Г. Кардиология: национальное руководство. М.: ГЭОТАР-Медиа, 2007. 1232 с.
- Руженцова Т. А. Диагностика и терапия поражений миокарда у детей, больных острыми кишечными инфекциями (клинико-экспериментальное исследование). Автореф. дис. … докт. мед. наук. М., 2021. 48 с.
- Руженцова Т. А. Инфекционный миокардит // Практикующий врач сегодня. 2013; 1: 48–56.
- Маев И. В., Казюлин А. Н., Кучерявый Ю. А. Хронический панкреатит. М.: Медицина, 2005. 504 с.
- Рослый И. М., Абрамов С. В. Принципы оценки энзимологических показателей крови в инфекционной патологии (I сообщение) // Инфекционные болезни. 2003; 1 (1): 58–63.
- Рослый И. М., Абрамов С. В., Белова Е. Г, Еремушкина Я. М. Принципы оценки энзимологических показателей крови у больных с инфекционной патологией (II сообщение): синдром интоксикации // Инфекционные болезни. 2004; 2 (1): 12–18.
- Caforio A. L., Pankuweit S., Arbustini E. et al. Current state of knowledge on aetiology, diagnosis, management and therapy of myocarditis. A position statement of the European Society of Cardiology Working Group on Myocardial and Pericardial Diseases // Eur. Heart J. 2013; 34: 2636–2648.
- Руженцова Т. А. Гастроэнтерологические маски сердечно-сосудистой патологии // Экспериментальная и клиническая гастроэнтерология. 2016; 130 (6): 114–117.
- Tobias J. D., Deshpande J. K., Johns J. A., Nichols D. G. Inflammotary heart disease/Ed. D. G. Nichols et al. Critical Heart Disease in Infant and Children. 2 nd ed. — Philadelphia, PA: Mosby. 2006: 899–925.
- Yancy C. W., Jessup M., Bozkurt B. et al. ACCF/AHA guideline of management of heart failure: a report of American College of Cardiology Foundation: American Heart Association Task Force on Practice Guidelines // J. Am. Coll. Cardiol. 2013; 62: 1495–1539.
Т. А. Руженцова, доктор медицинских наук
ФБУН ЦНИИ эпидемиологии Роспотребнадзора, Москва
Контактная информация
Диагностика
При сборе анамнеза врач особое внимание уделяет наличию жалоб на одышку и быструю утомляемость. Собирает информацию о существовании других заболеваний. При подозрении на сердечную недостаточность больного направляют на инструментальные исследования и лабораторные анализы.
Кардиологический центр ФМКЦ ФМБА проводит полный комплекс диагностических мероприятий:
- ЭКГ в 12 отведениях;
- ЭХО-КГ;
- Холтеровское мониторирование;
- ЭКГ с дозированной физической нагрузкой;
- чреспищеводная ЭХО-КГ;
- СМАД (суточное мониторирование артериального давления);
- УЗИ органов брюшной полости;
- общий анализ крови;
- биохимический анализ крови (липидный спектр, глюкоза крови, показатели функции печени и почек);
- гормоны щитовидной железы;
- коагулограмма (анализ, позволяющий узнать свертываемость крови);
- общий анализ мочи;
- спирометрия (исследование функций дыхания);
Симптомы функциональных нарушений сердечно-сосудистой системы
К симптоматике ФНС относят повышенную потливость, бледность или легкое покраснение кожного покрова на лице, периодически обморочное состояние, головную боль, приступообразные или постоянно повышенные биения сердечной мышцы (тахикардия), тахипноэ, тяжесть и давление в области груди, нарушение АД, одышку. Также больной может ощущать быструю утомляемость, снижение внимания и памяти, быть чрезмерно вспыльчивым, раздражительным, страдать бессонницей и испытывать постоянное состояние тревоги. Могут быть различные скачки температуры тела (от 35 до 37-38 градусов), тошнота, рвота, отрыжка, понос, частое мочеиспускание, аноргазмия при нормальном половом влечении, запор. Все это сигнализирует о ФНС.
Лечение сердечной недостаточности
При лечении сердечной недостаточности основное внимание направлено на устранение причины недуга. В зависимости от характера заболевания, его течения и общего состояния пациента, врач выбирает метод лечения.
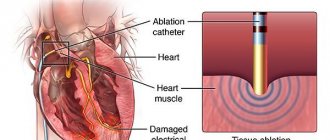
На базе нашего кардиологического центра ФНКЦ ФМБА функционирует терапевтическое и хирургическое отделения. Вам может быть показано обследование и подбор лекарственной терапии в нашем стационаре. Если медикаментозное лечение недостаточно эффективно, то кардиолог может рекомендовать хирургическое вмешательство. Специалисты кардиохирургического отделения ФНКЦ ФМБА успешно применяют передовые методы лечения сердечной недостаточности. Это может быть операция по коррекции клапанного порока, ишемической болезни сердца, аритмий. В нашей клинике проводятся уникальные операции с минимальной инвазией.
Причины функциональных нарушений сердечно-сосудистой системы
В наше время существует масса причин, которые могут привести к приобретению ФНС. Причиной такого недуга может послужить пагубное влияние различных факторов на нервную систему человека. Наш организм — одно целое, и то, что негативные влияния на нервную систему ведут к изменениям функционирования всего организма, давно не секрет.
Причиной ФНС могут послужить такие факторы, как:
- Влияние хронических заболеваний
- Неправильный образ жизни (нарушение распорядка дня, плохой сон и т.д.)
- Депрессия
- Сильный стресс
- Наследственность