Что такое гиперэхогенность в сердце плода
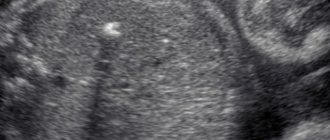
Гиперэхогенный фокус сердца плода подразумевает наличие уплотнения в структуре сердечной мышцы. В результате ультразвуковые волны в большей степени отражаются от участка миокарда и дают светлое пятно на экране. Включение, как правило, имеет диаметр 2—3 миллиметра.
Чаще всего это обнаруживается у женщин старше 35 лет на 18—22-й неделе беременности. Наиболее характерен феномен для представительниц азиатских стран. На европейском континенте подобное явление встречается намного реже (в 7—10 % случаев). Обычно уплотнение исчезает к концу третьего триместра, однако нередко остается вплоть до родов.
Чаще всего находят гиперэхогенное включение в левом желудочке сердца плода, тем не менее оно может визуализироваться и в других частях органа. Более опасным считается присутствие повышенной эхогенности в правых отделах.
Патологическим данное явление может считаться лишь в случаях, когда оно сопутствует другим признакам врожденных заболеваний. Также важно помнить, что это всего лишь диагностический признак, который не является самостоятельной патологией и не несет каких-либо негативных последствий в будущем.
Проведение эхокардиоскопии
При обнаружении ГЭФ у ребёнка и наличии определённых показаний, пациентку направляют на эхокардиоскопию плода.
Аномальное изображение сердца аномальный сердечный ритм сердцебиение дефект дефекта другой слизь инструмент усиленная узловая полупрозрачность аномальный мочевой поток ненормальный объем амниотической жидкости. Врожденный дефект сердца Диабет преэклампсия Фенилкетонурия Системная лимфаденопатия. Повышенные трансвентрикулярные нарушения сердечной аритмии аномальные артерии сердца другие аномалии в животе. Выкидыш Выкидыш при беременности Несколько беременности. . Согласно различным источникам, гипергеногенные очаги встречаются в диапазоне ± 2-5% во всех здоровых жирах во втором триместре беременности.
Показания для прохождения эхокардиоскопии:
- первая беременность у женщин, старше 35 лет;
- сахарный диабет;
- инфекционное заболевание будущей матери;
- выявленные патологии в строении сердца;
- ребёнок отстаёт в развитии;
- родственники беременной женщины страдают от пороков сердца;
- обнаружены маркеры генетических заболеваний.
Эхокардиоскопия проводится до 28-ой недели беременности, далее метод становится малоинформативным из-за больших размеров плода и небольшого количества амниотической жидкости.
Во многих публикациях и на веб-страницах сообщается, что гиперэхогенные вспышки чаще встречаются у мужчин с аномальными хромосомами. Во время каждого исследования врач точно оценивает развитие плода, включая структуру и функционирование сердца. Ультразвук иллюстрирует количество сердечной полости, функцию клапана и правильный кровоток и сократительную способность сердца.
Только опытный специалист может это сделать, кто может точно оценить структуру и работу сердца ребенка. Примерно через 30 недель легкая ткань лучше развита, тазовые плавники более кальцифицированы, расстояние от сердца больше — все эти факторы заставляют изображение сердца становиться менее заметным.
Исследование применяется для оценки размеров клапанов и полостей сердца, его сократительной способности и уровня наполнения кровью.
Причины
Источником гиперэхогенного включения сердца плода может быть отложение солей кальция в сосочковых мышцах левого желудочка. В указанные сроки происходят значительная активация минерального обмена и интенсивное формирование костной системы. Со временем соль всасывается в кровь и уплотнение исчезает.
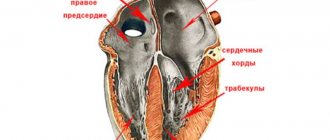
В некоторых случаях подобный симптом дает наличие добавочной хорды. Это соединительнотканная нить, которая проходит от клапанов сердца к папиллярным (сосочковым) мышцам. Чаще всего каждой мышце соответствует одна нить, однако в данном случае их образуется несколько.
При прохождении крови через хорды будут возникать завихрения, которые могут образовывать сердечные шумы, выслушиваемые при аускультации. Об этом следует помнить, потому что в дальнейшем из-за присутствия данного феномена педиатр может поставить неправильный диагноз. Несмотря на то что это явление рассматривается как аномалия сердца, такой вариант развития принимается за норму.
Обнаружение дополнительной хорды не требует дальнейшего исследования и лечения. Как правило, они срастаются еще до рождения или в первые годы жизни.
Раньше считалось, что ГЭФ ЛЖ является четким признаком синдрома Дауна или других хромосомных заболеваний. Но в последние годы появилось много научных работ, благодаря которым теперь известно, что это справедливо лишь при наличии дополнительных симптомов. Обнаружение только одного этого признака не может быть поводом для беспокойства, дальнейшие обследования не требуются.
Показатели нормы при эхокардиоскопии
Во время обследования проводится измерение всех полостей сердца. В норме эти показатели должны находится в пределах:
- длина правого желудочка — 0,5-1,75 см;
- ширина правого желудочка — 0,4-1,1 см;
- длина левого желудочка — 0,9-1,8 см;
- ширина левого желудочка — 0,44-0,89 см;
- отношение показателей ширины левого желудочка к правому — 0,45-0,9 см;
- устье аорты — 0,3-0,52 см;
- устье легочной артерии — 0,3-0,5 см;
- митральное отверстие — 0,35-0,6 см;
- трикуспидальное отверстие — 0,3-0,63 см;
- количество сердечных сокращений — 140-160 ударов/минуту.
Желудочно-кишечные расстройства. Скелетные дисплазии Породы почек. Нарушения ритма и коарктации легочной аорты. Эхо-морфология и хромосомные заболевания. Носовой гипопластик отсутствует. Систематическое морфологическое ультразвуковое исследование. Стандартные сокращения для биометрической оценки плода.
Секционная плоскость через объединение системы портала с пупочной веной. Диафиз не включает хрящевой рефлекс Дистальный эпифизаль. Стандартные сокращения для оценки фетальных приспособлений. Расположение и связь с шейкой. Факторы, влияющие на показатели развития мальформации Методология оценки — организация. Факторы технического фактора, зависящие от пациентов и плода. Аномальные факторы. Факторы, уровень обучения и опыта ультразвука.
Размер сердца плода имеет свои показатели и значительно отличается от размеров взрослого человека, так как все органы соответствуют размерам тела. Патология сердца при таком обследовании выявляется всегда, поэтому не стоит переживать о непрофессионализме узиста, если диагноз не подтвердился или врач говорит, что это не несет угрозы ребенку.
Эхокардиографическая диагностика первичных опухолей сердца у плода. Эхокардиографическая диагностика первичных опухолей сердца плода. Педиатрический кардио. Национальный центр медицинской генетики. Доцент кафедры педиатрии. Было выявлено шесть сердечных опухолей, что составляет 0, 3% от обследованных случаев. Пять соответствовали рабдомиомам, а одно — миксоме правого предсердия. Большинство заблокировали входные или выходные тракты. Аритмия наблюдалась в одном случае.
Ключевые слова: пренатальная диагностика, кардиальные опухоли, клубневой склероз, рабдомиомы, генетическое консультирование. Пять из них были рабдомиосаркомами, а также миомой атриума. Большая блокада впускных и выпускных путей. В случае была аритмия.
Тактика действий
В большинстве случаев при обнаружении гиперэхогенного включения показано проведение дополнительного исследования. При этом могут назначить:
- повторное УЗИ для уточнения диагноза;
- эхокардиоскопию (проводят только до 25-й недели);
- биохимический анализ крови;
- кариотипирование.
Достаточно редко применяют инвазивные диагностические процедуры:
- амниоцентез (взятие пробы околоплодных вод через брюшную стенку);
- плацентоцентез (биопсия клеток плаценты);
- фетоскопию (исследование плода при помощи видеозонда).
В первую очередь, конечно же, следует исключить генетические причины гиперэхогенного включения. Для этого врач-диагност проводит поиск других малых маркеров хромосомных патологий. К ним относятся врожденные пороки сердца, утолщение шейной складки, нарушения развития желудочно-кишечного тракта, костной системы. Обычно они выявляются в ходе ультразвукового исследования. При их обнаружении необходима консультация у специалиста-генетика.
Если никаких дополнительных признаков не обнаружено, плод можно считать вполне здоровым. Тем не менее в первые месяцы после рождения рекомендуется провести контрольную эхокардиографию. Данная процедура позволит окончательно убедиться в отсутствии каких-либо патологических изменений.
Описание диагноза
Гиперэхогенный фокус (ГЭФ), показанный на аппарате УЗИ при исследовании сердца плода, является обычно случайной находкой. Диагностика главного органа входит в список обязательных для каждой беременной женщины, именно эта область заслуживает особого внимания врачей. Пациентка планово посещает все процедуры, а на определенном сроке доктор говорит о таком включении при исследовании органа ребенка.
Всех родителей можно успокоить, сказав о том, что гиперэхогенный фокус в сердце плода не является опасной патологией. Эта особенность не оказывает негативного воздействия на работу органа, что подтверждает изучение подобного состояния у малыша. Обычно нарушение обнаруживается на 18-22 неделе, этот период считается подходящим для второго скрининга методом УЗИ. Далее, отклонение наблюдается в неизмененном виде и не исчезает до самых родов. Статистические данные показывают, что эхогенный фокус чаще появляется в левом желудочке плода, относительно редко патология обнаруживается в правом желудочке, а также в области других сердечных камер. В среднем у примерно 7%-8% всех беременных женщин может возникнуть подобная проблема.
При проведении УЗИ, доктор замечает белое пятно, имеющее размеры около 2-3 мм, округлую форму, расположенное в зоне левого, правого желудочка или полости камер органа. Другое название подобного отклонения, которое часто применяют диагносты это — qolf ball или мяч для гольфа. Это сравнение действительно подходящее, так как круглый шарик на сердце, который подпрыгивает во время каждого сокращения органа, напоминает мячик.
Подобная картинка на мониторе аппарата УЗИ обычно возникает в результате появления плотного образования, состоящего из костной ткани, поэтому многие медики изумляются, увидев его именно в этом месте. Каким образом появляется такое уплотнение на сердце и куда оно исчезает после родов, не знает никто.
О чем свидетельствует ГЭФ:
- Хорда добавочная, которая представляет собой волокна, проходящие от желудочков и присоединенные к клапанам.
- Отложения соли (обычно это именно соли кальция).
- Патологический процесс хромосомного характера.
- Иная разновидность аномалии, которая не представляет опасности для деятельности сердечной мышцы.
Добавочная хорда никуда не денется после родов, но она не мешает работе органа. Следует учитывать, что в таком состоянии сердечко при биении моет издавать шумы, которые будут слышны врачу при прослушивании. Причина может крыться в любом из этих факторов, но выявлять его нет необходимости.
Выводы
Таким образом, обнаруживаемое при УЗИ гиперэхогенное включение не является самостоятельным диагнозом. По системе оценки маркеров хромосомных аномалий ему начисляют лишь один балл, что не может быть поводом для беспокойства.
Чаще всего ГЭФ возникает вследствие физиологических процессов или доброкачественных аномалий развития сердца (появление ложной хорды). При этом, если не обнаружено других анатомических или функциональных отклонений, не требуется никаких дальнейших обследований и лечения. Достаточно будет контроля при проведении планового УЗИ в третьем триместре беременности.
Первое УЗИ
Врачи рекомендуют делать первое УЗИ на сроке от 18 до 20 недель. Если будут отклонения в развитии плода, их быстро обнаружат. Есть и показатели, при наличии которых, специалисты рекомендуют плановое исследование:
- В семье есть люди с пороком сердца. Особенно если он у матери или у брата либо сестры, который родился ранее;
- У беременной сахарный диабет, она переболела краснухой, её артериальное давление заметно повышенное и т. д.
- Будущая мать принимала медикаменты, которые патологически могут повлиять на развитие сердца и могут спровоцировать порок;
- На УЗИ сердца плода, которое требуется делать планово на 20 неделе, у плода была выявлена аритмия;
- Женщине провели процедуру оплодотворения ЭКО.
Сердце начинает работать в конце 3-й недели у плода. Пройдёт ещё 2 и приборы этот ритм уже регистрируют. Сокращения не всегда явно слышны. Чтобы засечь сердцебиение малыша, датчик устанавливают на живот беременной, но ещё вплоть до 7 недели удачно проходят только 50% исследований.
Действительно достоверный результат специалист может получить только в конце 8-й недели. В других случаях можно определить хороший ли кровоток, а точных данных по состоянию сердца получить невозможно. Если сердце плода бьётся со слишком низкой частотой, за ним продолжают наблюдать, проводя повторные УЗИ. Если всё будет также плохо и в дальнейшем, может возникнуть вопрос о целесообразности прерывания беременности. Конечно если мать по религиозным и другим причинам категорически против, никто её заставить не сможет.
От 6 ло 8 недели, считается отлично, если сердце малыша сокращается 110-130 ударов в 1 минуту. С 9-й или 10-й недели норма повышается к 200 ударам за 1 минуту. Врач кроме ЧСС плода отмечает, как формируется сердце и кровеносная системы, нет ли патологий? Самым информативным считается УЗИ, которое собираются делать с 18 и до 28 недели. На этом сроке уже отлично видна анатомия органа.
Отлично зарекомендовала себя методика, когда делают четырёхкамерный срез. Там видны 2 предсердия, 2 желудочка, хорошо заметны перегородки между ними. У клапанов трикуспидального с митральным видны створки. Заметен и клапан, закрывающийся и открывающийся у овальной формы отверстия.
Когда специалист будет оценивать четырёхкамерный срез при УЗИ, он должен задавать себе вопросы:
— Сердце плода находится в правильном положении?
— Оно того размера, которого должно быть на этих сроках? Когда сердце на 1/3 в грудной клетке — это норма. если больше, значит, кардиомегалия. Она бывает, когда есть какие-то врождённые пороки.
— Правильно ли расположена ось сердца? Если нет, можно делать выводы, что в основных артериях пороки.
— Желудочки с предсердиями должны быть примерно одного размера, иначе это сигнализирует о начальной стадии, каком-то заболевании. Например, стеноза в артерии лёгочной или об аномалии Эбштейна, о чем-то другом.
— Нет ли дефектов в межжелудочковых перегородках?
— Клапаны атриовентрикулярные в нормальном ли положении?
— Не наблюдаются ли какие-то отклонения в миокарде либо эндокарде, а может в перикарде?
90% УЗИ, сделанных во 2 триместре покажет, какое сейчас четырёхкамерное строение у органа. Если всё будет в пределах нормы. то дальше назначают стандартные плановые обследования.
Диагностика проблемы
При выявлении ГЭФ специалист направляет беременную женщину на амниоцентез и кордоцентез. Дополнительно проводят 3D УЗИ плода, Эхо, кардиотокографию и допплерографию.
Наиболее эффективные методы диагностики:
Благодаря использованию новых методов эхокардиографии мы можем оценить сердце из разных, не имеющих, проекций. Допплеровское исследование позволяет оценить функции отдельных частей системы кровообращения. После интервью родители берут интервью, в ходе которых мы объясняем характер проблемы, мы предлагаем дополнительные тесты, такие как кариотип или «карта» хромосом ребенка. Как только все результаты будут получены, мы дадим родителям полную информацию о потенциале и результатах лечения. В некоторых случаях мы организуем посещение центра, который будет заниматься ребенком после рождения.
- Тест крови на выявление аномальных хромосом.
- Фетоскопия позволяет выявить патологическое развитие ребёнка в результате генетических нарушений. Метод представляет собой обследование околоплодного пространства при помощи трубки, введённой через маточную стенку беременной женщины. Использование фетоскопии оправдано, если другие методы диагностики уже использованы и не дали результата. Фетоскопия считается опасным методом, поэтому применяется в крайних случаях. Возможен риск преждевременных родов.
- Плацентоцентез (биопсия) используют для получения материала, требуемого для исследования клеточного состава плаценты. Метод позволяет исследовать гены плода и подтвердить либо опровергнуть наличие генетических заболеваний.
- Амниоцентез, метод, позволяющий исследовать околоплодную жидкость, через прокол брюшной стенки беременной. Даёт биохимические, иммунные и гормональные показатели, для оценки риска генетических нарушений.
Подробнее о эхокардиоскопии
УЗИ сердца плода назначается женщине, если имеются следующие показания:
- возраст выше 35 лет;
- сахарный диабет любого типа;
- инфекционные болезни, перенесенные на ранних сроках беременности;
- плановое УЗИ выявило патологию сердечной мышцы плода;
- ребенок в утробе отстает по параметрам развития;
- имеется порок сердца у беременной женщины или у кого-либо из близких родственников.
Возможность провести процедуру эхокардиоскопии появляется с 18 недели беременности, когда ультразвуком можно прослушать сердцебиение ребенка. Если до 28 недели эхокардиоскопия не была проведена, то далее ее информативность минимальна ввиду большого количества околоплодных вод и крупного размера плода.
Процедура призвана оценить работу сердечной мышцы, клапаны, размеры полостей, их наполнение и сократимость. Полученные данные затем сравниваются с нормой, согласно сроку беременности женщины:
- ширина правого желудочка – 0,4-1,10 см;
- ширина левого желудочка – 0,4-0,9 см;
- длина левого желудочка – 0,9-1,15 см;
- длина правого желудочка – 0,7-1,75 см;
- размер устья аорты – 0,3-0,5 см;
- диаметр трикуспидального отверстия – 0,3-0,6 см;
- устье легочной артерии – 0,2-0,5 см;
- частота сердцебиения варьируется от 140 до 160 ударов в минуту.
Сердцебиение плода на УЗИ: какие нюансы
Сердечная мышца плода начинает образовываться в начале четвертой недели беременности и напоминает она на данном сроке полую трубку.
В середине пятой недели сердце впервые начинает свою работу, то есть «запускаются» первые его сокращения.
К девятой неделе мышца уже состоит из четырех камер и напоминает полноценный орган любого взрослого (включает в себя предсердия и желудочки).
Важно правильно осуществлять УЗИ плода. Так, первое сердцебиение плода может прослушиваться данным методом, но исключительно с датчиком трансвагинального типа, уже на пятой или шестой неделе беременности (это зависит от темпов развития плода)
Использование же датчика трасабдоминального типа возможно на неделю позже.
На данных сроках специалист фиксирует число сердцебиений плода, а их отсутствие может быть свидетельством «застывшей» беременности. В подобной ситуации женщине необходимо пройти повторное УЗИ спустя пять-семь дней. Это поможет подтвердить или опровергнуть представленный диагноз.
Наибольшая опасность
В редких случаях гиперэхогенный фокус может сохраняться и после рождения ребенка. В такой ситуации повышается кровяное давление в левом предсердии, из-за чего недостаточное количество физиологической жидкости попадает в правое предсердие. Среди последствий такой патологии отмечают кислородное голодание внутренних органов. При несвоевременной диагностике возможна даже смерть плода от гипоксии — кислородного голодания.
Ребенок, рожденный с данной патологией, на протяжении первых лет жизни может испытывать следующие симптомы:
- Повышенная усталость, которая выражается в сонливости и нежелании играть длительное время.
- Апатия.
- Приступы острой боли в области сердца, которые возникают из-за нарушений в его работе.
- Одышка, особенно при небольших физических нагрузках, например при подъеме по лестнице, активных играх.
- Учащенное сердцебиение. Данный симптом может быть как постоянным, так и периодическим.
- Отечность конечностей, которая наиболее заметна в вечернее время, а также утром, если ребенок выпил воды на ночь.
- Бледность кожных покровов, иногда синюшность.
- Холодные руки даже в жаркую погоду.
Кроме этого, иногда отмечаются приступы тахикардии и учащенного дыхания. В подобных случаях необходимо поставить ребенка на учет к кардиологу. Он назначит соответствующее лечение, которое поспособствует снятию симптоматики у больного ребенка. К 4-хлетнему возрасту ребенок либо самостоятельно «перерастет» заболевание, либо может потребоваться медикаментозное лечение или хирургическое вмешательство.