Состав и форма выпуска
Лекарство представляет собой плоские круглые белые таблетки. На лицевой стороне расположена разделительная риска. Уголок немного скошен. Благодаря этой фаске таблетку легко глотать. На обратной стороне выгравирована буква D. Препарат продаётся во флаконах. В каждом флаконе хранится 50 таблеток.
Главным действующим веществом лекарства является дигоксин. К нему добавлены вспомогательные элементы. В 1 таблетке содержится 0,25 мг дигоксина. Его получают из сырья наперстянки шерстистой (Digitalis lanata). Это многолетнее растение содержит в себе множество сердечных гликозидов, которые применяются в медицине.
«Дигоксин» также выпускается в виде раствора для уколов. Количество дигоксина в нём составляет 0,25 мг. Его дополняют инъекционная вода, этиловый спирт, глицерин и лимонная кислота.
Это лекарство является сердечным гликозидом, который нормализует давление, ритм и тоны сердца. «Дигоксин» благотворно воздействует на сердечную мышцу и относится к группе кардиотонических препаратов.
Как воздействует на организм
«Дигоксин» угнетает и блокирует фермент натрий-калиевая аденозинтрифосфатазы. Задача Na+/K+ АТФазы — выводить ионы натрия из клеток миокарда. Когда активность этого фермента подавляется, количество натрия (Na+) в мышечных клетках сердца резко увеличивается. Благодаря этому в клетках открываются каналы, по которым в кардиомиоциты попадает кальций (Ca2+). Из-за избытка натрия кальций очень быстро накапливается в мембранах клеток сердечной мышцы. Высокий уровень кальция в клетках миокарда подавляет воздействие тропонинового комплекса, который препятствует взаимному влиянию двух важных белков — миозина и актина.
За счёт этого сложного механизма миокард начинает сокращаться сильнее и быстрее. Благодаря этому улучшается кровообращение: растут ударный и минутный объём кровотока. Систолический и диастолический объёмы сердца сокращаются. Миокард уменьшается в объёме, но его тонус повышается, поэтому сердечная мышца начинает меньше нуждаться в кислороде. Систолический выброс усиливается.
«Дигоксин» сокращает частоту ударов сердца при мерцательной тахиаритмии и благотворно влияет на гемодинамику как внутри сердца, так и во всём организме.
Положительный эффект «Дигоксина»:
- пациенту становится легче дышать в положении лёжа;
- снижается давление в полых венах, лёгочной артерии и правом предсердии;
- нормализуется сердечный ритм;
- уменьшается одышка при хронической сердечной недостаточности;
- левый желудочек лучше опорожняется, благодаря более быстрому и сильному сокращению мышцы;
- снижается нагрузка на все правые отделы сердца (предсердие и желудочек);
- уменьшается общее периферическое сопротивление сосудов (ОПСС).
Одно из важнейших свойств дигоксина заключается в способности менять силу сердечных сокращений. Такое воздействие называется инотропным эффектом.
Показания
Лекарственный препарат «Дигоксин» в таблетках или уколах назначают при множестве болезней:
- хроническая сердечная недостаточность (ХСН) II класса (при очевидных симптомах);
- ХСН III и IV классов;
- мерцательная аритмия с частотой сердечных ударов больше 90–100 в минуту.
Чаще всего «Дигоксин» включается в состав комплексной терапии заболеваний сердца и сосудов. Это касается терапии ХСН II класса. Лекарство оказывает положительный эффект как при острой, так и при хронической формах фибрилляции и трепетания предсердий.
Дозировка и инструкция по применению
«Дигоксин» назначают только в больнице при стационарном лечении, чтобы у докторов была возможность контролировать состояние пациента. Доза подбирается индивидуально для каждого больного с учётом его мышечной массы.
Виды терапии:
- быстрая дигитализация — больной получает около 0,75–1,5 мг;
- постепенная дигитализация — пациенту назначают 1–3 таблетки в сутки (по 0,25–0,75 мг в день) на протяжении 5–7 дней;
- терапевтическая поддержка — по 0,5–1 таблетке в день (0,125–0,25 мг вещества).
Для пожилых людей выбираются сниженные дозы. Пациенты не должны менять дозировку самостоятельно.
При мерцательной аритмии назначается более высокая доза, чем при ХСН. Она немного снижается, если у больного есть серьёзные болезни почек, гипотиреоз, низкий уровень кальция, а также если мышцы имеют недостаточный вес.
Фармакологические свойства препарата Дигоксин
Высоколипофильный сердечный гликозид средней продолжительности действия, получаемый из листьев наперстянки шерстистой. Оказывает положительное инотропное действие посредством образования комплекса с аденозинтрифосфатазой и нарушения транспорта ионов натрия и калия через мембраны кардиомиоцитов. В результате увеличивается трансмембранный транспорт ионов кальция и усиливается их высвобождение внутри кардиомиоцитов и, как следствие, — повышается активность миофибрилл. Замедляет AV-проводимость, удлиняет эффективный рефрактерный период и урежает ЧСС преимущественно за счет повышения тонуса парасимпатической и понижения тонуса симпатической части вегетативной нервной системы. Быстро и практически полностью всасывается в пищеварительном тракте при пероральном приеме; терапевтическая концентрация в сыворотке крови при этом достигается через 1 ч, максимальная концентрация — через 1,5 ч после приема. Начало действия — через 5–30 мин при в/в введении и через 30 мин–2 ч при приеме внутрь. Максимальный эффект при приеме внутрь достигается через 2–6 ч, при в/в введении — через 1–4 ч. Биодоступность в зависимости от применяемой лекарственной формы составляет 60–85%, однако этот показатель колеблется в широких пределах в зависимости от возраста и состояния больного, характера употребляемой пищи. Одновременный прием с пищей снижает скорость, но не степень абсорбции. Терапевтическая концентрация в крови — 0,5–2 нг/мл. Связывание с белками плазмы крови низкое — 20–25%. Период полувыведения составляет в среднем 58 ч и зависит от возраста и состояния больного (у людей молодого возраста — 36 ч, пожилого — 68 ч, при анурии увеличивается до нескольких суток). Длительность действия — около 6 сут. Незначительно биотрансформируется в печени; 50–70% дигоксина выводится с мочой в неизмененном виде. У некоторых больных дигоксин превращается в толстом кишечнике в неактивные продукты под действием кишечной микрофлоры. Дигоксин проникает в грудное молоко в количествах, не оказывающих отрицательного влияния на ребенка (соотношение концентрации дигоксина в грудном молоке и плазме крови матери составляет 0,6–0,9%).
Побочные эффекты
При применении «Дигоксина» у некоторых пациентов могут наблюдаться побочные эффекты:
- головная боль;
- апатия;
- пароксизмальная (острая) желудочковая тахикардия;
- желудочковая экстрасистолия;
- AV-блокада;
- плохой аппетит;
- кровь из носа;
- SA-блокада;
- расстройства пищеварения;
- некроз кишечника;
- сыпь на коже;
- трепетание и мерцание предсердий;
- зрительные расстройства — «мушки» перед глазами, предметы кажутся жёлто-зелёными, слишком большими или слишком маленькими;
- АВУРТ — АV-узловая тахикардия;
- нарушения сознания, вплоть до психоза;
- сонливость;
- депрессия сегмента ST;
- нарушения чувствительности;
- радикулит;
- неврит;
- предсердная тахикардия в сочетании с блокадой.
Для снижения побочных действий врач может о и назначить антидоты и дополнительные лекарства.
Особые указания по применению препарата Дигоксин
У больных с нарушением функции почек, лиц пожилого возраста и ослабленных пациентов, а также у больных с имплантированным электрокардиостимулятором необходим тщательный подбор доз, так как у них токсические эффекты могут проявляться при использовании доз, которые обычно хорошо переносятся другими больными. У пациентов с гипокалиемией, гипомагниемией, гиперкальциемией, микседемой, легочным сердцем дигитализацию надо проводить осторожно и избегать применения дигоксина в высоких разовых дозах. Необходимо корригировать электролитный баланс. Гипокалиемия и гипомагниемия усиливают токсичность гликозидов наперстянки. При пероральном применении дигоксина следует ограничить потребление трудноперевариваемой пищи и продуктов, содержащих пектины.
Противопоказания
Есть множество противопоказаний, при которых принимать «Дигоксин» нельзя.
- врождённые пороки сердца — стенозы, синдром Вольфа-Паркинсона-Уайта (WPW);
- фибрилляция желудочков;
- отравление сердечными гликозидами;
- II степень AV-блокады сердца;
- желудочковая тахикардия;
- тампонада;
- перемежающаяся полная блокада ножек пучка Гиса;
- аллергия на компоненты лекарства;
- преходящая полная AV-блокада;
- период лактации;
- возраст младше 3 лет;
- обструктивная гипертрофическая кардиомиопатия (без ХСН и мерцательной аритмии);
- нарушения усвоения лактазы, глюкозы и галактозы.
С большой осторожностью нужно принимать «Дигоксин» при ряде заболеваний и состояний:
- стеноз митрального клапана;
- I степень AV-блокады;
- нестабильные формы стенокардии;
- синдром слабости синусового узла;
- острая стадия инфаркта миокарда;
- почечная или печёночная недостаточность;
- проявления в прошлом синдрома МАС (Морганьи-Адамса-Стокса);
- ожирение;
- риск нестабильного проведения импульса по AV-узлу;
- кислородное голодание;
- сердечная астма (особенно в сочетании со стенозом митрального клапана);
- перикардит;
- артериовенозная фистула (шунт);
- гипотиреоз;
- амилоидозная дистрофия сердца;
- любой вид рестриктивной кардиомиопатии;
- дилатация сердечных камер;
- воспалительная болезнь миокарда;
- избыток щелочных веществ в организме (алкалоз;
- экстрасистолия;
- нарушения электролитного баланса (увеличение кальция и натрия, уменьшение магния и калия);
- пожилой возраст пациента;
- медленный ритм сердца (брадикардия);
- тяжёлые или хронические болезни лёгких;
- синдром каротидного синуса;
- «лёгочное» сердце.
Доктор внимательно изучает состояние здоровья больного и назначает подходящее лекарство и его точную дозировку.
Передозировка препарата Дигоксин, симптомы и лечение
Симптомы передозировки развиваются постепенно в течение нескольких часов. Наиболее опасными являются нарушения ритма сердца (возможность летального исхода при развитии желудочковых нарушений ритма или сердечной блокады с асистолией). Описаны летальные исходы после приема дигоксина в дозе около 20 мг. При пероральной передозировке показано промывание желудка, назначение активированного угля, колестипола или колестирамина. В случае гипокалиемии при отсутствии полной блокады сердца целесообразно введение солей калия. Для коррекции аритмий, обусловленных передозировкой дигоксина, назначают лидокаин, прокаинамид, пропранолол и фенитоин. При полной блокаде сердца проводят электрокардиостимуляцию. При угрожающей жизни передозировке дигоксина — в/в введение через мембранный фильтр фрагментов овечьих антител, связывающих дигоксин (Digoxin immune Fab, Digitalis-Antidote BM). 40 мг антидота связывают примерно 0,6 мг дигоксина. Диализ и обменное переливание крови при отравлении гликозидами наперстянки малоэффективны.
Список аптек, где можно купить Дигоксин:
- Москва
- Санкт-Петербург
Можно ли принимать во время беременности
Беременные женщины могут принимать «Дигоксин» только по назначению врача. Это лекарство не вредит ребёнку, но способно проникать через плаценту в организм плода. Для беременной может понадобиться повышенная дозировка препарата. «Дигоксин» может привести к рождению ребёнка с низкой массой тела. Избыток веществ, содержащихся в наперстянке, сильно вредит будущему ребёнку. Во время кормления грудью тоже стоит исключить приём «Дигоксина», потому что он проникает в организм ребёнка через грудное молоко.
Передозировка
Избыточная доза «Дигоксина» чрезвычайно опасна и может привести г смерти пациента. Передозировка случается довольно часто. Если в плазме крови уровень дигоксина достиг 2 нг/мл, эта концентрация является токсической и угрожает жизни. Смертельная доза — 10 мг.
Основные симптомы:
- любые нарушения сердечного ритма;
- потливость;
- на ЭКГ заметна корытообразная депрессия сегмента ST (признак наличия в организме наперстянки, а не только передозировка);
- галлюцинации;
- головокружение и боль;
- искажённое восприятие цвета;
- пищеварительные расстройства;
- слюнотечение, плохой аппетит;
- слабость;
- нарушения чувствительности;
- подавленное психическое состояние;
- дезориентация;
- AV-блокада;
- различные нарушения сердечной проводимости;
- на ЭКГ удлиняется интервал PQ.
У детей чаще встречаются признаки расстройства ЖКТ. Также наблюдаются нарушения сердечной проводимости и некоторые виды аритмий.
Доктор немедленно назначает антидот и другую терапию, которая позволит убрать симптомы и улучшить состояние больного. Электрический кардиостимулятор понадобится, если у больного возникли приступы Морганьи-Адамса-Стокса и полная поперечная блокада сердца. Кардиостимулятор устанавливают временно, до тех пор, пока не исчезнет тяжёлое состояние.
Дигоксин (Digoxin)
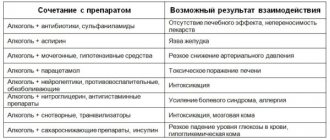
При одновременном назначении дигоксина с препаратами, вызывающими нарушения электролитного баланса, в частности гипокалиемию (например, диуретиками, глюкокортикостероидами, инсулином, бета-адреномиметиками, амфотерицином В), повышается риск возникновения аритмии и развития других токсических эффектов дигоксина. Гиперкальциемия также может привести к развитию токсических эффектов дигоксина, поэтому следует избегать внутривенного введения солей кальция больным, принимающим дигоксин. В этих случаях дозу дигоксина необходимо уменьшить. Некоторые препараты могут повысить концентрацию дигоксина в сыворотке крови, например, хинидин, блокаторы «медленных» кальциевых каналов (особенно верапамил), амиодарон, спиронолактон и триамтерен.
Абсорбция дигоксина в кишечнике может быть снижена под действием колестирамина, колестипола, алюминий-содержащих антацидов, неомицина, тетрациклинов. Имеются данные, что одновременное применение спиронолактона не только изменяет концентрацию дигоксина в сыворотке крови, но также может влиять на результаты метода определения концентрации дигоксина, поэтому требуется особое внимание при оценке полученных результатов.
Снижение биодоступности: активированный уголь, вяжущие JIC, каолин, сульфасалазин, (связывание в просвете ЖКТ); метоклопрамид, прозерин (усиление моторики ЖКТ). Увеличение биодоступности: антибиотики широкого спектра действия, подавляющие кишечную микрофлору (уменьшение разрушения в ЖКТ).
Бета-адреноблокаторы и верапамил усиливают выраженность отрицательного хронотропного эффекта, снижают силу инотропного эффекта.
Индукторы микросомального окисления (барбитураты, фенилбутазон, фенитоин, рифампицин, противоэпилептические, пероральные контрацептивы) могут стимулировать метаболизм дигитоксина (при их отмене возможна дигиталисная интоксикация). При одновременном применении с дигоксином ниже указанных лекарственных средств возможно их взаимодействие, вследствие которого уменьшается лечебное действие
или проявляется побочное или токсическое действие дигоксина: минералокортикостероиды, глюкокортикостероиды, обладающие значительным минералкортикостероидным воздействием; амфотерицин В для инъекций; ингибиторы карбоангидразы; адренокортикотропный гормон (АКТГ); диуретические препараты, способствующие выделению воды и калия (буметадин, этакриновая кислота, фуросемид, индапамид, маннитол и производные тиазида); натрия фосфат.
Гипокалиемия, вызванная упомянутыми лекарственными средствами, повышает риск токсического действия дигоксина, поэтому при одновременном применении их с дигоксином требуется постоянное наблюдение за концентрацией калия в крови.
— Препараты зверобоя (взаимодействие их и дигоксина индуцирует Р-гликопротеин и цитохром Р450, т.е. уменьшает биодоступность, увеличивает метаболизм и заметно снижает концентрацию дигоксина в плазме).
— Амиодарон (увеличивает концентрацию дигоксина в плазме крови до токсического уровня). Взаимодействие амиодарона и дигоксина угнетает активность синусового, и атриовентрикулярного узлов сердца и проводимость нервного импульса по проводящей системе сердца. Поэтому, назначив амиодарон, дигоксин отменяют или его дозу уменьшают на половину;
— Препараты солей алюминия, магния и другие антацидные средства могут уменьшать всасывание дигоксина и снизить его концентрацию в крови;
— Одновременное применение с дигоксином: антиаритмических средств, солей кальция, панкурония, алкалоидов раувольфии, сукцинилхолина и симпатомиметиков может спровоцировать развитие нарушений сердечного ритма, поэтому в этих случаях необходимо контролировать сердечную деятельность и ЭКГ пациента;
— Каолин, пектин и другие адсорбенты, колестирамин, колестипол, слабительные средства, неомицин и сульфосалазин снижают всасывание дигоксина и тем самым снижают его лечебное действие;
— Блокаторы «медленных» кальциевых каналов, каптоприл — увеличивают концентрацию дигоксина в плазме крови, поэтому, применяя их вместе, приходится уменьшать дозу дигоксина, чтобы не проявилось токсическое воздействие препарата;
— Эдрофоний (антихолинэстеразное средство) — повышает тонус парасимпатической нервной системы, поэтому взаимодействие его с дигоксином может вызвать выраженную брадикардию;
— Эритромицин — его действие улучшает всасывание дигоксина в кишечнике;
— Гепарин — дигоксин снижает антикоагулянтное действие гепарина, поэтому дозу его приходится увеличивать;
— Индометацин снижает выделение дигоксина, поэтому возрастает опасность токсического воздействия препарата;
— Раствор магния сульфата для инъекций применяют для снижения токсического воздействия сердечных гликозидов;
— Фенилбутазон — снижает концентрацию дигоксина в сыворотке крови;
— Препараты солей калия, их нельзя принимать, если под воздействием дигоксина появились нарушения проводимости на ЭКГ. Однако соли калия часто назначают вместе с препаратами наперстянки для предупреждения нарушений ритма сердца;
— Хинидин и хинин — эти препараты могут резко увеличить концентрацию дигоксина;
— Спиронолактон — снижает скорость выделения дигоксина, поэтому приходится при совместном применении корректировать дозировку препарата;
— Талия хлорид (TL 201) — при исследовании перфузии миокарда препаратами талия, дигоксин снижает степень накопления талия в местах поражения сердечной мышцы и искажает данные исследования;
— Гормоны щитовидной железы — при их назначении усиливается обмен веществ, поэтому дозу дигоксина обязательно следует увеличивать.
Взаимодействие с другими лекарствами
«Дигоксин» влияет на некоторые процессы в тканях и органах. Чтобы препараты хорошо сочетались друг с другом, врач может назначить анализ крови, который выявит концентрацию дигоксина.
Нельзя сочетать «Дигоксин» с инъекциями кальция, а также с дубильными средствами, с кислотами и щелочами, с солями тяжелых металлов.
При сочетании с лекарствами, которые нарушают электролитный баланс, «Дигоксин» проявит свои негативные свойства. Перед назначением этого препарата доктор вводит препараты, нормализующие содержание калия в крови.
Риск отравления компонентами наперстянки возрастает при применении бета-адреноблокаторов, многих антибиотиков, обезболивающих из класса НПВС, инсулина, блокаторов кальциевых каналов, мочегонных, анксиолитиков, некоторых лекарств от грибка, ингибиторов протонной помпы.
Желудочковые аритмии возникают при одновременном приёме симпатомиметиков и дигоксина, а также из-за его сочетания с пропранололом, резерпином и фенитоином. Ритм сильно снижается при сочетании дигоксина и ивабрадина.
Эффективность «Дигоксина» снижается в сочетании с метоклопрамидом, барбитуратами, фенилбутазоном, а также с лекарствами, которые уменьшают кислотность желудочного сока.
В соответствии с действующими рекомендациями дигоксин может быть назначен пациентам с ХСН со сниженной ФВ ЛЖ и синусовым ритмом, которые, несмотря на оптимальную медикаментозную терапию (ИАПФ, бета-блокаторы, антагонисты минералокортикоидных рецепторов), остаются симптомными. Цель такой терапии – снижение частоты повторных госпитализаций в связи с декомпенсацией ХСН. Данная рекомендация преимущественно основывается на результатах исследований RADIANCE и PROVED, которые продемонстрировали увеличение частоты госпитализаций пациентов с ХСН в случае отмены дигоксина. Важной особенностью этих исследований было то обстоятельство, что пациенты не получали оптимальную медикаментозную терапию в соответствии с современными рекомендациями.
В журнале JACC опубликованы результаты анализа данных из регистра OPTIMIZE-HF. В анализ включались госпитализированные пациенты с ХСН со сниженной ФВ ЛЖ, получающие оптимальную медикаментозную терапию, а также дигоксин. В дальнейшем оценивался прогноз у пациентов, которым дигоксин был отменен, по сравнению с больными, у которых терапия продолжалась.
Всего в анализ было включено 3499 пациентов (средний возраст 76 лет, ФВ ЛЖ 28%). Дигоксин в течение госпитализации был отменен у 721 пациента, в большинстве случаев – из-за ухудшения почечной функции. Практически каждому такому пациенту х была подобрана пара для контроля (пары были сбалансированы по 50 основным признакам), в дальнейшем проводилось сравнение в 698 таких парах. Время наблюдения составило 4 года.
Через месяц наблюдения в группе отмены дигоксина регистрировалась достоверно более высокая общая смертность (ОШ 1.80; 95% ДИ 1.26 — 2.57; p = 0.001). В дальнейшем отмена дигоксина не оказывала достоверного влияния на смертность.
Через 6, 12 и 48 месяцев наблюдения отмена дигоксина достоверно ассоциировалась с увеличением вероятности повторной госпитализации, в том числе в связи с декомпенсацией ХСН. Через 4 года наблюдения ОШ для риска повторной госпитализации в связи с декомпенсацией ХСН в группе отмены дигоксина составило 1.21 (95% ДИ 1.05 — 1.39; p = 0.007).
В качестве предполагаемого механизма увеличения смертности после отмены дигоксина авторы рассматривают активацию симпатической нервной системы. Это косвенно подтверждается тем обстоятельством, что, согласно анализу в подгруппах, негативный эффект отмены дигоксина проявлялся только у тех пациентов, которые не получали бета-блокаторы при выписке (таких оказалось 35%). Отказ от ИАПФ не оказывал влияния на негативный эффект отмены дигоксина.
Безусловно, такого рода анализы не позволяют до конца достоверно оценить целесообразность назначения дигоксина de novo. Мало вероятно, что будет выполнено подобное рандомизированное исследование. Однако в настоящее время проводится рандомизированное плацебо контролируемое исследование DIGIT‐HF, в котором оценивается прогностический эффект другого гликозида – дигитоксина, экскреция которого не зависит от функционального состояния почек.
По материалам:
1) Digoxin Discontinuation and Outcomes in Patients With Heart Failure With Reduced Ejection Fraction. Awais Malik, Ravi Masson, Steven Singh, et al. Journal of the American College of Cardiology Aug 2021, 74 (5) 617-627; DOI: 10.1016/j.jacc.2019.05.064
https://www.onlinejacc.org/content/74/5/617
2) Bavendiek U, Berliner D, Dávila LA, et al. Rationale and design of the DIGIT-HF trial (DIGitoxin to Improve ouTcomes in patients with advanced chronic Heart Failure): a randomized, double-blind, placebo-controlled study. Eur J Heart Fail. 2019;21(5):676–684. doi:10.1002/ejhf.1452
Текст: к.м.н. Шахматова О.О.