Гипертония 3 степени — заболевание, которое характеризуется стойким повышением артериального давления, и является следствием поражения органов-мишеней. Гипертония третьей степени является тяжелой, потому осложнения негативно сказываются на качестве жизни больного. В части случаев вероятен летальный исход.
- Причины
- Симптомы гипертонии 3 степени
- Диагностика
- Лечение гипертонии 3 степени
- Питание при гипертонии 3 степени
- Примерное меню при гипертонии 3 степени
- Профилактика
- Прогноз
- Инвалидность при гипертонии 3 степени
Причины
Причины гипертонии 3 степени включают недостаточную терапию. Если вам попался неопытный врач, и разработал плохую схему лечения, симптомы могут усугубиться. Если сам больной не соблюдает предписания доктора, это также может грозить ухудшением гипертонии. Также на развитие заболевания имеют влияние патологии, развивающиеся параллельно с повышением АД.
Риск №3 при гипертонии второй степени существует, если у больного предполагают 20-30%-ю вероятность развития осложнений со стороны сердечно-сосудистой системы. Такой риск отмечается у пациентов с диагнозом «сахарный диабет». Если у вас есть нарушения фильтрации жидкостей почками, а также атеросклеротические бляшки, вы также в группе риска. В таком состоянии у человека фиксируют стабильную стенокардию напряжения. По ней определяют 3-ю степень риска, включая молодых пациентов. Полное излечение на сегодня невероятно, можно притормозить болезнь, предупредить осложнения.
Причины и факторы риска
Несмотря на многолетние активные исследования, не существует объединяющей гипотезы для учета патогенеза (механизма возникновения) гипертонической болезни. При хронической давней гипертонии объем крови и сердечный выброс часто являются нормальными, поэтому гипертония поддерживается повышением системного сосудистого сопротивления, а не увеличением сердечного выброса. Имеются также свидетельства увеличения тонуса сосудов. Кроме того, свою роль в развитии болезни имеют нарушения нервной и эндокринной регуляции АД.
Многие факторы могут влиять на кровяное давление, в том числе:
- Генетические, которые играют важную роль в возникновении гипертонической болезни.
- Сколько воды и соли в вашем теле.
- Состояние ваших почек, нервной системы и кровеносных сосудов.
- Уровни различных гормонов тела.
- Возраст. Кровяное давление становится выше, когда Вы становитесь старше. Это связано с тем, что кровеносные сосуды становятся более жесткими, когда человек стареет.
У вас повышенный риск возникновения гипертонической болезни, если Вы:
- Страдаете ожирением;
- Часто испытываете стресс или тревогу;
- Пьете слишком много алкоголя;
- Употребляете слишком много соли;
- Имеете семейную историю заболевания:
- Диабетик;
- Курите;
- Ведёте малоподвижный образ жизни;
- Испытываете стресс.
Симптомы гипертонии 3 степени
Симптоматика включает не только проявления гипертонии, но и признаки патологии органов-мишеней. Патологический процесс касается в основном головного мозга. Вероятен ишемический и геморрагический инсульты. Кровеносные сосуды поражены, как и структуры ЦНС. Работа почек также нарушается, что еще больше усугубляет гипертонию, степень болезни повышается.
Со стороны сердца может развиться инфаркт миокарда и гемодинамическая нестабильность. Зрение также страдает. У части пациентов наблюдаются повреждения сосудов сетчатки глаза. Артерии могут расширяться, формируя аневризмы. В части случаев развивается энцефалопатия, формируются гематомы внутри черепа или внутри мозга.
О чем говорит каждая из стадий гипертонии: краткое описание
Классификация гипертонической болезни по стадиям предполагает оценку возможных суммарных рисков поражения других органов и развития ассоциированных с АГ осложнений. Данные представлены в таблице ниже:
| Стадия I | Признаки поражения и объективные симптомы отсутствуют. |
| Стадия II | При отсутствии клинической симптоматики у пациента имеются признаки:
|
| Стадия III | Имеются признаки поражения органов – мишеней и пациент предъявляет характерные симптомы:
|
Диагностика
Для диагностики имеет важное значение опрос самого пациента. Основные жалобы:
- тошнота
- головная боль
- ощущение пульсации сосудов
- непроходящее головокружение
- учащение ЧСС
- отеки
- слабость в мышцах
Важно систематическое и правильное по технике измерение артериального давления. На протяжении 2 недель у врача измерение должно производиться 2 раза, чтобы получить динамические данные. Измерения АД — это и есть физикальная диагностика гипертонии 3 степени. Она позволяет оценить состояние периферических сосудов на наличие отеков. Эта методика дает возможность прослушивания легких и сердца, проводится перкуссия сосудистого пучка и определяется конфигурация сердца.
В каждом конкретном случае врач может назначить исследования сердца и почек, потому что их патологии имеют тесную связь с повышением артериального давления 3-й степени. Чаще всего прибегают к ультразвуковой диагностике, которая показывает состояние почек, печени, поджелудочной железы и эндокринных желез.
Выводы
Риск развития серьезных сердечно–сосудистых осложнений и преждевременной летальности значительно повышает высокое артериальное давление. Основной причиной этого является эссенциальная гипертензия, реже вторичная, связанная с поражением органов, регулирующих АД. При проведении обследования и постановки диагноза обязательно учитывается стадия. Классификация дает возможность установить характер поражения органов – мишеней, сформировать тактику терапии и оценить прогноз. Своевременное лечение позволяет снизить риск инвалидности и улучшить качество жизни каждого пациента.
Лечение гипертонии 3 степени
Терапия включает нескольких этапов. Больной должен вести активный образ жизни. Врач назначает дозированные физические нагрузки, которые нормально будут перенесены конкретным больным. Человек должен придерживаться определенного режима отдыха и труда. Результаты видны только через продолжительное время, не сразу. Питание также является частью терапии. Предполагается специальная диета. Уделяйте внимание количеству питья для нормального состояния водно-электролитного баланса.
Самолечение медицинскими препаратами недопустимо, потому что это серьезная болезнь. Медикаментозное лечение сугубо индивидуально. Эффективны Кардосал и Расилез. Они действенны при эссенциальной гипертонии. Кардосал дают больному 1 раз за 24 часа, до, во время или после приема пищи. Дозировка, прописанная в инструкции, может быть увеличена в несколько раз в индивидуальном порядке. Это решается только вашим лечащим врачом.
Расилез применяется для лечения гипертонии 3 степени как монотерапия или в комбинации с другими препаратами, которые причисляют к антигипертензивным. Суточная доза составляет 150 мг, от приема пищи прием лекарства не зависит. Результаты такого лечения будут видны через 14 дней (в среднем).
Какой врач лечит гипертонию
Лечением гипертонии занимается врач-кардиолог. Также лечение гипертонии может осуществлять врач общей практики (терапевт или семейный врач), который часто обнаруживает повышенное давление при обращении к нему с жалобами на плохое самочувствие.
Медикаментозная терапия
Лекарственные препараты должны подбираться врачом, который делает это с учетом индивидуальных особенностей каждого пациента.
Изменение образа жизни
Прежде всего, необходимо:
- отказаться от курения;
- исключить или снизить употребление алкоголя;
- постараться снизить вес до нормы;
- снизить потребление соли до 5 г/сутки;
- обеспечить регулярные физические нагрузки. Наиболее полезны ходьба, плавание и лечебная гимнастика;
- повысить свою стрессоустойчивость;
- оптимизировать питание (есть больше зелени, фруктов, продуктов, имеющих значительное содержание калия, кальция и магния, и, наоборот, уменьшить употребление растительных жиров и белковой пищи). Питаться следует регулярно.
Записаться на прием Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Питание при гипертонии 3 степени
К полезным при гипертонии продуктам причисляют:
- простоквашу
- творог (не сильно жирный)
- сваренную говядину
- сыворотку
- яичный белок
- горох
- зеленый лук
- черную смородину
- лимоны
- редис
Некоторые из выше названных продуктов помогают выводить токсины из организма. Соль нужно употреблять минимально, желательно отказаться от подсаливания блюд. В сутки в организм должна поступать соль в количестве до ½ ч.л.
Запрещенные при гипертонии 3 степени продукты:
- соленья
- пряности
- острые блюда
- копчености
Выше перечисленные продукты повышают АД. Также лучше исключить из рациона кофеин (и напитки с его содержанием), масляные кондитерские изделия. Алкоголь при гипертонии нужно исключать.
Рекомендуется употребления имбиря, который обладает лечебными свойствами. Его употребляют также для профилактики гипертонии. Имбирь можно добавлять в чай (или делать полностью имбирный чай), в основные блюда, выпечку и десерты. Имбирь расслабляет мускулатуру (вокруг сосудов) и разжижает кровь.
Стоит отказаться от полуфабрикатов, продуктов непонятного происхождения, жирных блюд. Переедание для гипертоников запрещено.
Примерное меню при гипертонии 3 степени
День 1. Утром завтракаем мясным суфле и кашей, сваренной на молоке. Пить можно чай. Ощущения тяжести в ЖКТ после такого завтрака нет, но сытость присутствует. Через несколько часов кушают 1-2 яблока. Обед: суп на курином бульоне и рис с курицей. На десерт можно компот. Следующий прием пищи: сухарики с сахаром и отваром шиповника. Сухарики можно сделать самостоятельно. Для ужина подойдет рыба с морковным гарниром. Перед сном пьют кефир или простоквашу.
День 2. Завтракают гречкой, пьют чай с добавлением молока. Второй завтрак: морковный сок (свежевыжатый) или отвар сушеной черной смородины. Обед: борщ на отваре из пшеничных отрубей и плов с курагой. На обед в качестве питья можно дать больному отвар шиповника. Полудничать можно фруктовым соком. Ужина нет (или какой-либо кисломолочный продукт). Перед сном не лишним будет выпить отвар шиповника.
День 3. В качестве завтрака хорошим вариантом будет гречка или овсянка, смешанная с измельченным яблоком или морковкой. В качестве питья подойдет ваш любимый чай. Второй завтрак: размоченная курага или финики. На обед можно подать борщ, жареное мясо, салат из капусты, кисель из черной смородины (можно с добавлением других ягод и фруктов). Полдник: свежие яблоки. На ужин делают котлетки из моркови, творожное суфле; питье: чай с лимоном (или вареньем). Перед сном можно выпить ½ стакана отвара шиповника.
День 4. На завтра подают творог с черствым хлебом или сухариками, сливочное масло, джем/варенье и череный/зеленый чай. Лучше избегать крепкозаваренного чая, который оказывает прямое влияние на артериальное давление. На четвертый день на обед можно подать отварную рыбу, овощное пюре или рагу. В качестве питья подойдет морковый фреш (можно морковно-яблочный или морковно-сельдереевый). На полдник дают яблоки. В качестве ужина подойдет гречка и простокваша. За полчаса до сна можно выпить 200-250 мл кефира.
День 5. В качестве завтрака подойдет любая каша на молоке, булочка (желательно, цельнозерновая или из темной муки). В качестве второго завтрака подойдут фрукты. На обед на 5-й день можно предложить суп с вермишелью и тефтели из индюшатины. В качестве перекуса через 1,5-2,5 ч можно съесть запеченное яблоко с добавлением небольшого количества сахара или меда. На 5-й день в качестве полдника дают кефир или йогурт без добавок. На ужин готовят ленивые вареники и чай с молоком. Вечером можно употребить отвар шиповника.
День 6. На завтрак отваривают 1-3 куриных яйца. Едят его месте с черствым хлебом (лучше — темным) и молоком с медом. В качестве второго завтрака подойдет сок из фруктов и/или ягод. На обед подают овощной суп и творожное суфле. Также готовят винегрет или другой салат из овощей, заправленный растительным маслом. В качестве питья подойдет компот из слив. В качестве полдника отличным вариантом будет подать фруктовое желе или фруктово-ягодный мусс. На ужин дают сваренную картошку и нежирную ветчину в количестве 50-70 грамм.
День 7. На первый завтрак можно подать гречку с салатом на основе листьев салата или капусты. Питье на завтрак: кофе/чай с молоком. Второй завтрак: запаренный изюм и овощной фреш. Обед: картофельный суп без мяса и рисовый плов. На полдник дают размоченную курагу или финики. В качестве ужина подойдет заливная рыба с картофельными котлетами; питье: чай с молоком. За 30-40 минут до сна пьют стакан кефира или закваски.
Симптоматика
Симптомы при злокачественной гипертонии бывают молниеносными и внезапными. При показателях 300-150/160-130 мм рт. ст. поражается область сердца, мозга, почек и глазного дна. Иногда развивается острый панкреатит. На фоне острых болей под брюшиной проявляются симптомы прогрессирующего некротизирующего васкулита, возможен фибриноидный некроз кишечника и сосудов поджелудочной железы.
Отмечают раннее и частое проявление ретинопатии за счет патологии сосудов: отекает диск зрительного нерва с двух сторон, появляются кровоизлияния и экссудаты в сетчатке. Они и относятся к своеобразным маркерам злокачественности патологии. Отечный диск может быть признаком иных нарушений, например, внутричерепного давления, нарушающего венозный отток.
К ведущему симптому злокачественности, что проявляется рано, относится гипертензивная энцефалопатия при отечном мозге. Она подтверждается при:
- интенсивных и упорных головных болях;
- головокружении, тошноте и рвоте;
- затемнении сознания, ступоре и коме.
Энцефалопатия нарушает ауторегуляцию церебрального тока крови. Нет стабильности кровотока, как при показателях 110-180 мм. рт. ст. Давление повышается, непроизвольно расширяется верхняя граница артериолы. За счет этого возникает гиперперфузия, отек мозга и энцефалопатия гипертензивная. А ее могут осложнить инсульты: геморрагические или ишемические.
Кожа у больных иссушивается, становится бледной с землистым оттенком. Быстро теряется масса тела, идет развитие почечной недостаточности и анемии. Симптомы ее проявляются, поскольку повреждаются эритроциты при фибриноидном некрозе артериол и продуктивном эндартериите. Нарушают их целостность и развивают микроангиопатичепскую гемолитическую анемию отложения фибриноида на капиллярных стенках.
Злокачественная патология развивается параллельно с прогрессирующим поражением почек. Причины такого союза:
- нефроангиосклероз;
- повышенный уровень креатинина;
- мочевина в крови;
- нарастающая уремия;
- снижение скорости фильтрации клубочков;
- ухудшение канальцевой секреции (реабсорбции).
При исследовании мочи отмечают:
- Снижение способности почки концентрировать в моче плотные частицы.
- Наличие микрогематурии и протеинурии.
Почки могут быть нормальных размеров при наличии эклампсии и стремительном развитии болезни или уменьшенных размеров в период перехода хронической в злокачественную гипертонию. При этом сердечнососудистая система быстро изменяется:
- прогрессирует ее недостаточность, вплоть до отека легких;
- дестабилизируется ишемическая болезнь сердца;
- возникают аритмии.
Активное лечение позволяет выживать 70% больным со злокачественной гипертонией в течение 5 лет. Если нет нарушения функций почек, тогда выживают 96% больных, при недостаточности почек – 65%.
Частая причина смерти – инфаркт миокарда, почечная недостаточность. Проявление злокачественности отмечают на фоне гипертонии в 1-3% случаев. При стенозе почечной артерии – в 20-25% случаев. Она также проявляется при наличии первичного альдостеронизма, феохромоцитомы, паренхиматозного заболевания почек. На вторичную гипертонию приходится менее 10%.
Особо тяжелым течением характерна злокачественная гипертензия на фоне коллагенозов, как склеродермия, системная красная волчанка, узелковый периартериит.
Эти болезни быстро и значительно повышают активность ренина в плазме крови. Заболевают молодые люди 40 и более лет, пожилые. Поэтому изолированная систолическая гипертензия также становится злокачественной, особенно при наличии стеноза артерии почек при ранее имеющейся гипертонии.
Профилактика
В качестве профилактики повышения давления важны такие меры:
- дозированные физические нагрузки (приводят в тонус сердечно-сосудистую систему)
- поддержание веса в пределах нормы (при ожирении растет риск сахарного диабета и гипертонии, среди самых серьезных осложнений — ИБС)
- избавление от вредных привычек, включая курение и употреблением алкоголя (никотин сужает сосуды)
- полноценный отдых после рабочего дня и/или физических нагрузок
- активный отдых для работников умственного труда
- периодическая сдача анализов крови на уровень сахара
- периодическое измерение артериального давления
- ЭКГ сердца 1-3 раза в год
Гродненская университетская клиника
Гипертоническая болезнь, гипертония — хроническое заболевание, характеризующееся в начальных стадиях периодическим, а в дальнейшем — постоянным повышением артериального давления.
Нормальные цифры артериального давления:
- 16-20 лет — 100-120/70-80 мм рт. ст.;
- 20-40 лет — 120-130/70-80 мм рт. ст.;
- 40-60 лет — до 140/90 мм рт. ст.;
- старше 60 лет — до 140-150/90 мм рт. ст.
Причины развития гипертонической болезни
- Наследственность;
- Пол. Мужчины в большей степени предрасположены к развитию артериальной гипертонии, особенно в возрасте 35-50 лет. Однако после наступления менопаузы риск значительно увеличивается и у женщин;
- Возраст. Повышенное артериальное давление наиболее часто развивается у лиц старше 35 лет, причем чем старше человек, тем, как правило, выше цифры его артериального давления.
- Стресс и психическое перенапряжение;
- Употребление алкоголя;
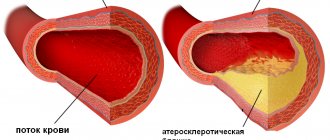
- Атеросклероз. Избыток холестерина ведет к потере артериями эластичности, а атеросклеротические бляшки сужают просвет сосудов, что затрудняет работу сердца. Все это ведет к повышению артериального давления. Однако и гипертония, в свою очередь, подстегивает развитие атеросклероза, так что эти заболевания являются факторами риска друг для друга;
- Курение;
- Избыток пищевого натрия. Избыток соли в организме часто ведет к спазму артерий, задержке жидкости в организме и, как следствие, к развитию артериальной гипертонии.
- Гиподинамия; Люди, ведущие малоподвижный образ жизни, на 20-50% больше рискуют заболеть гипертонией, чем те, кто активно занимается спортом или физическим трудом.
- Ожирение; Люди с избыточной массой тела имеют более высокое, чем худые, артериальное давление. Это неудивительно, поскольку ожирение часто связано с другими перечисленными факторами — обилием животных жиров в рационе (что вызывает атеросклероз), употреблением соленой пищи, а также малой физической активностью.
Симптомы гипертонической болезни.
Заболевание редко начинается у лиц моложе 30 лет и старше 60 лет. Повышение артериального давления выше нормального уровня сопровождается головной болью, шумом в голове, нарушением сна, снижением умственной работоспособности.
Возможны головокружения, носовые кровотечения.
Гипертоническая болезнь протекает хронически с периодами ухудшения и улучшения.
Если Вы насчитали у себя хотя бы два фактора риска — опасность заболеть гипертонией уже достаточно велика! Советуем уделить внимание профиактике!
Профилактика артериальной гипертонии:
Физические упражнения. Любые физические упражнения у лиц с мягкой и умеренной АГ способствуют повышению физической работоспособности. Упражнения, направленные на тренировку выносливости (общеразвивающие, дыхательные упражнения, занятия на тренажерах, плавание, ходьба, бег), приводят к заметному антигипертензивному эффекту. Лучше всего заниматься понемногу (30 минут) каждый день, постепенно увеличивая нагрузку от слабой до умеренной.
Низкосолевая диета. Количество поваренной соли следует ограничить до 5 грамм (1 чайная ложка) в день. Следует учесть, что многие продукты (сыры, копчености и соления, колбасные изделия, консервы, майонез, чипсы) сами по себе содержат много соли. Заменяйте соль пряными травами, чесноком.
Ограничение животных жиров. Постепенно вытесните из своей диеты сливочное масло, сыры, колбасы, сметану, сало и жареные котлеты дополнительным количеством овощей и фруктов, растительного масла и нежирной рыбы. Предпочитайте обезжиренные молочные продукты. Таким образом вы сможете контролировать содержание холестерина в крови (профилактика атеросклероза), нормализовать вес и одновременно обогатить свой рацион калием, который очень полезен при гипертонии.
Психологическая разгрузка. Стресс — одна из основных причин повышения давления. Поэтому так важно освоить методы психологической разгрузки — аутотренинг, самовнушение, медитацию. Пешие прогулки, спорт, хобби и общение с домашними животными также помогают поддерживать душевное равновесие.
Отказ от вредных привычек. Вредные привычки и артериальная гипертония — страшное сочетание, которое в большинстве случаев ведет к трагическим последствиям.
Лечение гипертонической болезни. Медикаментозное лечение гипертонической болезни должно быть постоянным на протяжении ряда лет. Оно проводится под контролем врача.
Немедикаментозная терапия. Помимо уже неоднократно упоминавшейся гипертонической диеты, терапия может включать лечебную физкультуру, легкий массаж воротниковой зоны, акупунктуру, иглоукалывание, рефлексотерапию, воздействие физическими факторами (общая магнитотерапия, электрофорез магния по Вермелю, дарсонвализация волосистой части головы и воротниковой зоны, электросон, лазеротерапия на область проекции магистральных артерий головы, ультразвуковая терапия шейно- воротниковой зоны, сухая углекислая ванна). Также необходимо нормализовать сон, соблюдать режим дня, прием натуральных и синтетических витаминов, антиоксидантов и общеукрепляющих сборов трав. Словом, стоит максимально “оздоровить” свой образ жизни.
Врач-физиотерапевт Физиотерапевтического отделения Лелеш Л.А.
Прогноз
Прогноз зависит от стадии формы заболевания. В начале гипертонии ничего серьезного пациенту не угрожает, прогноз можно считать благоприятным. Ухудшается состояние при тяжелом течении или быстром прогрессировании заболевания. Если есть склеротические изменения в сосудах, прогноз хуже. На 3 стадии прогноз зачастую плохой. Происходит тяжелое поражение сосудов и органов. Улучшается прогноз при неукоснительном соблюдении рекомендаций врача и реализации схемы лечения. Важно помнить, что имеет значение именно комплексное лечение.
Механизмы развития
Патологию сопровождает повышенное давление от 160-100 до 180-120 мм. рт. столба. Злокачественной считается артериальная гипертония при показателях — 220-125 мм. рт. столба. При этом уже видны изменения глазного дна в виде отека диска зрительного нерва, ретинопатии сетчатки третьей стадии – расстройства из-за сосудистых нарушений. Появляются в сетчатке гемораггии (кровопотеря сосудов) и экссудаты (серозная жидкость).
У людей с нормальным или пониженным давлением может начаться злокачественная гипертония, если показатели начинают быстро повышаться до 150/100, 160/110 или 180/120 мм. рт. столба. Если в анамнезе длительно существует гипертония, а давление артерий повышалось постепенно, тогда его высокий уровень не причиняет такие изменения больному, как резкая злокачественная гипертензия.
Почему развивается болезнь и происходят кризы – точно неизвестно. Почему гипертония в одних случаях не является злокачественной, а в других – становится причиной опасных болезней и летального исхода, наука также еще не доказала. Предполагают, что при быстром и значительном росте давления возникают процессы, патоморфологически изменяющие сосуды. Это приводит к развитию ишемии тканей. При проявлении злокачественности:
- Активизируются системы: тканевые и гуморальные прессорные.
- Происходит массивный выброс вазоконстрикторных агентов: ангиотензина — II, эндотелина-1, вазопрессина, катехоламинов.
- Повреждается эндотелий, активизируются митогенные факторы, тромбоцитоагрегация.
- Откладывается фибрин в сосудах, что развивает продуктивный эндартериит и далее некроз фибриноидный.
Если развивается злокачественная артериальная гипертензия, вазоконстрикция и фибриноидный некроз артериол, то под воздействием гуморальных вазопрессорных факторов происходит еще большее усугубление ишемии тканей. В связи с этим повышается давление системное и почечное.
Если повышается внутригломерулярное давление , тогда из почек выводятся ионы натрия, развивается гиповолемия. А она высвобождает вазоконстрикторные факторы. Создается порочный круг, поскольку при всех данных изменениях давление продолжает расти, ишемически поражаются внутренние органы. Запасы натрия истощаются, развивается гиповолемия, проявляются признаки злокачественности гипертонии, что влияет на тактику лечения:
- не хватает воды и натрия;
- появляется гипокалиемия при высоком альдостероне;
- активизируется ренин плазмы;
- повышается уровень альдостерона.
Эти симптомы нарушают почечную гемодинамику, провоцируют «натрийурез давления» и гиповолемию, а она стимулирует ренинальдостероновую систему.
Инвалидность при гипертонии 3 степени
Присвоение инвалидности при гипертонии 3 степени вероятно. Если происходит тяжелое поражение сердца, почек, мозга и глаз, человека признают нетрудоспособным. Некоторые из больных признаются частично трудоспособными (могут выполнять свои обязанности на дому).
Могут быть, как мы уже отмечали, тяжелые осложнения со стороны почек, сердца и головного мозга, тогда присваивают вторую группу инвалидности, редко — первую. Пациенты с гипертонией постоянно должны находиться на диспансерном учете. Периодическое обследование, специальные реабилитационные курсы и оздоровления в санаториях способны помочь человеку чувствовать себя намного лучше. Но курорты должны выбираться индивидуально. Если состояние человека то легкое, то тяжелое, лучше отказаться от лечения на курортах.
Прогноз пациента с определенной стадией гипертонии
Помимо оценки эффекта от назначаемого лечения, отдельное внимание уделяется расчету дальнейшего прогноза. Полное выздоровление при гипертонии невозможно, однако начало своевременной терапии позволяет улучшить качество жизни больного.
Согласно последним медицинским данным:
- Пациенты с первой стадией АГ находятся в группе наименьшего риска, целевой критерий — давление не более 140/90 мм.рт.ст.
При второй стадии повышается риск развития осложнений. На фоне стойкого высокого АД изменение артерий сетчатки, гипертрофия левого желудочка. Усугубляет ситуация прогрессирующий атеросклероз, нарушение почечной фильтрации, частые приступы загрудинной боли.- При третьей стадии высок риск летального исхода на фоне гипертензивного криза, инвалидизации и стойкой потери работоспособности. Резкое повышение давления более 180/90 мм.рт.ст. может спровоцировать инсульт или инфаркт мозга, сосудистую деменцию.
- Длительно прогрессирующая хроническая гипертензия приводит к таким осложнениям: нефросклерозу и почечной недостаточности, тромбозу (закупорке) периферических сосудов и развитии гангрены нижних конечностей, потери зрения в результате кровоизлияния в сетчатку.
- Летальный исход при артериальной гипертензии часто связан с острым коронарным синдромом, инфарктом сердца, мозговым инсультом, расслоением аорты.