Об особенностях и страшных последствиях инфаркта миокарда, вплоть до летального исхода, слышали многие, и у большинства из нас данное заболевание перенесли родственники или знакомые. Говоря о самом приступе, в сознании сразу происходит ассоциация с основными его признаками: болью в груди (колющего, пекущего, ноющего, режущего характера), которая отдается в плечо или под лопатку, отдышкой, учащенным сердцебиением, головокружением, обильным потоотделением, потерей сознания.
Но как оказалось, медики неоднократно фиксируют случаи, когда эти характерные симптомы не проявляются и человек сам того не осознавая, переносит инфаркт на ногах.
Это явление также называют атипичной формой заболевания. Как правило, выявляют то, что пациент перенес на ногах инфаркт – случайным образом, например, в кардиограмме на ежегодном медосмотре.
Записаться на консультацию
Механизм развития острого коронарного синдрома
Инфаркт миокарда, который наряду с эпизодом нестабильной стенокардии входит в понятие острый коронарный синдром, представляет собой обострение ишемической болезни сердца. При инфаркте миокарда развивается некроз сердечной мышцы, обусловленный острым нарушением кровоснабжения. В большинстве случаев это происходит в результате атеротромбоза, при котором коронарные сосуды частично или полностью блокируются тромбом. Заболевание проявляется внезапно возникающими интенсивными болями за грудиной, тахикардией, «холодным потом», бледностью кожных покровов и рядом других симптомов.
Цель лечения острого инфаркта — быстрое восстановление кровоснабжения. Однако даже после того, как кровоток налажен, терапию нельзя прекращать, поскольку коронарный атеросклероз, который стал фундаментом для развития острого коронарного синдрома, протекает хронически.
Как выявить?
Достоверное выявление перенесенного инфаркта с минимальными клиническими проявлениями возможно при помощи методик объективной диагностики, к которым относятся:
- ЭКГ – кардиограмма является функциональным методом исследования, который дает возможность определить характер и локализацию ишемии (недостаточное питание тканей) или инфаркта миокарда.
- «Холтеровское» мониторирование – регистрация кардиограммы при помощи портативного прибора в течение длительного периода времени (обычно около суток), при котором пациент ведет обычный образ жизни.
- Эхокардиоскопия – ультразвуковое исследование сердца, дающее возможность визуализировать пораженные ткани. Оно покажет выраженность патологического процесса, а также его локализацию.
- Биохимический анализ крови – определение активности определенных ферментов в плазме, которая повышается при гибели большого количества клеток миокарда (миокардиоциты).
- Клинический анализ крови – определение ряда показателей, которые дают возможность оценить функциональное состояние многих органов и систем, а также выявить воспалительный процесс, который часто развивается на фоне инфаркта.
При необходимости врач назначает другие методики исследования, которые помогают установить или исключить наличие осложнений, а также другой сопутствующей патологии.
Своевременная диагностика инфаркта, перенесенного «на ногах», является важным мероприятием, которое позволяет предотвратить развитие осложнений и негативных последствий для здоровья.
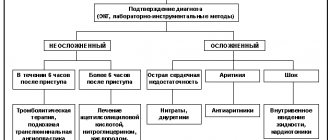
Ранние последствия инфаркта миокарда1
Начиная с первых часов после инфаркта и вплоть до 3-4 дня могут развиваться ранние последствия инфаркта, среди которых:
- острая левожелудочковая недостаточность, которая возникает при снижении сократительной способности сердца. При ее возникновении появляется одышка, тахикардия, кашель;
- кардиогенный шок. Это тяжелое осложнение острого коронарного синдрома, развивающееся в результате значительного ухудшения сократительной способности сердечной мышцы вследствие обширного некроза;
- нарушения ритма и проводимости сердца, отмечаются у 90% больных с острым ИМ.
- Приступы ранней постинфарктной стенокардии (ПСК). ПСК – возникновение или учащение приступов стенокардии через 24 часа и до 8 недель после развития ИМ.
- перикардит – воспалительный процесс, развивающийся в наружной оболочке сердца-перикарде. Он возникает в первые-третьи сутки заболевания и может проявляться болью в области сердца, которая изменяется при смене положения тела, повышением температуры тела.
В 15-20% случаев инфаркта происходит истончение и выбухание стенки сердца, чаще всего — левого желудочка. Это состояние называется аневризма сердца. Как правило, она развивается при обширном поражении сердечной мышцы. К факторам, предрасполагающим к развитию аневризмы сердца, также относят нарушение режима с первых дней заболевания, сопутствующую артериальную гипертензию и некоторые другие.
Особую группу составляют тромбоэмболические последствия, при которых просвет сосудов полностью или частично перекрывается сгустками крови. Это часто происходит на фоне сопутствующей варикозной болезни, нарушения свертывающей системы крови и длительного постельного режима.
Из-за нарушения кровоснабжения острый коронарный синдром может осложняться и желудочно-кишечными проблемами, такими как эрозии, острые язвы желудочно-кишечного тракта. Могут возникать и нарушения в психическом состоянии — депрессия, психозы. Им способствуют пожилой возраст, сопутствующие заболевания нервной системы.
Разновидности и симптомы их проявления
Существует шесть разновидностей атипичной формы заболевания:
- аритмическая;
- астматическая;
- абдоминальная;
- коллаптоидная;
- стертая;
- церебральная.
Каждая из этих разновидностей проявляется по-разному, и симптомы приступа часто даже не напоминают столь серьезное заболевание, в результате чего и случается перенесенный инфаркт на ногах.
В случае аритмического приступа происходит нарушение ритма сердцебиения, нередки случаи замирания сердца.
Астматическая форма проявляется сильным приступом кашля, доходящего до удушья, и при этом никаких болей в сердечной области (или отдающихся под лопатку) не наблюдается.
При абдоминальном приступе характерными являются резкие боли в животе, усиливающиеся при небольшом надавливании в поджелудочную область. Очень часто приступ сопровождается вздутием живота, а также тошнотой и рвотой.
Для коллаптоидного приступа характерно резкое снижение артериального давления, сопровождающееся головокружением и часто – обмороком.
Наиболее бессимптомно протекает стертая разновидность (самый частый случай переноса инфаркта на ногах). При этом бывает только легкая слабость или потливость, реже – дискомфорт в груди (в виде несильных болей неопределенного характера).
Перезвоните мне
Церебральная разновидность отличается симптомами, свойственными нарушению мозгового кровообращения: становится невнятной речь, появляется тошнота и рвота, появляются некоторые помутнения в сознании, слабость в конечностях.
Учитывая явную коварность заболевания, к нему следует относиться с большой осторожностью, не допуская последствий, которые может принести за собой инфаркт на ногах, симптомы любые – характерные или нехарактерные (свойственные атипичной форме) — должны стать сигналом обращения к врачу.
Важно! Каждый 5-й из тех, кто перенес приступ инфаркта, о нем не знает, а у каждого 4-го больного – это заболевание не распознается.
Поздние последствия инфаркта
По окончании острого периода заболевания могут развиваться так называемые поздние последствия. К ним относятся осложнения, которые появляются через 10 дней после манифестации ИМ и позже :
- постинфарктный синдром Дресслера, возникает через 2-6 недель после манифестации инфаркта миокарда и проявляется воспалением перикарда, плевры, альвеол, суставов и другими патологическими изменениями;
- тромбоэндокардит с тромбоэмболическим синдромом (возникновение пристеночного тромба в полости сердца, на клапанах сердца);
- поздняя постинфарктная стенокардия, которая характеризуется возникновением или учащением приступов стенокардии. Ее частота колеблется от 20 до 60%.
Некоторые больные, перенесшие острый инфаркт миокарда, находятся в группе высокого риска по развитию повторных осложнений ишемической болезни сердца и прежде всего — рецидива инфаркта миокарда, нестабильной стенокардии. Это связано с тем, что у больных с острым коронарным синдромом наряду с наличием атеросклеротической бляшки, которая осложнилась разрывом и перекрыла просвет коронарной артерии, существуют бляшки и в других артериях. Именно они могут служить причиной повторных эпизодов сердечно-сосудистых событий, вероятность которых очень высока .
Куда обратиться и что делать при появлении симптомов
Если появились вышеперечисленные симптомы, стоит незамедлительно вызвать скорую, которая окажет необходимую помощь и доставит пациента в специализированную клинику для дальнейшей диагностики и лечения. До приезда медиков больному лучше прилечь и обеспечить доступ кислорода – расстегнуть воротник, открыть окно. Из лекарств нужно принять таблетку ацетилсалициловой кислоты. Нитроглицерин рекомендован в том случае, если человек принимал его ранее, так как препарат может резко снизить артериальное давление.
В любом случае, при появлении жалоб со стороны работы сердечно-сосудистой системы необходимо обратиться к терапевту или кардиологу. В клинике будут проведены инструментальные и лабораторные исследования: ЭКГ, общеклинические и биохимические анализы крови, при надобности тропониновые тесты, ангиография. Доктор сможет оценить работу сердца, наличие его патологий, а также выявить сопутствующие заболевания и факторы риска.
Микроинфаркт легче предупредить, чем вылечить. Для этого желательно регулярно посещать своего терапевта и следовать его назначениям. Доктор может дать рекомендации по здоровому образу жизни, особенностям диеты и физических нагрузок, выписать необходимые лекарства. Для профилактики тромбообразования часто назначаются препараты ацетилсалициловой кислоты (Кардиомагнил), которые разжижают кровь и уменьшают риск возникновения инфаркта миокарда.
Профилактика
- Проверьте свое кровяное давление дома. Высокое давление может привести к инфаркту. Сядьте и отдохните 5 минут, прежде чем измерить показания. Измеряйте артериальное давление не реже 2 раз в день в одно и то же время, например, утром и вечером.
- Бросьте курить. Никотин и другие химические вещества в сигаретах и сигарах могут вызвать повреждение легких и сердца. Электронные сигареты или бездымный табак тоже содержат никотин и не менее опасны.
- Соблюдайте диету, полезную для сердца. Здоровая для сердца диета – это пища с низким содержанием насыщенных, нездоровых жиров и натрия (соли). Она помогает снизить риск сердечных заболеваний и инсульта. Ограничьте количество потребляемых жиров до 25-35% от общей суточной калорийности. Ваш лечащий врач может порекомендовать план питания, снижающий показатели холестерина и давление.
- Ограничьте потребление натрия (соли). Слишком много натрия может повлиять на баланс жидкости. Выполняйте упражнения. Спросите своего врача о наиболее подходящем для вас плане упражнений. Упражнения укрепляют сердце, снижают АД и помогают в предотвращении инфарктов. Цель – от 30 до 60 минут активности почти каждый день.
- Поддерживайте здоровый вес. Спросите своего врача, сколько вам следует весить. Он может помочь составить безопасный план похудания, если у вас избыточный вес.
- Справляйтесь со стрессом. Стресс может увеличить риск сердечного приступа. Изучите способы контролировать стресс, например расслабление, глубокое дыхание и музыку. Поговорите с кем-нибудь о том, что вас расстраиваетИсточник: Инновационные методы профилактики инфаркта миокарда. Володькин А.А. , Заиков Г.Е. NBI-technologies, 2013. с. 103-106.
Источники:
- Инфаркт миокарда. Жмуров Д.В., Парфентева М.А., Семенова Ю.В. Colloquium-journal, 2021. с. 56-61
- Исходы повторного инфаркта миокарда. Шулаев А.В., Мурадимова З.Р., Марапов Д.И., Закиров И.К., Мазитов М.Р. Практическая медицина, 2021. с. 142-144
- Осложнения инфаркта миокарда у пожилых. Халмухамедов Б.Т. Евразийский кардиологический журнал, 2021. с. 29-30
- К вопросу гипердиагностики инфаркта миокарда. Ким А.О., Каусова Г.К. Вестник Казахского Национального медицинского университета, 2018. с. 28-29
- Инновационные методы профилактики инфаркта миокарда. Володькин А.А. , Заиков Г.Е. NBI-technologies, 2013. с. 103-106
«Вылечили — можно жить, как раньше»
Это очень распространенное заблуждение среди пациентов, которых врачи быстро поставили на ноги, они не осознали, насколько серьезно их заболевание. «Сейчас мы можем вылечить человека, перенесшего такое смертельно опасное заболевание, так, что он возвращается в строй, живет активной жизнью и не чувствует себя больным, — поясняет профессор, член-корреспондент РАН Симон Мацкеплишвили. — И тут кроется большая опасность. Потому что, однажды перенеся инфаркт, пациент нередко рискует заполучить еще один, если ведет себя неправильно». Риск повторной катастрофы — от 10 до 20% в первый же год.
Как снизить этот риск? Крайне важна преемственность лечения. «Пациент с инфарктом уже не проводит месяц в больнице, как раньше. Он выписывается через несколько дней, чувствует себя нормально и не считает нужным соблюдать наши рекомендации по продолжению терапии, — говорит профессор Мацкеплишвили. — Особенно сложно убедить, что лекарства нужно принимать длительно, часто, пожизненно».
Лечение и реабилитация после инфаркта миокарда с помощью усиленной наружной контрпульсации
УНК – эффективная альтернатива аортокоронарному шунтированию, современная и безопасная процедура. Этот безоперационный метод лечения широко применяется в современной медицине, профессиональном спорте. Его цель – улучшить кровоснабжение сердца без нанесения пациенту какой-либо хирургической травмы. Для этого применяются специальные манжеты, которые надеваются на конечности пациента. В манжеты в определенном ритме (согласованном с сокращениями сердечной мышцы) нагнетается воздух, а затем удаляется.
Эффект заключается в 4-кратном увеличении кровоснабжения пораженных участков сердца и образовании в нем новых сосудов. Высоких показателей удается добиться у 90% пациентов, у которых снижается риск инфаркта или уменьшаются его последствия. В вашем организме нормализуется обмен веществ, уровень холестерина и артериальное давление, вы сможете повысить объем физических нагрузок.
На тему «Усиленная наружная контрпульсация» смотрите запись программы «О самом главном» на телеканале Россия 1, съёмки которой прошли с участием нашего врача-кардиолога, сердечно-сосудистого хирурга Алексея Утина. Также, в съемке есть наглядный пример самой процедуры, которая проходила в нашей клинике.
Диагностика
После развития инфаркта пациенту нужно быстрое оказание медицинской помощи, чтобы открыть заблокированную артерию и уменьшить повреждение. При первых признаках сердечного приступа нужно звонить в скорую. Лучшее время для лечения инфаркта – в течение 1-2 часов после появления симптомов. Более длительное ожидание означает больший вред сердцу и меньшие шансы на максимально полное восстановление, реабилитацию после перенесенного инфаркта миокардаИсточник: К вопросу гипердиагностики инфаркта миокарда. Ким А.О., Каусова Г.К. Вестник Казахского Национального медицинского университета, 2021. с. 28-29.
Врачи скорой помощи спросят человека обо всех симптомах и проведут несколько анализов:
- ЭКГ (электрокардиограмма) может определить, насколько сердечная мышца была повреждена и где точно (виды инфаркта). Она также может контролировать частоту сердечных сокращений и ритм. Если по данным ЭКГ есть признаки поражения, показана немедленная госпитализация. В клинике экстренно проводят дополнительные методы диагностики.
- Анализы крови. Различные уровни сердечных ферментов в крови могут указывать на повреждение сердечной мышцы. Эти ферменты обычно находятся в клетках сердца. Когда эти клетки повреждаются, их содержимое, включая ферменты, попадает в кровоток. Измеряя уровни этих ферментов, врач может узнать размер инфаркта и время его начала. Тесты также могут измерять уровень тропонина. Тропонины – это белки внутри сердечных клеток, которые высвобождаются, когда клетки повреждены из-за отсутствия кровоснабжения сердца.
- Эхокардиография. Этот визуализирующий тест можно использовать во время и после сердечного приступа, чтобы узнать, как работает сердце, а в каких областях оно сильнее всего повредилось. «ЭХО» также может определить, были ли повреждены какие-либо части сердца (клапаны, перегородка и т.д.) в результате ишемии.
- Катетеризация сердца. Пациенту может потребоваться катетеризация сердца в первые часы сердечного приступа, если лекарства не помогают при ишемии или симптомах. Катетер может дать изображение закупоренной артерии и помочь врачу выбрать лечение.
Этапы лечения инфаркта миокарда
- На догоспитальном этапе при симптомах заболевания пациенту оказывают первую помощь и транспортируют в клинику.
- Госпитальный этап подразумевает проведение медицинских мероприятий, направленных на поддержание функций организма и борьбу с негативными последствиями.
- Реабилитационный этап проводится в санаториях, где созданы специальные условия.
- На этапе диспансерного наблюдения и амбулаторного лечения пациент периодически посещает кардиологическую клинику и врача по месту жительства.
Крайне важен высокий профессионализм врачей и техническое оснащение клиники, где вы проходите лечение после инфаркта миокарда. При квалифицированных действиях специалистов и качественной реабилитации вы избежите осложнений и продолжите жить полноценной жизнью.
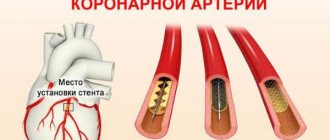
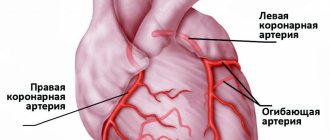
Аортокоронарное шунтирование
Также очень эффективный метод лечения инфаркта миокарда. Цель данной операции – создать для крови новый путь, в обход пораженного атеросклерозом сосуда. Для этого используется специальный шунт – часть собственного сосуда пациента, взятая из грудной артерии или лучевой артерии руки. Он вшивается в суженную или закупоренную артерию выше и ниже места поражения. Таким образом, нормализуется объем крови, необходимый для работы сердца. Врачам удается за короткий период времени восстановить кровообращение в пораженной области сердечной мышцы.
Операция устраняет саму причину инфаркта и зачастую проводится в плановом режиме, чтобы пациент смог избежать инфарктного состояния. Риск развития инфаркта после операции значительно уменьшается, а пациент восстанавливает трудоспособность с нормальным объемом физических нагрузок.
Аортокоронарное шунтирование – это один из видов открытого вмешательства при работающем сердце. То есть для его проведения необходимо вскрытие грудной клетки. Возможны варианты операции с искусственным кровообращением и без него.