- Какие симптомы микроинфаркта испытывают женщины
- Какие симптомы микроинфаркта испытывают мужчины
- Общие признаки микроинфаркта
- Причины
- К каким осложнениям приводит микроинфаркт
- Как действовать при подозрении на мелкоочаговый инфаркт
- Терапия
- Профилактика для людей с заболевания сердца
- Общие методы профилактики
«Микроинфаркт» — народное название заболевания — мелкоочагового инфаркта миокарда. Часто симптомы заболевания списывают на усталость или простуду, поэтому многие не придают значения недомоганиям, которые испытывают во время приступа.
Причина инфаркта миокарда – нарушение кровотока к сердечной мышце из-за тромба, который закупоривает коронарную артерию.
Распознать инфаркт можно по дискомфорту в груди, повышение температуры, слабости и ломоте в костях.
Какие симптомы микроинфаркта испытывают женщины
Заболевание очень “коварно”, так как далеко не всегда симптомы микроинфаркта у женщин бывают заметны. Из-за этого диагноз ставят постфактум при возникновении других заболеваний.
Один из первых симптомов – внезапная боль в груди. Болевые ощущения могут присутствовать в левой части плечевого пояса, лопатке и челюсти.
По статистике, женщины реже обращают внимание на симптомы инфаркта, так как менее чувствительны к боли. Также микроинфаркт зачастую остается незамеченным пациентами старше 55-60 лет и диабетиками.
Какие симптомы микроинфаркта испытывают мужчины
Мужчины сталкиваются с микроинфарктом реже и обычно не переносят его на ногах. Первый признак – боль в груди, однако, в отличие от женщин, мужчины чувствуют отдающую боль в животе. Может появиться ощущение инородного предмета в грудной клетке. У мужчин симптоматика выражена ярче. Во время приступа у пациента может наблюдаться выступание холодного пота, повышенная тревожность, синюшность губ и повышение температуры тела до 38 градусов.
Несмотря на то, что риск мелкоочагового инфаркта у мужчин ниже, вероятность столкнуться с настоящим инфарктом у представителей сильного пола выше, поскольку они тяжелее переносят стрессы.
Характеристика патологии
Мелкоочаговое поражение клеток миокарда с последующим некрозом возникает в результате:
- неполного перекрытия просвета сосуда;
- наличия коллатеральных путей кровотока;
- полного закупоривания мелких артерий.
Все эти факторы приводят к невыраженным изменениям, которые редко влекут за собой осложнения. Но при повторном приступе или нарушении проходимости сразу нескольких сосудов малого калибра патология может перейти в крупноочаговый процесс с выраженной симптоматикой и тяжелыми последствиями.
Существует два вида микроинфаркта: интрамуральный (располагается в толще миокарда и не задевает внутренний и наружный слой) и субэндокардиальный (на внутренней оболочке сердца). В первом случае на ЭКГ регистрируется отрицательный зубец T в области нарушения. Во втором происходит смещение сегмента ST ниже изолинии, как это видно на фото:
Общие признаки микроинфаркта
Поскольку симптомы микроинфаркта легко спутать с обычным недомоганием, важно обратить внимание на появление нескольких признаков одновременно.
Какие симптомы указывают на микроинфаркт:
- повышение температуры, которое вызывает некроз сердечных тканей;
- ощущение боли и ломоты в суставах;
- головокружение, слабость, возможна потеря сознания;
- отеки;
- внезапная боль в груди, отдающая в живот, плечо, лопатку;
- появление одышки, острой нехватки воздуха;
- болевые ощущения в районе солнечного сплетения;
- синюшность носогубного треугольника, губ.
Обычно приступ длится 40 минут, и, если не наступает серьезных последствий, симптомы проходят. Но это не значит, что их можно оставить без внимания. После появления признаков микроинфаркта необходимо незамедлительно обратиться к врачу.
Разрешенные продукты
Необходимо употреблять продукты с высоким содержанием липотропных веществ (растворяющих жиры), витаминов, калия (он улучшает работу сердца), кальция и магния.
Также необходимы те продукты, которые обладают мягким эффектом усиления перистальтики кишечника и препятствуют запорам.
Сахар частично необходимо заменить медом, являющимся растительным биостимулятором. Кроме того, в меде содержится большое количество витаминов и микроэлементов.
Животные жиры необходимо заменить растительными маслами, в них много витаминов и они благоприятно действуют на моторику кишечника.
Диета постепенно расширяется.
В список разрешенных продуктов входят (по рационам):
- хлеб и изделия из муки: рацион №1 – сухари или подсушенный хлеб, рацион №2 – хлеб вчерашней выпечки до 150гр., в рационе №3 увеличивается количество вчерашнего хлеба из муки высшего сорта или ржаной до 250гр.
- супы: рацион №1 — супы, приготовленные на овощном бульоне с протертыми овощами или разваренными крупами до 150 – 200гр., 2-3 рационы — супы на овощном бульоне с разваренными крупами и овощами (борщ, свекольник, морковный суп-пюре);
- мясо, птица и рыба: не жирные сорта (полезна телятина), все мясо освобождается от пленок и жировых отложений, сухожилий, кожи; в рационе №1 разрешаются котлеты на пару, фрикадельки, кнели, отварная рыба, во 2 – 3 рационах допускается мясо, рыба или птица отваренные цельным куском;
- молочные продукты: молоко только в чай или блюда, кефир пониженной жирности, протертый творог, суфле, нежирные и несоленые сорта сыров, сметана только для заправки супов;
- яйца: только белковые омлеты или яичные хлопья в супах;
- крупы: до 100-150гр. каши манной, протертой гречневой или разваренной овсяной в рационе №1, во 2 рационе разрешаются жидкие и вязкие, но не протертые каши, в рационе №3 допускается до 200гр. каш, небольшое количество отваренной вермишели с творогом, запеканки и пудинги из манки, гречки, творога;
- овощи: в 1-м рационе только протертые (пюре из отваренных картофеля, свеклы, моркови), рацион №2 допускает вареную цветную капусту, тертую сырую морковь, в рационе №3 — тушеные морковь и свекла; объем блюд не должен превышать 150гр.
- закуски: запрещены в 1 и 2 рационе, в 3 рационе можно вымоченную сельдь, нежирные сорта ветчины, заливные блюда из мяса и рыбы;
- сладости: в 1-м рационе — пюре, муссы и желе из ягод и фруктов, сухофрукты (курага, чернослив), небольшое количество меда, во 2 и 3 рационе меню расширяется мягкими и спелыми ягодами и фруктами, молочным киселем и желе, меренгами, количество сахара увеличивается до 50гр.;
- специи и соусы: лимонный и томатный соки в небольшом количестве в блюдах в 1 и 2 рационах, ванилин, 3% уксус, соусы на отваре из овощей и молока, лимонная кислота;
- слабый чай с лимоном или молоком, отвар из шиповника, чернослива, соки: морковный, свекольный, фруктовые.
Причины
В 95% случаев инфаркт миокарда связан с закупоркой артерии тромбом. Причиной недомоганий становится недостаток кислорода и питательных веществ в сердечной мышце.
Запаса кислорода в клетках сердца хватает на 10 секунд. В течение следующих 30 секунд мышца сохраняет жизнеспособность, после чего начинается патологический процесс. Спустя 3-6 часов с момента начала приступа сердечная мышца на поврежденном участке погибает. Если погиб небольшой участок, то инфаркт считается мелкоочаговым.
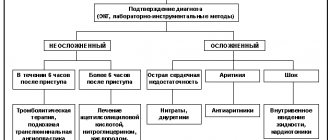
Клиническая картина заболевания многообразна, что затрудняет диагностику, и специалистам бывает сложно подтвердить заболевание в короткий срок.
В основе диагностики лежат 3 показателя:
- анамнез, жалобы на типичные для инфаркта боли;
- показатели ЭКГ;
- результаты биохимического анализа крови.
Если у врача возникают сомнения, он может назначить дополнительные исследования, например, выявление очага поражения радиоизотопным методом.
Случай из практики
В поликлинику обратилась женщина 54 лет с жалобами на слабость и тошноту. Проблему связывала с нарушением питания. При опросе выяснилось, что у нее уже 10 лет отмечается стенокардия напряжения, приступы возникают несколько раз в месяц и купируются «Нитроглицерином».
На ЭКГ — признаки острой ишемии по нижней стенке левого желудочка, без формирования зубца Q. Диагноз: Мелкоочаговый инфаркт.
Женщина прошла полный курс лечения в стационаре, состояние улучшилось, ее выписали под наблюдение участкового кардиолога. Рекомендовано: соблюдение диеты, прием «Аспирина Кардио», «Метопролола», «Атровастатина».
Как действовать при подозрении на мелкоочаговый инфаркт
Первое, что нужно сделать, – вызвать скорую. Доврачебная помощь пациенту заключается в создании условий максимального комфорта, чтобы облегчить состояние.
Больному необходимо принять лежачее или полулежачее положение, обеспечить приток свежего воздуха в помещение (избегать сквозняков). Исключить световые и звуковые раздражители. По необходимости – избавить пациента от сковывающей одежды. Из медикаментов можно использовать нитроглицерин (рассасывать под языком) или корвалол (30-40 капель).
Тактика лечения
Лечение микроинфаркта может назначать только врач. Делает он это на основании результатов обследования. Обычно терапия заключается в приеме препаратов, оказывающих следующее воздействие:
- расширение сосудов сердца;
- рассасывание тромбов;
- разжижение крови;
- купирование болевых ощущений;
- коррекция электролитных нарушений.
Но, медикаментозное лечение – это лишь часть терапии. Пациентам дают еще целый ряд рекомендаций, которые обязательны для выполнения, чтобы исключить рецидивы и осложнения:
- эмоциональный покой;
- умеренная физическая активность;
- прогулки на свежем воздухе;
- соблюдение диеты;
- полноценный восьмичасовой сон;
- отказ от вредных привычек.
Если пренебрегать назначениями и рекомендациями докторов, можно столкнуться с достаточно серьезными последствиями микроинфаркта. Это может быть усугубление сердечной недостаточности, рецидив ИМ, тромбоэмболия, перикардит и другие недуги.
Нужно понимать, что здоровый образ жизни – это важная составляющая хорошего самочувствия человека. Даже когда ИМ позади, не следует забывать о выше приведенных рекомендациях, потому как у людей, перенесших приступ, есть предрасположенность к его повторному появлению. Рецидив может иметь более серьезные масштабы. Кроме того, физическая активность и правильное питание помогут избежать множества других болезней.
Терапия
Больного доставляют в реанимацию, где проводится комплексная терапия. При лечении инфаркта очень важна скорость реакции: чем быстрее пациент попадет в больницу и получит должную помощь, тем выше шансы на позитивный исход и отсутствие или минимальное количество осложнений.
Врачи используют препараты, способствующие растворению тромба, обезболивающие, медикаменты для снижения артериального давления и сокращения объема циркуляции крови. Также в рамках лечения необходимо добиться снижения частоты сердечного ритма, что достигается приемом бета-адреноблокаторов.
Период реабилитации после стационарного лечения не менее важен, чем сама терапия. Период восстановления длится до 6 месяцев. Больному могут быть назначены лекарства, которые необходимо принимать постоянно. Также для поддержания нормального состояния необходимо соблюдение диеты, в частности, исключение из рациона жирной и жареной пищи, а также отказ от курения и употребления алкоголя.
При соблюдении рекомендаций врача пациент может рассчитывать на продолжительную и полноценную жизнь.
Диагностика
Понимая, что микроинфаркт – это такое состояние, которое очень опасно для здоровья, при первых же его признаках необходимо вызвать скорую помощь. После принятия первых мер для облегчения состояния человека, его доставят в больницу, где и будет проводиться обследование. Оно заключается в следующем:
- физикальный осмотр пациента;
- сбор анамнеза, изучение истории болезни;
- измерение АД и пульса;
- снятие ЭКГ;
- УЗИ сердца.
Также пациент обязательно должен сдать кровь и мочу для анализа, пройти холтеровское мониторирование при наличии показаний. Оно позволит отследить работу сердца на протяжении длительного периода времени, получив максимально полное информирование о состоянии пациента.
Профилактика для людей с заболевания сердца
Людям с хроническими заболеваниями сердечно-сосудистой системы необходимо проходить ежегодную диспансеризацию, чтобы получать своевременную и адекватную врачебную помощь.
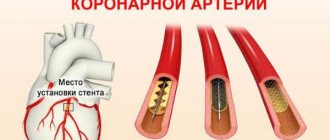
Пациентам с ишемической болезнью сердца в качестве профилактики назначается оценка состояния коронарных артерий, в ходе которой будут выявлена степень сужения и локализация атеросклеротических бляшек. В случае необходимости сосуды расширяются изнутри методом ангиопластики. Другой метод – имплантация металлического каркаса в артерию. Он будет препятствовать сужению прохода.
Некоторым пациентам назначается аортокоронарное шунтирование. В ходе операции к аорте пересаживают дополнительные сосуды, которые огибают место сужения и создают дополнительные пути для тока крови к сердцу.