Общие сведения
Геморрагическим синдромом или склонностью к геморрагиям (кровоизлияниям) называется кровоточивость кожных и слизистых покровов, вызванная патологическими изменениями одного или более компонентов гемостаза. Они обычно заключаются в виде поражения сосудистых стенок, нарушения структуры, функциональных способностей и числа тромбоцитов, отклонений коагуляционного кровяного стаза.
Для данного патологического состояния помимо поверхностных кровоизлияний характерны носовые, желудочно-кишечные и маточные кровотечения, а также кровоточивость десен. Кроме того, кровоизлияния могут происходить во внутренних органах, в том числе в тканях головного мозга, сетчатке и суставных полостях.
При определении причин геморрагического синдрома важно учитывать, что приобретенные и наследственные разновидности патологии могут встречаться немного чаще. Приобретенные нарушения обычно вызваны вторичной тромбоцитопенией и тромбоцитопатией, ДВС-синдромом, дефицитом факторов протромбинового набора и геморрагическим васкулитом. Наследственные патологические изменения обычно представлены гемофилией A и В, заболеванием Виллебранда и сосудистой формой телеангиэктазии.
Патофизиология
R.G. Hart и соавт. [22] высказали гипотезу о том, что использование НАК всего лишь демаскирует ВЧК, которые в другом случае остались бы бессимптомными, особенно у больных АГ или цереброваскулярной болезнью; несколько обсервационных исследований подтверждают это предположение. Во-первых, МРТ в режиме градиентного эхо показывает, что микрокровоизлияния, являющиеся одним из факторов риска ВЧК на фоне применения антитромботических препаратов [23, 24], могут выявляться даже у лиц без острой неврологической симптоматики – как правило, пожилых и страдающих АГ [25].
Во-вторых, церебральная амилоидная ангиопатия, которая наиболее часто обнаруживается у людей старше 65 лет, наряду с возрастом является одним из факторов риска и спонтанных, и варфарин-ассоциированных ВЧК [26, 27].
В-третьих, данные исследований SPIRIT (Stroke Prevention in Reversible Ischemia Trial) и EAFT (European Atrial Fibrillation Trial) показывают, что пациенты с уже имеющейся цереброваскулярной болезнью имеют значительно более высокий риск варфарин-ассоциированных ВЧК [28, 29], а наличие очаговых или диффузных гиподенсивных изменений в глубоких слоях белого вещества (т. н. лейкоареозис) является независимым предиктором варфарин-ассоциированных ВЧК [30]. Кроме того, локализация спонтанных и варфарин-ассоциированных ВЧК совпадает [4, 12]. Таким образом, причины, лежащие в основе обоих вариантов кровоизлияний, могут бытьодними и теми же, а использование НАК действует лишь как усугубляющий фактор.
По данным J.J. Flibotte и соавт. [19], связи между исходным размером гематомы и приемом варфарина не обнаружено. Предикторами большего исходного объема гематомы являются гипергликемия (p < 0,0001) и лобарная локализация кровоизлияния (p < 0,0001).
Известно, что почти у половины больных со спонтанными ВЧК происходит медленное увеличение размеров гематомы в течение первых 12–14 часов, что сопровождается усугублением неврологического дефицита [3, 7, 18, 19, 31–33]. Считается, что рост гематомы может быть результатом продолжающегося кровотечения, рецидива кровотечения или вторичного кровотечения вокруг первичного очага.
Патогенез
Существует несколько патогенетических механизмов развития геморрагического синдрома:
- По пути коагулопатии – у особ с наследственным или вторичным (приобретенным) дефицитом плазменных факторов кровяного свертывания — прокоагулянтов, в результате недостаточной их активации, нарушениях синтазп, а также напротив — чрезмерной активация антикоагулянтов.
- Выпадение тромбоцитарного звена — патологическое состояние возникает в результате недостаточности числа тромбоцитов (при иммунных конфликтах, недостатке витамина В12, апластической анемии, опухолевых процессах в костном мозге и механических разрушениях в результате спленомегалии) или в случае нарушения их адгезивно-агрегационных свойств при различных тромбоцитопатиях.
- Гиперфибринолитические предпосылки связаны с избыточным фибринолизом.
- Вызваны патологиями сосудистой стенки или её повышенной проницаемостью.
Типичная локализация кровоизлияний
Наиболее часто, а это порядка в 55% случаев, геморрагии происходят в путаментальной зоне. Путаментальное кровотечение образуется вследствие разрыва дегенерированных лентикулостриарных артерий, из-за чего кровь попадает в скорлупу мозга. Виновником патогенеза с такой локализацией обычно становится длительно существующая гипертония. В ряде случаев кровотечения путамента прорываются в желудочковую систему, что чревато тампонадой ЖС и острым окклюзионно-гидроцефальным кризом.
Следующей по распространенности локализацией является субкортикальная область (подкорковая). Субкортикальные ГИ наблюдаются в 17%-18% случаев. Как правило, ведущими источниками такого кровоизлияния являются разорвавшиеся АВМ и аневризмы на фоне повышенного давления. Подкорковые зоны, вовлеченные в геморрагический процесс, – лобная, теменная, затылочная или височная доля.
Третье по встречаемости место, где в 14%-15% случаев определяют геморрагию мозга, – это зрительный бугор, или таламус. Таламические геморрагии наступают по причине выхода крови из кровеносного сосуда вертебробазиллярного бассейна. Патогенез может быть связан с любым этиологическим фактором, однако, как всегда, достоверно чаще отмечена причастность гипертензивного синдрома.
На четвертом месте (7%) по частоте развития встречаются мостовые ГИ. Они концентрируются в задней части ствола мозга, то есть в варолиевом мосту. Через мост осуществляется связь коры с мозжечком, спинным мозгом и другими главнейшими элементами ЦНС. Этот отдел включает центры контроля над дыханием и сердцебиением. Поэтому мост – самая опасная локализация кровоизлияния, практически несопоставимая с жизнью.
Классификация
Выделяют 5 разновидностей геморрагического синдрома:
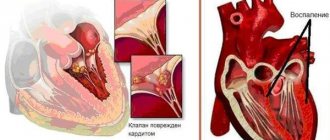
- Гематомная — вызвана дефицитом VIII, IX и XI фактора свёртывания крови, обычно встречается при гемофилии А или В, проявляясь болезненными напряженными кровоизлияниями в толщу мягких тканей (петехиальные высыпания) и суставов, что приводит к постепенным функциональным нарушениям опорно-двигательной системы, отличается возникновением запоздавших кровотечений — спустя пару часов после травм, возможны даже кровоизлияния в ткани головного мозга – чаще всего из-за тромбоцитопатий.
- Петехиально-пятнистая, капиллярная, микроциркуляторная — так называемая синячковая разновидность, которая возникает при дефиците II, V и X фактора свёртывания крови, обычно вызвана тромбоцитопенией, тромбоцитопатией, такими нарушениями свертывающей системы как гипофибриногенемия, дисфибриногенемия и наследственный дефицит факторов кровяного свертывания.
- Смешанная, микроциркуляторно-гематомная форма обычно инициирована тяжелым дефицитом факторов протромбинового комплекса и XII-XIII фактора, заболеванием Виллебранда, ДВС-синдромом, передозировкой тромболитиков и антикоагулянтов, появлением в кровотоке иммунных ингибиторов VIII и IX фактора, внешне проявляется сочетанием петехиально-пятнистых кожных геморрагий и отдельных больших гематом в области забрюшинного пространства и стенки кишечника, в крайне редких случаях возникают кровоизлияния в полости суставов, образующиеся синяки отличаются обширностью распространения и болезненностью.
- Васкулито-пурпурная форма вызвана инфекционным или иммунным васкулитом и способна легко трансформироваться в ДВС-синдром, для нее характерны геморрагические высыпания и развитие эритемы с воспалительным процессом, возможно присоединение нефрита и развитие кишечного кровотечения.
- Ангиоматозная разновидность геморрагического синдрома может возникать в области телеангиэктазии, ангиомы или артериовенозного шунта в виде упорных локальных геморрагий в зонах сосудистых патологий.
Диагноз ВЧК
Появление у больного, получающего НАК, резкой головной боли преимущественно в затылочной области, тошноты, рвоты, не приносящей облегчения, несистемного головокружения, а также оглушенного сознания является основанием для немедленного исключения диагноза ВЧК. Симптомы кровоизлияния обычно развиваются внезапно [3, 7, 17–19], причем в первую очередь могут развиться менингеальный синдром и субфебрилитет. Уже в первые часы признаки ВЧК можно определить с помощью компьютерной или магнитно-резонансной томографии (МРТ). Высокочувствительной методикой является МРТ с использованием градиентного эхо [1, 20, 21].
Причины
Геморрагический синдром обычно вызван различными дефицитами факторов свертывания крови и тромбоцитопатии, в том числе:
- гемофилия А или В;
- травмы, переохлаждения и перегревы;
- ОРВИ и острые бактериальные инфекции;
- профилактическое вакцинирование;
- острые лучевые поражения;
- болезнь Виллебранда;
- системная красная волчанка;
- тромбоцитопеническая пурпура или болезнь Верльгофа;
- ДВС-синдром;
- ВИЧ-инфекция;
- тяжелые поражения печени;
- инфекционные и иммунные васкулиты;
- гипо- или дисфибриногенемия.
Психогенная форма геморрагического синдрома обычно представлена невротической кровоточивостью или может быть вызвана синдромом Мюнхгаузена.
Необходимо помнить, что в связи с общей доступностью медицинских препаратов нарушения гемостаза — развитие геморрагического синдрома может быть спровоцировано приемом лекарственных препаратов — нестероидных противовоспалительных средств, глюкокортикоидов, антикоагулянтов и антиагрегантов, которые нарушают свертываемость крови и способность тромбоцитов к агрегации.
Мониторинг параметров гемостаза
Для мониторинга уровня антикоагуляции традиционно определяют уровень МНО. Однако данный показатель чувствителен к изменению уровней факторов VII, X и протромбина, но не в отношении фактора IX [48, 58–61]. Следовательно, даже при нормализации МНО может сохраняться высокий риск кровотечений. Так, М. Makris и соавт. [58] обнаружили, что применение 800 мл СЗП снижало среднее МНО с 6,73 до 2,38, в то время как средние уровни фактора IX, по сути, оставались неизмененными (исходный уровень – 26,45 МЕ/дл, после лечения – 27,36 МЕ/дл). Использование МНО для мониторинга степени гипокоагуляции у больных, получающих терапию rVIIa, также проблематично. Фармакологические дозы rVIIa всегда буду снижать МНО вне зависимости от уровней других факторов свертывания [59, 61]. В данной ситуации более приемлемым может быть метод тромбоэластографии. В этом случае регистрируется профиль формирования тромба в цельной крови, что дает более полное представление о состоянии свертывающей системы [53, 62, 63].
Симптомы
В комплексе симптомов геморрагического синдрома различные проявления, наиболее выражены внешне заметные изменения, а также:
- петехии – мелкоточечная сыпь, возникающая при изменениях сосудисто-тромбоцитарного гемостаза, состоит из множественных элементов размером не более 3 мм, не возвышается над кожей и не пальпируется, чаще фиолетового, пурпурного или красного цвета;
- синячковые и гематомные образования – могут быть подкожными, мышечными и др. чаще всего вызваны нарушениями коагуляции, отличаются болезненностью и постепенным нарастанием в размерах;
- расслаивающая гематома обычно вызвана изменениями коагуляционного гемостаза и представляет собой ложный канал заполненный кровью разной протяженности, располагающийся в медии аорты;
- наличие множества кожных поверхностных кровоизлияний (экхимозов) незначительного размера – не более 3 мм, которые также могут наблюдаться и на слизистых оболочках;
- «отложенные кровотечения» — возникающие с запозданием на несколько часов;
- гемартрозы – кровоизлияния в суставные полости, которые вызывают увеличение объема сустава, локальную гиперемированность и повышенную температуру кожных покровов, а также резко выраженный болевой синдром;
- кровоточивость даже при несущественных травмах – порезах или царапинах.
Клинические проявления ГИ
Незадолго до приступа могут предшествовать предынсультные клинические симптомы-предвестники (не всегда), по которым можно заподозрить надвигающуюся опасность:
- покалывания, онемение одной лицевой половины;
- онемение пальцев рук или ног;
- внезапная слабость, головокружение, шум в голове;
- резкая болезненность в глазах, мушки, двоение, видение в красном цвете;
- внезапное пошатывание при ходьбе;
- беспричинная тахикардия;
- приступы гипергидроза;
- повышение артериального давления;
- необоснованное появление тошноты;
- заторможенность в общении и восприятии чужой речи;
- прилив крови к лицу, гипертермия.
Для мозгового удара с кровоизлиянием все же характерен мгновенный острый дебют без предвестников, который случается в процессе или почти сразу же после активной деятельности, стрессовой ситуации, волнения. О геморрагическом инсульте свидетельствуют классические симптомы, которые развиваются внезапно, они ярко выражены и бурно прогрессируют:
- резкая и сильная головная боль;
- неукротимая рвота;
- длительное угнетение сознания, кома;
- кровяное давление выше 220 мм.рт.ст.
Распространенными признаками состоявшегося шока также являются шумное дыхание, эпилептические припадки, отсутствие реакции зрачков на свет, спастический миоз. В зависимости от расположения очага может присутствовать поворот головы и обращение глазных яблок в направлении пораженного полушария или контрлатерально. Обнаружив признаки ГИ у пострадавшего, рядом находящийся человек обязан немедленно вызвать скорую помощь!
Остро развившаяся геморрагия приводит к тому, что кровь свободно поступает в определенные структуры мозга, пропитывая их и образуя полость с гематомой. Излитие крови длится несколько минут или часов, пока не образуется тромб. За небольшой отрезок времени гематома быстро увеличивается, оказывая на затронутые зоны механическое воздействие. Она растягивает, давит и смещает нервную ткань, вызывает ее отек и гибель, что ведет к интенсивному нарастанию неврологического дефицита (угнетению дыхания, выпадению чувствительности одной половины тела, речевым нарушениям, утрате зрения, парезу глотательных мышц и пр.).
По размерам кровяное скопление может быть небольшим (до 30 мл), средним (от 30 до 60 мл) и большим (более 60 мл). Объемы излившейся жидкости могут достигать и критических масштабов, вплоть до 100 мл. Клинические наблюдения показывают, что при внутричерепных кровоизлияниях, превышающих 60 мл, патология оканчивается смертью у 85% больных в течение 30 суток.
Анализы и диагностика
Основой для подозрения нарушения сосудисто-тромбоцитарных и коагуляционных процессов гемостаза становятся кожные геморрагические проявления, их характер и вид. Дифференциальная диагностика проводится с учетом числа тромбоцитов периферической крови и полученных данных простейших коагуляционных тестов, включая пробу Румпель-Лееде-Кончаловского, скорость свертывания крови, время кровотечения и пр.
Достаточно важным аспектом обследования становится определение первопричины патологического состояния, то есть заболевания вызвавшего геморрагический синдром.
Синдром Меллори-Вейсса и отличия от желудочно-кишечных кровотечений
Важнейшей задачей диагноста является способность своевременно распознать синдром Меллори-Вейсса, который проявляется рвотой кровью, вызывает неинтенсивное кровотечение ЖКТ и мелену. К факторам способствующим развитию такого состояния относится многократная рвота как при булемии, алкоголизме, также грыжа пищевода, хронические воспалительные заболевания верхнего отдела пищеварительной трубки, сильный кашель, портальная гипертензия и пр.
При желудочно-пищеводном разрывно-геморрагическом синдроме может происходить как разрыв только выстиляющих покровных структур, так и более глубоко залегающих подслизитых и мышечных с полным разрывом пищевода и риском развития перитонита, медиастонита и пневмоторакса. При этом кровотечения в наиболее легкой форме патологии могут проходить самопроизвольно через несколько суток, терапия обычно включает применение холода и антацидов, в более тяжелых случаях может понадобиться эндоскопическое лечение или гастротомия.
Геморрагический синдром у детей
Геморрагический синдром проявляется кровоточивостью, спонтанной или вызванной наследственными и внешними факторами. Чтобы избежать последствий и осложнений геморрагического состояния у детей важно вовремя выявить недуг и обратиться за квалифицированной помощью к гематологу. Тревожными звоночками для родителей являются такие симптомы как:
- мелкие точечные красные кровяные кожные высыпания в виде петехий или кровоподтеков;
- образование гематом даже при незначительных травмах;
- беспричинные кровотечения из носовых ходов, десен;
- наличие в анамнезе внутренних пищеводных, маточных, желудочно-кишечных или других кровотечений;
- болезненность и скованность суставных движений возможно возникающая в результате кровоизлияния в суставную полость;
- болевой синдром, чаще в областях местных поражений;
- проявления анемического синдрома — бледность, повышенная утомляемость, раздражительность и т.д.
Ранняя геморрагическая болезнь новорожденных
Даже у здоровых детей при рождении наблюдается сниженный уровень II, VII, IX и X витамина К-зависимого факторов, который в общем образует протромбиновый комплекс. При этом, снижена концентрация и самого витамина К, формирующегося в кишечнике благодаря бактериальной флоре, которая еще не сформирована у новорожденных в первые дни жизни. Максимальная недостаточность витамина К-зависимых факторов отмечается обычно на второй-четвертый день. В их синтезе участвуют только достаточно зрелые в функциональном плане печеночные клетки при непосредственном присутствии витамина К. В большей мере этот дефицит оказывается выраженным у недоношенных детей и им присваивается геморрагический статус.
Предрасполагающими факторами является:
- прием беременной женщиной незадолго до родов антикоагулянтов, фенобарбитала, аспирина, карбенициллина и сульфаниламидных препаратов;
- наличие проблем у беременной женщины с процессом всасывания витамина К, вызванных кишечными нарушения — энтеропатияими, заболеваниями желчных путей, дисбактериозом;
- случаи патологии плаценты и острого токсикоза беременных.
Геморрагический синдром у новорожденных проявляется меленой, рвотой с кровью, кровоизлияниями в кожные и слизистые покровы, кровоточивостью легких и пупка, гематурией, кефалогематомой, уменьшением массы тела, кровоизлияниями внутричерепными, в надпочечники и печень, анемией. Сильные кровотечения могут угрожать жизни новорожденного.
Поздняя геморрагическая болезнь новорожденных
Поздняя форма геморрагической болезни новорожденных может еще называться витамин-К-дефицитной коагулопатией. Она развивается на 2-8-ой недели жизни, в более редких случаях – может длиться до полугода. Обычно возникает на фоне другого заболевания или алиментарного дефицита витамина К и сопровождается почти в половине случаев обширными внутричерепными кровоизлияниями, а также обширными экхимозами и кровотечениями из мест уколов. Все лечебные мероприятиия в таких случаях направлены на предупреждение гиповолемического (геморрагического) шока.
Как лечить?
В случаях легкой формы болезни лечение геморрагического васкулита может обойтись без обязательной госпитализации больного, однако в любом случае потребует соблюдения постельного режима. В течение острого периода необходимо пребывание в стационаре под постоянным контролем врачей. Острое заболевание обычно излечивается в течение примерно 2 месяцев, при затяжном характере болезни продолжительность лечения может увеличиться до полугода.
Терапия включает медикаментозное лечение в соответствии с показаниями. При тяжелом течении заболевания могут назначаться глюкокортикостероиды, а также проведение плазмафереза или трансфузионную терапию для детей. При наличии аллергических проявлений назначают антигистаминные препараты. Диета при геморрагическом васкулите направлена на исключение потенциально аллергенных продуктов, способных ухудшить состояние больного, – цитрусовых, клубники, шоколада, кофе, яиц и др. При выраженном почечном и абдоминальном синдроме назначают специальные диеты.
Диета при геморрагическом синдроме
Диета Стол №1
- Эффективность: лечебный эффект через 3 недели
- Сроки: 2 месяца и более
- Стоимость продуктов: 1500 — 1600 руб. в неделю
Чаще всего при выявляемых гематологических нарушениях назначают диетический Стол №1, который отличается достаточно высокой калорийностью и дробностью питания. Меню обычно состоит из таких блюд и ингредиентов как :
- овощные супы с сухарями;
- паровая грудка птицы;
- отварная рыба;
- яйца;
- полувязкие каши с молоком;
- ягоды и фрукты – перетертые в составе киселей и компотов;
- на виды масла практически нет запретов, главное – чтобы оно было натуральное, несоленое и в умеренном количестве.
Исключить из рациона следует слишком соленое, перченое, жареное, свежее тесто, жирное мясо, консервы, снеки, газированные напитки и кофе. К «специфическим запретам» относится необходимость отказа от белокочанной капусты, грибов, щавеля, шпината, лука и огурцов.