КОГНИТИВНЫЕ НАРУШЕНИЯ У ПАЦИЕНТОВ С ИШЕМИЧЕСКИМ ИНСУЛЬТОМ В ВЕРТЕБРО-БАЗИЛЯРНОМ БАССЕЙНЕ.
Каменева Н.Н.
ФГКУ «416 ВГ» МО России,
Россия, г. Воронеж
Аннотация.
Ежегодно в мире инсульт поражает около 6 млн. человек, а в России — более 450 000, т.е. каждые 1,5 минуты кто-то из наших соотечественников впервые переносит инсульт [1]. Наряду с «классическими» проявлениями инсульта, такими как двигательные, чувствительные расстройства
и нарушения речи, большое значение имеет когнитивная дисфункция, которая у четверти больных через год после перенесенного инсульта достигает степени деменции (ДМ) [2,3,4]. Развитие когнитивных нарушений (КН) не только усиливает инвалидизацию больных, затрудняет их реабилитацию, но и
увеличивает риск повторного развития инсульта и смерти [3,5,6,7]. Проведены многочисленные работы по изучению КН при ишемическом инсульте (ИИ) в каротидном бассейне. Однако следует учитывать, что около трети всех инсультов и более половины транзиторных ишемических атак происходит в вертебрально-базилярном бассейне (ВББ). [2,3,8,9,10,11]. Исходя из этого, исследование постинсультных когнитивных нарушений (ПИКН), у пациентов с ишемическим инсультом в ВББ, является весьма актуальным.
Ключевые слова:
когнитивные нарушения, ишемический инсульт, постинсультные когнитивные нарушения, инфаркт в вертебро-базилярном бассейне.
Определение когнитивных функций.
Под когнитивными (познавательными) функциями следует понимать наиболее сложные функции головного мозга (ГМ), с помощью которых осуществляется процесс рационального познания мира, а также целенаправленное взаимодействие с ним. К когнитивным функциям относятся [11]:
• Гнозис — восприятие информации, способность распознавать информацию, поступающую от органов чувств, и соединять элементарные сенсорные ощущения в целостные образы.
• Праксис — способность приобретать, сохранять и использовать разнообразные двигательные навыки, в основе которых лежат заученные и автоматизированные последовательности движений.
• Память — способность запечатлевать, сохранять и многократно воспроизводить полученную информацию.
• Интеллект — способность к анализу информации, выявлению сходств и различий, общего и частного, главного и второстепенного, способность к абстрагированию, решению задач, построению логических умозаключений.
• Речь — способность понимать обращенную речь и выражать свои мысли словами.
• Внимание — способность поддерживать оптимальный для умственной деятельности уровень психической активности [11,12,13].
Классификация когнитивных нарушений.
КН принято разделять на легкие, умеренные и тяжёлые.
Так, легкие когнитивные расстройства — это синдром снижения когнитивных функций различного характера, обусловленный возрастными и/или патологическими изменениями головного мозга, которые значимо не влияют на повседневную деятельность [11,12].
В зарубежной литературе такие когнитивные нарушения называют — «субъективные» когнитивные расстройства, так как они не затрудняют обычную профессиональную и социальную деятельность, но их можно выявить, опираясь на субъективную оценку пациента [13].
Умеренные когнитивные расстройства – это когнитивные нарушения, выходящие за рамки возрастной нормы, не приводящие к утрате независимости и самостоятельности в повседневной жизни, но вызывающие затруднения при осуществлении сложных видов деятельности, приобретении новых навыков и обучении.
Под тяжелыми когнитивными расстройствами понимают стойкие
или преходящие когнитивные нарушения различной этиологии, которые делают невозможным осуществление бытовой, профессиональной и социальной деятельности (деменция, делирий, депрессивная псевдодеменция, изолированная амнезия, афазия, апраксия) [10,11,12,13].
ДМ представляет собой полиэтиологический синдром, развивающийся при различных заболеваниях ГМ. Существует около 100 различных заболеваний, которые могут сопровождаться деменцией. Лидерами в списке причин деменции в пожилом возрасте являются болезнь Альцгеймера (БА), цереброваскулярные заболевания, так называемая смешанная деменция (БА в сочетании с цереброваскулярными расстройствами) [11,12,14].
Ранее традиционно было принято разделять ДМ на корковую и подкорковую. Однако в настоящее время данное разделение представляется устаревшим. При хронических и острых неврологических заболеваниях практически никогда не встречается изолированного поражения корковых или подкорковых структур [11,12,13].
Постинсультные когнитивные нарушения
.
Длительное время когнитивным нарушениям, как последствиям инсульта, не уделялось достаточного внимания, несмотря на важность когнитивной функции для качества жизни [7,10,11,13,15].
Под ПИКН следует понимать любые когнитивные расстройства, которые выявляются в первые 3 месяца после инсульта или в более поздние сроки, но обычно не позднее года после инсульта. Если КН развиваются спустя год и более, как правило, следует исключать другие их причины, при этом, инсульт можно рассматривать, как один из факторов развития когнитивного дефицита [4,11,10].
Важно отметить, что в первые 6 месяцев, после инсульта, КН встречаются у 40–60% лиц пожилого возраста [1,11,16]. При этом распространённость деменции в первые 3-6 месяцев, после инсульта, колеблется от 5 до 32 %, а спустя 12 месяцев – от 8 до 26 % , а сосудистая деменция в первые 5 лет, после инсульта, встречается у 42% больных [1,4,16].
По степени и распространённости когнитивного дефицита можно выделить три варианта ПИКН:
• фокальные (монофункциональные) КН, связанные с очаговым поражением ГМ и захватывающие только одну когнитивную функцию (афазия, амнезия, апраксия, агнозия); • множественные КН, не достигающие степени деменции (постинсультное умеренное когнитивное расстройство): • множественные КН, вызывающие нарушение социальной адаптации (независимо от имеющегося двигательного или иного очагового неврологического дефицита), позволяющие диагностировать деменцию (постинсультная ДМ) [4].
ПИКН по-своему происхождению гетерогенны [4,10]. В части случаев основной вклад в развитие ДМ вносят скрыто развивающиеся нейродегенеративные заболевание (прежде всего БА) и/или прогрессирующая микроваскулярная патология, сопровождающаяся диффузным поражением белого вещества и множественными лакунарными инфарктами [12]. В таких ситуациях инсульт выполняет роль «последней капли», приводящей к манифестации уже сформированного когнитивного дефицита. Таким образом, исходя из механизма развития можно ДМ, можно выделить следующие формы ПИКН:
• ПИКН, вызванные одиночным инфарктом (поражающим «стратегическую зону» см. ниже); • ПИКН, вызванные мультиинфарктным состоянием (у таких пациентов возможен единственный клинический эпизод инсульта, но при КТ или МРТ выявляются множественные «немые» инфаркты, лакунарные или территориальные); • ПИКН вследствие одиночного или множественного инфарктов, возникших на фоне лейкоэнцефалопатии; • ПИКН, связанные с ухудшением ранее проявившейся БА или с её клиническим дебютом; • ПИКН, вызванные одиночным или множественным внутричерепными кровоизлияниям [4]. Существуют так называемые «стратегические зоны»-структуры ГМ, которые особенно тесно связаны с регуляцией когнитивной деятельности. Чаще всего, в качестве стратегических называют зоны, входящие в бассейн передней и задней мозговых артерий (префронтальная кора, медиальные отделы височных долей, таламус), базальные ганглии (прежде всего хвостатое ядро, в меньшей степени – бледный шар), прилегающее белое вещество, а также область стыка затылочной, височной и теменной коры (особенно угловая извилина). Клиническая картина при поражении каждой из таких «стратегических зон» относительно специфична [4,17].
Когнитивные нарушения при ишемическом инсульте в ВББ.
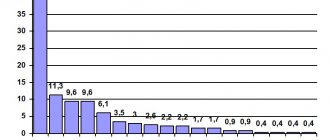
Так, метаанализ работ, посвящённых исследованию ПИКН у пациентов с инфарктом в ВББ, показывает следующее.
При поражении промежуточного и среднего мозга выраженные КН развиваются в рамках так называемого мезенцефалоталамического синдрома, который развивается постепенно. Вначале отмечаются преходящие эпизоды спутанности сознания, которые сочетаются с нейропсихологическими расстройства в виде тревоги. Через некоторое время формируются апатия, ограничение повседневной активности вплоть до невыполнения правил личной гигиены, дезориентация, повышенная сонливость. Это сопровождается амнезией и конфабуляциями, что может напоминать корсаковский синдром [3,10,12,18].
Поражение зоны стыка затылочной, теменной и височных долей головного мозга, преимущественно доминантного полушария, приводит к дезадаптации пациента в повседневной жизни. Развивается:
•зрительно-пространственная агнозия (затруднения при составлении представления о пространственных отношениях между предметами),
•симультанная агнозия (нарушение способности одновременного восприятия несколько объектов или целой ситуации),
•конструктивная апраксия (затруднения размещения предметов в двухмерном и трехмерном пространствах, при этом больной не может сложить целое из частей),
•акалькулия (нарушение счета),
•семантическая афазия (нарушение понимания логико-грамматических речевых конструкций) [12].
Были проведены работы, направленные на изучения ПИКН при инфаркте мозжечка. Так, было установлено, что выраженность когнитивных расстройств, при ИИ мозжечка, зависит от локализации поражения: сильно выраженные КН отмечаются при инфаркте в бассейне верхней артерии мозжечка, слабо выраженные — при инфаркте в бассейне задней нижней артерии мозжечка. При этом, у пациентов с инфарктом в бассейне задней нижней артерии мозжечка преимущественно нарушается переключение внимания, у больных с инфарктом в зоне верхней артерии мозжечка-конструктивные способности и пространственное представление [19].
Следует сказать, что проведено весьма незначительное количество исследований, направленных на изучение ПИКН у пациентов, с ишемическим инсультом в ВББ, что делает этот вопрос открытым для дальнейшего изучения.
Литература.
1. Гусев Е.И., Скворцова В.И., Платонова И.А. Терапия ишемического инсульта. //Consilium Medicum, 2003. Спец. вып. С. 18-25. 2. Schaefer P.W. et al. Diffusion-Weighted MR Imaging of the Brain. // Radiology-2000.-3.
3. Ульянова О.В., Куташов В.А. К вопросу о кардиогенных факторах риска возникновения ишемического инсульта у лиц молодого возраста / Ульянова О.В., Куташов В.А// Кардиоваскулярная терапия и профилактика. 2015. Т. 14. С. 62-64.
4. Левин О.С., Усольцева Н.И., Юнищенко Н.А. Постинсультные когнитивные нарушения: механизмы развития и подходы к лечению./ Левин О.С., Усольцева Н.И., Юнищенко Н.А. // Трудный пациент 2007;5(8):29—36.
5. Гусев Е.И. Скворцова В.И. Ишемия головного мозга. М.: Медицина, -2001.-С.328l.217-P.331-345.
6. Куташов В.А., Сахаров И.Е., Куташова Л.А., Чемордаков И.А. Неврология в клинических примерах/ Куташов В.А., Сахаров И.Е., Куташова Л.А., Чемордаков И.А. // Под общей редакцией А.В. Куташова. Москва, 2021. Сер. Медицина в клинических примерах.
7. Суржко Г.В., Куташов В.А., Хабарова Т.Б., Ульянова О.В. Психокоррекция тревожно-депрессивных расстройств у пациентов с инсультом в раннем восстановительном периоде/ Суржко Г.В., Куташов В.А., Хабарова Т.Б., Ульянова О.В. //Воронеж-2017г.
8. Будневский А.В., Куташов В.А., Кравченко А.Я.Клинические проявления антифосфолипидного синдрома при поражении центральной нервной системы/ Будневский А.В., Куташов В.А., Кравченко А.Я. //Клиническая медицина. 2021. Т. 94. № 5. С. 391-394.
9. Полянская О.В., Куташов В.А. Клинический случай лечения постинсультной депрессии с расстройствами сна и отказом пациента от еды/ Полянская О.В., Куташов В.А. // Прикладные информационные аспекты медицины. 2021. Т. 20. № 2. С. 127-138. 10. Куташов В.А., Будневский А.В., Припутневич Д.Н., Суржко Г.В. Психологические особенности пациентов с последствиями острого нарушения мозгового кровообращения, затрудняющими социальную адаптацию. / Куташов В.А., Будневский А.В., Припутневич Д.Н., Суржко Г.В //Вестник неврологии, психиатрии и нейрохирургии. 2014. № 8. С. 8-13.
11. В.В.Захаров, Н.Н. Яхно. Когнитивные расстройства в пожилом и старческом возрасте/ Пособие для врачей.-2005.-с.4-5, 10-16.
12. Деменции: руководство для врачей / Н.Н.Яхно, В.В.Захаров, А.Б.Локшина,Н.Н., Коберская, Э.А.Мхитарян. – 3-е изд. – М. : МЕДпреcс-информ, 2011 с.-8-10., с.12-13, с. 80-81.
13. Storandt M, Grant E.A., Miller F. et al. Longitudinal course and neuropathologic outcomes in original vs revised MCI and pre-MCI // Neurology. — 2006. — Vol. 67. — P. 467–474
14. Захаров В.В., Яхно Н.Н. Нарушения памяти. — М.: ГеотарМед, 2003. — С. 110–111 Деменции: руководство для врачей / Н.Н.Яхно, В.В.Захаров, А.Б.Локшина,Н.Н.Коберская, Э.А.Мхитарян. – 3-е изд. – М. : МЕДпреcс-информ, 2011 с.-5.
15. Stroke Recovery & Rehabilitation. J. Stein, R.L. Harvey, R.F. Macko et al. (eds). N-Y: Demos Medical Publishing, 2009.
16. Киспаева Т.Т., Скворцова В.И. Ранние критерии диагностики когнитивной дисфункции у больных с первым церебральным инсультом. Журн. Неврол. и психиатр им. С.С. Корсакова (приложение Инсульт) 2008;23:7—9.
17. Leys D., Неnon H., Mackowiak-Cordoliani M.A., Pasquier F. Poststroke dementia // Lancet Neurol 2005; 752-759
18. «Ишемические таламические инфаркты» В.А. Яворская, О.Б. Бондарь, Е. Л. Ибрагимова, В.М. Кривчун, Харьковская медицинская академия последипломного образования, Городская клиническая больница № 7, Харьков (Международный медицинский журнал, №1, 2009
19. В.В. Голдобин. Инсульты мозжечка. Динамика клинических показателей и когнитивных функций в остром и восстановительном периодах / В.В. Голдобин //диссертационная работа,-2006г.
KOGNITIVNYYe NARUSHENIYA U PATSIYENTOV S ISHEMICHESKIM INSUL’TOM V VERTEBRO-BAZILYARNOM BASSEYNE
Kameneva
N.N.
FGUU «416 VG» of the Ministry of Defense of Russia,
Russia, Voronezh
Annotation.
Annually in the world, stroke affects about 6 million people, and in Russia — more than 450,000, i.е. every 1.5 minutes someone from our compatriots for the first time has a stroke [1]. Along with the «classic» manifestations of stroke, such as motor, sensitive disorders and speech disorders, cognitive dysfunction is of great importance, which in a quarter of patients after a stroke has reached the degree of dementia (DM) [2,3,4]. The development of cognitive impairment (CN) not only increases the disability of patients, makes it difficult to rehabilitate them, but also increases the risk of recurrent stroke and death [3,5,6,7].
Numerous studies have been carried out to study CN in ischemic stroke (AI) in the carotid basin. However, it should be borne in mind that about a third of all strokes and more than half of the transient ischemic attacks occur in the vertebral-basilar basin (WBB). [2,3,8,9,10,11]. On this basis, the study of post-stroke cognitive impairment (PICP), in patients with ischemic stroke in WBB, is very relevant.
Key words
: cognitive impairment, ischemic stroke, post-stroke cognitive impairment, infarction in vertebro-basilar basin.
References:
1. Gusev E.I., Skvortsova V.I, Platonova I.A. Therapy of ischemic stroke. // Consilium Medicum, 2003. Spec. no. Pp. 18-25.
2. Schaefer P.W. et al. Diffusion-Weighted MR Imaging of the Brain. // Radiology-2000.-3.
3. Ulyanova O.V., Kutashov V.A. On the issue of cardiogenic risk factors for ischemic stroke in young people / Ulyanova O.V., Kutashov V.A. // Cardiovascular therapy and prevention. 2015. P. 14. P. 62-64.
4. Levin O.S., Usoltseva N.I., Yunishchenko N.A. Post-stroke cognitive impairment: mechanisms of development and approaches to treatment. / Levin O.S., Usoltseva N.I., Yunishchenko N.A .// The difficult patient 2007, 5 (8): 29-36.
5. Gusev E.I. Skvortsova V.I. Ischemia of the brain. М: Medicine, -2001.-С.328l.217-P.331-345.
6. Kutashov V.A., Sakharov I.E., Kutashova L.A., Chemordakov I.A . Neurology in clinical examples / Kutashov V.A., Sakharov I.E., Kutashova L.A., Chemordakov I.A. // Under the general editorship of V. A. Kutashov. Moscow, 2021. Ser. Medicine in clinical examples.
7. Surzhko G.V., Kutashov V.A., Khabarova T.B., Ulyanova O.V. Psychocorrection of anxiety-depressive disorders in patients with stroke in the early recovery period / Surzhko G.V., Kutashov V.A., Khabarova T.B., Ulyanova O.V. // Voronezh-2017g.
8. Budnevsky A.V., Kutashov V.A., Kravchenko A.Ya. Clinical manifestations of antiphospholipid syndrome in central nervous system damage / Budnevsky A.V., Kutashov V.A., Kravchenko A.Ya. //Clinical medicine. 2021. T. 94. № 5. P. 391-394.
9. Polyanskaya O.V., Kutashov V.A. Clinical case of treatment of post-stroke depression with sleep disorders and patient’s refusal to eat / Polyanskaya O.V., Kutashov V.A. // Applied information aspects of medicine. 2021. T. 20. № 2. P. 127-138.
10. Kutashov V.A., Budnevsky A.V., Priputnevich D.N, Surzhko G.V. Psychological features of patients with acute cerebral circulation impairment, complicating social adaptation. / Kutashov V.A., Budnevsky A.V., Priputnevich D.N., Surzhko G.V. // Bulletin of Neurology, Psychiatry and Neurosurgery. 2014. No. 8. P. 8-13.
11. V.V..Zakharov, N.N. Yakhno. Cognitive disorders in elderly and senile age / Manual for Doctors.-2005.-p.4-5, 10-16.
12. Dementia: a guide for doctors / N.N. Yakhno, V.V. Zakharov, A.B .Lokshina, N.N., Koberskaya, E.A. Mkhitaryan. — 3rd ed. — M.: MEDPress-Inform, 2011 pp.-8-10., P.12-13, p. 80-81.
13. Storandt M, Grant E.A., Miller F. et al. MCI and pre-MCI // Neurology. — 2006. — Vol. 67. — P. 467-474
14. Zakharov V.V., Yakhno N.N. Memory impairment. — M .: GeotarMed, 2003. — P. 110-111 Dementia: a guide for doctors / N.N. Yakhno, V.V. Zakharov, A.Lokshina, N.N. Koberskaya, E.A. Mkhitaryan. — 3rd ed. — M.: MEDPress-Inform, 2011 p.-5.
15. Stroke Recovery & Rehabilitation. J. Stein, R.L. Harvey, R.F. Macko et al. (eds). N-Y: Demos Medical Publishing, 2009.
16. Kispaeva T.T., Skvortsova V.I. Early criteria for diagnosis of cognitive dysfunction in patients with the first cerebral stroke. Jour. The neurologist. and a psychiatrist. S.S. Korsakov (appendix Insult) 2008; 23: 7-9.
17. Leys D., Nennon H., Mackowiak-Cordoliani M.A., Pasquier F. Poststroke dementia // Lancet Neurol 2005; 752-759
18. «Ischemic thalamic infarcts» V.A. Yavorskaya, О.B. Bondar, E. L. Ibragimova, V.M. Krivchun, Kharkiv Medical Academy of Postgraduate Education, City Clinical Hospital No. 7, Kharkov (International Medical Journal, No. 1, 2009
19. V.V. Goldobin. Strokes of the cerebellum. Dynamics of clinical indices and cognitive functions in acute and recovery periods / V.V. Goldobin // dissertational work, -2006г.
Причины и механизмы
Мозговые вены можно условно разделить на 2 подвида: поверхностные и глубокие. Вены, которые располагаются в мягкой оболочке (поверхностные), предназначены для оттока крови из коры мозга, а те, которые располагаются в центральных отделах полушарий (глубокие вены), служат для оттока крови от белого вещества.
Это довольно упрощенное описание сложного маршрута оттока крови позволяет понять, почему в течение такого долгого времени врачи не могут определить истинные причины нарушений мозгового кровообращения.
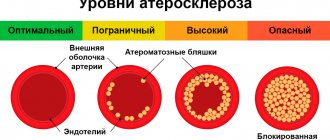
На данный момент медикам удалось узнать, что церебральная венозная дисциркуляция возникает при патологических процессах в полости между оболочками мозга или в шейном и позвоночном сплетении. В 75 % случаев этими патологическими процессами являются шейный остеохондроз либо атеросклеротические бляшки.
Факторы, ограничивающие кровоток в ВБС (недостаточность кровообращения): атеросклеротические стенозы (сужения), тромбозы, эмболии; посттравматическое расслоение позвоночных артерий; экстравазальные (внесосудистые) сдавления их при патологии позвоночника или мышцами шеи, а также рубцово-измененными тканями;
деформации артерий с постоянным или периодическим нарушением их проходимости. Предполагается, что помимо механического влияния внесосудистые факторы могут являться причиной спазма артерий при раздражении их периартериального сплетения. Почти в двух третях случаев эти изменения касаются внечерепного отдела позвоночных артерий и нередко доступны для устранения. Поэтому выявление внесосудистых факторов приобретает особое значение.
Избыточный отток крови в другие области сосудистой системы происходит по механизму обкрадывания (с создание ишемии в ВБС).
Имеют значение так же повышение гематокрита, вязкости, фибриногена, агрегации и адгезии тромбоцитов и снижение деформируемости эритроцитов в усугублении на.
Чаще всего клинические проявления недостаточности кровообращения в ВБС представляют собой взаимодействия ряда перечисленных причин и механизмов. Вместе с тем современные методы клинических и инструментальных исследований позволяют выделить основной реально значимый, а иногда и единственный патогенетический фактор и обосновать пути его устранения.
Причины затруднения оттока крови от мозга
Точно определить, что именно спровоцировало нарушение нормального оттока крови из мозга, достаточно сложно, ведь после события, спровоцировавшего закупорку, может пройти не один год. Основными причинами венозной дисциркуляции могут быть:
- легочная и сердечная недостаточность;
- компрессия экстракраниальных вен;
- тромбоз яремной вены;
- мозговые опухоли;
- черепно-мозговая травма;
- отек мозга;
- системные заболевания (красная волчанка, гранулематоз Вегенера, синдром Бехчета).
Провоцировать дисциркуляцию может как одна болезнь, так и комплекс нескольких неприятных симптомов. Например, мутация белка протромбина в сочетании с применением контрацептивов в виде таблеток увеличивает риск развития дисгемии (второе название венозной дисциркуляции).
К чему приводит игнорирование проблемы?
Долгое игнорирование симптомов приводит к тому, что кислород и глюкоза не попадают в мозг. Это может привести к неврологическим проблемам. Отсутствие лечения может спровоцировать и более тяжелые состояния.
Инсульт
Если какое-либо новообразование блокирует отток крови в сонной артерии, может произойти инфаркт или инсульт. В результате чего некоторое количество ткани головного мозга может отмереть. Отмирание даже небольшого количества ткани может повлиять на речь, координацию, память. Тяжесть последствий инсульта зависит от того, сколько ткани отмерло и как быстро был восстановлен отток венозной крови. Некоторые пациенты способны полностью восстановить здоровье, но большинство из пострадавших получают необратимые изменения.
Прогнозы при венозной дисциркуляции
Прогноз и скорость выздоровления будут зависеть от нескольких факторов.
Например, прогноз выживаемости при дисгемии может быть достаточно негативным, если у пациента был инсульт или тромбоз. Но если причиной заболевания стала гипертензия или диабет, то прогноз будет гораздо лучше.
Наличие гипоксии
Прогноз будет плохим, если венозная дисциркуляция ранее приводила к гипоксии. Даже после устранения дисгемии возможны внезапные потери сознания или проблемы с опорно-двигательным аппаратом.
Больше всего результат лечения будет зависеть от возраста и общего состояния здоровья пациента. Молодые люди с хорошим иммунитетом имеют самые лучшие прогнозы на полное выздоровление.
Симптомы и признаки заболевания
В неврологии к проявлениям клинических признаков вертебро-базилярного синдрома относят:
- частые головные боли в затылке, пульсирующие или давящие;
- приступы головокружения, которые при развитии заболевания доходят до обмороков, усиливаются после долгой неподвижности шеи (сон, сидячая работа), иногда сопровождаются тошнотой;
- четко проявляющийся дискомфорт, чувство затекания в шее;
- появление шума в ушах, который с течением заболевания становится постоянным;
- нарушения зрения: размытые контуры, туман или мушки перед глазами;
- нарушение равновесия, неустойчивость при ходьбе.
Чтобы приобретенный вертебро-базилярный синдром не испортил качество жизни, общей рекомендацией для каждого человека является соблюдение режима двигательной активности и использование специальной разминки. Гимнастика для профилактики заболевания ВБН выполняется плавно, без напряжения. Занятия хорошо делать утром после сна, не спеша разминаясь. Периодически проходите курсы расслабляющего массажа и физиотерапии.
Самые опасные позы для гимнастики больных вертебро-базилярным синдромом – голова, запрокинутая назад, положение лежа на животе (и спать при этой болезни так нельзя) и круговые вращения головы с большой амплитудой. Эффективные упражнения для уменьшения проявлений заболевания – это разминка с наклонами и вытягиванием головы. Каждое упражнение нужно повторять по 10 раз, потом переходить к следующему. Вот этот комплекс:
- наклонив голову вперед, дотянитесь подбородком до грудной клетки, через несколько секунд вернитесь в первоначальное положение;
- наклоняйте голову вправо и влево, дотягиваясь до плеча;
- медленно вращайте головой по кругу, вначале в одну, потом в другую сторону;
- вытягивайте голову медленно вперед, затем вернитесь в исходное положение;
- подтянитесь макушкой вверх, зафиксируйте положение головы на несколько секунд, расслабьтесь.
После этого воспользуйтесь комплексом для разминки всего тела, также повторяя упражнения по 10 раз:
- поворачивайте корпус вправо и влево, потягиваясь в сторону поворота;
- стоя прямо, поднимите руки, соединив ладони, и ненадолго зафиксируйтесь в таком положении;
- постойте на одной ноге как можно дольше, смените ногу.
Факторы риска
Кроме вышеперечисленных заболеваний, нарушение венозного кровотока может спровоцировать ведение нездорового образа жизни. При обнаружении у себя хотя бы одного из приведенных ниже факторов риска, необходимо записаться на прием к неврологу, чтобы обсудить меры профилактики дисгемии.
Высокое давление и сидячий образ жизни — первый шаг к дисгемии
Насторожить должны следующие отклонения:
- наличие сахарного диабета;
- высокое кровяное давление;
- ожирение 2 степени и выше;
- высокий уровень холестерина;
- высокий уровень триглицеридов;
- сидячий образ жизни.
Как лечить венозную дисциркуляцию?
Врач может порекомендовать несколько различных методов лечения, в зависимости от выявленных причин заболевания. Но большинству больных будет рекомендовано внести изменения в повседневный образ жизни, а именно:
- отказаться от курения и употребления алкоголя;
- ежедневно выполнять несложные физические упражнения;
- придерживаться диеты для снижения уровня холестерина;
- ежедневно контролировать уровень сахара в крови и давление.
Что касается медикаментозного лечения больных с венозной дисциркуляцией, то назначается специфическая терапия, которая включает прием антикоагулянтов или тромболитиков (в зависимости от истории болезни). Но применение системной антикоагуляции в качестве первичного лечения рекомендуется всем без исключения пациентам (даже для ребенка и при наличии внутричерепного кровоизлияния).
Медикаментозная терапия – самый эффективный метод лечения дисгемии
Чаще всего назначают прием препаратов, содержащих гепарин. При внутривенном введении его действие начинается немедленно, что очень важно для пациентов с острой формой дисгемии.
Эноксапарин натрия является низкомолекулярным гепарином и назначается в том случае, если необходимо возобновить венозный отток пациентам, страдающим аллергическими реакциями, либо для профилактики. Основным преимуществом эноксапарина является возможность прерывистого введения препарата, что позволяет пациенту не ложиться в больницу, а воспользоваться возможностью амбулаторного лечения.
Варфарин назначается пациентам с нарушениями свертываемости крови, которым гепарин и эноксапарин категорически противопоказан. Препарат незначительно влияет на активность свертывания, но и терапевтический эффект можно будет увидеть лишь через несколько дней. Поэтому такое лечение не назначают на острых стадиях дисциркуляции.
Доза вводимого препарата должна тщательно контролироваться врачом, поэтому применение в домашних условиях исключается. Более высокие дозы вводятся в начале лечения для того, чтобы ускорить время восстановления нормального оттока, но в то же время такая тактика приводит к увеличению риска кровотечения. Лечение варфарином следует продолжать в течение 3-6 месяцев для получения стойкого результата.
Хирургическое вмешательство для избавления от дисциркуляции назначается в крайних случаях
Если нарушения в венозной системе слишком серьезные, то врач может порекомендовать провести хирургическую операцию с целью оперативного улучшения оттока крови от мозга. Но назначается хирургическая операция только в том случае, если медикаментозные методы не сработали.
Виды рекомендуемых при дисгемии хирургических операций:
- эндартерэктомия (удаление внутренней оболочки пораженной артерии);
- шунтирование: новый кровеносный сосуд помещают около места сужения вены, для того чтобы создать новый маршрут кровотока;
- ангиопластика: баллонный катетер вводится в узкий участок артерии для того, чтобы расширить стенки и улучшить кровоток.
Лечение вертебро-базилярной недостаточности
Лечение назначается неврологом.
Основные направления терапии ВБН определяются характером поражения сосудов. Необходим регулярный (ежедневный) контроль артериального давления и обязательная коррекция диеты (ограничение в рационе поваренной соли, жирной пищи), исключение потребления алкоголя и курения, дозированные физические нагрузки.
В случае отсутствия положительного эффекта на протяжении 3-6 месяцев, следует проводить медикаментозную терапию. Снижение артериального давления может начинаться с любой из групп:
- мочегонных препаратов (индапамид, «Гипотиазид»),
- ингибиторов АПФ (лизиноприл, эналаприл),
- блокаторов кальциевых каналов (амлодипин, фелодипин),
- бета-блокаторов (карведилол, метопролол, бисопролол),
- сартанов (валсартан, азилсартан, олмесартан).
Предпотительно использование комплексной терапии из 2-3 препаратов в невысоких дозах, чем увеливение одного средства до максимума (диуретик + ингибитор АПФ, диуретик + b-блокатор, бета-блокатор + блокатор кальциевых каналов). При необходимости (отсутствие эффекта от лечения, плохая переносимость лекарственных средств) проводится замена на препарат из иной фармакологической группы.
У тех больных, у которых причиной вертебро-базилярной недостаточности является скполлность к тромбообразованию, повышенная вязкость крови, эффективным способом профилактики приступов является восстановление свойств крови и предупреждение формирования тромбов. Наиболее распространенным препаратом, обладающим противотромботическим эффектом, является ацетилсалициловая кислота. В настоящее время считается, что оптимальной терапевтической дозой является прием препарата 0,5-1,0мг/кг веса в сутки (больной должен ежедневно получать 50-100 мг ацетилсалициловой кислоты).Невозможность применения ацетилсалициловой кислоты требует использования иных препаратов, в частности, клопидогрела.
Для улучшения состояния сосудистой стенки показа прием дипиридамола. Суточная доза может варьировать от 75 до 225 мг (25 до 75мг 3 раза в день), в отдельных случаях объем препарата увеличиваетсядо 450мг. Принимается дипиридамол за 1 час до еды, таблетка не разжевывается, обязательно запивается полным стаканом воды. Длительность курса применения дипиридамола обычно составляет 2-3 месяца. Отмена производится постепенно, доза уменьшается на протяжении 1-2 недель. Препарат противопоказан при остром инфаркте миокарда, стенокардии покоя, тяжелой застойной сердечной недостаточности, расстройствах сердечного ритма.
Современными препаратами противотромботического действия являются клопидогрел, тиклопидин, ривароксабан, апиксабан. Улучшению мозгового кровообращения может способствовать ницерголин. Поддерживающая доза ницерголина устанавливается индивидуально и составляет 5-10мг 3 раза в сутки. Хорошо зарекомендовал себя циннаризин. Лечение начинается с минимальных дозировок (12,5 мг 3 раза в сутки) с постепенным повышением дозы (25-50мг 3 раза в сутки после еды). Также назначают пирацетам по 0,8 г 3 раза в сутки на протяжении 2 месяцев, церебролизин по 5-10 мл внутривенно 5 -10 введений на курс терапии.
Весьма удобной комбинацией представляется препарат «Фезам», содержащий 25мг циннаризина и 400мг пирацетама. Несомненным преимуществом препарата является удобство дозирования. Эффект наблюдается при приеме 1-2 капсул 3 раза в сутки. Длительность курса лечения определяется индивидуально,зависит от характера и выраженности неврологического дефицита. Средняя продолжительность курса составляет 1-3 месяца. Карнитина гидрохлорид вводится внутривенно капельно по 5-10 мл 20% раствора, на 300-400мл физиологического (изотонического) раствора, курс лечения составляет 8-12 введений. Обязательное условие – скорость не выше 60 капель в минуту.
Для устранения приступов головокружения при вертебро-базилярной недостаточности хорошо зарекомендовал себя бетагистин. Препарат применяется по 8-16-24 мг 2-3 раза в сутки. Целесообразно начинать лечение с малых доз, при необходимости постепенно увеличивая их. Курс лечения длительный (2-3 месяца). С целью уменьшения интенсивности эпизодов головокружения и сопутствующих симптомов (тошнота, рвота), в особенности провоцирующихся движением, назначается меклозин. Суточная доза вариабельна и составляет от 25 до 100 мг.
Отдельное место в лечение занимает массаж. Воздействие на мышцы, связки и сухожилия способствует повышению тонуса сосудов, их адекватной реации на изменения показателей артериального давления.
Методы диагностики
В последнее время возросли информационные возможности инструментальных методов диагностики в клинической практике. Наиболее доступными и безопасными стали ультразвуковые методы исследования сосудистой системы мозга. Ультразвуковая допплерография позволяет получать данные о проходимости позвоночных артерий, линейной скорости и направлении потоков крови в них.
Компрессионно-функциональные пробы дают возможность оценить состояние и ресурсы коллатерального кровообращения, кровоток в сонных, височных, надблоковых и других артериях. Дуплексное сканирование демонстрирует состояние стенки артерий, характер и структуру стенозирующих образований. Транскраниальная допплерография с фармакологическими пробами имеет значение для определения церебрального гемодинамического резерва.
Ультразвуковая допплерография (УЗДГ), — детекция сигналов в артериях дает представление об интенсивности микроэмболического потока в них, кардиогенном или сосудистом эмбологенном потенциале. Исключительно ценными представляются данные о состоянии магистральных артерий головы, получаемые при МРТ в режиме ангиографии.
Когда решается вопрос о проведении тромболитической терапии или хирургическом вмешательстве на позвоночных артериях, определяющее значение приобретает контрастная рентгеновская панангография. Косвенные данные о вертеброгенном влиянии на позвоночные артерии могут быть получены также при обычной рентгенографии, выполненной с функциональными пробами.
Особое место занимает отоневрологическое исследование, особенно если оно подкрепляется компьютерными электронистагмографическими и электрофизиологическими данными о слуховых вызванных потенциалах, характеризующих состояние стволовых структур мозга, а также МРТ их.
Последовательность применения перечисленных инструментальных методов исследования определяется особенностью определения клинического диагноза.
Если больной жалуется на несколько вышеперечисленных симптомов, то все усилия врача будут направлены на то, чтобы выявить и вылечить причину дисциркуляции. Для этого выполняется физический осмотр, а также изучается медицинская история. Для подтверждения нарушения венозного оттока назначается несколько исследований с визуализацией вен в головном мозге и вертебро-базилярном бассейне.
Полный анализ крови
Назначается для выявления антинуклеарных антител и определения скорости оседания эритроцитов. Если результаты анализа подтвердят наличие антител и пониженный показатель СОЭ, то назначается дополнительное исследование на определение компонентов комплемента и уровня антител к анти дезоксирибонуклеиновой кислоте. Результаты вышеприведенных анализов позволят узнать, что причиной дисгемии стала системная красная волчанка или гранулематоз Вегенера.
Электроэнцефалограмма при нарушенном оттоке венозной крови может быть нормальной. Но это исследование настоятельно рекомендуется проводить после одностороннего инфаркта таламуса. Замедление основного альфа-ритма косвенно указывает на координационные аномалии и проблемы с оттоком крови.
ЭЭГ может помочь врачу выявить венозную дисциркуляцию
КТ является важным методом визуализации, часто назначается для первичной диагностики дисгемии. На снимке томографа можно увидеть, не стало ли причиной дисгемии какое-либо новообразование или тромбоз.
КТ-ангиография
КТ-ангиография назначается также для визуализации церебральной венозной системы. Только ангиография может указать на отсутствие потока в венозных каналах.
Контрастная магнитно-резонансная томография является отличным методом визуализации протока крови в больших мозговых венах. Назначается в том случае, если ангиография не выявила нарушений оттока венозной крови в ВББ.