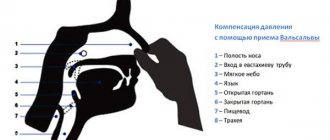
Показания к операции
Операция по удалению варикоцеле показана в следующих случаях:
- болезненные ощущения в органах мошонки;
- отклонения в показателях спермограммы;
- изменение размеров и плотности яичка, выявленные в результате внешнего осмотра или ультразвуковой диагностики.
Сроки операции определяются показаниями. При расширенных сосудах операцию лучше провести как можно быстрее, не дожидаясь осложнений. Если видимых изменений и дискомфорта нет, то с хирургическим вмешательством можно повременить, применять поддерживающую терапию и осуществлять периодический контроль с помощью УЗИ-диагностики.
Вероятность развития мужского бесплодия
Прошло время, когда женщин считали главными «виновниками» бесплодных браков. Согласно современным данным, более 40% случаев бесплодия у мужчин связаны с расширением вен семенного канатика и яичек, причём с течением времени прогноз ухудшается. Поэтому операции по устранению варикоцеле должны проводится в молодом возрасте. После успешного лечения риск атрофии яичка и бесплодия значительно уменьшается. Лечить варикоцеле любой степени можно с помощью эндоваскулярной хирургии сейчас можно без разрезов и боли, поэтому не стоит оттягивать это лечение надолго.
Противопоказания
Операции варикоцеле не рекомендуются в следующих случаях:
- период полового созревания у подростка. В возрасте, когда организм бурно формируется, возможны рецидивы. В этом случае операцию рекомендовано проводить по достижении пациентом 18 лет;
- при бессимптомном течении заболевания и отсутствии жалоб на дискомфорт со стороны пациента. Операцию можно не проводить, если пациент не планирует становиться отцом, например в преклонном возрасте;
- при гемофилии и сахарном диабете в состоянии декомпенсации.
Категорическими противопоказаниями являются острые состояния в области брюшной полости, такие как аппендицит, перитонит.
Когда нужно проводить операцию при варикоцеле
Проведение операции Мармара рекомендовано при следующих показателях:
- Плохая спермограмма, которая может стать причиной бесплодия. На практике операции проводят всем мужчинам, которые имеют варикоцеле даже 1 степени, если пара хочет ребенка.
- Боли в области мошонки, которые имеют тянущий характер и усиливаются со временем. Тяжесть и дискомфорт в яичке, увеличивающиеся при ходьбе и физической нагрузке.
- Набухшие вены, которые легко прощупываются, что говорит о последней стадии патологии.
Варикоцеле легкой степени не влияет на качество жизни, не сопровождается болью, не вызывает атрофию яичек, поэтому не всегда требуется хирургическое вмешательство. На момент диагностики патологии качество спермы не всегда оказывается нарушенным, поэтому мужчина может зачать ребенка. Лечение требуется на стадиях, когда уже есть проблемы с генеративной функцией, мужчина хочет сохранить фертильность в будущем, даже если на момент спермограммы проблем не было выявлено.
Подготовка к операции
Операция варикоцеле у мужчин носит плановый характер, поэтому перед ее выполнением необходимо пройти стандартное обследование, куда входят:
- общие анализы крови и мочи;
- анализ крови на выявление возбудителей мочеполовых инфекций;
- биохимия крови;
- коагулограмма;
- ЭКГ;
- спермограмма.
Обязательно сообщать лечащему врачу о наличии аллергии на какие-либо медпрепараты.
За 5–7 дней до операции варикоцеле желательно отменить препараты, разжижающие кровь. Если они назначены по жизненным показаниям, необходимо сообщить об этом лечащему врачу.
На консультации задайте врачу все интересующие вас вопросы по поводу того, как проходит операция, сколько длится по времени, какой прогноз в вашем конкретном случае.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
— Для купирования болевых ощущений после любой операции по поводу варикоцеле пациенту назначают анальгетики; — во избежание развития инфекционных заболеваний проводится антибактериальная профилактика; — для умения натяжения семенного канатика необходима специальная поддерживающая повязка; — при ушивании раны рассасывающимся шовным материалом швы снимать не нужно, в противном случае швы снимают приблизительно через девять-десять дней; — на протяжение ближайших шести месяцев необходимо исключить тяжёлые физические нагрузки; — контроль УЗДГ (допплеровское исседование) сосудов мошонки после операции по поводу варикоцеле необходимо выполнить через 6 месяцев; — если показанием к операции по поводу варикоцеле явилось бесплодие, планировать зачатие можно сразу же после снятия швов. Если в течение 3-х месяцев после операции по поводу варикоцеле беременность не наступила, необходимо выполнить контрольную спермограмму и обратиться к урологу с результатом.
Методы удаления варикоцеле
На сегодняшний день практикуются несколько видов оперативного лечения варикоцеле.
Классическая операция варикоцеле по методикам Иваниссевича и Паломо. Удаление вен осуществляется открытым способом через разрезы размером 3–5 см. На современном этапе развития медицины методы считаются устаревшим. Единственным достоинством является невысокая стоимость операции. Недостатков значительно больше: высокий риск рецидивов и осложнений, длительный восстановительный период.
Лапароскопическая операция варикоцеле через проколы, которая проводится под общим наркозом. Проколы почти незаметны и быстро заживают. Метод хорошо себя зарекомендовал при двусторонней патологии. Риск рецидивов минимален.
Эндоскопическое склерозирование пораженного сосуда выполняется через прокол в бедренной вене под контролем микроскопа и рентгеновского аппарата. Метод показан при двусторонней патологии, сильных болях или бессимптомном течении болезни. Восстановительный период очень короткий. Единственным недостатком можно считать использование рентгеновского излучения.
Микрохирургическая операция Мармара. Манипуляция выполняется под контролем электронного микроскопа (фото). Она позволяет работать только с поврежденным сосудом, не затрагивая другие вены и лимфатические протоки. Сегодня это самый прогрессивный метод удаления варикоцеле. Он не требует длительной госпитализации, восстановительный период практически отсутствует, разрез очень быстро затягивается, вероятность рецидивов крайне низкая.
Операция Мармара в клинике урологии ПСПБГМУ
Мы проводим операции Мармара пациентам старше 18 лет. На лечение принимаются жители Петербурга и других городов.
Операции проводит Горелов Дмитрий Сергеевич:
- Операцию Мармара выполняет с 2009 года
- Выполнил более 400 таких операций
- В течение 7 лет работал андрологом в государственном Центре планирования семьи (отделении бесплодного брака).
Какая вероятность рецидива после операции Мармара?
- Частота рецидивов после операции Мармара низка и по данным литературы менее 1%.
- В литературе описаны случаи отека мошонки и водянки яичка из-за повреждения лимфатических сосудов.
- Результат напрямую зависит от опыта хирурга
- Необходимо наличие качественного микрохирургического инструментария и оптики.
Сколько времени занимает лечение:
- Операция в день поступления или на следующий день
- Длительность операции около 1 часа, под местной анестезией
- Выписка на следующий день после операции
- Рассывающиеся швы не надо снимать
- Перевязки проводятся бесплатно
Как проводится лечение
Применяют медикаментозные методики и оперативные. Последние признаны наиболее эффективными. Существуют множество видов хирургических вмешательств. Одно из наиболее эффективных заключается в перевязке яичковой вены. В настоящее время стала популярной малоинвазивная оперативная коррекция: кровоток по сосуду прекращают, используя специальную пробку. Эффективна лапароскопия, в ходе которой проводится иссечение сосудов с обеих сторон.
При первой степени патологии пациенту рекомендуют консервативную терапию и дают рекомендации:
- Носить подтягивающее белье;
- Принимать контрастный душ;
- Заниматься плаванием.
Вторая и третья степень лечится хирургически. Выделить три основных разновидности операций:
- Традиционная открытая;
- Эндоскопическая;
- Эндоваскулярная.
В настоящее время все более популярной становятся методики проведения лапароскопической и эндоваскулярной коррекции. Цель – прекращение патологического кровотока путем перевязки яичной вены.
Подросткам проводят следующие хирургические вмешательства.
- Лапароскопическая операция
Это метод вмешательства – малоинвазивный, используется общий наркоз. Не требуется длительная реабилитация. Полное восстановление достигается уже через месяц.
- Микрохирургическая
Самая безопасная и высоко результативная методика. Достоинства:
- Наименьшее количество рецидивов;
- Безболезненность;
- Минимальная травматичность;
- Отсутствие необходимости в госпитализации.
- Эндоваскулярная методика
Эмболизация вены проводится через прокол вены бедра.
Прогнозирование результатов проведенного лечения
Эффективность проведения лапароскопической операции доказана тем, что пациенты через непродолжительный период реабилитации возвращаются к полноценной активной жизни. До 90% мужчин обретают возможность отцовства. Качественный состав спермы восстанавливается, сперматозоиды становятся подвижными, их количество увеличивается.
Главным условием для прооперированных пациентов становится соблюдение правил периода восстановления и внимательное наблюдение за самочувствием.
В случаях появления неприятных или болезненных ощущений необходимо сразу посетить врача. Признаками, вызывающими опасения, могут выступать:
- изменение размеров мошонки;
- болевые симптомы в области мошонки;
- температура тела выше 37°;
- болезненные ощущения при мочеиспускании.
Статистика распространенных видов лечения
Эффективность различных подходов можно узнать из результатов многочисленных исследований. Лапароскопии свойственна результативность 85% с частотой вторичного появления патологии на уровне 5-15%. Лечение по Иваниссевичу с вероятностью от 3% приведет к образованию водянки яичковых оболочек, с частотой 2-36% возникнет гидроцеле, у 9% мужчин наступит рецидив. Иногда у больных в ходе вмешательства повреждаются лимфатические сосуды.
Только путем проведения микрохирургической манипуляции можно добиться 100-процентного выздоровления без угрозы рецидива и неприятных побочных явлений. Уже в течение полутора лет у пациентов восстанавливается концентрация спермиев на 38-52% и их подвижность на 17-75%, повышается паренхиматозная масса яичка на 7-8%, устраняется болевой синдром. Если у пары были проблемы с деторождением, то беременность наступает уже к 9-12 месяцу после манипуляции. Время на полное восстановление нормального кровотока и возврат мужчины к привычному жизненному укладу составляет до трех недель.
Технология выполнения лапароскопии
Этапы проведения хирургических манипуляций:
- введение общего наркоза;
- в область брюшины через проколы устанавливают три троакара (трубки, через которые вводится инструментарий);
- через иглу Вереша полость заполняют углекислым газом (это улучшает движение инструментов);
- через один троакар вводится лапароскоп, остальные служат для доступа хирургического инструментария к необходимому участку;
- проводится выделение расширенных вен, перевязка и иссечение больных участков, останавливается поток крови в пораженных сосудах;
- инструменты извлекают, а на места проколов накладывают асептическую повязку.
Операция реваскуляризации лапароскопическим методом длится от 45 минут до одного часа.
Лапароскопия: преимущества перед классическими операциями
Операция лапароскопии выполняется с помощью современного прибора – лапароскопа. Он оснащен специальной видеосистемой. При введении через небольшие проколы в мошонке, аппаратура выводит многократно увеличенное изображение на монитор.
Метод лапароскопической хирургии имеет ряд преимуществ перед традиционными операциями. Он характеризуется:
- малой вероятностью возникновения осложнений инфекционного характера;
- высокой точностью хирургических действий;
- малой степенью травматизма и кровопотери;
- возможностью диагностирования дополнительных варикозных узлов;
- коротким периодом восстановления;
- отсутствием послеоперационных болевых синдромов;
- восстановлением сексуальных функций уже через семь дней;
- возможностью осмотра других органов брюшины;
- отсутствием шрамов и косметических дефектов.
Метод лапароскопии успешно используется для удаления варикоцеле с двух сторон.
Несмотря на большое количество достоинств, методика имеет недостатки. По большей части они связаны с зависимостью хирургических действий от используемого технического оборудования. В случае нарушения в работе видеосистемы может создаться ситуация угрозы здоровью пациента. Также к недостаткам лапароскопического вмешательства относят:
- применение общего наркоза, иногда вызывающего побочные явления у пациентов;
- более высокую цену, сравнительно с классическими операциями;
- возможные рецидивы (возникают очень редко, приблизительно в 3% случаев).