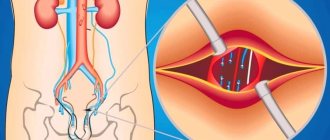
Варикоцеле — варикозное расширение сосудов яичка или семенного канатика. Патология ухудшает функционирование кровеносных сосудов, повышает венозное давление в области гениталий, часто становится причиной бесплодия у мужчин.
Течение нередко проходит бессимптомно или симптомы явно не выражены. В таком случае диагностировать варикоцеле можно на плановом осмотре или при выяснении причин бесплодия.
Причины возникновения:
- генетическая предрасположенность к варикозу;
- воспалительные процессы в организме;
- регулярная физическая нагрузка, а именно поднятие тяжелых предметов;
- наличие новообразований в паху;
- излишняя масса тела.
Варикоцеле причины
Варикоцеле не вызывает болей, и лишь изредка может проявляться ноющими или тянущими ощущениями в яичке. В этом и заключается коварство этого заболевания, потому что убедить пациента, у которого ничего не болит, лечь под нож бывает непросто (хотя сегодня это, конечно, скорее не нож, а микрохирургический инструмент). А оперироваться необходимо, потому что из-за варикозного расширения вен семенного канатика возникает застой крови в яичке, страдает его кровоснабжение и повышается локальная температура. Все эти факторы, действуя исподволь и незаметно, приводят к нарушению процесса образования и созревания сперматозоидов, а в далеко зашедших случаях — к уменьшению размеров и атрофии яичка. Чем раньше провести лечение варикоцеле, тем больше шансов предотвратить негативные последствия для организма мужчины.
У пациентов с варикоцеле нередко обнаруживаются патологические изменения в спермограмме. Наиболее часто встречается олигозооспермия (уменьшение концентрации сперматозоидов менее 15 млн в мл), астенозооспермия (снижение концентрации прогрессивно подвижных сперматозоидов до 32% и менее), тератозооспермия (большое количество патологических форм сперматозоидов, превышающее 96%). Для варикоцеле характерно повреждение и фрагментация ДНК сперматозоидов.
Несколькими исследованиями последних лет подтверждена взаимосвязь между варикоцеле и снижением уровня тестостерона, эректильной дисфункцией. Так, в 2011 г. группа индийских ученых во главе с Сатиа Срини (Sathya Srini V.) опубликовала результаты лечения 200 пациентов с гипогонадизмом и эректильной дисфункцией в сочетании с варикоцеле. Часть этих пациентов получала гормоно-заместительную терапию, другая часть подверглась хирургическому лечению варикоцеле. У 78 % пациентов, подвергшихся операции по устранению варикоцеле, достигнута нормализация уровня тестостерона с улучшением эректильной функции. Схожие результаты были продемонстрированы польским урологом Д. Падуч. В его исследовании бесплодных мужчин с варикоцеле и гипогонадизмом, у 76% после хирургического лечения варикоцеле достигнута нормализация тестостерона и улучшение половой функции.
Осложнения
Главное, что нужно уяснить пациентам, страдающим варикозом яичка – серьезное положение дел с появлением потомства. Бесплодие может стать печальным осложнением варикоцеле, поэтому не стоит тянуть с походом в клинику за, проведением диагностики и лечением. Квалифицированную помощь могут оказать врачи ЦМ «Глобал клиник». Статистика свидетельствует о том, что пациенты с диагнозом варикоцеле в 60 случаях из ста сталкиваются с проблемой нарушений функций сперматозоидов. 40% мужчин с варикозом яичка становятся бесплодными.
Cтепени варикоцеле
Степени варикоцеле (в соответствии с критериями Европейской ассоциации урологов):
| СТАДИЯ | ХАРАКТЕРИСТИКА |
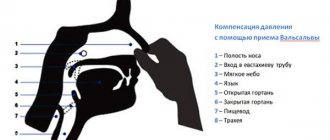
| Субклиническое варикоцеле (0) | не пальпируемое (даже при пробе Вальсальвы) расширение вен, определяемое только с помощью ультразвуковой допплерографии |
| Первая стадия варикоцеле | пальпируемое при пробе Вальсальвы расширение, исчезающее в покое |
| Вторая стадия варикоцеле | пальпируемое в покое и при пробе Вальсальвы расширение, но не определяемое визуально |
| Третья стадия варикоцеле | визуально определяемое расширение, определяемое как в покое, так и при пробе Вальсальвы |
Вторая и третья стадии могут сопровождаться уменьшением размеров (гипотрофией) соответствующего яичка.
История возникновения болезни
Варикоцеле – болезнь с глубокими историческими корнями. Первое упоминание о проблеме относится к XVI веку и связано с именем Паре — известного хирурга эпохи Возрождения. Он обратил внимание на патологию венозных сосудов около мужского яичка. Многие историки медицины говорят о причастности Гиппократа и Цельсиуса к констатации фактов об этой проблеме. Тема варикоцеле очень тесно связана с бесплодием. В 19-20 веках ученые подтвердили возможность излечения мужского бесплодия в прямой зависимости от устранения варикоза яичек.
ЛЕЧЕНИЕ ВАРИКОЦЕЛЕ
Варикоцеле операция
Варикоцеле у мужчин лечение
Как я уже упомянул, консервативные методы лечения варикоцеле неэффективны. Слабую и растянутую стенку вен нельзя укрепить с помощью лекарств. Поэтому единственным эффективным методом лечения варикоцеле является хирургический. Существуют различные варианты операций при варикоцеле. Расширенные вены могут перевязываться в паховом канале, выше или ниже его. Возможен эндоваскулярный подход — эмболизация и склерозирование расширенных вен. Однако, “золотым стандартом” является микрохирургическая подпаховая (субингуинальная) перевязка — операция Мармара. Рассмотрим особенности каждой из этих операций, применяемых для лечения варикоцеле.
Профилактические меры
Ежегодное посещение уролога даже при отсутствии каких-либо жалоб и симптомов, в сочетании со здоровым образом жизни, решительным и безоговорочным отказом от вредных привычек (в первую очередь, курения) и активными занятиями спортом – лучший комплекс профилактических мер в любом возрасте. Также следует обращать внимание на работу желудочно-кишечного тракта, позаботиться об исключении из рациона жирных, жареных и острых блюд. Одежда должна быть удобной и не сдавливать гениталии. При этом важно помнить, что переохлаждение организма является дополнительным провоцирующим фактором для возникновения варикоцеле или его прогрессирования.
Как лечить варикоцеле
Операция Паломо
При этой операции разрез длиной 5-6 см выполняется в нижней боковой части живота, выше пахового канала. В этом месте яичковая вена представляет собой, обычно, один ствол, идущий вместе с яичковой артерией и лимфатическими сосудами. Хирург производит выделение, перевязку и пересечение сосудистого пучка единым блоком. Чаще всего используется общая или спинальная анестезия. Недостатком операции Паломо является пересечение яичковой артерии, питающей соответствующее яичко, что может ухудшать его функциональное состояние. Пересечение лимфатических сосудов может приводить к формированию водянки яичка (гидроцеле). Восстановление и реабилитация после операции Паломо занимает около 2 недель.
Операция Иваниссевича
Длина разреза примерно такая же, как и при операции Паломо, но сам разрез производится ниже, непосредственно в области пахового канала. Семенной канатик (содержащий расширенные вены) в этом месте лежит довольно поверхностно, что делает возможным его выделение. Как правило, операция выполняется под общей или спинальной анестезией, хотя возможно и местное обезболивание.
При операции Иваниссевича хирург старается сохранить яичковую артерию и лимфатические сосуды, но отсутствие оптического увеличения затрудняет эту задачу. В случае перевязки артерии и лимфатических сосудов могут возникнуть осложнения, описанные выше (атрофия яичка, формирование гидроцеле). Период восстановления после операции Иваниссевича протекает около 2 недель.
Операция Мармара
Операция Мармара (субингуинальное микрохирургическое лигирование вен семенного канатика). Эта методика была впервые описана американским урологом Джоэлом Мармаром в 1985 году. Через небольшой (около 2 см) разрез кожи в паховой области (ниже пахового канала) производится выделение семенного канатика. С применением оптического увеличения (операционный микроскоп или бинокуляры) и микрохирургической техники производится разделение элементов семенного канатика (семявыносящий проток, яичковая артерия, притоки внутренней семенной вены и лимфатические сосуды). Венозные сосуды диаметром более 2 мм перевязываются (лигируются) и пересекаются. Все остальные элементы остаются интактными. Операция заканчивается наложением косметического шва.
В 1992 году другой американский уролог-андролог Марк Гольдштейн модифицировал операцию Мармара, предложив пересекать не только ветви внутренней семенной вены, но и вены мошонки (ветви наружной семенной вены и губернакулярные вены), для чего необходимо извлечь в операционную рану яичко. Модификация Гольдштейна до сих пор активно применяется урологами всего мира, особенно при рецидивных формах варикоцеле.
Операцию Мармара можно выполнить как под общей или спинальной, так и под местной анестезией. Минимальная длина разреза и микрохирургическая техника делают возможным выполнение этой операции в амбулаторных условиях, без госпитализации.
В большинстве случаев пациент может покинуть клинику уже через 1-2 часа после операции.Осложнения при операции Мармара встречаются гораздо реже, чем при других вариантах операций, применяемых при варикоцеле. Функциональные и косметические результаты операции Мармара также значительно лучше, чем у других методик. В большей степени увеличивается количество и подвижность сперматозоидов. Закономерно, что операция Мармара в настоящее время рассматривается как “золотой стандарт” хирургического лечения варикоцеле.
Мошоночный доступ
Варикозно расширенные яичковые вены можно пересечь и на уровне мошонки. Через небольшой разрез около 1-2 см производится выделение семенного канатика с последующим пересечением варикозно расширенных вен. Основные этапы операции соответствуют методике Мармара. Основная сложность при мошоночном доступе заключается в том, что внутренняя семенная вена на уровне мошонки представлена сетью разнокалиберных вен, образующих лозовидное (или гроздевидное) венозное сплетение. Для достижения хорошего эффекта необходимо пересечь каждую из этих ветвей, что, безусловно, увеличивает время операции. Мошоночный доступ в настоящее время редко используется для лечения варикоцеле.
Лапароскопическое лигирование яичковой вены
Как и любые другие лапароскопические операции, лигирование яичковой вены производится через проколы в передней стенке живота. Операция проводится только под общим наркозом. Через проколы в брюшную полость вводятся инструменты и оптическая система. Яичковая вена выделяется недалеко от внутреннего отверстия пахового канала, на нее накладываются металлические клипсы и вена пересекается. Функциональные результаты лапароскопической операции при варикоцеле в целом близки к результатам операции Иваниссевича.
Послеоперационный период протекает легче, чем при операциях Паломо и Иваниссевича, проколы в животе довольно быстро заживают. Обычно пациент выписывается домой на следующий день после лапароскопического лигирования. Единственным преимуществом лапароскопической операции при варикоцеле, на мой взгляд, является возможность пересечь яичковые вены с обеих сторон (при двустороннем варикоцеле) через один и тот же доступ. Недостатками лапароскопического доступа является необходимость общего наркоза, а также риск осложнений, связанный с введением инструментов в брюшную полость.
Эмболизация яичковой вены при варикоцеле
Эта методика является наименее инвазивной среди всех, применяемых для лечения варикоцеле. Отсутствие разреза позволяет выполнить эмболизацию под местной анестезией (или вообще без анестезии!). Необходимость в швах также, естественно, отпадает. Через иглу в бедренную вену вводится тонкий катетер с гибким проводником. По катетеру в сосудистую сеть вводится контраст, локализация и перемещение проводника и катетера отслеживаются с помощью рентгеноскопии. Катетер ретроградным путем (от почечной вены по направлению к яичку) проводится во внутреннюю семенную (яичковую) вену. Оценивается строение и особенности яичковой вены, выявляются возможные дополнительные ветви и притоки. После этого по катетеру в просвет вены вводится свернутая спираль. В просвете вены спираль расширяется, надежно прижимаясь к стенкам вены и фиксируясь внутри. Затем в просвет вены вводится эмболизирующая субстанция, полностью закрывающая просвет вены. Выполняется контрольное исследование кровотока по вене. В случае отсутствия кровотока операция завершается.
Уже через два часа после операции пациент может покинуть клинику. Рецидивы варикоцеле после эмболизации встречаются очень редко. Еще одним преимуществом эмболизации при варикоцеле является то, что во время процедуры производится рентгеноскопия вен, что позволяет диагностировать различные анатомические аномалии, добавочные ветви, соединяющие яичковую вену с одноименной веной с противоположной стороны, другие сосудистые особенности, приводящие к рецидивам варикоцеле. В связи с этим, эмболизация может быть особенно эффективной в случаях рецидивного варикоцеле. Как и любой метод, эмболизация яичковой вены не лишена недостатков.
Один из существенных — необходимость введения контрастного вещества (обычно то же, что вводится при компьютерной томографии). Часть людей имеет аллергическую реакцию на контраст, им нельзя выполнить эмболизацию. Кроме этого, введение контраста противопоказано при почечной недостаточности. Поэтому, перед этой операцией обязательно проверяется уровень креатинина крови.
Еще одним ограничением для эмболизации является правостороннее варикоцеле. Правосторонняя локализация нечасто встречается при варикоцеле. Но, за счет анатомических особенностей, проведение катетера и проводника в правую яичковую вену часто бывает очень затруднительным. Поэтому, при правостороннем (или двухстороннем) варикоцеле лучше прибегать к хирургическим методам лечения, нежели к эмболизации.
Также определенное значение имеет высокая стоимость и относительно низкая доступность эмболизации. Стоимость эмболизации при варикоцеле, как правило, в несколько раз превышает стоимость хирургического лечения (в том числе, и операции Мармара). Это связано с использованием дорогостоящих одноразовых расходных материалов и необходимостью работы в эндоваскулярной операционной, оснащенной рентгеноскопическим оборудованием высокого разрешения (ангиографом). Эмболизация является в высокой степени оператор-зависимым методом, эффективность и безопасность которого в большой степени зависит от хирурга (человеческий фактор).
Осложнения при эмболизации яичковой вены встречаются редко. К ним относится аллергическая реакция на контраст, нарушение функции почек, кровотечение из места пункции, перфорация стенки вены. Редким специфическим осложнением является миграция (смещение) установленной спирали и ее передвижение по сосудистому руслу с возникновением эмболий в различных органах.
Cравнение различных операций для лечения варикоцеле:
| Длина разреза | Анестезия | Срок реабилитации | Частота рецидива | |
| Операция Паломо | 5-6 см | спинальная | 2 недели | 29 % |
| Операция Иваниссевича | 5-6 см | спинальная | 2 недели | 13,3 % |
| Операция Мармара | 2 см | местная/общая | 7-10 дней | до 4 % |
| Лапароскопия | 3 прокола | наркоз | 5-7 дней | 3-7 % |
| Эмболизация | Без разреза | местная | 1 день | до 10 % |
Я, в соответствии с рекомендациями Европейской ассоциации урологов, в большинстве случаев выполняю своим пациентам самую современную операцию по поводу варикоцеле — микрохирургическую субингуинальную перевязку варикозно расширенных вен по Мармару, и имею большой опыт этой операции.
Лечение варикоцеле без операции
Многие мои пациенты, впервые столкнувшиеся с такой проблемой как варикоцеле, в первую очередь интересуются, возможно ли лечение варикоцеле без операции. Конечно, это было бы очень заманчиво — обойтись без хирургического вмешательства, а еще лучше вылечить варикоцеле народными средствами. К сожалению, я вынужден их разочаровать. Эффективных методов лечения варикоцеле без операции на сегодняшний день не существует. Временный положительный эффект могут дать некоторые растительные средства, повышающие тонус вен (настойка конского каштана, листья винограда), а также лекарственные препараты (например, Эскузан, Детралекс, Флебодиа и др.). Варикоцеле, конечно, не исчезнет от приема этих лекарств, но симптомы могут уменьшиться. Приверженцы народной медицины для уменьшения симптомов варикоцеле рекомендуют ограничить физическую нагрузку и носить облегающее нижнее бельё (чтобы мошонка не отвисала, а была прижата к промежности). От этих мер можно ожидать временного облегчения, но само варикоцеле никуда не исчезнет. Поэтому, я должен констатировать, что попытки вылечить варикоцеле без операции лишь затягивают драгоценное время.
Лечение варикоцеле — операции
Как я уже упомянул, консервативные методы лечения варикоцеле неэффективны.
Профилактика
Любое заболевание проще предупредить, чем лечить, поэтому необходимо проводить профилактические мероприятия.
Меры, направленные на снижение риска развития патологического расширения вен в мошонке:
- здоровое питание – благоприятное действие на кишечник;
- прием витаминов;
- использовать средства контрацепции при половых контактах;
- разумные физические нагрузки;
- регулярность посещения врача с подросткового возраста.
Разумное соблюдение профилактических мер не только минимизирует риск развития болезни и ее рецидива, а также способствует выбору эффективного и менее инвазивного метода лечения.
Преимущества микрохирургической операции Мармара:
- Маленький косметический разрез в паховой области, в зоне роста волос (рубца практически не видно)
- Наибольшая эффективность операции достигается за счет применения операционного бинокуляра и микрохирургического инструментария
- Наименьший процент рецидивов и осложнений (менее 5 процентов)
- Возможность выполнения амбулаторно, без госпитализации
- Короткий и легкий послеоперационный и восстановительный период
Я осознаю свою ответственность за сохранение главного, что доверяет мне мой пациент, и сделаю все, чтобы оправдать доверие!
Диагностика
Для результативного лечения болезни нужно использовать все методы диагностики. Для обнаружения варикоцеле опытным специалистам достаточно визуального осмотра пациента и прощупывания сплетения венозных сосудов яичка в виде грозди. Мужчину осматривают в положении стоя, в спокойном состоянии. Чтобы уточнить результаты пальпации пациенту предлагают напрячь мышцы живота (проба Вальсальвы), чтобы улучшить наполнение кровью сосудов яичка. Исследование увеличенной области в этом случае будет более полным. Это поможет в диагностике варикоцеле 2-3-й степени, при невыраженной проблеме понадобится помощь современной аппаратуры. Ультразвуковое и доплеграфическиое исследование мошонки нужно для уточнения диагноза. Пациента обследуют обязательно в двух положениях – стоя и сидя. Для исключения бесплодия мужчине нужно сделать спермограмму. Одного исследования спермы мало, обследование в интервале от 4 до 12 недель сделает диагностику точнее. Данная диагностика очень информативна, с ее помощью можно определить тип варикоцеле, получить данные о размере яичка, локализации больных вен, об утолщении семенного канатика.
Вопросы по статье
Артур
5 октября, 2021 в 12:49
Здравствуйте! Скажите, пожалуйста, нужно ли при варикоцеле 1 степени делать операцию? Или нужно просто наблюдение? Один доктор уролог говорит делай, а другие два говорят просто наблюдайся, ЗОЖ, лекарства, что якобы даже на второй стадии не делают операцию, просто смотрят по ситуации. Вот не задача. Советуйте, пожалуйста, как доктор. Необходимо ли все таки сделать эту операцию? Так много мнений у врачей, что непонятно что и делать. 29 лет, мужчина.
Антон Евгеньевич Ротов
5 октября, 2021 в 16:26
Показаниями к операции по поводу варикоцеле являются боли в левом яичке или патологические изменения в спермограмме (нарушение фертильности). Если у вас нет этих признаков, то с операцией можно не торопиться
Роман
21 сентября, 2021 в 07:36
Здравствуйте у меня была операция варикоцеле по методу прокол в бедре сейчас тянет в области мошонки чуть-чуть и где живот слева. После операции прошло 4 дня это нормально? И какие вещи мне нельзя делать скажите пожалуйста
Антон Евгеньевич Ротов
21 сентября, 2021 в 09:36
Метод называется эмболизация яичковых вен. Тянущие ощущения в яичке первое время могут быть, как и при других методах лечения варикоцеле. Из ограничений — избегайте подъёма тяжестей, тяжёлой физической нагрузки
Елена
3 сентября, 2021 в 08:53
Ребенку 17 лет поставили варикоцеле 3 степени, насколько необходима в таком возрасте операция? Предлагают лапроскопию..
Антон Евгеньевич Ротов
3 сентября, 2021 в 08:58
Обязательно нужно делать. Тем способом, которым владеют у вас в больнице. По другому от варикоцеле не вылечиться
Дмитрий
17 августа, 2021 в 22:00
Провели эмболизацию из-за варикоцеле через 2 недели сделали УЗИ обратнго тока крови нет но вены расширены в покое 3мм и при напряжение 5мм можно ли считать операцию успешной и начинать заниматься спортом хотя бы бегать
Антон Евгеньевич Ротов
19 августа, 2021 в 21:28
2 недели — слишком маленький срок, чтобы оценивать результат операции. То, что нет ретроградного кровотока — это хороший показатель. Вены могут и позже спадаться. По поводу бега — возражений нет. С нагрузкой (плодъем тяжестей) я бы повременил хотя бы до месяца
Владислав
21 мая, 2021 в 21:38
Здравствуйте. В декабре 2021 г. делал эмболизацию варикоцеле. Спустя 1 и 3 месяца после двух узи, которые я делал после операции улучшений не было (В заключении указано расширение вен 0,39мм). Но спустя 7-8 месяцев появилась положительная динамика, вены уменьшились (0,35 мм). Спустя еще 5 месяцев сделал узи в другом месте где результат подтвердился, что есть улучшения (0,3 мм). В качестве рекомендации в настоящий момент сказали пропить детралекс 3 месяца. Хотел бы уточнить, данные изменения являются результатом эмболизации? и если да, то есть ли надежды, что через какое-то время варикоцеле сможет уйти? или все таки имеет место рецидив? Моя обеспокоенность заключается в том, что после эмболизации обещают улучшения через 1,5 месяца, а в моем случае уже прошло более года а варикоцеле есть, но при этом положительная динамика наблюдается при длительном промежутке, в связи с этим появилось непонимание!) Заранее спасибо!
Антон Евгеньевич Ротов
22 мая, 2021 в 08:06
Эффект от хирургического вмешательства по поводу варикоцеле (в том числе и эмболизации) развивается в течение 3 месяцев. В вашем случае, вероятно, имеется неполный эффект (персистенция варикоцеле)
Статистика
По данным ВОЗ (Всемирная организация здравоохранения) варикоцеле встречается среди мужчин в 15-17% случаев. При этом выявляется широкий диапазон частоты встречаемости в зависимости от региона и возраста обследуемых. Однако при обследовании с использованием ультразвуковых методов варикоцеле обнаруживается у 35% мужчин репродуктивного возраста.
Во время призыва на военную службу варикоцеле выявляют у 5-7% молодых людей, а наибольшая частота встречаемости приходится на возраст 14-15 лет – 19,3%. Как правило, варикоцеле бывает только с одной стороны – слева (80–98%). Это объясняется различным впадением вен яичка справа и слева.
Двустороннее варикоцеле встречается в 2-12% случаев, в то время как правостороннее варикоцеле имеет место всего лишь в 3-8% случаев.
Народные способы
Вопросом как вылечить варикоцеле в домашних условиях задаются многие, поэтому уже стал традиционным следующий комплекс мер:
- настойки и отвары для применения внутрь;
- компрессы для наружного применения;
- лечебные ванны;
- массаж;
- ароматерапия;
- лечебная гимнастика.
Можно выбрать 3-4 подходящих метода. Главное, чтобы это было регулярное и комплексное воздействие на проблему.
Избавиться от варикоцеле помогают травы:
- конский каштан;
- тысячелистник;
- кора дуба;
- зверобой;
- календула.
Эти растения обладают болеутоляющим, венотонизирующим и антикоагуляционным действием.
Также стоит запомнить травы, строго противопоказанные при варикоцеле:
- валериана;
- пустырник;
- боярышник.
Домашнее лечение можно проводить при одностороннем варикоцеле. Двусторонний процесс обычно бывает резким и осложненным. В таком случае требуется срочная операция.
Настойки и отвары
Настои, настойки и отвары широко применяются как народные средства от варикоцеле яичек. Самые популярные из них.
Настойка из цветков каштана
100 граммов каштановых цветков залить бутылкой водки. Настаивать в течение двух недель в прохладном месте. Употреблять по десять капель три раза в день. Противопоказание: болезнь почек.
Отвар коры дуба
100 грамм сухого экстракта дубовой коры залить литром воды и прокипятить. После этого томить на водяной бане. Затем состав процедить и принимать, разводя 50 мл отвара в 200 мл воды. Применять курсами по одному месяцу. Это одно из самых действенных средств при лечении варикоцеле.
Настой из смеси трав от варикоцеле
По 1 чайной ложке тысячелистника, цветков ромашки, каштана, череды, листьев малины, сушеницы, зверобоя залить литром кипятка. Настаивать один день. Принимать по 150 г два раза в день три недели подряд.
Компрессы и примочки
Накладывание компрессов при варикоцеле яичек – процедура более сложная, по сравнению с приемом отвара, но эффект стоит усилий.
Компрессы и примочки помогают:
- снимать болевые ощущения
- улучшать кровообращение;
- уменьшать отечность.
Важно правильно делать компресс – накладывают марля, смоченная в лекарственном средстве, затем полиэтиленовый пакет или пищевая пленка. Сверху кладут вату, и все перевязывают бинтом.
Распространенные и эффективные рецепты компрессов при лечении варикоцеле.
Овсяный компресс
По одной столовой ложке листьев земляники, березы, корней одуванчика, донника, измельченной овсяной соломы перемешать. Взять столовую ложку полученной смеси и залить 600 мл кипятка. Настаивать полчаса. Компресс делают ежедневно перед сном по указанной выше схеме в течение трех недель.
Спиртовой компресс на цветках акации
5 ст. л. цветков акации залить 100 мл водки. Настаивать 2 недели в темном прохладном месте. Рекомендуемая частота применения такого компресса – 3 раза в неделю. Накладывают компресс перед сном.
Масляная примочка со зверобоем
Одну столовую ложку зверобоя залить 100 мл растительного масла. Потомить на водяной бане в течение трех часов. Полученной смесью делать примочки четыре раза в день. Средство дает хороший результат за относительно короткий промежуток времени.
Лечебные ванны
Горячие ванны при патологии вен противопоказаны. Поэтому речь пойдет о сидячих ванночках только для половых органов. Для этих целей подойдет глубокий таз.
Можно рассмотреть следующие рецепты ванн на основе трав от варикоцеле.
- Из отвара календулы. Горсть сухой календулы залить кипятком (1 литр) и настоять в теплом месте 2 часа. Процедить и смешать в тазу с холодной водой. Принимать такую ванночку следует 15 минут.
- Из дягиля. 100 г травы залить литром кипятка. Настаивать 14 часов. Вылить в таз, разбавить прохладной водой. Время приема процедуры – 30 минут.
- С листьями дуба, полынью, календулой и ромашкой. Взять травы в равных пропорциях, залить кипятком, дать настояться. Затем разбавить холодной водой. Длительность ванны 20 минут.
При варикоцеле стоит отказаться от сауны, бани и горячих ванн. Температура лечебных ванночек не выше 40°С.
Влияние на мужское бесплодие
Нарушение репродуктивной функции появляется из-за развития варикоцеле. Из-за нарушения кровоснабжения происходят следующие неполадки:
- Температура яичек повышается. Гипертермия пагубно сказывается на активности и жизнеспособности сперматозоидов;
- Гипоплазия, атрофия, гипоксия яичек. Ткани отмирают, функция выработки половых гормонов и клеток уменьшается;
- Окисление. Вещества жизнедеятельности организма (свободные радикалы) скапливаются в яичках, отравляя их;
- Биологические вещества, вырабатываемые надпочечниками вбрасываются в яички.
Ученые доказали, что за счет указанных последствий варикоцеле может спровоцировать развитие мужского бесплодия. Однако это не значит, что при патологии обязательно нарушается репродуктивная функция. В некоторых случаях сохраняется качественный спермогенез, но чтобы не допустить ухудшения состояния, важно обратиться к врачу.
Стадии развития
Наиболее важна классификация заболевания по стадиям развития:
- Первая. Симптомов патологии нет, визуально расширение не просматривается и не прощупывается. Определить проблему можно только на УЗИ.
- Вторая. Визуализировать болезнь нельзя. При пальпации в вертикальном положении расширение прощупывается, особенно после нагрузки. При положении лежа варикоцеле не проявляется.
- Третья. Пациент самостоятельно нащупывает расширенные венозные узлы в любом положении: лежа или стоя.
- Четвертая. Расширение сильное, заметно невооруженным глазом. Узлы не «прячутся» из-за изменения положения тела, иногда даже свисают, увеличивая размер мошонки в 1,5-2 раза.
Некоторые врачи объединяют третью и четвертую стадию.