Острым миелобластным лейкозом (наиболее часто используемая аббревиатура — ОМЛ) называют злокачественную патологию крови и костного мозга, характеризующуюся бесконтрольным продуцированием незрелых (бластных) миелоцитарных клеток — эритроцитов, гранулоцитов, нейтрофильных лейкоцитов, тромбоцитов. Заболевание диагностируется в случаях, когда в миелограмме обнаруживается свыше 20% незрелых клеток. Его характерной особенностью является быстрое течение: в течение нескольких месяцев незрелые клетки начинают преобладать в составе крови, из-за чего она перестаёт выполнять свои основные функции. Состояние больного резко ухудшается, и при отсутствии лечения прогноз крайне неблагоприятен.
Виды
Онкогематологи различают несколько десятков разновидностей острого миелоидного лейкоза, которые группируются по сходным признакам:
- с типичными генетическими мутациями;
- с дисплазией, обусловившей изменение клеток;
- возникшие в результате лечения других заболеваний;
- с разрастанием миелоидного ростка на фоне синдрома Дауна;
- миелоидные саркомы;
- дендритноклеточные плазмацитоидные опухоли.
В зависимости от формы заболевания врач выбирает тактику лечения, так как продолжительность ремиссий и общий прогноз для разных видов имеют серьёзные отличия.
Прогноз и профилактика хронического миелолейкоза
Специфических методов профилактики не существует, поскольку неизвестны причины, из-за которых образуются мутации, вызывающие хронический миелолейкоз. Что касается прогноза, то здесь все зависит от возраста больного, ответа на лечение и возможности проведения аллогенной трансплантации. В целом ситуация довольно благоприятная и позволяет надеяться на продолжительность жизни, сопоставимую с общепопуляционными показателями. У некоторых больных возможно достижение стойкой ремиссии и отказ от пожизненного приема ИТК с регулярным динамическим наблюдением.
В клинике «Евроонко» лечение миелолейкоза соответствует всем современным лечебным протоколам. В сложных случаях, решение принимает консилиум специалистов, а при достижении ремиссии, мы особое внимание уделяем регулярному наблюдению пациента, что также позволяет улучшать результаты лечения.
Запись на консультацию круглосуточно
+7+7+78
Симптомы
В начальной стадии острого миелобластного лейкоза симптомы практически отсутствуют, с развитием болезни у пациента развиваются:
- бледность кожи и другие признаки анемии;
- кровотечения из носа и дёсен, многочисленные кровоподтёки на коже;
- повышенная температура в пределах 37-38 градусов (субфебрильная);
- обильное выделение пота по ночам;
- сыпь на коже в виде мелких красноватых пятнышек;
- одышка даже после небольших нагрузок;
- постоянные боли в костях и суставах;
- частые простудные и другие инфекции;
- увеличенные лимфоузлы;
- резкое снижение веса без видимых причин.
Причины миелоидного лейкоза
Причины развития ХМЛ является обмен участками хромосом 9 и 22. Образующую при этом новую хромосому называют Филадельфийской или Ph+ хромосомой. Филадельфийскую хромосому открыли в 1960 году Питер Ноуелл и Дэвид Хангерфорд в Филадельфии. По месту работы первооткрывателей она и получила своё название. Филадельфийская хромосома (Ph+) содержит аномальный ген, называемый BCR-ABL. Этот ген отвечает за образование патологического белка BCR-ABL, вызывающего чрезмерную выработку аномальных клеток лейкоцитов.
Причины и факторы риска
В настоящее время неизвестно, какие именно воздействия побуждают ростки крови к злокачественным мутациям, однако онкологи хорошо изучили факторы, способствующие развитию острого миелобластного лейкоза.
- Воздействие канцерогенов. Некоторые химические соединения могут побуждать клетки к изменению. Это ряд продуктов, образующихся во время курения табака и неполного окисления жиров, многие виды промышленных выбросов, некоторые лекарственные препараты и т. д.
- Излучение. Рентгеновские лучи и другие радиоактивные, ионизирующие излучения изменяют наследственный аппарат живых клеток.
- Генетический фактор. Риск заболевания повышается в несколько раз для людей, у которых близкие родственники болели лейкозом.
- Заболевания. Некоторые болезни увеличивают вероятность рака крови. Это синдром Дауна, врождённая анемия и тромбоцитопения, нейрофиброматоз и т. д.
Общие сведения
Хронический миелоидный лейкоз – одно из медленно прогрессирующих, но при этом очень опасных злокачественных заболеваний. В процессе развития болезни те клетки, которые при нормальном состоянии организма развиваются в базофилы, эозинофилы, нейтрофилы, моноциты, приобретают злокачественную природу.
К сожалению, люди, у которых развивается миелолейкоз, что это такое преимущественно узнают не на самых ранних этапах. Ведь в первое время их беспокоят только неспецифические признаки – слабость, плохой аппетит, потеря веса. По мере развития болезни увеличивается селезенка и лимфоузлы, проявляются другие признаки. Лечение проводят ингибиторами тирозинкиназы, иногда требуется пересадка стволовых клеток. При правильном подходе к лечению жизнь пациента удается продлить и сохранить ее качество.
Хронический миелолейкоз, код по МКБ-10 которого — C92.1, может поражать людей в любом возрасте. Но все же чаще всего хронический миелолейкоз диагностируется у людей 40-60 лет. В большинстве случаев – примерно в 90% — болезнь развивается в хронической форме. Заболевание не является наследуемой патологией.
О том, как проявляется эта болезнь, а также о наиболее прогрессивных методах ее лечения речь пойдет в этой статье.
Диагностика
Лабораторные анализы крови и образцов костного мозга являются основными способами диагностики острого миелобластного лейкоза. Это:
- общий анализ периферической крови;
- миелограмма;
- цитохимический анализ незрелых клеток;
- иммунофенотипирование;
- цитогенетический анализ;
- молекулярно-генетический анализ;
- HLA-типирование;
- биохимический анализ крови;
- проба Реберга;
- коагулограмма.
Кроме того, пациенту назначают инструментальные исследования внутренних органов для оценки их состояния: УЗИ брюшной полости, ЭКГ, рентген грудной клетки. Впоследствии могут быть назначены другие анализы и исследования.
Диета
Диета при лейкозе (рак крови)
- Эффективность: нет данных
- Сроки: до выздоровления/пожизненно
- Стоимость продуктов: 3000-4600 руб. в неделю
В период лечения важно придерживаться рекомендаций по поводу правильного питания. Правильный рацион с достаточным содержанием важных для организма веществ поспособствует эффективности лечения болезни. В ходе лечения миелолейкоза очень важно не допускать дефицита железа, кобальта, меди, марганца, никеля, а также витамина С. Все эти компоненты важны для восстановления кровяных телец, а также для поддержания оптимального общего состояния больного. В рацион следует ввести такие продукты:
- белковую пищу – морскую рыбу и морепродукты, мясо кролика и птицы, яичные желтки, субпродукты, молочные продукты;
- овощи – зелень, перец, капусту, бобовые, морковь, тыкву, кукурузу, кабачки;
- фрукты – цитрусовые, грушу, ягоды, яблоки, сливу, персики, абрикос, облепиху;
- крупы;
- хлеб с отрубями;
- мед.
Рекомендуется исключить из рациона:
- баранину и говядину, которые содержат тугоплавкий жир;
- кофе, чай и другие продукты, содержащие кофеин;
- продукты с уксусом – консервацию и др.;
- алкоголь;
- острые специи.
Рекомендуется снизить количество потребляемых жиров.
Лечение
Основным методом лечения острого миелобластного лейкоза является химиотерапия, которая проводится в два этапа:
- индукция — снижение количества незрелых клеток для достижения ремиссии;
- консолидация — максимальное продление ремиссии, предотвращение рецидивов, устранение остаточных явлений.
Интенсивная терапия, применяемая на этапе индукции, позволяет достигнуть ремиссии примерно в 70% клинических случаев. Но заканчивать на этом лечение категорически не следует, так как без программы консолидации у пациентов практически всегда спустя некоторое время наступает рецидив.
Консолидационный этап, в зависимости от состояния больного, включает до пяти курсов химиотерапии. Если риск рецидива достаточно высок, проводится пересадка костного мозга и/или стволовых клеток кроветворения. Лучшими донорами считаются родные братья и сёстры, особенно однояйцевые близнецы.
Кроме того, пациентам часто назначают введение эритроцитарной массы, трансфузионную терапию (переливания крови и её препаратов). Тактика лечения обычно выбирается в соответствии с возрастом пациента. Ремиссия считается достигнутой, если количество миелобластных клеток в костном мозге удаётся снизить до 20% и менее.
благотворительный фонд
Суть болезни
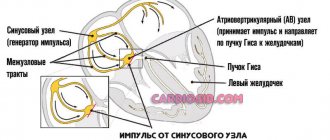
Хронический миелоидный лейкоз (хронический миелобластный лейкоз, хронический миелолейкоз, ХМЛ) – болезнь, при которой наблюдается избыточное образование гранулоцитов в костном мозге и повышенное накопление в крови как самих этих клеток, так и их предшественников. Слово «хронический» в названии болезни означает, что процесс развивается сравнительно медленно, в отличие от острого лейкоза, а «миелоидный» означает, что в процесс вовлечены клетки миелоидной (а не лимфоидной) линии кроветворения.
Характерной чертой ХМЛ является присутствие в лейкемических клетках так называемой филадельфийской хромосомы – особой хромосомной транслокации. Эта транслокация обозначается как t(9;22) или, более подробно, как t(9;22)(q34;q11) – то есть определенный фрагмент хромосомы 22 меняется местами с фрагментом хромосомы 9. В результате образуется новый, так называемый химерный, ген (обозначаемый BCR-ABL), «работа» которого нарушает регуляцию деления и созревания клеток.
Хронический миелоидный лейкоз относится к группе миелопролиферативных заболеваний.
Частота встречаемости и факторы риска
У взрослых ХМЛ – одна из наиболее распространенных разновидностей лейкоза. Ежегодно регистрируется 1-2 заболевших на 100 тысяч населения. У детей он встречается существенно реже, чем у взрослых: к детскому возрасту относится порядка 2% всех случаев ХМЛ. Мужчины заболевают несколько чаще, чем женщины.
Частота заболеваемости увеличивается с возрастом и повышена среди людей, повергавшихся действию ионизирующего излучения. Остальные факторы (наследственность, питание, экология, вредные привычки), по-видимому, не играют существенной роли.
Признаки и симптомы
В отличие от острых лейкозов, ХМЛ развивается постепенно и условно делится на четыре стадии: доклиническая, хроническая, прогрессирующая и бластный криз.
На начальном этапе заболевания у больного может не быть никаких заметных проявлений, и болезнь может быть заподозрена случайно, по результатам общего анализа крови. Это доклиническая стадия.
Затем возникают и медленно нарастают такие симптомы, как одышка, утомляемость, бледность, потеря аппетита и веса, ночная потливость, чувство тяжести в левом боку из-за увеличения селезенки. Могут наблюдаться повышенная температура, боли в суставах из-за накопления бластных клеток. Фаза болезни, при которой симптомы не очень сильно выражены и развиваются медленно, называется хронической.
У большинства пациентов хроническая фаза через некоторое время – обычно через несколько лет – переходит в фазу ускорения (акселерации), или прогрессирующую. Количество бластных клеток и зрелых гранулоцитов возрастает. Больной ощущает заметную слабость, боли в костях и увеличенной селезенке; увеличивается также печень.
Наиболее тяжелая стадия в развитии болезни – бластный криз, при котором содержание бластных клеток резко увеличено и ХМЛ по своим проявлениям становится похожим на агрессивный острый лейкоз. У больных могут наблюдаться высокая температура, кровотечения, боли в костях, трудно поддающиеся лечению инфекции, лейкозные поражения кожи (лейкемиды). В редких случаях может произойти разрыв увеличенной селезенки. Бластный криз – угрожающее жизни и плохо поддающееся лечению состояние.
Диагностика
Нередко ХМЛ обнаруживается еще до появления каких-либо клинических признаков, просто по увеличенному содержанию лейкоцитов (гранулоцитов) в обычном анализе крови. Характерной чертой ХМЛ является увеличение количества не только нейтрофилов, но также эозинофилов и базофилов. Обычна небольшая или умеренная анемия; уровень тромбоцитов варьирует и в некоторых случаях может быть повышенным.
В случае подозрения на ХМЛ делается костномозговая пункция. Основа диагностики ХМЛ – обнаружение в клетках филадельфийской хромосомы. Оно может быть произведено с использованием цитогенетического или молекулярно-генетического исследования.
Филадельфийская хромосома может встречаться не только при ХМЛ, но и в некоторых случаях острого лимфобластного лейкоза. Поэтому диагноз ХМЛ ставится на основании не только ее наличия, но и других клинических и лабораторных проявлений, описанных выше.
Лечение
Для лечения ХМЛ в хронической фазе традиционно использовался ряд лекарств, которые тормозят развитие болезни, хотя и не приводят к излечению. Так, бусульфан и гидроксимочевина позволяют в течение некоторого времени контролировать уровень лейкоцитов крови, а использование альфа-интерферона (иногда в комбинации с цитарабином) в случае успеха существенно замедляет развитие болезни. Определенное клиническое значение эти лекарства сохранили до сих пор, но сейчас есть намного более действенные таргетные препараты.
Специфическим средством, позволяющим целенаправленно «нейтрализовать» результат генетической поломки в клетках при ХМЛ, является иматиниб («Гливек» и другие); этот препарат существенно эффективнее более ранних средств и намного лучше переносится. Иматиниб позволяет резко увеличить продолжительность и повысить качество жизни больных. Большинство больных должны принимать иматиниб постоянно с момента установления диагноза: прекращение лечения связано с риском рецидива, даже если уже была достигнута клинико-гематологическая ремиссия.
Лечение иматинибом проводится амбулаторно, лекарство принимается в виде таблеток. Ответ на лечение оценивается на нескольких уровнях: гематологический (нормализация клинического анализа крови), цитогенетический (исчезновение или резкое уменьшение количества клеток, где цитогенетическим анализом обнаруживается филадельфийская хромосома) и молекулярно-генетический (исчезновение или резкое уменьшение количества клеток, где при проведении полимеразной цепной реакции удается обнаружить химерный ген BCR-ABL).
Именно иманитиб является основой современной терапии ХМЛ. Постоянно разрабатываются также новые мощные лекарства для больных с непереносимостью или неэффективностью терапии иматинибом. В настоящее время существуют препараты более нового поколения дазатиниб («Спрайсел») и нилотиниб («Тасигна»), которые способны помочь значительной части таких больных.
К сожалению, как уже упоминалось, в ходе терапии иматинибом и другими лекарственными препаратами часть клеток с генетической поломкой может сохраняться в костном мозге (минимальная остаточная болезнь), а это означает, что полное излечение не достигнуто. Поэтому молодым пациентам с ХМЛ при наличии совместимого донора иногда бывает показана трансплантация костного мозга, хотя сейчас при этом диагнозе она все же применяется редко.
Прогноз
Прогноз при ХМЛ зависит от возраста больного, количества бластных клеток, ответа на терапию и других факторов. В целом новые лекарства, такие как иматиниб, позволяют на многие годы (совсем долгих наблюдений пока просто не было, так как эти лекарства стали распространены лишь в начале XXI века) увеличивать продолжительность жизни пациентов при существенном повышении ее качества.
Аллогенная трансплантация костного мозга связана с существенными рисками и при ХМЛ сейчас применяется редко, но в случае успеха наступает полное выздоровление.
Список источников
- Абдулкадыров К.М., Бессмельцев С.С., Рукавицын О.А. Хронический миелолейкоз. –СПб: “Специальная Литература”, 1998.- 464 с.
- Качество жизни пациентов с хроническим миелолейкозом / М. И. Савельева, И. Н. Самарина, О. С. Самойлова и др. // Кремлев. медицина. Клин. вестн. – 2012. – №1. – С. 60-64.
- Савва Н.Н. Инновационные подходы к лечению хронического миелолейкоза у детей / Н.Н.Савва // РНПЦ детской онкологии и гематологии МЗ РБ. Медицинские новости. — 2010. — №5-6. — С.12-17.
- Смирнова, О. В. Хронический миелолейкоз — клинические и иммунологические особенности у взрослых больных / О. В. Смирнова // Acta Biomedica Scientifica. – 2012. – № 3-2. – С. 185-189.