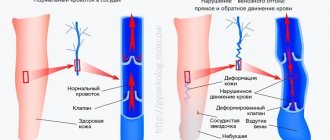
В норме легочные вены несут артериальную кровь из легких и впадают в левое предсердие. Оттуда кровь попадает в левый желудочек и по аорте и артериям разносит кислород по всему организму.
При аномальном дренаже легочных вен они могут впадать в правое предсердие или в полые вены несущие венозную кровь в правое предсердие. Этот порок может быть полным или частичным.
- При полном аномальном дренаже легочных вен нет прямого сообщения между легочными венами (малым кругом кровообращения) и левым предсердием (большим кругом кровообращения). Такое состояние несовсестимо с жизнью. Но если у ребенка имеются другие пороки развития (наличие дефекта межпредсердной или межжелудочковой перегородки, незакрытое овальное отверстие), кровь все-таки может попадать в левые отделы сердца и возможно лечение.
- При частичном аномальном дренаже легочных вен, одна вена может впадать в левое предсердие и тогда состояние новорожденного зависит от объема аномального сброса крови. Полный аномальный дренаж легочных вен встречается с частотой около 3% от всех врожденных пороков сердца.
Что необходимо знать о полном аномальном дренаже легочных вен
- Составляет 1-3% от всех врожденных пороков сердца.
- Полный аномальный дренаж легочных вен заключается во впадении их в крупные вены большого круга кровообращения
- Он сочетается с другими пороками, такими как дефект межпредсердной перегородки, открытое овальное окно и врожденная кистозная аденоматозная трансформация.
Полный аномальный дренаж легочных вен:
I тип: супракардиальный дренаж (50% случаев) в безымянную вену;
II тип: сердечный дренаж (28% случаев) в коронарный синус или правое предсердие;
I III тип: поддиафрагмальный дренаж (17% случаев) в портальную венозную систему или нижнюю полую вену через открытый венозный проток;
IV тип: смешанная форма (5% случаев) включает сочетание НИ типов.
Частичный аномальный дренаж легочных вен:
- Праволевый шунт с перегрузкой объемом
- Только некоторые легочные вены впадают в систему большого круга кровообращения
- Остальные легочные вены впадают нормально в левое предсердие
- Сочетается с синдромом асплении (правый изомеризм).
Врожденная аневризма левого предсердия
Врожденный дефект, проявляющийся аневризматической дилатацией левого предсердия без заболеваний левого желудочка или митрального клапана (рис.90).
Рис.90.
Врожденная аневризма левого предсердия.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Выраженная дилатация переднезаднего размера левого предсердия.
- Нормальный ЭхоКГ-паттерн митрального клапана (может быть пролапс митрального клапана).
Двухмерная ЭхоКГ:
- Большое объемное образование, связанное с левым предсердием.
- Может быть сдавление стенки левого желудочка аневризматическим телом.
- Изменение позиции камер сердца из-за смещения их объемным образованием.
Допплер-ЭхоКГ:
- Оценка запирательной функции митрального клапана.
- Оценка легочной гемодинамики.
Дифференциальный диагноз:
- Врожденная недостаточность митрального клапана.
- Митральный стеноз.
- Рестриктивная кардиомиопатия.
- Гипертрофическая кардиомиопатия с маленькой полостью левого желудочка.
Какой метод диагностики аномального дренажа выбрать: МРТ, КТ, УЗИ, ангиографию
Что покажет рентген грудной клетки
- Фигура «снеговика» (расширение верхнего средостения в связи с дилатацией верхней полой вены и левой вертикальной легочной вены (I тип)
- Кардиомегалия (I и II типы)
- Небольшие размеры сердца и отек легкого (III тип)
- Сужение средостения (II и III типы)
- Увеличение васкуляри-зации легких.
Что покажет УЗИ сердца при аномалии легочных вен
- Отсутствие впадения легочных вен в левое предсердие.
Информативна ли МСКТ сосудов легких при аномальном дренаже
- Контрастное исследование с адекватно низкой дозой
- Прямая визуализация легочных вен
- Утолщение междолевых перегородок
- Утолщение стенок бронхов
- Стекловидное помутнение легких.
Когда назначают МРТ
- Аксиальная и коронарная проекции, сбалансированный импульсный FFЕ-режим (SSFР)
- Прямая визуализация анатомии венозной системы
- МР-ангиография с контрастным усилением в коронарной проекции обеспечивает изображение с высоким пространственным и временным разрешением при использовании Т1-взвешенных изображений в импульсном GЕ-режиме с градиентными фильтрами
- Фазоконтрастная ангиография.
В каких случаях назначают ангиографию
- Показана редко
- Может быть полезна в послеоперационном периоде для визуализации легочных вен и интервенционных вмешательств при стенозе вен.
Врожденный стеноз аорты
Рис.94.
Клапанный стеноз аорты. Постстенотическая дилатация восходящей аорты (схема). Стеноз аорты подразделяют на следующие формы:
- Клапанный врожденный стеноз (рис.94).
- Подклапанный аортальный стеноз
- А. дискретный мембранозный стеноз.
- Б. дискретный фибромышечный субаортальный стеноз.
- В. туннельный субаортальный стеноз.
- Надклапанный стеноз аорты.
- Двухстворчатый аортальный клапан со стенозированием.
В 20% случаев врожденному стенозу аорты сопутствуют ОАП, коарктация аорты, ДМЖП, стеноз легочной артерии.
Клапанный врожденный стеноз (см. аортальный клапанный стеноз)
Примечание:
если сращены все 3 полулунные створки, то определяется узкое центральное отверстие, при срастании 2-х створок (встречается чаще) отверстие в просвете аорты располагается асимметрично.
Подклапанный стеноз аорты дискретный мембранозный
Сразу под клапаном аорты расположена тонкая фиброзная мембрана (рис.95).
Рис.95.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Частичное раннесистолическое прикрытие аортального клапана.
- Систолическое трепетание аортального клапана.
- Наличие дополнительных сигналов в выходном тракте левого желудочка.
- Сужение выходного тракта левого желудочка.
- Переднесистолическое движение передней митральной створки.
- Гипертрофия левого желудочка.
- Задержка открытия митрального клапана.
Двухмерная ЭхоКГ:
- Фиброзная мембрана сразу под аортальным клапаном, пролабирующая в выходной тракт левого желудочка в диастолу (рис.96).
- Узкий выходной тракт левого желудочка.
Допплер-ЭхоКГ:
- Увеличение пикового систолического потока в восходящей аорте свыше 1,5м/с.
- Наличие систолического градиента (свыше 5 мм рт.ст.).
Рис.96.
Подклапанный перимембранозный стеноз аорты.
Дифференциальный диагноз:
- Асимметричная гипертрофическая кардиомиопатия с обструкцией выходного тракта левого желудочка (идиопатический гипертрофический субаортальный стеноз): при дискретном стенозе обычно наблюдается частичное раннесистолическое прикрытие аортального клапана (в среднем через 0,05 с), при ИГСС — среднесистолическое (в среднем через 0,14 с от момента открытия аортального клапана)
Подклапанный стеноз аорты дискретный фибромышечный
Образован фиброзномышечным кольцом, обычно локализуется более дистально от аортального клапана, чем при дискретном мембранозном стенозе, приблизительно 1 см и более.
Клинические проявления
Типичные симптомы:
Обструкция легочных вен:
- острая ургентная ситуация в первые несколько часов или дней жизни
- Цианоз
- Одышка
- Легочная гипертензия.
Без обструкции легочных вен:
- Увеличение легочного кровотока
- Легочная гипертензия
- Тахипноэ
- Признаки сердечной недостаточности
- Дистрофия.
Незначительное увеличение давления в легочных артериях может вызывать только минимальное количество симптомов; цианоз может отсутствовать или быть нерезко выражен.
Дефект аортолегочной перегородки
При этом пороке имеет место сообщение между восходящей аортой и стволом легочной артерии (рис.93).
Рис.93.
Дефект аортолегочной перегородки (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация левого желудочка.
- Объемная перегрузка левого желудочка.
- Дилатация левого предсердия (увеличение отношения диаметра левого предсердия к диаметру аорты).
- Объемная перегрузка левого предсердия.
Двухмерная ЭхоКГ:
- Непосредственная визуализация перерыва эхосигнала от аортолегочной перегородки из надгрудинного или высокого парастернального доступа в проекции длинной оси.
- Выявление сопутствующих аномалий (наблюдаются в 50% случаев): ОАП, ДМЖП, коарктация аорты, подклапанный стеноз аорты.
- Выявление осложнений порока: легочная гипертензия.
Допплер-ЭхоКГ:
- Диастолический турбулентный поток в легочной артерии.
- Реверсия диастолического потока в нисходящей аорте.
Дифференциальный диагноз:
- Открытый артериальный проток.
- Дефект межжелудочковой перегородки с недостаточностью аортального клапана.
- Артериовенозная фистула системная.
- Артериовенозная фистула коронарных сосудов.
- Прорыв синуса Вальсальвы в правое предсердие или желудочек.
- Аномальное отхождение левой коронарной артерии от легочной артерии.
Осложнения
- Обструкция анастомозов (5-10% случаев)
Полный аномальный дренаж легочных вен в правое предсердие (II тип, кардиальный), сочетающийся с дефектом межпредсердной перегородки. Рентгенография грудной клетки в прямой проекции. Увеличение правых отделов сердца и увеличение васкуляризации центральных отделов легкого. МРТ с контрастным усилением грудной клетки. Частичный аномальный дренаж легочных вен, левая легочная вена впадает через вертикальную вену (стрелка) в безымянную вену (*).
Открытый артериальный проток
Проток отходит от аорты на уровне левой подключичной артерии и впадает в ствол легочной артерии в месте его деления на две ветви (рис.91).
Рис.91.
Открытый артериальный проток (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация левого желудочка.
- Объемная перегрузка левого желудочка.
- Дилатация левого предсердия (увеличение отношения диаметра левого предсердия к диаметру аорты).
- Объемная перегрузка левого предсердия.
Двухмерная ЭхоКГ:
Прямая визуализация протока из надгрудинного доступа в виде эхосвободного пространства между нисходящей аортой и легочной артерией.
Рис.92.
Открытый артериальный проток.
Допплер-ЭхоКГ:
- Диастолический турбулентный поток в легочной артерии.
- Реверсия диастолического потока в нисходящей аорте.
Дифференциальный диагноз:
- Дефект аортолегочной перегородки.
- Дефект межжелудочковой перегородки с недостаточностью аортального клапана.
- Артериовенозная фистула системная.
- Артериовенозная фистула коронарных сосудов.
- Прорыв синуса Вальсальвы в правое предсердие или правый желудочек.
- Аномальное отхождение левой коронарной артерии от легочной артерии.
Какие заболевания имеют симптомы, схожие с аномальным дренажом артерий в легких
Синдром «ятагана»
— гипоплазия правого легкого;
— декстропозиция сердца;
— гипоплазия правой легочной артерии;
— кровоснабжение правой нижней доли обеспечивается ветвями абдоминальной аорты;
— венозный отток из правого легкого в нижнюю полую вену (вена имеет типичную форму ятагана в правой паракардиальной области).
Дефект межпредсердной перегородки
— обычными рентгенологическими методами отдифференцировать приобретенный порок невозможно.
Трехпредсердное сердце
— разделение впадения легочных вен в левое предсердие перегородкой (с фенестрацией).
«Верхом сидящий» трехстворчатый клапан
Обязательным компонентом порока является ДМЖП и смещение клапанного аппарата трехстворчатого клапана в полость левого желудочка.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Маленькие размеры правого желудочка.
- Передняя створка трикуспидального клапана пересекает МЖП во время диастолы.
- Визуализация эхосигналов от клапанного аппарата трикуспидального клапана в полости левого желудочка.
- Перерыв эхосигнала от межжелудочковой перегородки.
- Дилатация левого желудочка и левого предсердия.
Двухмерная эхоКГ:
- Гипоплазия полости правого желудочка.
- Смещение правого атриовентрикулярного кольца и подклапанного аппарата в левый желудочек.
- Непосредственная визуализация дефекта межжелудочковой перегородки.
- Выявление сопутствующих аномалий.
Допплер-эхоКГ:
- Оценка состояния легочного кровотока.
- Оценка величины систолического градиента между желудочками.
Дифференциальный диагноз:
Открытый общий атриовентрикулярный канал.
Симптомы
Признаки АДЛВ дают знать о себе сразу же после рождения ребенка. При тотальном пороке, который не сопровождается присутствием дефектов межпредсердных коммуникаций, кровообращение между малым и большим кругом становится полностью невозможным, и новорожденный быстро погибает. Спасти жизнь ребенка в таких случаях может только экстренное выполнение такой кардиохирургической операции по методу Рашкинда как баллонная эндоваскулярная атриосептостомия.
В остальных случаях выраженность клинических проявления АДЛВ обуславливается его анатомическим вариантом, размером дефектов межпредсердной перегородки и характером гемодинамических нарушений. Обычно родители детей с таким врожденным пороком замечают следующие проявления этой патологии:
- быстрая утомляемость;
- появление одышки после физической активности (кормления, плача и пр.);
- боли в области сердца (ребенок плохо спит, беспокойный, громко плачет и вытягивает ножки);
- бледность кожи;
- легкий цианоз;
- кашель;
- тошнота и рвота;
- медленная прибавка веса;
- частые ОРВИ и пневмонии.
При прощупывании пульса врач может выявить его учащенность и аритмичность. При осмотре определяется деформация грудной клетки и усиленный толчок сердца.
Легкий цианоз, возникающий на первых неделях жизни, может со временем исчезать или становится менее выраженным. Как правило, синюшность более выражена при физической нагрузке.
При выслушивании тонов сердца специфические признаки данного порока не выявляются. Могут выслушиваться:
- громкий I тон над сердцем;
- расщепление II тона с усилением легочного компонента;
- выслушиваемый III тон над верхушкой сердца (у многих больных);
- мягкий систолический шум над легочной артерией с вариабельной продолжительностью и интенсивностью.
На ЭКГ определяется перегрузка правых отделов сердца – высокий вольтаж зубца Р в правых отведениях и отклонения электрической оси вправо в стандартных отведениях. На перегрузку правого предсердия указывает высокий Р зубец в правых грудных и стандартном отведениях. Нередко присутствуют признаки неполной блокады правой ножки пучка Гиса.
При наличии большого дефекта в межпредсердной перегородке ребенок может развиваться нормально и тогда в более старшем возрасте возникают жалобы на значительное снижение толерантности к физическим нагрузкам, одышку, бледность и плохое общее самочувствие. Позднее у таких детей возникают признаки правожелудочковой недостаточности.
Диагностика
Одним из методов, помогающих обнаружить и верифицировать АДЛВ, является УЗИ сердца.
Впервые АДЛВ может выявляться у плода при УЗ-обследовании в третьем триместре беременности.
Для уточнения всех данных о таком врожденном пороке сердца назначаются следующие инструментальные методики исследования:
- рентгенография;
- ЭКГ;
- Эхо-КГ (взрослым и детям старшего возраста назначается чреспищеводное Эхо-КГ);
- МРТ;
- зондирование камер сердца и ангиокардиография.
Немного истории
Впервые этот редкий врожденный порок был описан Вилсоном еще в 1798 году, но его варианты более детально были рассмотрены только после накопления достаточного кардиохирургического опыта в 50-60 годах XX века. Первая удачная операция по коррекции этой патологии была выполнена Миллером в 1951 году. Впоследствии кардиохирургические методики совершенствовались, и в 1956 году была проведена радикальная коррекция АДЛВ при помощи поверхностной гипотермии. В этом же году подобное вмешательство было выполнено с использованием искусственного кровообращения.
На территории СССР впервые успешная операция по устранению такого порока сердца была проведена Николаем Михайловичем Амосовым в 1978 году, а о выполнении серии удачных коррекций у детей раннего возраста в 1984 году сообщил один из ведущих российских кардиохирургов Георгий Эдуардович Фальковский.