Внутриутробное развитие предсердий
ДМПП относится к эмбриологическим патологиям, так как именно во внутриутробном периоде возникают изменения, приводящие к заболеванию. Развитие функциональных элементов сердца плода происходит на 1-2 месяце беременности.
Изначально орган имеет вид цельной полости с сообщающимися сосудами. По окончании первого месяца эмбриогенеза сердце завершает разделение на две части. При этом первичное предсердие ограждается одноименной межпредсердной перегородкой. Незакрытым остается лишь маленькое отверстие. Последующее развитие первичной перегородки приводит к полному устранению дефекта сердца.
Но полного разобщения предсердий не происходит за счет появления нового отверстия – вторичного межпредсердного. Кровоток из одной полости в другую является жизненно необходимым условием для нормального функционирования плода. Чтобы устранить отверстие происходит рост вторичной перегородки, которая имеет форму полумесяца. Из-за такой анатомии возникает так называемое овальное окно.
Классификация
Все классификации ДМПП основываются на эмбриологических аспектах. В связи с этим выделяют следующие виды порока:
- Дефект типа ostium primum (первичный) – располагается в самом низу предсердной перегородки. Возникает в связи с неполным ее развитием.
- Порок типа ostium seduncum (вторичный) появляется, когда рост первичной перегородки завершился нормально, а вторичная заросла не полностью. Располагается ближе к центру, поблизости с овальной ямкой.
- Sinus venosus (Дефект венозного синуса – возникает около синусового узла и входа в верхнюю полую вену.
- Дефект коронарного синуса.
- Открытое овальное окно.
Редко наблюдается аплазия перегородки. Следует отличать дефекты развития и некоторые отклонения сердца, соответствующие вариантам нормы. Так, открытое овальное окно отлично от дефекта вторичного типа тем, что в первые дни жизни ребенка данная структура зарастает.
Признаки и симптомы
Вторичная форма ДМПП является наиболее распространенной формой этой группы пороков сердца. Средняя часть межпредсердной перегородки в области овального отверстия не закрывается во время развития плода. Размер отверстия может варьироваться, наряду с серьезностью симптомов.
Первичная форма ДМПП встречается реже. Нижняя часть межпредсердной перегородки не может нормально развиваться, оставляя отверстие между предсердиями. Часто клапаны, которые отделяют предсердия от их соответствующих желудочков (трикуспидальный и митральный), также деформированы, и перегородка, которая разделяет желудочки, также может быть дефектной или деформированной (дефект атриовентрикулярной перегородки). Другой дефект (дефект эндокардиальной подушки), возможно, происходит во время эмбрионального развития в ткани, которая формирует перегородку, разделяя сердце на предсердия и желудочки.
Дефект венозного синуса, наименее распространенная форма ДМПП, возникает при наличии отверстия в верхней части межпредсердной перегородки. Этот дефект часто связан с пороками развития вены, которая ведет из легких в сердце (правая легочная вена). Одна из главных вен тела, которая возвращает кровь к сердцу (верхняя полая вена), также может быть повреждена.
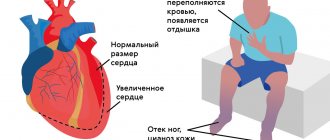
У большинства детей с дефектами межпредсердной перегородки симптомы отсутствуют. Несколько пораженных детей могут быть аномально худыми и испытывать умеренные задержки роста, а также повышенную восприимчивость к респираторным инфекциям. Другие дети с очень тяжелым поражением, особенно те, у кого первичная форма дефекта, могут испытывать одышку, легкую утомляемость при физической нагрузке и/или нерегулярное сердцебиение (аритмии).
Шум в сердце является наиболее распространенным признаком и, как правило, единственным признаком ДМПП у детей. Также могут быть изменения в тоне сердца, которые представляют собой закрытие клапанов сердца.
Примерно в возрасте 40 лет люди с ДМПП могут испытывать симптомы, связанные с повышением давления в кровеносных сосудах легких (легочная гипертензия). Повышенное давление в этих сосудах приводит к тому, что кровь движется или «шунтируется» через ненормальное отверстие в сердце. Симптомы могут включать синеватое изменение цвета кожи (цианоз), трещины на кончиках пальцев, непереносимость физических нагрузок и/или ненормальное увеличение количества циркулирующих эритроцитов (полицитемия). Также могут развиваться абсцессы в мозге. Другие симптомы могут включать отек рук и ног и/или затрудненное дыхание.
Тяжелые случаи ДМПП могут привести к опасным для жизни осложнениям, таким как боль в груди, нерегулярное сердцебиение (аритмия), ненормальное расширение сердца, «трепетание» сердца (мерцательная аритмия) и/или сердечная недостаточность. Женщины с дефектами межпредсердной перегородки, которые забеременели, могут подвергаться риску возникновения кровяных сгустков. Эти сгустки (тромбы) могут отделяться от стенок кровеносных сосудов и проходить через системный кровоток, вызывая эмболию.
Клиническая картина
На степень проявления симптомов оказывают влияние следующие факторы:
- напряжение в предсердиях;
- возраст пациента;
- растяжимость мышц предсердия справа;
- площадь аномальной зоны;
- количество незаращенных отверстий и др.
В левых отделах сердца давление выше на 5-6 мм рт. ст. Дефект межпредсердной перегородки способствует поступлению крови в правую область сердца, что перегружает его. Компенсаторно сердце некоторое время способно справляться с лишней кровью, которая не выталкивается в сосуды. Но с течением времени резервы истощаются. По достижении 20-25 летнего возраста, происходит сбой всех защитных механизмов с развитием яркой клинической симптоматики.
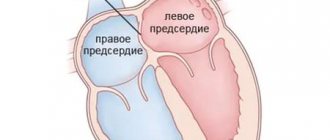
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки (ДМПП) — второй по частоте врожденный порок сердца
При этом пороке имеется отверстие в перегородке, разделяющей правое и левое предсердие на две отдельные камеры. У плода, как мы говорили выше, это отверстие (открытое овальное окно) не только есть, но и необходимо для нормального кровообращения. Сразу после рождения оно закрывается у подавляющего большинства людей. В некоторых случаях, однако, оно остается открытым, но люди и не подозревают об этом. Сброс через него настолько незначителен, что человек не только не чувствует, что «с сердцем что-то не то», но и спокойно может дожить до глубокой старости. (Интересно, что благодаря возможностям УЗИ этот дефект в межпредсердной перегородке хорошо виден, и в последние годы появились статьи, которые показывают, что среди таких взрослых и здоровых людей, которых нельзя причислить к больным с врожденным пороком сердца, существенно выше число страдающих мигренями — тяжелыми головными болями. Эти данные, однако, еще предстоит доказать).
В отличие от незаращения открытого овального окна, истинные дефекты межпредсердной перегородки могут быть очень больших размеров. Они располагаются в разных отделах самой перегородки, и тогда говорят о «центральном дефекте» или «дефекте без верхнего или нижнего края», «первичном» или «вторичном».(Мы упоминаем об этом потому, что от вида и расположения отверстия могут зависеть и выбор вида лечения).
При существовании отверстия в перегородке возникает шунт со сбросом крови слева-направо. При ДМПП кровь из левого предсердия частично уходит в правое при каждом сокращении. Соответственно, правые камеры сердца и легкие переполняются, т.к. им приходится пропускать через себя больший, лишний объем крови, да еще один раз уже прошедший через легкие. Поэтому легочные сосуды переполнены кровью. Отсюда – склонность к пневмониям. Давление, однако, в предсердиях низкое, а правое предсердие – самая «растяжимая» камера сердца. Поэтому оно, увеличиваясь в размерах, справляется с нагрузкой до поры до времени (обычно лет до 12-15, а иногда и больше) достаточно легко. Высокой легочной гипертензии, вызывающей необратимые изменения легочных сосудов, у больных с ДМПП не бывает никогда.
Новорожденные и грудные дети, да и дети раннего возраста в подавляющем большинстве растут и развиваются абсолютно нормально. Родители могут замечать их склонность к частым простудам, иногда заканчивающихся воспалением легких, что должно насторожить. Часто эти дети, в 2/3 случаев девочки, растут бледными, худенькими и несколько отличаются от своих здоровых сверстников. Физических нагрузок они стараются по возможности избегать, что в семье могут объяснить их природной ленью и нежеланием себя утомлять.
Жалобы на сердце могут и, как правило, появляются в отроческом возрасте, и нередко — после 20 лет. Обычно это жалобы на «перебои» сердечного ритма, который человек ощущает. Со временем они становятся чаще, а иногда приводят к тому, что больной становится уже неспособным к нормальным, обычным физическим нагрузкам. Это происходит не всегда: Г.Э. Фальковскому однажды пришлось оперировать больного в возрасте 60 лет, профессионального шофера, с огромным дефектом межпредсердной перегородки, но это — исключение из правил.
Чтобы избежать подобного «естественного» течения порока, рекомендуют отверстие закрывать хирургическим путем. В отличие от ДМЖП, межпредсердный дефект самостоятельно никогда не зарастет.
Операция по поводу ДМПП проводится в условиях искусственного кровообращения, на открытом сердце, и заключается в ушивании отверстия или закрытия его заплатой. Заплата эта выкраивается из сердечной сорочки — перикарда — сумки, окружающей сердце. Размер заплаты зависит от величины отверстия. Нужно сказать, что закрытие ДМПП было первой операцией на открытом сердце, и сделана она была более полувека назад.
Иногда дефект межпредсердной перегородки может сочетаться с неправильным, аномальным впадением одной или двух легочных вен в правое предсердие вместо левого. Клинически это никак себя не проявляет, и является находкой при обследовании ребенка с большим дефектом. Операцию это не усложняет: просто заплата — больше и делается в виде тоннеля в полости правого предсердия, направляющего окисленную в легких кровь в левые отделы сердца.
Сегодня, кроме хирургической операции в некоторых случаях можно безопасно закрыть дефект с помощью рентгенохирургической
техники. Вместо ушивания дефекта или вшивания заплаты, его закрывают специальным устройством в виде зонтика — окклюдером, который проводят по катетеру в сложенном виде, и раскрывают, пройдя через дефект.
Это делают в рентгенохирургическом кабинете, и все, что связано с такой процедурой, мы описали выше, когда касались зондирования и ангиографии. Закрытие дефекта таким «безоперационным» методом далеко не всегда возможно и требует определенных условий: анатомического расположения отверстия, достаточный возраст ребенка и др. Конечно, при их наличии этот метод менее травматичен, чем операция на открытом сердце. Больной выписывается через 2-3 дня. Однако он не всегда выполним: например, при наличие аномального дренажа вен.
Сегодня оба способа широко применяются, а результаты – отличные. В любом случае вмешательство носит элективный, не срочный характер. Но нужно делать его в раннем детстве, хотя можно и раньше, если частота простуд и, особенно, пневмоний, становится устрашающей и угрожает бронхиальной астмой, а размеры сердца увеличиваются. Вообще, чем раньше будет сделана операция, тем быстрее ребенок и вы о ней забудете, но это не значит, что при этом пороке надо особенно спешить.
Как попасть на лечение в Научный центр им. А.Н. Бакулева?
Онлайн-консультации
Симптомы ostium primum
Чаще всего проявляются в детстве. Патология составляет около 15% всех ДМПП, характеризуется достаточно большим изъяном в перегородке. Отличительной особенностью является сочетание порока с другими аномалиями:
- недостаточностью митрального клапана сердца;
- синдромом Дауна;
- расщеплением передней части митрального клапана.
Дети с данным заболеванием жалуются на трудности при дыхании, одышку, которая усиливается во время физической нагрузки, приступы сильного сердцебиения.
Значительные дефекты приводят к развитию ранней сердечной недостаточности, которая характеризуется следующими симптомами:
- отеки рук, ног, передней брюшной стенки;
- кашель с мокротой;
- боли в груди;
- синюшность конечностей, носогубного треугольника и пр.
Пациенты с незначительной степенью патологии живут до 45-50 лет. При этом у всех отмечается выраженная клиническая картина.
Близкие по симптомам расстройства
Симптомы следующих расстройств могут быть похожи на симптомы дефектов межпредсердной перегородки. Сравнения могут быть полезны для дифференциальной диагностики:
- Атриовентрикулярный (АВ) дефект перегородки — редкий порок сердца, который присутствует при рождении (врожденный) и характеризуется неправильным развитием перегородок и клапанов сердца. У детей с полной формой дефекта обычно развивается застойная сердечная недостаточность. Часто в некоторых участках тела, особенно в легких, накапливается избыточное количество жидкости. Этот легочный застой может привести к затруднению дыхания (одышке). Другие симптомы могут включать синеватое обесцвечивание кожи (цианоз), плохое питание, ненормально быстрое дыхание (тахипноэ) и частоту сердечных сокращений (тахикардию) и/или чрезмерное потоотделение (гипергидроз). Взрослые с АВ дефектом перегородки могут испытывать аномально низкое кровяное давление, нерегулярное сердцебиение и/или учащенное сердцебиение.
- Дефект межжелудочковой перегородки (ДМЖП) представляют собой группу общих врожденных пороков сердца, характеризующихся отсутствием одного желудочка. У детей с этими дефектами может быть 2 предсердия и 1 большой желудочек. Симптомы этих состояний схожи с дефектом атриовентрикулярной перегородки и могут включать аномально быструю частоту дыхания (тахипноэ), хрипы, учащенное сердцебиение (тахикардию) и/или аномально увеличенную печень (гепатомегалию). Дефект межжелудочковой перегородки может также вызвать чрезмерное накопление жидкости вокруг сердца, что приводит к застойной сердечной недостаточности.
- Трёхпредсердное сердце — чрезвычайно редкий врожденный порок сердца, характеризующийся наличием дополнительной камеры над левым предсердием сердца. Легочные вены, возвращающие кровь из легких, стекают в эту дополнительную «третью камеру». Симптомы трехпредсердного сердца сильно различаются и зависят от размера отверстия между камерами. Симптомы могут включать ненормально быстрое дыхание (тахипноэ), хрипы, кашель и/или ненормальное накопление жидкости в легких (легочная гиперемия).
- Единственный желудочек сердца — чрезвычайно редкий врожденный порок сердца, характеризующийся отсутствием одного желудочка. У детей с этим дефектом два предсердия и один большой желудочек. Симптомы схожи с симптомами дефекта межпредсердной перегородки и включают затрудненное дыхание (одышку), чрезмерное накопление жидкости в легких и вокруг сердца (отек легких) и/или синеватое изменение цвета кожи и слизистых оболочек (цианоз). Другие симптомы могут включать плохие привычки питания, ненормально учащенное дыхание (тахипноэ) и/или ненормально учащенное сердцебиение (тахикардию).
- Стеноз митрального клапана — это редкий порок сердца, который может присутствовать при рождении или бить приобретенным. Характеризуется аномальным сужением раскрытия митрального клапана. При врожденной форме симптомы сильно различаются и могут включать кашель, затрудненное дыхание, учащенное сердцебиение и/или частые респираторные инфекции. При приобретенном стенозе митрального клапана симптомы могут также включать слабость, дискомфорт в животе, боль в груди (стенокардию) и/или периодическую потерю сознания.
Дефект межпредсердной перегородки может возникать в связи с множеством других расстройств, включая:
- синдром Дауна;
- синдром Эллиса ван-Кревельда;
- синдром Смита-Лемли-Опица;
- синдром Костелло;
- хондроэктодермальную дисплазию;
- краснуха плода;
- синдром Холт-Орама;
- синдром Гурлера и другие.
Клиника аномалий по типу ostium secundum и sinus venosus
Патология может сочетаться с гипоплазией пальцев, митральным стенозом, сужением клапана легочной артерии, нарушением работы синусового узла, аномальным расположением легочных вен справа. У женщин патология выявляется в 2 раза чаще, чем у мужчин. Незначительная степень заболевания может протекать без клинических проявлений.
Если имеется большой дефект, то пациенты жалуются на одышку, слабость, чувство перебоев в работе сердца, частые эпизоды бронхитов, ОРВИ. Крайне редко возникает синюшность лица и изменения формы пальцев по типу «барабанных палочек», когда расширяются ногтевые фаланги.
Прогноз
Хотя ожидаемая продолжительность жизни не является нормальной для пациентов с ДМПП, пациенты, как правило, доживают до взрослой жизни без хирургического или чрескожного вмешательства, и многие пациенты доживают до преклонного возраста. Однако естественная выживаемость после возраста 40-50 лет составляет менее 50%, а коэффициент истощения после 40 лет составляет около 6% в год. Продолжительная легочная гипертензия редко возникает до третьего десятилетия. Поздними осложнениями являются инсульт и мерцательная аритмия.
Течение болезни при отсутствии лечения
Пациенты, имеющие дефект межпредсердной перегородки до средних размеров, доживают до возраста 35-55 лет при удовлетворительном общем самочувствии. Тяжесть состояния определяется развитием у больных осложнений в виде легочной гипертензии. Она характеризуется следующими изменениями:
- высоким давлением в легочной артерии;
- ростом нагрузки на правый желудочек;
- гипертрофией правых отделов сердца;
- неспособностью кровообращения справляться с растущими нагрузками.
У пациентов зрелого возраста высок риск эмболизации легочных артерий и сосудов большого круга кровообращения. При наличии сочетания ДМПП с легочной гипертензией развивается синдром Эйзенменгера, значительно увеличивающий показатель летальности.
Причины
Большинство случаев дефектов межпредсердной перегородки возникают сами по себе без видимой причины (спорадически). Точная природа развивающего порока или дефектов, которые могут возникнуть во время эмбрионального развития (эмбриогенеза), остается неясной.
Некоторые случаи ДМПП проявляются в семьях. В таких редких случаях два типа, ostium primum и ostium secundum, по-видимому, наследуются как аутосомно-доминантные генетические признаки. Чтобы еще больше усложнить ситуацию, генетический анализ предполагает, что есть как минимум два различных генетических нарушения, связанных с ДМПП, которые связаны с мутациями в гене, называемом Nkx2-5.
Хромосомы, которые присутствуют в ядре клеток человека, несут генетическую информацию для каждого человека. Клетки человеческого тела обычно имеют 46 хромосом. Пары человеческих хромосом пронумерованы от 1 до 22, а половые хромосомы обозначены X и Y. У мужчин есть одна Х и одна Y-хромосома, а у женщин две Х-хромосомы. Каждая хромосома имеет короткое плечо, обозначенное «p», и длинное плечо, обозначенное «q». Хромосомы далее подразделяются на множество пронумерованных полос. Например, «хромосома 6p21.3» относится к полосе 21.3 на коротком плече хромосомы 6. Аналогично, «хромосома 8p23.1-p22» относится к области между полосами 22 и 23.1 на коротком плече хромосомы 8. Нумерованные полосы указывают местоположение тысяч генов, которые присутствуют на каждой хромосоме.
Генетические заболевания определяются сочетанием генов для определенного признака, которые находятся на хромосомах, полученных от отца и матери.
Доминантные генетические нарушения возникают, когда для появления заболевания необходима только одна копия ненормального гена. Аномальный ген может быть унаследован от любого из родителей или может быть результатом новой мутации (изменения гена) у пострадавшего человека. Риск передачи ненормального гена от пострадавшего родителя к потомству составляет 50% для каждой беременности, независимо от пола ребенка.
Рецессивные генетические нарушения возникают, когда человек наследует один и тот же аномальный ген по одному признаку от каждого родителя. Если человек получает один нормальный ген и один ген заболевания, человек будет носителем заболевания, но обычно бессимптомным. Риск того, что двое родителей-носителей оба передадут дефектный ген и, следовательно, заведут больного ребенка, составляет 25 процентов при каждой беременности. Риск родить ребенка, который будет являться носителем, как родители, составляет 50 процентов с каждой беременностью. Вероятность для ребенка получить нормальные гены от обоих родителей и быть генетически нормальным для этой конкретной болезни составляет 25 процентов. Риск одинаков для мужчин и женщин.
Все люди несут 4-5 ненормальных генов. Родители, которые являются близкими родственниками (брат и сестра), имеют более высокий шанс, чем несвязанные родители, иметь один и тот же ненормальный ген, что повышает риск рождения детей с рецессивным генетическим расстройством.
Дефект межпредсердной перегородки может также возникать в связи с множеством других врожденных пороков сердца, или у новорожденных, которые являются относительно маленькими или преждевременными. Первичная форма болезни часто встречаются у людей с синдромом Дауна или синдромом Эллиса ван-Кревельда.
Физикальное обследование
Во время осмотра младенцев можно отметить дефицит массы тела, вялость. Иногда выявляется гипоплазия (недоразвитие) пальцев. При этом не наблюдается выбухания шейных вен и их пульсации. Пульс на запястьях нормальный, без особенностей.
Осмотр грудной клетки позволяет выявить выпирающее правое предсердие. В некоторых случаях во 2-м межреберье слева отмечается усиленная пульсация стенки легочной артерии.
Перкуссия (постукивание) подтверждает факт расширения сердечных границ за счет правых отделов. При этом левая часть увеличена за счет смещения правым желудочком соседнего.
Аускультативно (при прослушивании стетофонендоскопом) определяются следующие изменения:
- усиление первого тона. Прослушиваются звуки, образуемые трехстворчатым клапаном сердца;
- раздвоение второго тона;
- во втором межреберье слева от грудинной кости определяется щелчок изгнания и систолический шум, который часто путают с нормальным;
- мезодиастолический шум во втором и третьем межреберьях возникает при значительных дефектах. Связано появление аускультативной картины с недостаточностью клапанного аппарата легочной артерии.
Если был заподозрен дефект межпредсердной перегородки, доктор направляет пациента на дальнейшее обследование.
Как проявляется патология
Жалобы на состояние здоровья в основном обусловлены декомпенсацией кровотока. Чем сильнее перегрузка отельных частей системы – тем более выраженными будут симптомы. Больных начинает тревожить отдышка, утомляемость, частые простуды, особенно у детей.
При прослушивании сердца выделяется систолический шум с источником над легочной артерией. Звуки вызваны затруднением при протекании через просвет легочного ствола слишком большого объема крови. ЭКГ показывает признаки перегрузки правой части сердца с проявлением гипертрофии в этой области.
Цены на услуги
| Название | Время | Стоимость | |
| Прием кардиолога лечебно-диагностический, первичный, амбулаторный | 1500 | ||
| Прием кардиолога лечебно-диагностический, повторный, амбулаторный | 1000 | ||
| Прием кардиолога профилактический, амбулаторный | 550 | ||
| Комплексная консультация кардиолога ЭКГ с расшифровкой+Эхо-кг | 3650 | ||
| Вызов врача на дом (Химки, Старбеево, Ивакино, г. Набережных) | 5350 | ||
| Вызов врача на дом (Сходня, Подрезково, Новоподрезково, ст. Планерная, Фирсановка) | 6450 | ||
| Вызов врача на дом (Куркино, Новогорск) | 5900 | ||
| Вызов врача на дом (Левый берег, Москва, в пределах МКАД) | 7500 | ||
| Врачебный консилиум | 3300 | ||
| Выписка из амбулаторной карты | 660 | ||
| Консультация (интерпретация) с анализами из сторонних организаций | 1300 | ||
| Консультация по коррекции лечения | 550 | ||
| Повторный прием КМН | 1600 | ||
| Первичный прием КМН | 2000 | ||
| Экспресс-тест определение уровня Troponin в крови кач. | 1900 | ||
| Развернуть все цены | |||
ЭКГ диагностика, эхоКГ и рентген
Важной составляющей постановки любого кардиологического диагноза является ЭКГ и эхоКГ. Эти простые и доступные методы позволяют определить следующие изменения у пациентов с ВПС:
- отклонение нормальной оси сердца вправо и влево;
- удлинение интервала P-Q;
- зубец P в третьем отведении ниже изолинии;
- атриовентрикулярный-узловой и нижнепредсердный патологический ритмы;
- неполная блокада правой ветви пучка Гиса.
Эти признаки могут сочетаться друг с другом или идти как одиночные симптомы.
Во время проведения УЗИ обнаруживаются расширенные контуры сердца, аномальная двигательная активность межжелудочковой перегородки. Ультразвуковое исследование позволяет достоверно оценить анатомические и функциональные способности сердца в режиме реального времени.
В настоящее время исследование входит в золотой стандарт выявления врожденных пороков развития. С его помощью также можно определить состояние открытого овального окна у новорожденных и наличие ДМПП.
Обзорный снимок грудной клетки также определяет, что границы сердца расширены. При наличии аномального впадения правых легочных вен на рентгенограмме можно увидеть эффект «турецкой сабли» – рентгенографическая тень у края правого предсердия. Часто отмечается усиление картины легочного рисунка.
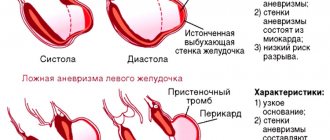
Диагностика и лечение АМПП
Основными, действенным методом выявления аневризмы межпредсердной перегородки у детей является ультразвуковое исследование сердца, которое также называют эхокардиографией. Даная процедура отличается абсолютной безопасностью и отсутствием каких-либо болезненных ощущений для обследуемого ребёнка. Во всех клиниках сети медицинских в Махачкале используются самые современные аппараты УЗИ, на которых работают высококлассные специалисты своего дела, что делает возможным достоверную диагностику даже у самых маленьких пациентов со скрытыми, бессимптомными формами патологий.
При выявлении нетяжёлых форм аневризмы у детей особого лечения не требуется. Таким малышам нужно раз в год проходить консультацию у врача-кардиолога после прохождения УЗ-диагностики. Маленьким пациентам рекомендуются щадящие физические нагрузки, избегать психоэмоциональных нагрузок, прогулки и игры на свежем воздухе, полноценный, продолжительный сон и рациональное питание, богатое витаминами, белком и необходимыми ребёнку микроэлементами. Очень полезны для детей с АМПП сеансы психотерапии, аутотренинги. Для улучшения сердечной деятельности лечащим врачом обычно назначаются также процедуры электрофореза с магнезией.
Инвазивные методы
Дополнить медицинскую информацию о пациентах с сопутствующими патологиями в виде легочной гипертензии и ишемической болезни можно при помощи катетеризации сердца и коронарной ангиографии. Первая процедура подразумевает проведение катетера через отверстие в перегородке между полостями предсердий. Если трубка прошла, можно заподозрить наличие патологии. Но в случае открытого овального окна ситуация будет идентична.
Чтобы уточнить информацию, определяют показатели кровяного сброса и степень насыщения кислородом. Если последняя величина в правом предсердии больше, чем верхней полой вене на 10%, можно говорить о ДМПП.
Стандартные методы лечения
Лечение обычно хирургическое с применением лекарственных препаратов, ограниченных периодом, в течение которого пациент ожидает хирургического вмешательства. В случае самых маленьких пациентов «бдительного ожидания» часто бывает достаточно, поскольку отверстие закрывается, пока ребенок растет.
— Хирургическое вмешательство.
До недавнего времени операция по закрытию отверстия сердца была излюбленной формой лечения. Операция на открытом сердце была разработана, чтобы сшить края отверстия и закрыть его. В некоторых случаях отверстие может быть залатано и закрыто с помощью трансплантата или протеза. Шанс успеха высок для этих хирургических процедур. При первичной форме ДМПП можно выполнить операцию по восстановлению или замене предсердно-желудочковых клапанов. Уровень успеха для этой сложной процедуры значительно ниже. Операция оптимально проводится в возрасте от 3 до 6 лет.
В последние годы был разработан менее травматичный способ закрытия отверстия перегородки с использованием катетеров, к которым прикреплено специальное устройство, предназначенное для закрытия отверстия перегородок. Во время этой процедуры в крупную вену в верхней части ноги ребенка вставляется длинная тонкая трубка (катетер) и осторожно продвигается по кровеносному сосуду, пока не достигнет сердца. Когда катетер достигает нужной точки, через его наконечник подается устройство для закрытия дефекта, которое раскрывается и герметично закупоривает отверстие.
Лечение пациентов медикаментами
Лечение патологии лекарственными препаратами направлено на снятие симптомов и осложнений. Однако его нельзя назвать патогенетическим, т. е. устраняющим причину возникновения всех изменений состояния здоровья. С целью лечения правожелудочковой недостаточности могут быть назначены диуретики. Чтобы снять аритмии применяются бета-адреноблокаторы.
Антибиотикотерапия применяется в качестве профилактики инфицирования и развития эндокардита до и после оперативного вмешательства.