Home » Отделение сосудистой хирургии » Болезни » Сосудистая недостаточность
Сосудистая недостаточность – это патологическое состояние, для которого характерно снижение объема крови, циркулирующей в сосудах. В результате падения скорости кровотока нарушается перенос кислорода и питательных веществ через клеточные мембраны. Развивается гипоксия и нарушается функционирование клеток и тканей.
Причины заболевания
Как правило, сердечно сосудистая недостаточность возникает у больных, которые страдают от ишемической болезни сердца и перенесли инфаркт миокарда.
Также к развитию патологии могут привести:
- ревматические пороки сердца;
- дилатационная кардиомиопатия;
- гипертоническая болезнь;
- сахарный диабет в сочетании с артериальной гипертонией.
Факторами, провоцирующими сердечно сосудистую недостаточность, являются:
- аритмии;
- пневмонии;
- анемии;
- гипертиреоз;
- прием кардиотоксических веществ;
- алкоголизм;
- избыточная масса тела;
- ревматизм и др.
Лечебные мероприятия
Помощь при сосудистой недостаточности любого типа должна быть оказана пациенту незамедлительно:
- больного укладывают в горизонтальное положение так, чтобы его конечности были слегка приподняты;
- одежда, которая может сдавливать грудную клетку и живот, либо устраняется вовсе, либо расстегивается;
- смочить ватку нашатырным спиртом и немного помахать ею возле носа пострадавшего.
Лечение сосудистой недостаточности предусматривает введение таких синтетических медикаментозных средств:
- орципреналин сульфат;
- бензоат натрия;
- мезатон;
- кофеин;
- аскорбиновая кислота;
- глюкоза;
- стрихнин.
Классификация
Острая недостаточность.
Развитие такой патологии происходит по:
- Левому типу. В этом случае возникает острая левожелудочковая или левопредсердная недостаточность.
- Правому типу. В этом случае возникает правожелудочковая недостаточность.
Острая недостаточность проходит 3 стадии развития:
- Начальная. Для нее характерны признаки недостаточности кровообращения. Они появляются только при физических нагрузках. Пациенты жалуются на одышку, быструю утомляемость и ощущение сердцебиения.
- Выраженная. Она характеризуется длительной недостаточностью кровообращения и рядом гемодинамических нарушений. Симптомы патологии проявляются и в состоянии покоя. Пациент ограничивается в трудоспособности.
- Дистрофическая (конечная). Она характеризуется стойкой недостаточностью кровообращения, нарушениями структуры таких органов, как почки, легкие и печень. Также пациенты жалуются на общее истощение.
Сосудистая мозговая недостаточность: клиника, диагностика и терапия
Инсульт и хронические формы сосудистой мозговой недостаточности представляют собой одну из наиболее актуальных проблем современной неврологии. По эпидемиологическим данным, заболеваемость инсультом в мире составляет 150 случаев на 100 тыс. населения в год. Весьма широко распространена также хроническая недостаточность кровоснабжения головного мозга.
В отечественной литературе для обозначения клинического синдрома поражения головного мозга в результате недостаточности кровоснабжения мозга обычно используется термин «дисциркуляторная энцефалопатия» (ДЭ). Согласно классификации сосудистых заболеваний головного мозга, предложенной Е. В. Шмидтом (1985), дисциркуляторная энцефалопатия относится к хроническим нарушениям мозгового кровообращения.
Сосудистые заболевания головного мозга (Е. В. Шмидт и соавт., 1985)
- Острые нарушения мозгового кровообращения
*Инсульт– Ишемический инсульт (тромботический, эмболический, гемодинамический, лакунарный)
– Геморрагический инсульт (паренхиматозное кровоизлияние, субарахноидальное кровоизлияние)
*Преходящие нарушения мозгового кровообращения
– Транзиторные ишемические атаки
– Гипертонические церебральные кризы
- Хронические нарушения мозгового кровообращения
*Начальные проявления недостаточности кровоснабжения мозга*Дисциркуляторная энцефалопатия
Однако, как показывают современные исследования, разнообразные сердечно-сосудистые заболевания, как правило, приводят одновременно и к хронической ишемии головного мозга, и к повторным острым нарушениям мозгового кровообращения. Поэтому правильнее было бы определить дисциркуляторную энцефалопатию как синдром хронического прогрессирующего поражения головного мозга, в основе которого лежат повторные инсульты и/или хроническая недостаточность кровоснабжения головного мозга (Н. Н. Яхно, И. В. Дамулин, 2001).
Этиология и патогенез ДЭ
Наиболее частыми причинами нарушения кровоснабжения головного мозга являются атеросклероз магистральных артерий головы, заболевания сердца с высоким риском тромбоэмболии в головном мозге и гипертоническая болезнь. Реже нарушения мозгового кровообращения развиваются в результате воспалительных изменений сосудов (васкулитов), нарушений свертывающей системы крови, аномалий развития сосудов и т. д. В подавляющем большинстве случаев сосудистая мозговая недостаточность развивается у лиц пожилого возраста, страдающих указанными выше сердечно-сосудистыми заболеваниями.
Как следует из определения ДЭ, в формировании данного синдрома играют роль 2 основных патогенетических механизма: инсульт и хроническая ишемия головного мозга. Ишемические инсульты головного мозга развиваются в результате тромбоза церебральных артерий, тромбоэмболии в головной части мозга, артериолосклероза, реологических и гемодинамических нарушений.
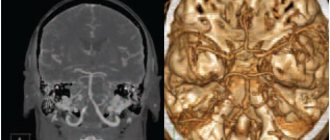
В основе хронической ишемии головного мозга лежат структурные изменения сосудистой стенки, которые возникают как следствие длительной артериальной гипертензии или атеросклеротического процесса. Установлено, что липогиалиноз сосудов небольшого калибра, пенетрирующих вещество головного мозга, может приводить к хронической ишемии глубинных отделов белого вещества. Отражением этого процесса являются изменения белого вещества (лейкоареоз), которые определяются как очаговые или диффузные изменения интенсивности сигнала от глубинных церебральных структур на Т2-взвешенных изображениях при магнитно-резонансной томографии головного мозга. Данные нарушения рассматриваются как типичные нейровизуализационные симптомы, развивающиеся у пациентов с длительной неконтролируемой артериальной гипертензией.
Клинические проявления ДЭ
Клиническая картина ДЭ весьма вариабельна. Как уже указывалось выше, большинство пациентов с хроническими сосудистыми заболеваниями головного мозга в анамнезе имеют инсульты, нередко неоднократные. Локализация перенесенных инсультов, несомненно, во многом определяет особенности клиники. Однако в подавляющем числе случаев при цереброваскулярной патологии, наряду с последствиями перенесенных инсультов, присутствуют также неврологические, эмоциональные и когнитивные симптомы дисфункции лобных долей головного мозга. Данная симптоматика развивается в результате нарушения связей между лобной корой и подкорковыми базальными ганглиями (феномен «разобщения»). Причина «разобщения» заключается в диффузных изменениях белого вещества головного мозга, которые, как говорилось выше, являются следствием патологии церебральных сосудов небольшого калибра.
В зависимости от выраженности нарушений, принято выделять 3 стадии дисциркуляторной энцефалопатии. Первая стадия характеризуется преимущественно субъективной неврологической симптоматикой. Пациенты жалуются на головную боль, головокружение, тяжесть или шум в голове, расстройства сна, повышенную утомляемость при физических и умственных нагрузках. В основе указанных симптомов лежит легкое или умеренное снижение фона настроения, связанное с дисфункцией лобных долей головного мозга. Объективно выявляются легкие нарушения памяти и внимания, а также, возможно, других когнитивных функций. Могут отмечаться асимметричное повышение сухожильных рефлексов, неуверенность при выполнении координаторных проб, легкие изменения походки. Важное значение в диагностике сосудистой мозговой недостаточности на данном этапе патологического процесса имеют инструментальные методы исследования, которые позволяют обнаружить патологию церебральных сосудов.
О второй стадии дисциркуляторной энцефалопатии говорят в тех случаях, когда неврологические или психические нарушения формируют клинически очерченный синдром. Например, речь может идти о синдроме умеренных когнитивных расстройств. Данный диагноз правомерен в тех случаях, когда нарушения памяти и других когнитивных функций явно выходят за рамки возрастной нормы, но не достигают выраженности деменции. На второй стадии ДЭ могут развиваться также такие неврологические нарушения, как псевдобульбарный синдром, центральный тетрапарез, как правило, асимметричный, экстрапирамидные расстройства в виде гипокинезии, легкого или умеренного повышения мышечного тонуса по пластическому типу, атактический синдром, неврологические расстройства мочеиспускания и др.
На третьей стадии дисциркуляторной энцефалопатии отмечается сочетание нескольких из указанных выше неврологических синдромов и, как правило, присутствует сосудистая деменция. Сосудистая деменция является одним из наиболее тяжелых осложнений, развивающихся при неблагоприятном течении сосудистой мозговой недостаточности. По статистике сосудистая этиология лежит в основе не менее 10–15% деменций в пожилом возрасте.
Сосудистая деменция, как и ДЭ в целом, является патогенетически разнородным состоянием. Сосудистая деменция возможна после единичного инсульта в стратегической для когнитивной деятельности зоне головного мозга. Так, например, деменция может развиваться остро в результате инфаркта или кровоизлияния в таламус. Однако значительно чаще сосудистая деменция вызвана повторными инсультами (так называемая мультиинфарктная деменция). Другой патогенетический механизм сосудистой деменции — хроническая ишемия головного мозга, отражением которой являются изменения белого вещества головного мозга. Наконец, помимо ишемии и гипоксии головного мозга в патогенезе деменции при сосудистой мозговой недостаточности, по крайней мере у части пациентов с ДЭ, важную роль играют вторичные нейродегенеративные изменения. Современные исследования убедительно доказали, что недостаточность кровоснабжения головного мозга — значимый фактор риска развития дегенеративных заболеваний центральной нервной системы, в частности болезни Альцгеймера. Присоединение вторичных нейродегенеративных изменений, несомненно, усугубляет и модифицирует когнитивные расстройства при сосудистой мозговой недостаточности. В таких случаях правомерен диагноз смешанной (сосудисто-дегенеративной) деменции.
Клинические проявления сосудистой деменции в каждом конкретном случае зависят от определяющих заболевание патогенетических механизмов. При постинсультной и мультиинфарктной деменции особенности клиники зависят от локализации инсультов. Изменения белого вещества глубинных долей головного мозга в результате хронической ишемии приводят к когнитивным нарушениям по «лобному» типу. Для данных нарушений типичны эмоциональные расстройства в виде снижения фона настроения, подавленности или апатии, утраты интереса к окружающему. Весьма характерна также эмоциональная лабильность, которая представляет собой быструю, иногда беспричинную смену настроения, плаксивость или повышенную раздражительность. В когнитивной сфере определяются нарушения памяти и внимания, замедленность мышления, снижение интеллектуальной гибкости, трудности, связанные с переключением от одного вида деятельности к другому. Изменяется поведение больных: снижаются способность к самокритике и чувство дистанции, отмечаются повышенная импульсивность и отвлекаемость, могут присутствовать такие симптомы, как пренебрежение принятыми в обществе правилами поведения, асоциальность, дурашливость, плоский и неуместный юмор и т. д.
Наличие вторичных нейродегенеративных изменений при сосудистой деменции проявляется прежде всего прогрессирующими нарушениями памяти. При этом в большей степени пациент забывает то, что случилось недавно, в то время как воспоминания об отдаленных событиях сохраняются достаточно долго. Для нейродегенеративного процесса весьма характерны также нарушения пространственной ориентировки и речи.
Диагностика дисциркуляторной энцефалопатии
Для диагностики синдрома дисциркуляторной энцефалопатии необходимо тщательное изучение анамнеза заболевания, оценка неврологического статуса, применение нейропсихологических и инструментальных методов исследования. Важно подчеркнуть, что присутствие сердечно-сосудистых заболеваний у пожилого человека само по себе еще не служит доказательством наличия сосудистой мозговой недостаточности. Необходимым условием правильной диагностики является получение убедительных доказательств наличия причинно-следственной связи между неврологическими и когнитивными симптомами и цереброваскулярной патологией, что нашло отражение в принятых сегодня диагностических критериях ДЭ.
Диагностические критерии ДЭ (Н. Н. Яхно, И. В. Дамулин, 2001)
- Наличие признаков (клинических, анамнестических, инструментальных) поражения головного мозга.
- Наличие признаков острой или хронической церебральной дисциркуляции (клинических, анамнестических, инструментальных).
- Наличие причинно-следственной связи между нарушениями гемодинамики и развитием клинической, нейропсихологической, психиатрической симптоматики.
- Клинические и параклинические признаки прогрессирования сосудистой мозговой недостаточности.
Подтверждениями сосудистой этиологии симптомов будут наличие очаговой неврологической симптоматики, инсульт в анамнезе, характерные изменения при нейровизуализации, такие, как постишемические кисты или выраженные изменения белого вещества.
Лечение сосудистой мозговой недостаточности
Недостаточность мозгового кровообращения представляет собой осложнение различных сердечно-сосудистых заболеваний. Поэтому этиотропная терапия ДЭ должна быть, в первую очередь, направлена на лежащие в основе сосудистой мозговой недостаточности патологические процессы, такие, как артериальная гипертензия, атеросклероз магистральных артерий головы, заболевания сердца и др.
Проведение антигипертензивной терапии является существенным фактором вторичной профилактики нарастания психических и двигательных симптомов сосудистой мозговой недостаточности. До настоящего времени, однако, не решен вопрос о том, каких показателей артериального давления следует добиваться при лечении гипертензии. Большинство неврологов полагают, что полная нормализация артериального давления у пожилых пациентов с длительным анамнезом гипертензии, уменьшая риск острых сосудистых эпизодов, может одновременно способствовать усугублению хронической ишемии мозга и нарастанию выраженности нарушений когнитивных функций по «лобному» типу.
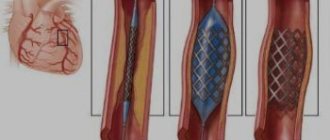
Наличие гемодинамически значимого атеросклероза магистральных артерий головы требует назначения антиагрегантов. К препаратам с доказанной антиагрегатной активностью относятся ацетилсалициловая кислота вдозах 75-300 мг в сутки и клопидогрель (плавикс) в дозе 75 мг в сутки. Исследование показали, что назначение данных препаратов снижает риск развития ишемических событий (инфаркт миокарда, ишемический инсульт, периферические тромбозы) на 20-25%. В настоящее время доказанавозможность одновременного применения указанных препаратов. К лекарственным средствам, обладающим антиагрегантными свойствами, относится также дипиридамол (курантил), который применяется в дозах 25 мг три раза в день. Монотерапия данным препаратом не обеспечивает профилактики церебральной или иной ишемии, однако при сочетанном применении дипиридамол достоверно увеличивает профилактический эффект ацетилсалициловой кислоты. Помимо назначения антиагрегантов наличие атеросклеротического стеноза магистральных артерий головы требует направления больного на консультацию к сосудистому хирургу для решения вопроса о целесообразности хирургического вмешательства.
При наличии высокого риска тромбоэмболии в головной части мозга, например в случаях мерцательной аритмии предсердий и клапанных пороков, антиагреганты могут быть малоэффективны. Перечисленные состояния служат показанием к назначению непрямых антикоагулянтов. Препаратом выбора является варфарин. Терапию непрямыми антикоагулянтами следует проводить под строгим контролем показателей коагулограммы.
Наличие гиперлипидемии, не корригируемой соблюдением диеты, требует назначения гиполипидемических препаратов. Наиболее перспективны препараты из группы статинов (зокор, симвор, симгал, ровакор, медостатин, мевакор и др.). По некоторым данным, терапия этими средствами не только нормализует липидный обмен, но и, возможно, обладает профилактическим эффектом в отношении развития вторичного нейродегенеративного процесса на фоне сосудистой мозговой недостаточности.
Важным патогенетическим мероприятием является также воздействие на другие известные факторы риска ишемии головного мозга. К ним относятся курение, сахарный диабет, ожирение, гиподинамия и др.
При наличии сосудистой мозговой недостаточности патогенетически обосновано назначение препаратов, воздействующих преимущественно на микроциркуляторное русло. К их числу относятся:
- ингибиторы фосфодиэстеразы: эуфиллин, пентоксифиллин, винпоцетин, танакан и др. Сосудорасширяющий эффект данных препаратов связан с увеличением в гладкомышечных клетках сосудистой стенки содержания цАМФ, что приводит к их расслаблению и увеличению просвета сосудов;
- блокаторы кальциевых каналов: циннаризин, флюнаризин, нимодипин. Оказывают вазодилатирующий эффект благодаря уменьшению внутриклеточного содержания кальция в гладкомышечных клетках сосудистой стенки. Клинический опыт свидетельствует о том, что блокаторы кальциевых каналов, например циннаризин и флюнаризин, возможно, более эффективны при недостаточности кровообращения в вертебрально-базилярной системе; это проявляется такими симптомами, как головокружение и неустойчивость при ходьбе;
- блокаторы α2-адренорецепторов: ницерголин. Данный препарат устраняет сосудосуживающее действие медиаторов симпатической нервной системы: адреналина и норадреналина.
Вазоактивные препараты являются одними из наиболее часто назначаемых препаратов в неврологической практике. Помимо сосудорасширяющего действия многие из них обладают также положительными метаболическими эффектами, что позволяет использовать данные препараты в качестве симптоматической ноотропной терапии. Экспериментальные данные свидетельствуют о наличии у вазоактивного препарата танакан способности дезактивировать свободные радикалы, уменьшая тем самым процессы перекисного окисления липидов. Антиоксидантные свойства данного препарата позволяют использовать его также для вторичной профилактики нарастания нарушений памяти и других когнитивных функций в случаях присоединения вторичных нейродегенеративных изменений.
В отечественной практике вазоактивные препараты принято назначать курсами по 2-3 мес 1-2 раза в год.
Широко применяется при сосудистой мозговой недостаточности метаболическая терапия, целью которой является стимуляция репаративных процессов головного мозга, связанных с нейрональной пластичностью. Кроме того, метаболические препараты оказывают симптоматический ноотропный эффект.
Пирацетам был первым препаратом, специально синтезированным для воздействия на память и другие высшие мозговые функции. В последние годы, однако, удалось доказать, что в принятых ранее дозах данный препарат оказывает относительно небольшой клинический эффект. Поэтому в настоящее время рекомендуется использование пирацетама в дозировках не менее 4–12 г/сут. Более целесообразны внутривенные введения данного препарата на физиологическом растворе: 20–60 мл пирацетама на 200 мл физиологического раствора внутривенно капельно, 10–20 вливаний на курс.
Пептидергический препарат церебролизин не менее успешно применяется при сосудистой мозговой недостаточности, а также сосудистой и дегенеративной деменции. Как и в случае с пирацетамом, в последние годы существенно изменились взгляды на режим дозирования данного препарата. Согласно современным представлениям, клинический эффект наступает в случае внутривенных введений церебролизина в дозах 30–60 мл внутривенно капельно на 200 мл физиологического раствора, 10–20 вливаний на курс.
К пептидергическим препаратам, благоприятно влияющим на церебральный метаболизм, относится также актовегин. Актовегин применяется в виде внутривенных инфузий (250–500 мл на инфузию, 10–20 инфузий на курс), либо в виде внутривенных или внутримышечных инъекций по 2–5 мл 10 — 20 инъекций, либо внутрь по 200 — 400 мг 3 раза в сутки в течение 2-3 мес.
Как и вазоактивные препараты, метаболическая терапия проводится курсами 1-2 раза в год. Патогенетически оправданным и целесообразным является сочетанное проведение вазоактивной и метаболической терапии. В настоящее время в распоряжении врача имеется несколько комбинированных лекарственных форм, в состав которых входят действующие вещества с вазоактивным и метаболическим эффектами. К числу таких препаратов относятся инстенон, винпотропил, фезам и некоторые другие.
Развитие синдрома сосудистой деменции требует проведения более интенсивной ноотропной терапии. Из современных ноотропных препаратов наиболее мощным клиническим эффектом в отношении когнитивных функций обладают ингибиторы ацетилхолинэстеразы. Первоначально препараты данной группы использовались в лечении легкой и умеренной деменции при болезни Альцгеймера. Сегодня доказано, что ацетилхолинергическая недостаточность играет важную патогенетическую роль не только при этом заболевании, но также при сосудистой и смешанной деменции. Поэтому когнитивные расстройства сосудистой и смешанной этиологии все чаще фигурируют среди показаний к назначению ингибиторов ацетилхолинэстеразы.
В России на сегодняшний день доступны 2 препарата из группы ингибиторов ацетилхолинэстеразы последнего поколения: экселон и реминил. Экселон назначается в начальной дозе 1,5 мг 2 раза в день, далее разовая доза увеличивается на 1,5 мг каждые 2 нед. до 6,0 мг 2 раза в день или до возникновения побочных эффектов. Частыми побочными эффектами при использовании экселона являются тошнота и рвота. Данные явления не представляют угрозы для жизни или здоровья пациента, но могут препятствовать достижению терапевтического эффекта. Реминил назначается по 4 мг 2 раза в день в течение первых 4 нед, а затем по 8 мг 2 раза в день. Данный препарат реже вызывает нежелательные явления.
К ингибиторам ацетилхолинэстеразы первого поколения относится нейромидин. По некоторым данным, этот препарат оказывает положительный ноотропный эффект как при сосудистой, так и при первично-дегенеративной и смешанной деменции. Он назначается в дозе 20–40 мг 2 раза в день.
Терапия ингибиторами ацетилхолинэстеразы должна проводиться постоянно. При этом необходимо 1 раз в 3–6 мес контролировать уровень печеночных ферментов в крови.
Патогенетически обосновано при сосудистой деменции также назначение акатинола мемантина. Данный препарат является ингибитором NMDA-рецепторов к глютамату. Постоянный прием акатинола мемантина оказывает симптоматический ноотропный эффект, а также, возможно, замедляет темпы нарастания когнитивных расстройств. Действие препарата проявлялось как при легкой и умеренной, так и при тяжелой деменции. Следует отметить, что акатинол мемантин — это единственный препарат, эффективный на стадии тяжелой деменции. Он назначается в течение первой недели по 5 мг 1 раз в день, в течение второй недели — по 5 мг 2 раза в день, начиная с третьей недели и далее постоянно — по 10 мг 2 раза в день.
В заключение следует подчеркнуть, что всесторонняя оценка состояния сердечно-сосудистой системы пациентов с сосудистой мозговой недостаточностью, а также воздействие как на причину нарушений, так и на основные симптомы ДЭ, несомненно, способствуют повышению качества жизни пациентов и предотвращению тяжелых осложнений сосудистой мозговой недостаточности, таких, как сосудистая деменция и двигательные расстройства.
В. В. Захаров, доктор медицинских наук Клиника нервных болезней им. А. Я. Кожевникова, Москва
Симптомы
Для острой недостаточности характерны:
- приступы удушья (преимущественно в ночное время);
- кашель с трудно отходящей мокротой;
- холодный пот;
- ощущение нехватки воздуха;
- резкая слабость.
При осмотре специалист обнаруживает:
- бледность кожи;
- акроцианоз;
- выраженную одышку;
- слабый аритмичный пульс;
- глухие тона сердца;
- сниженное артериальное давление;
- жесткое дыхание с единичными хрипами.
Для хронической недостаточности характерны:
- ночные приступы удушья;
- одышка;
- сухой кашель;
- приступы сердцебиения;
- повышенная утомляемость.
Состояние опасно тем, что может привести к ряду осложнений.
Чаще остальных встречаются следующие:
- Нарушения ритма сердца. Они могут привести к летальному исходу.
- Инфекционные поражения и бронхопневмонии. Такие патологии возникают из-за застоя жидкости и крови, а также малой дыхательной активности.
- Легочные кровотечения.
- Печеноклеточная недостаточность. Данная патология также развивается при венозном застое. Провоцируют ее и ухудшения перфузии (питания тканей).
- Кахексия сердца. Эта патология является часто встречающимся осложнением в терминальных стадиях недостаточности. Она вызвана нарушениями процессов обмена (плохим всасыванием жиров).
- Инфаркты легких.
- Эмболии.
- Хроническая почечная недостаточность.
Симптомы сосудистой недостаточности
Характерными проявлениями острой сосудистой недостаточности выступают шок, обморок либо коллапс. Разница между ними состоит преимущественно в отсутствии или наличии расстройства сознания, однако каждое состояние имеет и свои характерные симптомы:
- Обморок характеризуется внезапностью своего появления, резким ухудшением общего самочувствия, вегетативными расстройствами. Обычно человек ощущает нарастающую слабость, чувство дискомфорта, тошноту, а затем на какое-то время теряет сознание. При развитии патологического состояния наблюдаются побледнение кожи, звенящие звуки в ушах, ощущение, будто земля уходит из-под ног.
- Коллапс связан с уменьшением объемов обращающейся крови и ухудшением сосудистого тонуса. Симптомы сосудистой недостаточности в такой ситуации проявляются в форме ослабления зрения, чувства жажды. Человек сохраняет сознание, но его кожа бледнеет, лицо приобретает землистый цвет, а пальцы, губы и кончик носа становятся синеватого оттенка. Для патологии характерны безучастность ко всему окружающему, ощущение тоски и поверхностное дыхание.
- Шок является сложным патологическим процессом, обусловленным резким уменьшением кровотока на фоне экстремальных воздействий (поражения током, ожогов, тяжелых травм и т. д.). Клиническая картина шока практически аналогична коллапсу, однако он проходит несколько стадий, причем на последней (терминальной) действия медиков могут не давать результатов.
Диагностика
Недостаточность – вторичный синдром, который развивается при ряде известных патологий, поэтому диагностика должна проводиться даже при отсутствии выраженных проявлений.
Обследование включает:
- Сбор клинического анамнеза. Специалист обращает внимание на утомляемость пациента. Данный симптом нередко является самым ранним. Также кардиолог уточняет, переносил ли пациент инфаркт миокарда, страдает ли он от гипертензии и иных болезней. Особое внимание уделяется осмотру. Специалист прослушивает тоны сердца, осматривает голени (на предмет отеков).
- Лабораторные исследования. При обнаружении первых признаков патологии на осмотре специалисты определяют газовый и электролитный состав крови, а также уровень кислотно-щелочного равновесия. Изучаются показатели креатинина, мочевины, кардиоспецифических ферментов. Также исследуются параметры белково-углеводного обмена.
- ЭКГ. Данное исследование дает возможности для обнаружения гипертрофии и недостаточности кровообращения миокарда. Также ЭКГ позволяет заметить аритмию.
- Нагрузочные тесты. Такие исследования проводятся для оценки резервных возможностей сердца.
- ЭхоКГ. Данное исследование позволяет оценить насосную функцию миокарда, обнаружить врожденные и приобретенные пороки, артериальную гипертензию и иные патологии.
- Рентгенографию легких и органов грудной клетки. Такое исследование позволяет обнаружить застойные процессы в малом круге кровообращения.
- Радиоизотопную вентрикулографию. Данное исследование проводится с целью оценки сократительной способности желудочков и определения их объемной вместимости.
При тяжелых формах патологии обязательно оценивается состояние внутренних органов. Пациентов направляют на УЗИ внутренних органов (поджелудочной железы, печени, селезенки и др.). Дополнительно вас может наблюдать врач андролог, акушер гинеколог, другой специалист. Каждый назначит адекватную диагностику в соответствии со своим профилем. Это позволит исключить наличие сторонних патологий или подтвердить их и своевременно начать адекватную терапию.
Симптомы сердечной недостаточности
Общие признаки сердечной недостаточности любого вида:
- затрудненное дыхание, одышка, удушье;
- повышенная утомляемость, снижение физической активности;
- отеки при сердечной недостаточности (в том числе, внутренних органов);
- увеличение массы тела из-за задержки жидкости.
Что касается других симптомов сердечной недостаточности, проявления могут разниться в зависимости от того, в каком желудочке сердца развивается патология.
Для левожелудочковой острой сердечной недостаточности (в связи с застоем крови в малом круге кровообращения) типичны:
- Сердечная астма — приступ удушья происходит ночью или после физического усилия. Возникает ощущение острой нехватки воздуха, одышка быстро нарастает до удушья. Больной дышит ртом, чтобы обеспечить больший приток воздуха.
- Ортопноэ — больной вынужден принимать сидячее положение, при котором улучшается отток крови из сосудов легких.
- Кашель — сначала сухой, далее с выделением розоватой мокроты, пены.
- Отек легких — появляются влажные хрипы, клокочущее затрудненное дыхание, пена изо рта.
Характерные признаки правожелудочковой острой сердечной недостаточности вызваны застоем крови в венах большого круга кровообращения:
- Вздутие шейных вен (связано с затруднением притока крови к сердцу, усиливается при вдохе);
- учащенное сердцебиение (сопровождается одышкой);
- отеки (из-за замедления кровообращения происходит задержка жидкости);
- понижение артериального давления.
Доврачебная помощь при сердечной недостаточности (ОСН)
Необходимо вызвать скорую, усадить больного, обязательно опустив его ноги. Обеспечить приток свежего воздуха. Если человек в сознании, разговаривать с ним, стараться успокоить. При возможности опустить конечности больного в теплую воду, чтобы снизить приток крови к сердцу. Измерить АД: при повышенных цифрах дать таблетку нитроглицерина под язык.
Признаки хронической сердечной недостаточности:
Одышка — при физических усилиях, а при длительном течении заболевания — и в покое. Неспособность к физическим нагрузкам — сердце не может обеспечить необходимый для активных действий приток крови. Появляются одышка, слабость. Цианоз — из-за недостатка кислорода в крови кожные покровы синеют. Наиболее характерен цианоз на губах, кончиках пальцев, кайме ушных раковин (акроцианоз). Отеки — первыми при ХСН возникают отеки конечностей. Затем лишняя жидкость начинает скапливаться в полостях: плевральной, брюшной. Со временем отеки при сердечной недостаточности и другие застойные явления приводят к патологическим изменениям в легких, печени, почках.
1 Узи при сердечной недостаточности
2 Узи при сердечной недостаточности
3 Диагностика сердечной недостаточности
Лечение
Терапия всегда направлена на устранение основной патологии.
При острых или тяжелых формах хронической недостаточности пациенту назначается постельный режим и полный физический и психический покой. В остальных случаях больным необходимо придерживаться умеренных нагрузок. Также следует ограничить потребление соли и жидкости. Дополнительно назначается диета. Питание пациентов должно быть сбалансированным. Особое внимание уделяется легкоусваиваемым продуктам с большим количеством витаминов.
При развитии приступа пациента госпитализируют. Ему экстренно вводят нитроглицерин, диуретики, проводят ингаляции кислорода. При асците проводится пункционное удаление жидкости. Если патология провоцирует гидроторакс, осуществляется плевральная пункция.
Обязательно назначается и фармакотерапия. Она позволяет продлить и улучшить жизнь пациента.
При патологии рекомендованы следующие препараты:
- Гликозиды. Они позволяют повысить уровень сократимости миокарда, увеличить его диурез и насосную функцию, стойкость организма к физическим нагрузкам.
- Ингибиторы АПФ и вазодилататоры. Эти препараты расширяют артерии и вены, сокращают тонус сосудов. Благодаря этому во время сокращений сердца сокращается сопротивляемость артерий.
- Нитраты. Данные препараты увеличивают сердечный выброс, улучшают наполнение желудочков кровью и расширяют коронарные артерии.
- Диуретики. С помощью этих препаратов сокращается риск задержки в организме жидкости.
- Бета-андреноблокаторы. Данные препараты позволяют улучшить наполнение сердца кровью, повышают его выброс и сокращают ЧСС.
- Антикоагулянты. Эти препараты препятствуют процессам образования в сосудах тромбов.
Также назначаются средства, которые улучшают метаболизм миокарда.
Мы точно знаем, как провести комплексную терапию патологии и устранить основные болезни. Цены на услуги в нашей клинике в Москве являются относительно невысокими. Ориентировочная стоимость указана на сайте. Уточнить цену консультации специалиста или определенного обследования вы можете у наших специалистов.
Что такое сердечная недостаточность?
Наше сердце подобно насосу, качающему кровь и поставляющему кислород и питательные вещества во все отделы организма. Нарушение способности сердца перекачивать кровь приводит к ее застою и влечет за собой развитие сердечной недостаточности. Плохое снабжение кровью ставит под удар и другие органы и ткани.
По распространенности сердечная недостаточность соперничает с самыми известными инфекционными заболеваниями.
По статистике, во всей Европе сердечной недостаточностью страдают около 28 миллионов человек. В нашей стране число больных этим недугом превышает 9 миллионов (более 25% из них моложе 60 лет)! При этом умирают от него россияне в 10 раз чаще, чем от инфаркта миокарда.
1 Анализы при сердечной недостаточности
2 Анализы при сердечной недостаточности
3 Анализы при сердечной недостаточности
Профилактика
Мерами профилактики недостаточности являются:
- Устранение факторов, способствующих ее развитию.
- Устранение сопутствующих патологий.
Профилактика обязательно включает:
- Отказ от вредных привычек.
- Снижение веса (если он является избыточным).
- Умеренные физические нагрузки.
Для предупреждения прогрессирования заболевания следует принимать все назначенные препараты и постоянно наблюдаться у кардиолога. Также важно соблюдать все правила лечения.
Причины сердечной недостаточности
К этому недугу могут привести самые разные заболевания, однако чаще его развитию способствуют:
- ишемическая болезнь сердца;
- артериальная гипертония;
- пороки сердца;
- инфаркт миокарда;
- миокардит;
- кардиомиопатия (в том числе и алкогольная);
- аритмии;
- заболевания щитовидной железы;
- сахарный диабет.
К факторам риска развития сердечной недостаточности относят курение, употребление алкоголя или наркотиков, прием некоторых лекарственных препаратов, лишний вес.
1 ЭКГ при сердечной недостаточности
2 Узи при сердечной недостаточности
3 ЭХО-КГ при сердечной недостаточности
Преимущества клиники
У нас работают высококвалифицированные специалисты. Они проводят успешные обследования и терапию различных заболеваний. Многопрофильность клиники (работа в таких направлениях, как кардиология, гинекология, урология и др.) позволяет врачам различных специализаций работать в единой команде. Объединение знаний и навыков позволяет устранить даже серьезные патологии. Все специалисты соблюдают медицинскую этику, располагают широкими диагностическими возможностями и обеспечивают безопасную и комфортную обстановку всех пациентов. Кроме того, наша клиника придерживается лояльной ценовой политики. Помощью профессионалов могут воспользоваться все желающие. В приоритетных медицинских направлениях применяются уникальные комплексные терапевтические программы. Мы готовы устранить не только яркие проявления патологий, но и их причины.
Каждый пациент ценен нам, прежде всего, как личность, а не как больной с интересной историей болезни или клиент, создающий материальное благополучие специалиста. В нашей клинике вы не тратите деньги на лечение, вы инвестируете их в свое здоровье.
Обращайтесь!
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения заболеваний в кардиологии. Мы готовы оказать вам ] лечения синдрома преждевременного возбуждении желудочков[/anchor] и лечения синдрома слабости синусового узла.
Диагностика сердечной недостаточности
При диагностировании недуга крайне важно выявить подлинную причину его развития — только тогда лечение может быть максимально успешным.
После сбора анамнеза и физикального обследования врачом-кардиологом могут быть назначены:
- общий клинический, биохимический анализы крови, мочи;
- электрокардиография (в покое);
- УЗИ сердца (Эхокардиография);
- рентгенография органов грудной клетки;
- коронарная ангиография;
- холтеровское мониторирование ЭКГ и другие исследования.
Причины ОСН
К потере сердцем способности сокращаться может привести перегрузка сердечной мышцы, например, из-за повышенного давления, уменьшения количества функционирующих мышечных волокон, нарушения сердечного ритма или невозможности адаптироваться к физическим и эмоциональным нагрузкам.
Ведущие причины ОСН — кардиальные, связанные с патологиями самого сердца:
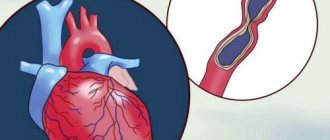
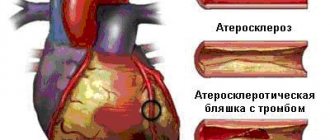
- Острый коронарный синдром (ОКС) — состояние, вызванное внезапным нарушением кровоснабжения сердца. Развивается при тромбозе артерий, которые кровоснабжают сердечную мышцу, сужении сосудов сердца, вызванных наличием атеросклеротических бляшек или спазмом. Проявляется инфарктом миокарда — необратимым некрозом сердечной мышцы и прединфарктным состоянием, которое не сопровождается полным прекращением кровоснабжения миокарда, но может закончиться инфарктом. Ведущие симптомы ОКС — выраженная боль за грудиной и специфические изменения на электрокардиограмме (ЭКГ).
- Гипертонический криз. Обусловлен стойким повышением артериального давления (АД) и сопровождается определенными симптомами: головной болью, тошнотой и рвотой, одышкой, зрительными расстройствами, иногда судорогами, загрудинными болями из-за недостаточного кровоснабжения миокарда.
- Внезапные аритмии и блокады сердца. Угрожающими для жизни считаются: полная невозможность проведения сердечного импульса к желудочкам сердца от предсердий, когда каждый из них сокращается в своем ритме (АВ-блокада), уменьшение частоты сокращений сердца (ЧСС) до 40 уд/мин и ниже, пароксизмальные тахикардии, остановка сердца. «Предвестники» опасных аритмий — ЧСС менее 50 и более 110 уд/мин, частые внеочередные сердечные сокращения, мерцательная аритмия.
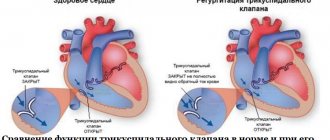
- Тяжелые пороки клапанов сердца. Появляются на фоне ревматизма и других патологий соединительной ткани, атеросклероза, ишемической болезни (ИБС) и при тяжелых инфекциях. Различные пороки приводят к перегрузке сердца давлением или объемом, при которых возникает препятствие для выброса крови в кровеносную систему. При инфарктах миокарда возможны разрывы сухожильных структур митрального и трехстворчатого клапанов с формированием клапанной недостаточности.
- Острые миокардиты. Это тяжелые поражения сердечной мышцы воспалительного характера, вызываемые вирусами или бактериями.
- Тампонада сердца. Это скопление крови или другой жидкости между листками наружной оболочки сердца, при котором невозможны адекватные сердечные сокращения и наполнение сердца кровью. Тампонада бывает при ранениях и травмах сердца, расслоении и разрыве аневризмы (выпячивания) аорты, инфарктах миокарда с разрывом стенки сердца (трансмуральный инфаркт), перикардитах на фоне инфекций и онкозаболеваний. Скопление 500 мл жидкости в полости перикарда приводит к остановке сердца.
- Хроническая сердечная недостаточность (ХСН) в стадии декомпенсации.
Экстракардиальными причинами ОСН выступают:
- Тромбоэмболия легочной артерии (ТЭЛА) и ее ветвей. Источник ТЭЛА — тромбозы вен нижних конечностей при тромбофлебитах, в послеоперационном периоде, при длительной обездвиженности тела и конечностей на фоне травм (чаще всего).
- Острые нарушения кровообращения головного мозга, при которых происходит выброс вазоактивных гормонов (они поддерживают высокое давление в сосудах легких).
- Пневмоторакс — скопление воздуха в грудной полости при болезнях легких и вследствие травм грудной клетки. При напряженном пневмотораксе с каждым вдохом-выдохом объем воздуха в грудной клетке увеличивается, легкое на пораженной стороне спадается, сердце смещается в противоположную сторону. При этом нарушается венозный возврат к сердцу и сократительная функция миокарда.
Факторы риска
Среди факторов, увеличивающих риск развития острой сердечной недостаточности:
- невыполнение рекомендаций по лечению ХСН;
- физическое перенапряжение и эмоциональный стресс;
- тяжелые острые инфекции и пневмонии;
- увеличение ОЦК (объема циркулирующей крови) при избыточных внутривенных капельных введениях лекарственных средств (при болезнях почек, у пациентов с ХСН);
- почечная недостаточность;
- злоупотребление алкоголем;
- передозировка лекарств с кардиотоксическим эффектом;
- бронхиальная астма.
Формы заболевания
Выделяют следующие формы левожелудочковой ОСН:
- Острая декомпенсированная СН — крайняя степень ХСН, которая появилась впервые.
- Гипертензивная ОСН. Для нее характерно высокое АД, венозный застой в легких, который виден на рентгене.
- Отек легких — высокая степень застоя крови в капиллярах легких с выходом жидкой части крови с эритроцитами в просвет альвеол, формированием пенистой мокроты и нарушением газообмена. Насыщение крови кислородом при отеке легких до лечения составляет менее 90% (в норме 96–99%).
- Кардиогенный шок — внезапное снижение сердечного выброса и систолического давления до 90 мм рт. ст. и ниже, которые приводят к значительному уменьшению кровоснабжения органов и тканей. Основные причины кардиогенного шока — тяжелые нарушения ритма и инфаркт миокарда.
- ОСН при высоком сердечном выбросе. Редкая форма недостаточности. Сопровождает те патологии, при которых повышается ЧСС: тяжелые анемии, тиреотоксикоз, аритмии, сепсис.
Выше перечислены основные формы острой левожелудочковой недостаточности. Наиболее часто встречаются первые три. К ним относится до 90% всех случаев обращения в больницу с ОСН. Реже встречается острая правожелудочковая недостаточность. Она развивается преимущественно при тяжелых болезнях легких, инфарктах миокарда правого желудочка и тромбоэмболии легочной артерии.
Симптомы ОСН
Симптомы острой левожелудочковой и правожелудочковой недостаточности отличаются.
Симптомы левожелудочковой ОСН
Острая левожелудочковая недостаточность практически никогда не возникает у здоровых людей. Ей предшествуют не выявленные или неадекватно леченные гипертония, пороки сердца, ИБС с кардиосклерозом, аритмии, инфаркт миокарда.
Провоцирующими факторами могут быть физнагрузка, стресс, внутривенное вливание избыточного объема растворенных лекарств. В некоторых случаях симптомы развиваются ночью из-за усиления застойных явлений в легких или нарушений сердечного ритма.
Основные проявления левожелудочковой ОСН — сердечная астма, отек легких и кардиогенный шок. Эти состояния — следствие выраженного застоя венозной крови в легких. Они могут развиваться последовательно, сопровождаются такими симптомами:
- сильная одышка, которая может спровоцировать удушье;
- страх смерти, головокружение, слабость;
- стойкая боль за грудиной;
- вынужденное положение сидя с опорой на руки для облегчения дыхания — ортопноэ;
- кашель сухой, затем влажный, с пенистой розовой мокротой;
- кожа бледная, покрыта холодным потом, может быть синюшное окрашивание губ, ушных раковин, носа;
- пульс частый (более 90 уд/мин), слабого наполнения, часто аритмичный;
- АД может быть повышенным или нормальным, по мере прогрессирования симптомов — снижается.
Симптомы правожелудочковой ОСН
При данной патологии развивается «острое легочное сердце» (ОЛС). Причины ОЛС:
- острые тяжелые заболевания бронхолегочной системы — длительный приступ бронхиальной астмы, обширная острая пневмония, тотальный правосторонний плеврит, напряженный пневмоторакс;
- закупорка тромбами, жировыми и опухолевыми клетками, воздухом крупных ветвей легочной артерии;
- обширный инфаркт межжелудочковой перегородки с переходом на правый желудочек.
Симптомы острой правожелудочковой недостаточности включают:
- признаки причинных заболеваний;
- внезапную одышку и повышение частоты дыхательных движений более 20 за одну минуту;
- боли в правом подреберье (при надавливании на печень расширяются шейные вены);
- синюшность кожных покровов, быстро развивающиеся отеки ног;
- частый слабый пульс, возможны брадикардия и снижение АД.