© Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
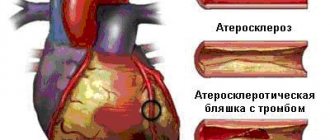
Аномалия Эбштейна (АЭ) представляет собой очень редкий кардиологический порок, формирующийся еще во время внутриутробного развития. При патологии нарушено нормальное расположение створок трикуспидального клапана, следствием чего становится его недостаточность и нарушение кровообращения. По данным статистики, на долю аномалии Эбштейна приходится не более 1% случаев всех врожденных аномалий сердца.
В целом, врожденные пороки развития органов встречаются все чаще. Виной всему считают постоянно ухудшающиеся экологические условия, неблагоприятные факторы, действующие на будущую маму, патологию беременности. Аномалии сердца составляют большую группу пороков, которые, если и совместимы с жизнью, то очень часто приводят к серьезным нарушениям гемодинамики, требующим хирургической коррекции.
Когда у плода при ультразвуковом обследовании беременной женщины обнаружены признаки порока сердца, то будущая мама, конечно, начинает беспокоиться и искать информацию о заболевании, чтобы быть готовой помочь своему малышу после рождения. Попробуем разобраться, что представляет собой аномалия Эбштейна, и какие возможны пути коррекции этого редкого порока.
Аномалия Эбштейна
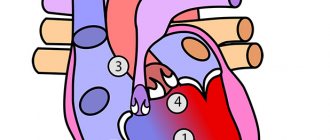
В норме крепление септальных створок митрального и трикуспидального клапана на одном уровне, при аномалии Эбштейна эта дистанция увеличена до 1,4-3,2 см, трикуспидальное отверстие (фиброзное кольцо) сохраняется в нормальной позиции. Смещенные створки трикуспидального клапана в правый желудочек делят его на две части: атриализированную (порция правого желудочка между фиброзным кольцом и смещенными створками) и собственно полость правого желудочка. Порок сочетается со вторичным ДМПП или открытым овальным окном (рис.112).
Рис.112.
Аномалия Эбштейна (схема).
Рис.113.
Аномалия Эбштейна. Открытое овальное окно.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Замедленное закрытие трикуспидального клапана (свыше 0,03 с).
- Увеличение экскурсии передней створки трикуспидального клапана.
- Одновременная визуализация двух атриовентрикулярных клапанов.
- Пологий EF наклон передней створки трикуспидального клапана.
- Задержка закрытия трикуспидального клапана.
Двухмерная ЭхоКГ:
- Смещение септальной створки в полость правого желудочка в проекции 4-камер с верхушки (более 20 мм у взрослых и 15 мм у детей) (рис.113).
- Наличие атриализированной порции правого желудочка (дистанция между смещенным клапаном и трикуспидальным кольцом).
- Дилатация правого атриовентрикулярного отверстия.
- Визуализация открытого овального окна или ДМПП (наблюдается в 85% случаев).
Допплер-ЭхоКГ:
- Выявляет недостаточность трикуспидального клапана.
- Оценка величины легочной гипертензии.
- Определение сопутствующих аномалий (ДМПП, открытое овальное окно).
Аномалия Эбштейна (эхографические, клинические и патоморфологические сопоставления)
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике.
Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
Необычный порок сердца впервые был описан германским ученым Вильгельмом Эбштейном в 1866 г. у 19-летнего юноши с цианозом, одышкой, расширением югулярных вен. В 1927 г. назван как болезнь (аномалия) Эбштейна [1]. Аномалия Эбштейна – редкий врожденный порок сердца, характеризующийся смещением атриовентрикулярного кольца трехстворчатого клапана в сторону верхушки сердца. Часть полости правого желудочка атриализируется, так что собственно полость желудочка уменьшается. Неизбежно формируется сердечная недостаточность, степень которой и время манифестации полностью определяются величиной смещения правого атриовентрикулярного кольца. Редкость порока сказывается на его диагностике. Но вспомнить о заболевании – на 50% диагностировать его.
Результаты
Распространенность аномалии Эбштейна низкая. Более чем за 40 лет работы патологоанатомического отделения областной больницы данный порок был диагностирован всего в 2 случаях (на более чем 6000 секционных исследований): у одного взрослого и одного ребенка [2, 3]. За 40-летний период (1979–2019 гг.) работы в кабинетах ультразвуковой диагностики многопрофильных детских больниц аномалия Эбштейна выявлена нами в 2 случаях.
Манифестация порока сердца у всех наблюдавшихся нами детей развивалась рано, в первые 3 мес жизни. Взрослый пациент был занят тяжелым физическим трудом (каменщик). Манифестная сердечная недостаточность развилась у него в возрасте 62 лет. Клиническая симптоматика во всех случаях сводилась к тахикардии, расширению границ сердца, одышке, застойным явлениям в легких и увеличению размеров печени. Аускультативно определялся грубый систолический шум на основании сердца и на сосудах.
Рентгенологически обращали на себя внимание кардиомегалия, легочная олигемия, расширение правого предсердия и расширение правого силуэта сердца. При отсутствии цианоза сосудистый рисунок легких не изменялся.
Определяющим для диагноза является ультразвуковое исследование. Для аномалии Эбштейна типичной находкой было апикальное смещение септальной и/или задней створок трехстворчатого клапана. В норме кольца атриовентрикулярных клапанов располагаются на одном уровне. При аномалии Эбштейна степень смещения правого атриовентрикулярного кольца прямо коррелирует с тяжестью порока. Атипично большая передняя створка пролабировала, обусловливая струю регургитации (рис. 1).
Рис. 1.
Эхограмма — аномалия Эбштейна.
Хорошо видны резко увеличенное правое предсердие, уменьшенный правый желудочек. Смещение правого атриовентрикулярного кольца относительно левого.
RV — правый желудочек, TV — трехстворчатый клапан, RA — правое предсердие, LV — левый желудочек, PM — сосочковая мышца, MV — митральный клапан.
На ЭКГ регистрировались высокая острая волна Р (расширение правого предсердия), удлинение интервала PR, отклонение электрической оси сердца вправо и блокада правой ножки пучка Гиса.
При анатомо-гистологических исследованиях (2 наблюдения) сердце было резко увеличено в размерах. Фиброзное правое атриовентрикулярное кольцо резко смещено к верхушке сердца. Правое предсердие представляло собой большую тонкостенную полость. Внутренняя поверхность правого предсердия лишена трабекулярных мышц, гладкая. Папиллярные мышцы смещены к верхушке, тонкие. Овальное окно открыто. У взрослого смещение правого атровентрикуярного кольца относительно левого было меньше. За счет длительного существования порока стенки правого желудочка были утолщены до 1,5 см, в области верхушки – до 3,5 см. Гипертрофия межжелудочковой перегородки. Эндокард правого желудочка утолщен, белого цвета. Фиброзные тяжи от эндокарда проникают на всю толщу стенки правого желудочка. Между гипертрофированными мышечными пучками стенки правого желудочка широкие прослойки зрелой соединительной ткани. Среди коллагеновых волокон располагаются фибробласты.
Обсуждение
Аномалия Эбштейна – редкий врожденный порок сердца, встречающийся с частотой приблизительно 1 : 200 000 живорожденных, составляя значительно менее 1% от всех врожденных пороков сердца. Причины аномалии Эбштейна гетерогенные. По результатам семейных и близнецовых исследований в качестве возможных причинных факторов указывают на генетические, репродуктивные и средовые факторы (бензодиазепены и литиевые препараты у матерей). Подавляющее большинство случаев данной аномалии – спорадические, семейные случаи встречаются нечасто. У родственников в редких случаях обнаруживают мутации кар диального фактора транскрипции NKX2.5, делеции 10p13-p14 и 1p34.3-p36.11 [4, 5].
Морфогенез аномалии Эбштейна заключается в незавершенном отслоении септальной и задней створок трикуспидального клапана в процессе развития от миокарда, что приводит к кольцевому смещению и атриализации правого желудочка. Это влечет за собой перегрузку остающейся части правого желудочка и его дисфункцию. Передняя створка трехстворчатого клапана часто избыточна и обычно описывается как «подобная парусу». Несбалансированная деформация приводит к вращательному смещению трикуспидального клапана в выносной тракт правого желудочка, вызывая обструкцию различной степени.Тяжесть заболевания варьирует и зависит от степени смещения клапана, степени атриализации правого желудочка, обструкции выносного тракта и желудочковой дисфункции.
Клиническая картина неспецифична. Степень сердечной недостаточности и ее выраженность варьируют в зависимости от выраженности атриализации правого желудочка. У некоторых пациентов порок, как в одном из наших наблюдений, может манифестировать в зрелом возрасте. По зарубежным данным, возраст пациентов колеблется от 1 дня до преклонного. Чем раньше развивается симптоматика, тем тяжелее порок. Новорожденные с аномалией Эбштейна при наличии кардиомегалии, сердечной недостаточности, повышении давления в легочной артерии, цианоза и ацидоза должны быть немедленно направлены в специализированное кардиохирургическое отделение [5, 6].
В зависимости от анатомических нарушений клапанного аппарата выделяют следующие варианты (по мере ухудшения прогноза):
- Объем сохранившейся части правого желудочка достаточен для полноценной гемодинамики.
- Атриализированная часть правого желудочка велика, но передняя створка трикуспидального клапана движется свободно.
- Передняя створка существенно ограничена в движении и создает обструкцию выносного тракта.
- Практически полная атриализация правого желудочка [4, 7].
Заключение
Эхокардиография – неинвазивный метод выбора в диагностике аномалии Эбштейна. Ультразвуковое исследование позволяет выявить степень смещения створок, функцию желудочков сердца, наличие дополнительных пороков. Выявление морфологических деталей аномалии Эбштейна – главное условие определения тактики ведения пациента. Эхокардиография позволяет поставить диагноз порока сердца уже внутриутробно.
Литература
- Balaguru D. Pediatric Ebstein Anomaly. Updated: Aug 14, 2018.
- Делягин В.М. Врожденные пороки сердца у детей Актюбинской области по секционным данным за 22 года // Педиатрия. 1977; 9: 87.
- Делягин В.М. Врожденные пороки сердца у близнецов // Врачебное дело. 1978; 12: 42–44.
- Attenhofer Ch., Connolly H., Dearani J., Edwards W. et al. Ebstein’s Anomaly. Circulation. 2007; 115: 277–285.
- Cherry C., DeBord S., Moustapha-Nadler N. Ebstein’s Anomaly: A Complex Congenital Heart Defect. AORN J. The official voice of perioperative nursing. 2009; 89 (6): 1098–1114.
- Nihoyannopoulos P., McKenna W., Smith G., Foale R. Echocardiographic Assessment of the Right Ventricle in Ebstein’s Anomaly: Relation to Clinical Outcome. JACC 1986; 8 (3): 627–635.
- Munoz-Castellanos L., Espinola-Zavaleta N., Kuri-Nivon M., Candace Keirns C. Ebstein’s Anomaly: Anatomoechocardiographic correlation. Bio Med Central. Cardiovascular Ultrasound; 2007; 5: 43. doi: 10.1186/1476-7120-5-43.
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике.
Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Атрезия трикуспидального клапана
При этом пороке структуры трикуспидального клапана не визуализируются. Поскольку нет коммуникации между правым предсердием и правым желудочком,всегда существует дефект межпредсердной перегородки и обычно дефект межжелудочковой перегородки. Другие аномалии часто сопутствующие атрезии трикуспидального клапана: транспозиция магистральных сосудов и стеноз легочной артерии.
Выделяют три типа порока в зависимости от положения магистральных сосудов, величины ДМЖП и наличия стеноза легочной артерии (J.Keith, M. Paul).
I тип
— с нормальным положением магистральных сосудов:
- А. с атрезией легочной артерии (сочетается с ОАП),
- Б. со стенозом (гипоплазией) легочной артерии и небольшим ДМЖП,
- В. со стенозом (гипоплазией) легочной артерии и большим ДМЖП.
II тип
— с D-транспозицией магистральных сосудов:
- А. с атрезией легочной артерии (сочетается с ОАП),
- Б. со стенозом легочной артерии,
- В. с широкой легочной артерией (обычно сочетается со стенозом или коарктацией аорты),
III тип
— с L-транспозицией магистральных сосудов (с подлегочным или подаортальным стенозом).
Наиболее характерное сочетание: умеренный стеноз легочной артерии, нормально расположенные магистральные сосуды, небольшой дефект межжелудочковой перегородки.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Маленький правый желудочек.
- Увеличение левого желудочка и левого предсердия.
- Объемная перегрузка левого желудочка.
- Невозможность визуализации структур трикуспидального клапана.
Двухмерная ЭхоКГ:
- Плотные эхосигналы на уровне трикуспидального кольца без визуализации створок.
- Большой дефект межпредсердной перегородки.
- Маленький правый желудочек соединяется с левым через дефект межжелудочковой перегородки.
- Гипоплазия выходного тракта правого желудочка.
- Выявляет сопутствующие аномалии магистральных сосудов.
Допплер-ЭхоКГ:
- Отсутствие сообщения между правым предсердием и правым желудочком.
- Турбулентный поток через дефект межжелудочковой перегородки.
Как проявляется АЭ?
Время появления симптомов АЭ зависит от глубины поражения клапана, выраженности его недостаточности, сочетания с другими ВПС. У детей, у которых имеет место тяжелое изменение клапанных структур, признаки порока диагностируются сразу после рождения. Характерны:
- Синюшность кожных покровов;
- Слабый сосательный рефлекс;
- Ребенок быстро устает при кормлении, медленно набирает вес.
Наличие у новорожденного малыша открытого овального окна позволяет в какой-то мере скомпенсировать нагрузку на правое предсердие, ведь частично кровь уходит в левую половину сердца. Если же это отверстие отсутствует или очень мало, то состояние ребенка быстро может стать критическим, и он может погибнуть от сильной недостаточности сердца уже в течение первых недель жизни. Таким образом, сочетание АЭ с пороком в перегородке в данном случае может сыграть даже положительную роль, обеспечивая хоть какую-то разгрузку «правого сердца».
При умеренной или малой степени смещения клапана внутрь правого желудочка долгое время единственным признаком может быть цианоз. Такие пациенты доживают с ним до 10-15 лет, а иногда порок и вовсе диагностируется уже у взрослых людей. Другим, не менее опасным проявлением, становится аритмия, которая тоже может потребовать хирургического лечения.
Среди симптомов АЭ указывают:
- Цианоз кожи и слизистых оболочек;
- Одышку;
- Утомляемость, слабость;
- Различные аритмии;
- При появлении недостаточности сердца – отеки.
Недостаток кислорода в крови, доставляемой к органам, вызывает не только внешнее изменение в виде синюшности, но и нарушение обмена в тканях, обусловленное гипоксией. Следствием тому становится изменение ногтей по типу «часовых стекол» и пальцев в виде «барабанных палочек». Эти признаки сопутствуют многим ВПС и говорят о недостаточной концентрации в крови кислорода либо о сбросе венозной крови в артериальное русло.
Увеличенное в объеме правое предсердие, объем которого может достигать литра и более, оказывает давление на переднюю поверхность грудной клетки, что особенно выражено у растущего ребенка, кости которого весьма податливы. Это явление приводит к возникновению такого внешнего признака патологии как «сердечный горб» – выбухание передней части грудной клетки в области сердца.
Среди осложнений АЭ возможны фатальные аритмии, остановка сердца, тромбоэмболии. Причиной смерти может стать инсульт, внезапная сердечная смерть, нарастание застойной недостаточности сердца при не компенсированном пороке.
Тетрада Фалло
Порок включает 4 компонента:
- стеноз легочной артерии
- дефект межжелудочковой перегородки
- декстрапозиция аорты
- гипертрофия правого желудочка.
Наиболее важны 2 компонента этого порока: стеноз легочной артерии и дефект межжелудочковой перегородки. Стеноз легочной артерии может быть инфундибулярным, на уровне клапана, легочного ствола или в субинфундибулярной зоне. Наиболее характерно сочетание клапанного и инфундибулярного стенозов. Декстрапозиция аорты может быть в различной степени выраженности. Дефект межжелудочковой перегородки конотрункальный. Гипертрофия правого желудочка вторична и возникает в результате обструкции выходного тракта. Правосторонняя дуга аорты наблюдается в 20-30 % (рис.114).
Рис.114.
Тетрада Фалло: дефект межжелудочковой перегородки. Клапанный и инфундибулярный стеноз легочной артерии. Гипертрофия правого желудочка. Дефект межпредсердной перегородки (схема).
Рис.115.
Тетрада Фалло: аорта «верхом» над межжелудочковой перегородкой. Большой дефект перегородки.
Рис.116.
Тетрада Фалло.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Отсутствие переднего продолжения.
- Дилатация аорты.
- Декстрапозиция аорты (расположение передней стенки аорты и межжелудочковой перегородки на разной глубине).
- Гипертрофия передней стенки правого желудочка.
- Гипертрофия межжелудочковой перегородки.
- Уменьшение диаметра легочной артерии.
- Уменьшение левого предсердия.
Двухмерная ЭхоКГ:
- Непосредственная визуализация дефекта межжелудочковой перегородки, смещения аорты и ее дилатации в парастернальной проекции длинной оси (рис.115).
- Непосредственная визуализация стеноза легочной артерии, места его локализации и степени выраженности.
Допплер-ЭхоКГ:
- Турбулентный поток через дефект межжелудочковой перегородки.
- Турбулентный поток в стволе легочной артерии более 1,1 м/с.
Дифференциальный диагноз:
- Общий артериальный ствол.
- Атрезия легочной артерии с дефектом межжелудочковой перегородки.
Атрезия легочной артерии с дефектом межжелудочковой перегородки
Порок включает 5 компонентов (рис.117):
- атрезию легочного ствола;
- окклюзию выводного отдела правого желудочка;
- большой ДМЖП;
- декстрапозицию корня аорты;
- какой-либо источник коллатерального кровоснабжения легких (ОАП, аортолегочные коллатеральные артерии).
Рис.117.
Атрезия легочной артерии. Дефект межжелудочковой перегородки. Открытый артериальный проток. Данный вариант порока нередко определяется как крайняя форма тетрады Фалло.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Отсутствие переднего продолжения.
- Перерыв эхосигнала от межжелудочковой перегородки при М-сканировании от верхушки к основанию сердца.
- Дилатация аорты.
- Декстрапозиция аорты.
- Невозможность визуализации клапана легочной артерии.
- Гипертрофия межжелудочковой перегородки.
- Гипертрофия передней стенки правого желудочка.
- Нормальный или уменьшенный (в 40%) размер левого желудочка.
Двухмерная ЭхоКГ:
- Непосредственная визуализация большого ДМЖП обычно в подаортальной зоне.
- Невозможность визуализации ствола легочной артерии или резкая его гипоплазия.
- Декстрапозиция аорты.
- Выявление сопутствующих врожденных аномалий (ОАП, ДМПП, аномальный дренаж легочных вен).
Допплер-ЭхоКГ:
- Турбулентный поток через дефект межжелудочковой перегородки с определением градиента давления в правом желудочке.
- Выявление сопутствующих врожденных аномалий.
Дифференциальный диагноз:
- Общий артериальный ствол.
- Тетрада Фалло.
Полный обзор аномалии Эбштейна: этиология, клиника, лечение
Аномалия Эбштейна — редкий врождённый порок сердца. При этой врождённой аномалии сухожильные хорды одной или двух створок трёхстворчатого клапана прикрепляются не к сосочковым мышцам, а к стенкам правого желудочка. Задняя створка трёхстворчатого клапана смещается в полость правого желудочка практически всегда, однако, так же часто смещается и септальная створка. Смещенные створки обычно деформированы, дистрофичны, а их хорды укорочены. К атриовентрикулярному фиброзному кольцу остаётся прикреплённой лишь передняя створка трёхстворчатого клапана. Однако она значительно увеличена в размерах и имеет трапециевидную форму, и в большинстве случаев является единственной нормально функционирующей створкой трехстворчатого клапана. Наличие такого дефекта приводит к уменьшению полости правого желудочка и разделению её плоскостью смещенного вниз клапанного отверстия на две части. Таким образом, та часть, которая находится ниже этой плоскости и является собственно желудочком, а та часть, которая располагается выше плоскости (надклапанная), объединяется с правым предсердием. Все это приводит к деформации и расширению фиброзного кольца, а в дальнейшем к недостаточности трёхстворчатого клапана.
Согласно данным литературы аномалия Эбштейна является довольно редкой патологией, частота которой среди всех врожденных пороков сердца не превышает и 1 %. Данная патология встречается в 1 случае на 20000 новорожденных. В настоящее причины возникновения аномалии Эбштейна остаются недостаточно изученными. В возникновении данной патологии большую роль играют генетическая предрасположенность и факторы внешней среды. Возникновение данной патологии чаще всего связывают с поступлением лития в организм матери на ранних сроках беременности. Различные инфекционные заболевания (корь, краснуха и др.) и тяжелые сопутствующие заболевания (сахарный диабет, анемии различного генеза и др.) беременной могут привести к возникновению не только данной аномалии, но и другим врожденным порокам сердца.
Согласно новой классификации(1988г) данного порока выделяются 4 типа аномалии Эбштейна, отличающихся по уровню прикрепления и степени деформации передней створки трехстворчатого клапана.
Тип А: передняя створка клапана увеличена, движение ее свободно. Септальная и задняя створки умеренно смещены в сторону правого желудочка. Нижняя часть правого желудочка небольшая, стенка ее истончена, сократимость нормальная. Трабекулярная часть правого желудочка развита нормально. Полость правого желудочка имеет нормальные размеры.
Тип В: передняя створка клапана утолщена и значительно увеличена в размере, движение ее свободно. Межхордальные пространства уменьшены в размерах. Задняя и септальная створки клапана опущены глубоко в правый желудочек и приращены к миокарду. Нижняя (атриализированная) часть больше собственно желудочка, в связи с чем ее сократимость значительно нарушена.
Тип С: передняя створка клапана фиксирована к передней стенке правого желудочка, что приводит к ограничению ее движения. Межхордальные пространства значительно уменьшены в размерах. При данном типе аномалии наблюдается выраженное смещение задней и септальной створок. Атриализированая часть значительно увеличена, стенка ее тонкая, сократимость нарушена. Правый желудочек
Тип D. Правый желудочек почти полностью атриализирован, выслан приросшей к нему фиброзной тканью передней створки клапана. Межхордальные пространства полностью облитерированы. Задняя и септальная створки отсутствуют. Приточная часть правого желудочка представляет собой несокращающуюся полость, где имеется небольшой выводной отдел.
Клинические проявления аномалии Эбштейна зависят от степени выраженности анатомических дефектов и гемодинамических нарушений. Большинство детей, родившихся с этим пороком, переживают младенческий возраст. У пациентов с незначительными анатомическими изменениями клинические проявления могут отсутствовать. Основными клиническими симптомами данной патологии являются: одышка, быстрая утомляемость при незначительных физических нагрузках, головокружение, диффузный цианоз, отеки нижних конечностей, различные нарушения ритма (чаще всего наблюдаются приступы пароксизмальной тахикардии, WPW-синдром).
Для выявления аномалии Эбштейна применяются различные методы диагностики. На ЭКГ выявляются признаки гипертрофии правого предсердия, отклонение ЭОС вправо, различные нарушения сердечного ритма: экстрасистолии, пароксизмальная тахикардия, мерцательная аритмия. При проведении фонокардиографии определяется ослабление I тона у левого края грудины в 3 и 4 межреберьях. Во втором межреберье у левого края грудины отмечается ослабление II тона. В четвёртом-пятом межреберьях слева регистрируется систолический шум, обусловленный недостаточностью трёхстворчатого клапана. При проведении эхокардиографии выявляются основные анатомические дефекты, соответствующие аномалии Эбштейна. При проведении доплер-эхокардиография выявляются признаки недостаточности трёхстворчатого клапана. На рентгенограмме ОГК определяются признаки гипертрофии правого предсердия и верхних отделов правого желудочка. При проведении ангиокардиографии определяется интенсивное контрастирование расширенного правого предсердия и атриализованной части правого желудочка. Дистальная (конечная) часть правого желудочка контрастируется слабее и с замедлением, определяется уменьшение его диаметра.
Для лечения аномалии Эбштейна применяются как консервативные, так и хирургические методы лечения. Медикаментозная терапия, как правило, проводится для лечения аритмий, а также для уменьшения выраженности симптомов сердечной недостаточности. Антикоагулянтная терапия проводится пациентам с мерцательной аритмией и приступами пароксизмальной тахикардии. Для пациентов с выраженной сердечной недостаточностью проводится терапия сердечными гликозидами, диуретиками. При тяжелых нарушениях ритма проводится имплантация кардиостимулятора либо кардиовертера. Хирургическое лечение: пациентам до 15 лет проводится пластика клапана, пациентам старше 15 лет проводится протезирование трехстворчатого клапана. Операция выполняется на открытом сердце, в условиях аппарата искусственного кровообращения. Летальность при данных оперативных вмешательствах составляет от 10 до 50 % и зависит от степени выраженности порока и его осложнений. Восстановление трудоспособности пациентов возможно уже через год.
Атрезия легочной артерии с интактной межжелудочковой перегородкой
При этом пороке отсутствует сообщение между стволом легочной артерии и правым желудочком, выживание возможно при наличии ОАП или ДМПП.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация аорты.
- Дилатация левого желудочка и левого предсердия.
- Уменьшение выходного отдела правого желудочка.
- Усиление эхосигнала от эндокарда правого желудочка.
- Невозможность визуализации клапана легочной артерии.
- Дилатация правого предсердия (особенно при сопутствующей недостаточности трикуспидального клапана).
- Гипертрофия межжелудочковой перегородки.
- Уменьшение экскурсии трикуспидального клапана.
Двухмерная ЭхоКГ:
- Гипоплазия правого желудочка.
- Гипоплазия правого атриовентрикулярного отверстия.
- Гипоплазия или атрезия легочной артерии, створки клапана легочной артерии не визуализируются.
- Дефект межпредсердной перегородки.
- Открытый артериальный проток.
Допплер-ЭхоКГ:
- Определение градиента между правым и левым предсердием.
- Выявление открытого артериального протока.
Дифференциальный диагноз:
- Атрезия легочной артерии с ДМЖП.
- Синдром гипоплазии правого желудочка.
Аномалия Эбштейна: операция конусной реконструкции — первый опыт анатомической коррекции
Наиболее полное первое освещение особенностей аномалии Эбштейна в отечественной литературе дано Р. П. Зубаревым в книге «Аномалия Эбштейна» [1].
В настоящее время накоплен большой материал по эмбриогенезу данного врожденного порока сердца (ВПС). Механизмы, вызывающие нарушение сепарации створок, не установлены. Однако известны данные о частом возникновении данного порока при мутации гена NKX2.5, 10p13-p14, 1p34.3-p36.11 и у женщин, принимавших на ранних сроках беременности бензодиазепин или препараты, содержащие литий [2]. Известны семейные случаи возникновения данного порока [3]. У нас под наблюдением находятся два таких пациента. В одном случае это однояйцевая двойня, так как матери путем экстракорпорального оплодотворения имплантировали одну яйцеклетку, а в другом случае это была монохориальная двойня. У одного ребенка аномалия Эбштейна сочеталась с дефектом межжелудочковой и межпредсердной перегородки и атрезией легочной артерии, у другого с дефектом межпредсердной перегородки. Вторые дети не имеют врожденных пороков сердца. Генетический материал в данных случаях идентичный, как и характер воздействия факторов внешней среды.
Анатомические особенности при данной патологии подробно описаны Н. А. Белоконь и В. П. Подзолковым (1990) [4]. Следует отметить, что данный врожденный порок имеет выраженную индивидуальную вариабельность. Основная анатомическая особенность порока заключается в смещении трехстворчатого клапана в полость правого желудочка по направлению к верхушке сердца, обычно до места соединения приточной и трабекулярной его частей [5, 6]. Степень дисплазии, деформации створок, их структур варьирует в широких пределах:
- нарушается процесс деламинации (отсепаровывания) ткани створок трикуспидального клапана от эндокарда правого желудочка (рис. 2);
- задняя и септальные створки распластываются по эндокарду правого желудочка, и свободные части створок смещены апикально от клапанного кольца;
- хордальный аппарат задней и септальных створок укорачивается или отсутствует;
- происходит смещение в переднеапикальном направлении уровня кооптации створок трикуспидального клапана;
- передняя створка трикуспидального клапана компенсаторно увеличивается, утолщается, в ней часто появляются фенестрации;
- зона истинного трикуспидального кольца расширяется;
- происходит дилятация атриализированной части правого желудочка с истончением в ней миокарда и замещением последнего фиброзом;
- полость правого предсердия значительно увеличивается.
У 90% находившихся под наблюдением пациентов с аномалией Эбштейна был выявлен дефект межпредсердной перегородки. У одного пациента была атрезия легочной артерии, и у двух пациентов недостаточность митрального клапана. Дополнительные пути проведения электрического импульса с предсердий на желудочки были зарегистрированы у 28,5% пациентов.
Естественное течение пациентов с аномалией Эбштейна неблагоприятно. По данным исследования A. Yetman и соавт. (1997), проанализировавших выживаемость 46 новорожденных пациентов с аномалией Эбштейна и цианозом, 70% больных умерли. По данным кардиохирургического отделения ДГБ № 1 г. Санкт-Петербурга у одной женщины была диагностирована замершая беременность плода, наблюдавшегося с диагнозом «аномалия Эбштейна», а двое детей с аномалией Эбштейна погибли на первом месяце жизни. В Самарском кардиодиспансере наблюдался ребенок с выраженной формой аномалии Эбштейна. Ребенок погиб внезапно на дому в возрасте 7 месяцев.
В связи с появлением возможности анатомической коррекции данного порока сердца собственными тканями в раннем возрасте, выполняя операцию конусной реконструкции, можно утверждать, что в решении данной проблемы появился коренной перелом. Важной проблемой остается возможность выделения пациентов, у которых риск внезапной смерти превышает риск выполнения оперативного лечения в раннем возрасте.
Материалы и методы исследования
Данное исследование проводилось на основании анализа клинического материала с 2014 г. по настоящее время. Учитывались результаты операции аномалии Эбштейна в трех кардиохирургических центрах. Клиническая характеристика пациентов приведена в табл.
Результаты
У пациентов, прооперированных в возрасте до 5 лет, с высокой частотой отмечались различные осложнения, в том числе: реципрокные предсердно-желудочковые (28,5%) и нереципрокные предсердные нарушения ритма (33,3%), наличие сопутствующих пороков сердца и декомпенсация гемодинамики.
Среди них был пациент 11 месяцев. Ребенок поступил в стационар по экстренным показаниям в связи с выраженной тромбоцитопенической пурпурой. Хроническая гипоксемия привела к декомпенсации ДВС-синдрома. Во время операции в полости правого желудочка у этого пациента был выявлен и удален плоский организовавшийся тромб.
Другой пациент был прооперирован по поводу аномалии Эбштейна на вторые сутки жизни. Масса тела ребенка составляла 2 кг 300 г. Он был вторым из двойни. Первый ребенок здоров. Операция потребовалась по экстренным показаниям в связи с наличием у ребенка атрезии легочной артерии и гемодинамикой, зависящей от функционирования артериального протока. Ребенку в условиях искусственного кровообращения была выполнена анатомическая коррекция аномалии Эбштейна, закрыт дефект межпредсердной перегородки, дефект межжелудочковой перегородки и легочная артерия реконструирована венозным клапансодержащим гомографтом. По данным литературы подобная успешная коррекция выполнена впервые в мире.
У третьего ребенка прогрессировала легочная гипертензия на фоне большого дефекта межжелудочковой перегородки.
Четвертый пациент был 5 лет. Ему операция выполнялась по срочным показаниям в связи с остро развившейся брадиаритмией (частота сердечных сокращений 36–48 ударов в минуту) через 2 месяца после повторной радиочастотной абляции. Радиочастотная абляция выполнялась по поводу дополнительных проводящих путей, приводящих к постоянно рецидивирующей атриовентрикулярной реципрокной гемодинамически значимой тахикардии. У него появилась полная атриовентрикулярная блокада. Во время операции ему был имплантирован постоянный двухкамерный кардиостимулятор, и через 2 месяца по данным холтеровского мониторирования у него 86% времени регистрировался правильный синусовый ритм. Результаты обобщены в рис. 1.
При анализе показания для выполнения оперативного лечения аномалии Эбштейна в раннем возрасте выделены следующие основные звенья нарушения гемодинамики, выявленные у всех оперированных пациентов:
- уменьшение полости правого желудочка за счет смещения уровня кооптации створок к верхушке сердца, приводящее к нарушению диастолической функции правого желудочка;
- регургитация на трикуспидальном клапане вызывала объемную перегрузку правых отделов сердца и приводила к прогрессирующей дилатации атриализированной части правого желудочка и правого предсердия при наблюдении в динамике;
- атриализированная часть правого желудочка выбрасывает кровь в ретроградном направлении, увеличивая объемную перегрузку правых отделов сердца;
- тахиаритмии нарушали механизмы компенсации, вызывая острую сердечно-сосудистую недостаточность.
Данные нарушения гемодинамики взаимосвязаны, прогрессируют со временем и при возникновении нарушений ритма носят жизнеугрожающий характер. В связи с этим риск откладывания оперативного лечения превышает риск выполнения операции у детей раннего возраста.
Существенную роль в патогенезе заболевания имеет прогрессирующее замещение мышечной ткани правого желудочка в атриализированной части фиброзом. По данным операционного материала получены морфологические препараты, представленные на рис. 2, 3 и 4.
На этом препарате зафиксировано выраженное утолщение эндокарда. Выраженные признаки фиброза в эндомизии и склеротические изменения истонченного миокарда.
На всех препаратах выраженное замещение соединительнотканным матриксом миокарда.
Убедительным примером морфологических изменений в атриализированной части правого желудочка может служить операционная фотография, характеризующая нативный вид атриализированной стенки правого желудочка после отсепаровывания задней створки трикуспидального клапана. Так выглядел миокард приточного отдела правого желудочка у всех пациентов (рис. 5).
Стенка атриализированной части правого желудочка после сепарации створок представляет собой слой эпикарда и миокарда толщиной 2–3 мм. Ее функциональные возможности сомнительны. Риск развития аневризмы и риск возникновения в ней круговых электрических токов достаточно велик.
Суммируя анатомические изменения, вызывающие нарушения гемодинамики и морфофункциональные изменения в полости правого желудочка, можно сделать вывод о том, что пациенты с выраженной формой аномалии Эбштейна должны быть прооперированы в раннем детстве, могут быть прооперированы в подростковом возрасте и не все взрослые пациенты с аномалией Эбштейна смогут перенести операцию по радикальной коррекции порока сердца.
У 19 пациентов с аномалией Эбштейна была проведена операция по конусной реконструкции.
У всех пациентов операция выполнялась на остановленном сердце. В среднем время пережатия аорты составило 127 ± 34 минуты. Кардиоплегия выполнялась раствором Кустодиол. Кардиоплегия повторялась через 90–110 минут. Гипотермия во время коррекции составляла 28–32 °С.
Схема операции представлена на рис. 6.
Цель данной операции — создание конуса из тканей трикуспидального клапана без подтягивания створок к фиброзному кольцу. Важно при этом, чтобы сохранялась подвижность и парусность створок, а папилярные мышцы хордального аппарата были максимально сближены между собой. У 7 пациентов отсутствовали краевые хорды задней и септальной створок, а у двух и передних створок трикуспидального клапана. Хорды были созданы, после отсепаровывания створок путем разрезов на 1/4 длины створок, от края их прикрепления к миокарду. Существенным моментом данной операции явилось перемещение задней створки на 180 градусов по часовой стрелке к септальной створке. Ее подвижность при этом обеспечивалась отсечением апикального края створки от миокарда и повторной фиксацией его к участкам септальной створки, смещенным к верхушке сердца или непосредственно к эндокарду правого желудочка. Дискутабельным вопросом остается необходимость иссечения атриализированной части правого желудочка или его пликация. В данном исследовании у 7 пациентов из 19, включая новорожденного ребенка, атриализированная часть миокарда в межсосудистой зоне иссекалась. Именно у этих пациентов удалось достичь наилучшего восстановления формы приточной части правого желудочка. Следует отметить, что у 8 пациентов это было сделать невозможно из-за рассыпного типа коронарных артерий. Пликация атриализированной части правого желудочка обеспечивалась П-образными швами с большими велюровыми прокладками для предупреждения прорезования швов. Этот риск обусловлен истончением и нарушением прочности миокарда в атриализированной части правого желудочка. У всех пациентов выполнялось сужение фиброзного кольца. У двух пациентов сужение фиброзного кольца выполнялось на уровне «3» и «10» часов. У всех пациентов потребовалось ушивание отверстий в створках клапанов для создания конуса. Большое значение имеет создание опоры для задней створки благодаря дополнительным фиксирующим швам между задней и септальной створками, обеспечивающим роль раскрытия «паруса».
У 16 пациентов трикуспидальный клапан был реимплантирован в фиброзное кольцо непрерывным обвивным швом. По данным приведенного материала, непрерывный шов в зоне атриовентрикулярного узла проводился с «выходом» на правое предсердие. У одного пациента в конце был сразу имплантирован двухкамерный электрокардиостимулятор с двумя эпикардиальными электродами, так как он оперировался по срочным показаниям в связи с развившейся полной атриовентрикулярной блокадой через два месяца после выполнения повторной радиочастотной абляции. У этого пациента в течение 4 лет постоянно рецидивировала атриовентрикулярная реципрокная тахикардия.
В раннем послеоперационном периоде 16 пациентов потребовали назначение допамина и 4 пациентов кратковременный курс в течение 1–5 дней назначения адреналина.
У одного пациента потребовалось выполнить на четвертые сутки операцию по созданию двунаправленного кавопульмонального анастомоза.
Время наблюдения пациентов после операции составило от 2 месяцев до 3,5 лет. В среднем 1,8 ± 0,74 года. Всем пациентам выполнялось ультразвуковое исследование каждые 3–6 месяцев. Важным прогностическим признаком является эффективная реконструкция приточного отдела правого желудочка: ушивание или резекция атриализированной части правого желудочка. Сближение папилярных мышц или участков прикрепления хорд между собой.
Через 3 месяца после выписки только 6 пациентов получали ингибиторы ангиотензинпревращающего фермента. У всех пациентов сохранялась высокая толерантность к физической нагрузке. По данным динамического наблюдения за электрокардиограммой в группе оперированных пациентов рецидивов пароксизмальных изменений выявлено не было.
Следует отметить, что анатомия аномалии Эбштейна всегда носит индивидуальный характер. В связи с эти решение о характере лечения принимается всегда индивидуально. Операция конусной реконструкции успешно корригирует анатомические нарушения и тоже всегда носит строго индивидуальный характер. По мере накопления опыта и клинического материала данная операция должна войти в основной арсенал отделений детской и взрослой кардиохирургии.
Выводы
- Конусная реконструкция — операция, позволяющая выполнить анатомическую коррекцию врожденного порока сердца — аномалии Эбштейна в любом возрасте.
- При возникновении жизнеугрожающих осложнений данная операция может быть выполнена в раннем возрасте, включая новорожденных детей.
- По полученным результатам данная операция может быть выполнена и у людей старшего возраста с обязательным учетом сократительной функции правого и левого желудочков.
Литература
- Зубарев Р. П. Аномалия Эбштейна. М.: Медицина, 1975. 112 с.
- Park J. M. Ebsten’s anomaly of the tricuspid valve associated with prenatal exsposure to lihium carbonate // Amer. J. Dis. Child. 1980. Vol. 134. № 7. P. 703–704.
- Attenhofer Jost C. H., Connolly H. M., Dearani J. A., Edwards W. D., Danielson G. K. Ebstein’s anomaly. Circulation. 2007. 115 (2): 277–285. doi:10.1161/ CIRCULATIONAHA.106.619338. PMID 17228014.
- Белоконь Н. А., Подзолков В. П. Врожденные пороки сердца. М.: Медицина, 1990. 352 с.
- Dearani J. A., Bacha E., da Silva J. P. Cone Reconstruction of the Tricuspid Valve for Ebstein’s Anomaly: Anatomic Repair.
- Reddin G., Poterucha J. T., Dearani J. A., Warnes C. A. et al. Cone Reconstruction of Atypical Ebstein Anomaly Assosiated with Right Ventricular Apical Hypoplasia // Tex Heart Inst J. 2021 Feb; 43 (1): 78–80. DOI: 10.14503/THIJ-15–5011.
В. А. Болсуновский*, 1, кандидат медицинских наук Г. Г. Хубулава**, доктор медицинских наук, профессор, академик РАН Г. А. Новик*, доктор медицинских наук, профессор М. В. Жданова*, кандидат медицинских наук Р. Р. Мовсесян***, доктор медицинских наук, профессор, член-корреспондент РАН С. Е. Шорохов****, доктор медицинских наук М. С. Хохлунов**** А. В. Болсуновский*
* ФГБОУ ВО СПбГПМУ МЗ РФ, Санкт-Петербург ** ФГБВОУ ВО ВМА им. С. М. Кирова Минобороны РФ, Санкт-Петербург *** СПб ГБУЗ ДГБ № 1, Санкт-Петербург **** ГБУЗ СОККД, Самара
1 Контактная информация
Общий артериальный ствол
При этом пороке от основания сердца отходит один сосуд, который обеспечивает системное, коронарное и легочное кровоснабжение.
Существует 4 типа порока (классификация K. Collett, J Edwards):
1 тип
— легочные артерии отходят от задней или латеральной стенки трункуса коротким общим стволом (рис.118),
2 тип
— легочные артерии отходят от задней стенки трункуса раздельно,
3 тип
— легочные артерии отходят от латеральных стенок трункуса раздельно, гипоплазированы,
4 тип
— нет пульмональных артерий, легочная циркуляция осуществляется через бронхиальные артерии.
Рис.118.
Общий артериальный ствол 1 тип. Дефект межжелудочковой перегородки. Дефект межпред- сердной перегородки. Левосторонняя дуга аорты.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Широкий магистральный сосуд, диаметр которого обычно больше 4 см (отличительный признак от тетрады Фалло).
- Отсутствие переднего продолжения.
- Отсутствие заднего продолжения (при преимущественном отхождении трункуса от правого желудочка, при отхождении от левого желудочка — заднее продолжение сохранено).
- Перерыв сигнала от межжелудочковой перегородки (дефект МЖП).
- Недостаточность клапана трункуса (см недостаточность аортального клапана).
- Дилатация левого предсердия.
- Невозможность визуализации второго (легочного) полулунного клапана.
- Диастолическое трепетание передней створки митрального клапана (при недостаточности клапана трункуса).
Двухмерная ЭхоКГ:
- В поперечном сечении на уровне магистральных сосудов виден один большой магистральный сосуд.
- Визуализация дефекта межжелудочковой перегородки в продольном сечении.
- Визуализация места отхождения легочных артерий от трункуса из надгрудинного доступа.
Допплер-ЭхоКГ:
- Определение величины регургитантного потока при недостаточности клапана трункуса.
- Турбулентный поток крови через дефект межжелудочковой перегородки с определением градиента и правожелудочкового давления.
Дифференциальный диагноз:
- Тетрада Фалло.
- Транспозиция магистральных сосудов.
Транспозия магистральных сосудов
При транспозиции аорта находится справа и спереди от легочной артерии (D-транспозиция) или спереди и слева (L-транспозиция и сообщается с правым желудочком; легочная артерия находится слева и сзади и сообщается с левым желудочком. Связь между легочной и системной циркуляцией осуществляется через ДМЖП, ДМПП, ОАП или большие бронхиальные артерии (рис.119).
Рис.119.
Транспозиция магистральных сосудов (схема).
Рис.120.
Транспозиция магистральных сосудов в двухмерном режиме.
Рис.121.
Транспозиция магистральных сосудов в одномерном режиме.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Одновременная запись двух полулунных клапанов,при этом клапан легочной артерии имеет более короткий период изгнания.
- Дилатация правого желудочка.
- Гипертрофия правого желудочка.
- Увеличение экскурсии передней створки трикуспидального клапана.
Двухмерная эхоКГ:
- Идентификация спереди и справа (D-транспозиция) или спереди и слева (L-транспозиция) аорты и сзади легочной артерии. Эти сосуды лежат один под другим. Легочная артерия лежит кзади и можно видеть ее бифуркацию.
- В продольном сечении видна параллельная ориентация выводных трактов обоих желудочков и обоих магистральных сосудов, при этом легочная артерия не огибает аорту.
- Легочная артерия отходит от левого желудочка и формирует митрально-полулунное продолжение.
- Аорта отходит от правого желудочка.
- Выявление сопутствующих внутрисердечных аномалий: большой дефект межжелудочковой перегородки, открытый артериальный проток, общий атриовентрикулярный канал, стеноз или атрезия легочной артерии, гипоплазия (атрезия) атриовентрикулярного клапана.
Допплер-ЭхоКГ:
- Турбулентный поток крови через дефект межжелудочковой перегородки.
- Оценка степени легочного кровотока (ТМС с усиленным легочным кровотоком, ТМС с ослабленным легочным кровотоком).
- Выявление сопутствующих врожденных аномалий.
Корригированная транспозиция магистральных сосудов
Порок характеризуется предсердно-желудочковой и желудочково-артериальной дискордантностью, при этом кровоток имеет физиологическое направление (рис.122).
Рис.122.
Корригированная транс- позиция магистральных сосудов: Инверсия желудочков, Транспози- ция магистральных сосу- дов, Интактная межжелу- дочковая перегородка, Левосторонняя дуга аорты (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Задний магистральный сосуд (легочная артерия) переходит в переднюю створку правостороннего (митрального) клапана.
- Передняя створка заднего (трикуспидального) клапана продолжается в передний магистральный сосуд (аорту) и имеет большую экскурсию.
- Одновременная визуализация двух атриовентрикулярных клапанов.
- Парадоксальное движение межжелудочковой перегородки (в 60% случаев).
Рис.123.
Корригированная транспозиция магистральных сосудов: Левосторонний клапан — трикуспи- дальный.
Двухмерная ЭхоКГ:
- Передний магистральный сосуд (аорта) отходит от передней стенки расположенного слева желудочка и не продолжается в атриовентрикулярный клапан.
- Оба магистральных сосуда идут параллельно, не перекрещиваются.
- Правый желудочек определяется слева, содержит трикуспидальный клапан (рис.123).
- Левый желудочек находится справа и содержит митральный клапан.
- Выявление сопутствующих аномалий: ДМЖП (в 70%), стеноз легочной артерии, недостаточность артериального (трикуспидального) клапана.
Допплер-ЭхоКГ:
- Оценка функции артериального (трикуспидального) клапана.
- Выявление сопутствующих врожденных аномалий.
Двойное отхождение магистральных сосудов от правого желудочка
При этом пороке легочная артерия и аорта сообщаются с правым желудочком, ДМЖП обеспечивает выход из левого желудочка. Классифицируют порок в зависимости от положения межжелудочкового дефекта и наличия или отсутствия легочного стеноза (рис.124).
I тип ДОС
с подаортальным ДМЖП
- А. без стеноза легочной артерии
- Б. со стенозом легочной артерии
II тип ДОС
с подлегочным ДМЖП
- А. без стеноза легочной артерии (аномалия Тауссиг-Бинга)
- Б. со стенозом легочной артерии.
Рис.124.
Двойное отхождение магистральных сосудов от правого желудочка, дефект межжелудочковой перегородки.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Отсутствие переднего продолжения.
- Отсутствие заднего продолжения.
- Перерыв эхосигнала от межжелудочковой перегородки.
- Гипертрофия правого желудочка.
- Уменьшение полости левого желудочка.
Двухмерная эхоКГ:
- Визуализация двух параллельных магистральных сосудов, отходящих от правого желудочка (задним сосудом является легочная артерия).
- Определение локализации ДМЖП: подаортальный, подлегочный, под обоими магистральными сосудами, отдаленный от магистральных сосудов.
- Подтверждение наличия или отсутствия стеноза легочной артерии.
Допплер-ЭхоКГ:
- Определение систолического градиента между левым и правым желудочком.
- Определение систолического градиента между аортой и правым желудочком.
- Определение систолического градиента между легочной артерией и правым желудочком.
Методы лечения аномалии Эбштейна в Германии
Аномалия Эбштейна — один из наиболее редких врожденных дефектов сердца, при котором отмечается аномальное расположение трехстворчатого клапана и его створок. Они расположены ниже нормы. В результате створки смыкаются не полностью и возникает недостаточность трехстворчатого клапана. Смещение створок клапана вниз ведет к тому, что объем правого желудочка уменьшается, а правого предсердия — увеличивается. Аномалия Эбштейна также, обычно, сочетается с другим врожденным пороком — открытым овальным окном. Расширенное правое предсердие с дефектом в перегородке между предсердиями ведет к тому, что в левые отделы сердца попадает кровь, бедная кислородом. Кроме того, недостаточность трехстворчатого клапана ведет к переполнению и правого желудочка, что ведет к его расширению. Со временем всё это ведет к появлению симптомов сердечной недостаточности.
Проявления аномалии Эбштейна возникают в случае средней и тяжелой степени дефектов. При легкой степени аномалии Эбштейна может не отмечаться никакой симптоматики. Среди симптомов данного порока сердца можно отметить одышку, особенно с напряжением, утомляемость, трепетания сердца или аритмия, цианоз — синюшность губ и кожных покровов.
Аномалия Эбштейна может также сочетаться с разлиичными видами нарушений ритма сердца — тахикардией, синкопальными состояниями, синдромом Вольфа-Паркинсона-Уайта.
Диагностика аномалии Эбштейна в Германии основана на проведении эхокардиографии, ЭКГ, данных рентгенографии грудной клетки, КТ или МРТ сердца, электрофизиологических исследованиях и некоторых других методах.
Лечение аномалии Эбштейна зависит от степени проявлений данного дефекта и наличия сопутствующих нарушений ритма сердца. При аритмиях могут назначаться антиаритмические препараты. Также применяются препараты для лечения сердечной недостаточности и профилактики тромбообразования в полостях сердца. В некоторых случаях у младенцев может проводиться вмешательство, направленное на сохранение артериального протока между аортой и легочным стволом для улучшения притока крови к легким.
Основной метод лечения аномалии Эбштейна в клиниках Германии — хирургический. Оперативное лечение рекомендуется у пациентов с умеренной и выраженной симптоматикой порока сердца, которая влияет на качество жизни. Также операция может быть назначена пациентам с легкой степенью проявлений аномалии Эбштейна, когда выявляется расширение полостей сердца и нарушение его функции.
В настоящее время в арсенале кардиохирургов имеется несколько оперативных методов лечения этого редкого порока сердца.
Реконструкция трехстворчатого клапана в Германии
В ходе такой операции проводится уменьшение размеров отверстия трехстворчатого клапана и устранение его недостаточности. Вокруг клапана может быть имплантирована синтетическая лента для его стабилизации. Такое вмешательство, обычно, проводится, когда имеется достаточно ткани для реконструкции трехстворчатого клапана.
Некоторые хирурги применяют новый метод хирургической реконструкции трехстворчатого клапана — конусную реконструкцию. При этом створки трехстворчатого клапана отделяются от стенок сердца, поворачиваются и подшиваются на место, в результате чего получается конус из створок.
Иногда может потребоваться повторная реконструкция трехстворчатого клапана либо его протезирование.
Протезирование трехстворчатого клапана в клиниках Германии
При невозможности провести реконструктивное вмешательство, у пациентов с аномалией Эбштейна проводится протезирование трехстворчатого клапана. В настоящее время в кардиохирургии чаще всего используются биосинтетические протезы клапанов.
Закрытие открытого овального окна в Германии
Как было сказано, открытое овальное окно — наиболее частый сопутствующий дефект в межпредсердной перегородке у пациентов с аномалией Эбштейна. Закрытие такого дефекта проводится, обычно, одновременно с вмешательством на трехстворчатом клапане. При этом дефект закрывается синтетической «заплаткой».
Операция Maze в Германии
Такое вмешательство проводится в случае, если аномалия Эбштейна сочетается с нарушениями ритма сердца, а именно — с тахикардией. Суть операции сводится к тому, что хирург скальпелем делает небольшие неглубокие насечки на стенке предсердия. По мере заживления эти насечки превращаются в рубцовую ткань, которая, как известно, не проводит электические импульсы. В результате такой процедуры удается предотвратить тяжелые формы тахикардии, например, желудочковой тахикардии. Сегодня для такой процедуры используются также криодеструкция или радиочастотная абляция. Помимо процедуры Maze для лечения нарушений ритма у пациентов с аномалией Эбштейна также могут применяться электрофизиологические исследования с радиочастотной абляцией участка сердца, ответственного за патологические импульсы.
Современные кардиохирургические центры Германии ежегодно привлекают тысячи пациентов, в том числе и из России для лечения многих заболеваний сердца. Зарубежные специалисты имеют широкий опыт в хирургической коррекции такого редкого порока сердца, как аномалия Эбштейна, а оснащенность первоклассным оборудованием и активное внедрение инновационных методов вмешательств позволяет проводить такое лечение в соответствии с мировыми стандартами. Выбрать наиболее подходящую для Вас клинику могут помочь наши онлайн консультанты, либо можно заполнить форму на нашем сайте.
Двойное отхождение магистральных сосудов от левого желудочка
При этом пороке аорта и легочная артерия располагаются бок о бок, полностью отходят от левого желудочка, ДМЖП является выпускником правого желудочка.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Отсутствие переднего продолжения.
- Отсутствие заднего (митрально-аортального) продолжения.
- Перерыв эхосигнала от межжелудочковой перегородки.
Двухмерная ЭхоКГ:
- Параллельный ход магистральных сосудов.
- Сообщение обоих магистральных сосудов с полостью левого желудочка.
- Большой дефект межжелудочковой перегородки (обычно в подаортальной области).
- Выявление сопутствующих аномалий (обычно стеноз легочной артерии).
Допплер-ЭхоКГ:
- Определение систолического градиента между левым и правым желудочком.
- Определение систолического градиента между левым желудочком и легочной артерией.
- Оценка легочной гемодинамики.
Дифференциальный диагноз:
Полная транспозиция магистральных сосудов с ДМЖП и легочным стенозом.