Артериальное давление колеблется в течение дня и незначительно увеличивается в то время, когда человек просыпается. Тем не менее, у многих людей артериальное давление может быть по утрам повышенным. Врачи называют это утренней гипертонией
. Утренняя гипертония увеличивает риск сердечного приступа и инсульта, которые зачастую возникают в ранние часы.
Несколько факторов могут влиять на артериальное давление:
- стресс или тревога
- физическая активность
- диета
Показания кровяного давления отображаются в виде двух цифр. Верхнее число обозначает систолическое, которое отражает давление, когда сердце сокращается. Нижнее число показывает диастолическое, которое является показателем давления, когда сердце расслабляется. Нормальное кровяное давление составляет 120/80 мм рт. ст. Показания между 120/80 мм рт.ст. и 139/89 мм рт. ст. указывают на то, что человек подвержен риску развития гипертонии, а показания выше 140/90 мм рт. ст. указывают на гипертонию.
Артериальное давление повышается и понижается в течение дня и ночи. Во время сна кровяное давление понижается на 10-30%, затем повышается во время пробуждения. У некоторых людей это увеличение может быть значительным, что приводит к утренней гипертонии.
Как отмечает исследование 2010 года, инсульт и сердечные приступы достигают максимума в первые 4-6 часов после пробуждения.
Почему артериальное давление утром выше чем вечером?
Риск утренней гипертонии увеличивает:
- высокий уровень холестерина
- сердечно-сосудистые заболевания
- обструктивное апноэ сна
- диабет
- заболевания щитовидной железы
- синдром Кушинга
- волчанка
- склеродермия
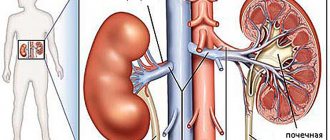
- заболевание почек
Определенные факторы образа жизни также увеличивают риск развития гипертонии. Примеры включают в себя:
- курение
- употребление алкоголя
- диета с высоким содержанием соли и насыщенных жиров
- отсутствие достаточной физической нагрузки.
Утренняя гипертония может быть вызвана следующими факторами:
- дозировка препарата против гипертонии слишком низкая
- прием препаратов короткого и промежуточного действия
- прием одного антигипертензивного препарата, а не комбинации препаратов
Принимать лекарственные препараты можно перед сном, что обеспечивает лучший контроль артериального давления. Также можно разделить суточную дозу, принимая половину утром и половину перед сном. Важно поговорить с врачом, прежде чем вносить какие-либо изменения в прием лекарственных средств.
Влияние нарушения сна на течение артериальной гипертензии
На протяжении многих десятков лет артериальная гипертензия (АГ) является наиболее актуальной проблемой кардиологии и современной медицины. Это связано с ее широким распространением во всем мире, поражением органов-мишеней и последующей стойкой утратой работоспособности, приводящей к огромным социально-экономическим потерям за счет ранней инвалидизации населения и высокой смертности. Согласно последним рекомендациям по диагностике и лечению артериальной гипертонии, распространенность АГ составляет 43,4% [1]. При этом, несмотря на простоту и доступность лечения АГ, эффективного контроля артериального давления (АД) достигают лишь 14,4% мужчин и 30,9% женщин [2]. Одной из причин этого является то, что этиология и патогенетические механизмы эссенциальной АГ до сих пор остаются до конца неизученными. Мультифакториальность заболевания обусловлена сложными механизмами взаимодействия факторов внешней среды и генотипа индивидуума, определяющего функционирование ренин-ангиотензин-альдостероновой, калликреин-кининовой и симпатоадреналовой систем, вазодилатирующую функцию эндотелия.
Известно, что именно сочетание генетической предрасположенности с факторами сердечно-сосудистого риска, такими как курение, психоэмоциональный стресс, чрезмерное употребление алкоголя, абдоминальное ожирение, гиподинамия, излишнее потребление поваренной соли, приводит к развитию АГ [3].
В настоящее время АГ относится к числу заболеваний, которые можно эффективно контролировать. Даже незначительное снижение цифр АД уменьшает поражение органов-мишеней. Изучение контролируемых испытаний, которые были посвящены вопросам эффективности антигипертензивной терапии, дали возможность проследить снижение риска возникновения инфаркта миокарда на 22%, а инсульта — на 41% при снижении систолического АД на 10 мм рт. ст. и диастолического АД на 5 мм рт. ст. [4]. По результатам исследований, проведенных S. Lewington и соавт. (2002), было установлено, что при эффективном лечении АГ смертность от сердечно-сосудистых заболеваний снижается на 15–20%, а прогрессирование заболевания будет встречаться в 10–12 раз реже среди пациентов, принимавших гипотензивные препараты, чем среди пациентов, не принимавших данные препараты [5].
Проблема нарушения сна (инсомния) также широко встречается в популяции. Сон является одним из основных факторов, модулирующих функциональное состояние сердечно-сосудистой системы как в норме, так и при патологии [6]. Он представляет собой неоднородный процесс, состоящий из последовательных функциональных состояний головного мозга, включающих в себя фазу медленного сна, так называемый сон без сновидений, и фазу быстрого сна — сон со сновидениями [7].
Нормальный сон — это сон, состоящий из четырех или шести волнообразных циклов, длительностью около 90 минут. Он существенно воздействует на вегетативную нервную систему и гемодинамику [8]. Известно, что инсомния приводит к ухудшению памяти, внимания, снижению работоспособности, способствует возникновению частых головных болей и раздражительности. Хронический стресс, тревога, соматические заболевания являются пусковыми механизмами для формирования расстройств сна. Редкая обращаемость приводит к тому, что лечение по поводу инсомнии получает не более четверти пациентов [9]. Терапевтическая тактика при данной патологии может включать в себя устранение причины нарушений сна, являясь этиологическим способом терапии. Изменение продолжительности и структуры сна без устранения причины является симптоматическим подходом [10].
История изучения физиологии сна довольно обширна. Известно, что бессонница представляет собой не что иное, как «сбой» циркадных ритмов и нарушение взаимодействия различных эндогенных и экзогенных факторов между собой [11].
Гипоталамус и эпифиз поддерживают ри. Световые импульсы, воздействующие на ганглионарные клетки сетчатки глаза, оказывают стимулирующее воздействие на супрахиазмальные ядра гипоталамуса через ретиногипоталамический тракт. Супрахиазмальные ядра гипоталамуса оказывают влияние на шишковидную железу, синтезирующую мелатонин, вырабатываемый в темное время суток (от 20–22 часов уровень мелатонина начинает повышаться, достигая своего максимума между 2 и 4 часами ночи), и ингибируемый в светлое время (c наступлением утра уровень мелатонина постепенно снижается) [12]. В свою очередь, взаимодействие мелатонина со специфическими рецепторами нейронов коры головного мозга вызывает сон. Таким образом, механизмы воздействия мелатонина на организм и связанные с ним эффекты весьма актуальная на сегодняшний день тема.
В ночное время цифры АД значительно ниже по сравнению с периодом бодрствования, что вероятнее всего обусловлено регулирующим влиянием мелатонина. Существует множество клинических испытаний, доказывающих антигипертензивный эффект мелатонина при исходно высоком уровне АД [13]. Однако не является доказанным тот факт, что наследственная предрасположенность к недостаточной продукции мелатонина является одним из факторов, приводящих к повышению уровня АД.
Также имеется большое количество исследований, изучающих влияние низкого качества сна на повышение уровня как ночного, так и дневного АД. Было доказано, что коррекция нарушений сна при АГ мелатонином способствовала как улучшению сна, так и снижению АД [14, 15].
R. Robillard и соавт. (2011) в своем исследовании показали, что нарушение сна влечет за собой повышение как систолического АД, так и диастолического АД у нормотензивных людей, что позволило сделать выводы о том, что отсутствие сна изменяет механизмы регуляции АД и увеличивает риск развития АГ у здоровых людей c нормальными показателями АД [16].
В исследовании M. Jonas и соавт. (2013) описана прямая связь между отсутствием адекватного снижения АД во время сна и снижением секреции мелатонина. Основываясь на полученных результатах, авторы пришли к выводу, что мелатонин играет важную роль в регуляции суточных ритмов АД у пациентов с АГ [17]. Такое действие мелатонина связано с его способностью понижать секрецию гонадотропинов и гормонов аденогипофиза, увеличивая в среднем мозге и гипоталамусе содержание гамма-аминомасляной кислоты и серотонина, что приводит к нормализации циркадных ритмов, биологической смене сна и бодрствования [12].
Влияние мелатонина на регуляцию суточного ритма АД было показано в небольшом исследовании E. Grossman и соавт. (2016), которое включало 38 пациентов, получавших антигипертензивную терапию, однако имевших повышенное АД во время сна. Было сформировано две группы: пациенты первой, опытной, группы перед сном получали мелатонин с замедленным высвобождением, а в группе контроля пациенты получали плацебо. По завершении исследования установлено достоверное снижение АД во время сна в опытной группе (систолического — с 136 ± 9 до 130 ± 10 мм рт. ст. (р = 0,011), а диастолического — с 72 ± 11 до 69 ± 9 мм рт. ст. (р = 0,01)). В контрольной группе пациентов уровень ночного АД остался без изменений [18]. Также P. Lemoine и соавт. (2012) в исследовании, включавшем 791 пациента в возрастной группе от 18 до 80 лет, отмечали способность мелатонина уменьшать период засыпания и увеличивать общую продолжительность сна. Эти эффекты были особенно выражены у пациентов старше 55 лет, причем это действие усиливалось на протяжении шести месяцев его использования. Кроме того, были отмечены эффективность и безвредность мелатонина при совместном использовании его с гипотензивными, сахароснижающими и противовоспалительными препаратами, особенно у лиц пожилого и среднего возраста с гипертонической болезнью [19].
Академик А. И. Мартынов и соавт. (2002) выявили, что пожилые пациенты с различными нарушениями сна в 5 раз чаще имеют повышенное АД в ночное время. Кроме того, пациенты, у которых невозможно было добиться нормализации ночного АД, несмотря на прием гипотензивных препаратов, имели достоверно худшие показатели сна по сравнению с пациентами, имеющими нормальные значения АД во время сна [20].
Кроме того, A. Brzezinski и соавт. (2015), проведя метаанализ 17 различных исследований, пришли к выводу, что мелатонин у пациентов пожилого возраста эффективен в качестве препарата для нормализации качества сна и способствует снижению времени засыпания, кроме того, был отмечен его положительный эффект на ночную АГ [21].
Это имеет большое значение в связи с фактами, полученными T. Ohkubo и соавт. (2010). Ими отмечено, что если степень снижения АД во время сна составляет всего лишь 5%, то риск сердечно-сосудистой смертности увеличивается приблизительно на 20%. В исследовании, проведенном в Дублине в течение 8 лет, приняли участие более 5 тысяч пациентов с АГ. Авторы отметили, что повышение ночных цифр АД на 10 мм рт. ст. приводило к увеличению смертности на 21% и более частому возникновению сердечно-сосудистых осложнений. Таким образом, снижение АД во время сна снижает риск возникновения и прогрессирования сердечно-сосудистых осложнений [22].
Кроме того, у многих авторов возник интерес к имеющейся взаимосвязи между длительностью сна и риском возникновения и прогрессированием АГ. J. Fernandez-Mendoza и соавт. (2012) продемонстрировали зависимость инсомнии и повышенного риска возникновения АГ, связанной с укорочением продолжительности сна менее 6 часов [23].
Gottlieb и соавт. (2006) в своем исследовании Sleep Heart Health Study (SHHS) с участием людей в возрасте от 45 до 69 лет продемонстрировали связь длительности сна с появлением АГ. Было установлено, что короткая продолжительность сна способствует возникновению АГ по сравнению с людьми, чей сон составлял 7–8 часов в сутки. Высокая частота развития АГ на протяжении 8–10 лет была показана и в исследовании Korean National Health and Nutrition survey (NHNES), участники которого спали менее 5 часов. Кроме того, была выявлена связь возраста, пола с продолжительностью сна и АГ. В исследовании NHNES связь между ограничением сна и частотой встречаемости АГ в большей степени была обнаружена у женщин 60–86 лет [24].
Изучением подобной проблемы занимались D. Yadav и соавт. (2017). С ноября 2005 по январь 2011 г. ими проведено исследование, включающее 1715 участников, не страдающих АГ. На начальном этапе и во время последующего наблюдения участники прошли всестороннее медицинское обследование. Продолжительность сна оценивалась с помощью опросника, по результатам которого все участники были разделены на четыре группы в зависимости от продолжительности сна: первую группу составили люди, сон которых был менее 6 часов; вторую группу — сон от 6 до 7,9 часа; третью группу — сон от 8 до 9,9 часа; и четвертую группу — сон 10 часов или более. По завершении исследования было установлено, что люди, чей сон составлял менее 6 часов, подвержены высокому риску возникновения АГ, при этом АГ возникала приблизительно через 2,6 года. У исследуемых, сон которых составлял от 8 до 9,9 часа и более 10 часов, повышения АД не регистрировалось [25].
Результаты проведенного метаанализа поперечных исследований, с участием большой группы пациентов, опубликованные G. Seravalle и соавт. (2018), свидетельствуют о том, что короткий по продолжительности сон чаще вызывает АГ и сердечно-сосудистые заболевания [26].
C. J. Bathgate и соавт. (2018), подведя итоги своего двухлетнего исследования, посвященного инсомнии и риску развития АГ, пришли к выводу, что связь между повышенным АД или гипертонической болезнью 1-й и 2-й стадии сильнее у пациентов с коротким по продолжительности сном. Авторы предложили включить инсомнию в основной список факторов развития АГ [27].
A. Vgontzas и соавт. (2009) наблюдали за пациентами в Пенсильвании. 1741 участник были разделены на несколько групп по продолжительности сна (6 часов, от 5 до 6 часов и менее 5 часов). По результатам наблюдения авторы пришли к выводу, что высокий риск возникновения АГ имели пациенты, которые спали менее 5 часов, а средний риск возникновения АГ был у пациентов, сон которых составлял от 5 до 6 часов [27].
C. W. Kim и соавт. (2018) наблюдали 106 385 пациентов, на момент включения в исследование не имевших АГ и сердечно-сосудистых заболеваний. По результатам мониторинга авторами было зафиксировано 4750 случаев возникновения АГ. Снижение продолжительности сна было связано с повышенным риском возникновения АГ в течение последующего 2,4 года. Среди пациентов, имеющих повышенный риск АГ, больше было женщин, чем мужчин. Авторы пришли к выводу, что женщины с коротким по продолжительности сном (менее 7 часов) в большей степени подвержены риску развития АГ в течение последующего периода наблюдения [28].
В ряде исследований было показано, что депрессия нередко сочетается с инсомнией и такое сочетание значительно повышает риск развития сердечно-сосудистых заболеваний и АГ. Наиболее яркими представляются результаты работы Gangwisch и соавт. (2010), в которой было изучено возможное влияние депрессии и инсомнии на риск возникновения АГ. Инсомния и короткая продолжительность сна являлись основными симптомами депрессии, способствующими возникновению АГ и повышающими риск развития сердечно-сосудистых заболеваний. У всех пациентов среднего возраста, страдающих депрессией и имеющих короткую продолжительность сна и инсомнию, наблюдалось развитие АГ на 44% чаще. Авторы пришли к выводу, что лечение проблем со сном у лиц среднего возраста, страдающих депрессией, может снизить риск развития АГ и сердечно-сосудистых осложнений [29].
Таким образом, приведенные результаты исследований отчетливо демонстрируют взаимосвязь между нарушением сна и повышением риска развития АГ. Однако нельзя однозначно ответить на вопрос, что приводит к возникновению АГ: небольшая продолжительность сна или недостаточный уровень выработки мелатонина. Эти вопросы требуют дальнейшего изучения, а получение ответов на них, возможно, послужит одним из перспективных направлений в борьбе с сердечно-сосудистыми заболеваниями.
Литература
- Чазова И. Е., Жернакова Ю. В. Рекомендации по диагностике и лечению артериальной гипертонии 2021 г. слово за европейскими экспертами // Системные гипертензии. 2021. Т. 15, № 3. С. 6–10.
- Бойцов С. А., Баланова Ю. А., Шальнова С. А. и др. Артериальная гипертония среди лиц 25–64 лет: распространенность, осведомленность, лечение и контроль. По материалам исследования ЭССЕ // Кардиоваскулярная терапия и профилактика. 2014. Т. 13, № 4. С. 4–14.
- Харченко Е. П. Артериальная гипертония: расширяющийся патогенетический континуум и терапевтические ограничения // Терапевтический архив. 2015. № 1. С. 100–104.
- Law M. R., Morris J. K., Wald N. J. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: meta-analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies // BMJ. 2009. P. 1338–1665.
- Lewington S., Clarke R., Qizilbash N., Peto R., Collins R. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies // Lancet. 2002. Vol. 360. P. 1903–1913.
- Савельева Ю. К., Осетрина Д. А., Вольский В. В. Значение сна и его физиология // Студенческий форум. 2021. Т. 11–1, № 32. С. 21–24.
- Черцова А. И., Прокопенко Л. А. Сон и его продолжительность // Международный студенческий научный вестник. 2015. № 5–4. С. 599–600.
- Сыркин А. Л., Пальман А. Д., Полуэктов М. Г. Сон и артериальная гипертензия // Эффективная фармакотерапия. 2013. № 12. С. 64–70.
- Ringdahl E. N., Pereira S. L., Delzell J. E. Диагностика и лечение первичной инсомнии // Международный неврологический журнал. 2008. № 3. С. 23–29.
- Прохорова С. В., Максимова Т. Н. Опыт применения пролонгированного мелатонина для терапии нарушений сна при депрессии // Неврология, нейропсихиатрия, психосоматика. 2015. Т. 7, № 3. С. 46–50.
- Брагина Т. В., Марков Л. И. Роль циркадных ритмов в организме человека. В сб.: Аспекты безопасности жизнедеятельности и медицины. Материалы международной научно-практической конференции. 2021. С. 15–19.
- Снежицкий В. А., Побиванцева Н. Ф. Циркадианные ритмы в кардиологической практике // Журнал Гродненского государственного медицинского университета. 2013. Т. 41, № 1. С. 9–13.
- Будневский А. В., Овсянников Е. С., Филина Н. В. Роль мелатонина в патогенезе сердечно-сосудистых заболеваний // Кардиоваскулярная терапия и профилактика. 2021. № 5. С. 97–101.
- Любшина О. В., Максимова М. Ю. Нарушения сна у больных с артериальной гипертензией // Терапевт. 2010. № 5. С. 30–41.
- Будневский А. В., Овсянников Е. С., Резова Н. В. и др. Мелатонин и артериальная гипертония: возможная роль в комплексной терапии // Терапевтический архив. 2021. Т. 89, № 12. С. 122–126.
- Robillard R. P., Lanfranchi P. A., Prince F., Filipini D., Carrier J. Sleep deprivation increases blood pressure in healthy normotensive elderly and attenuates the blood pressure response to orthostatic challenge // Sleep. 2011. Vol. 34, № 3. P. 335–339.
- Jonas M., Garfinkel D., Zisapel N. et al. Impaired nocturnal melatonin secretion in non-dipper hypertensive patients // Blood Press. 2013. Vol. 12, № 1. P. 19–24.
- Grossman E., Laudon M., Zisapel N. Effect of melatonin on nocturnal blood pressure: meta-analysis of randomized controlled trials // Vasc. Health Risk Manag. 2011. Vol. 7. P. 577–584.
- Lemoine P., Wade A. G., Katz A., Nir T. et al. Efficacy and safety of prolonged-release melatonin for insomnia in middle-aged and elderly patients with hypertension: a combined analysis of controlled clinical trials // Integr. Blood Press Control. 2012. Vol. 5. P. 9–17.
- Мартынов А. И., Вейн А. М., Остроумова О. Д. и др. Применение зопиклона для коррекции повышенного артериального давления в цикле сон-бодрствование у пожилых больных с эссенциальной артериальной гипертензией и инсомнией // Кардиология. 2002. № 8. С. 11–14.
- Brzezinski A., Vangel M. G., Wurtman R. J. et al. Effects of exogenous melatonin on sleep: a meta-analysis // Sleep Med. Rev. 2005. Vol. 9, № 1. P. 41–50.
- Ohkubo T., Hozawa A., Nagai K. et al. Prediction of stroke by ambulatory blood pressure monitoring versus screening blood pressure measurements in a general population: the Ohasama study // J. Hypertens. 2000. Vol. 18. P. 847–854.
- Bathgate C. J., Fernandez-Mendoza J. Insomnia, Short Sleep Duration, and High Blood Pressure: Recent Evidence and Future Directions for the Prevention and Management of Hypertension // Curr Hypertens Rep. 2021. Vol. 20, № 6. P. 52.
- Gottlieb D. J., Redline S., Nieto F. J. et al. Association of usual sleep duration with hypertension: the Sleep Heart Health Study // Sleep. 2006. Vol. 29, № 8. P. 1009–1014.
- Yadav D., Hyun D., Ahn S., Koh S., Kim J. Prospective study of the association between total sleep duration and incident hypertension // J Clin Hypertens (Greenwich). 2021. Vol. 19, № 5. P. 550–557.
- Seravalle G., Mancia G., Grassi G. Sympathetic Nervous System, Sleep, and Hypertension // Curr Hypertens Rep. 2021. Vol. 20, № 9. P. 74.
- Vgontzas A., Liao D., Bixler E., Chrousos G. P., Vela-Bueno A. Insomnia with objective short sleep duration is associated with a high risk for hypertension // Sleep. 2009. Vol. 32, № 4. P. 491–497.
- Kim C. W., Chang Y., Kang J., Ryu S. Changes in sleep duration and subsequent risk of hypertension in healthy adults // Sleep. 2018. Vol. 41, № 11, 159.
- Gangwisch J. E., Malaspina D., Posner K., Babiss L. A., Heymsfield S. B., Turner J. B., Zammit G. K., Pickering T. G. Insomnia and Sleep Duration as Mediators of the Relationship Between Depression and Hypertension Incidence // Am J Hypertens. 2010. Vol. 23, № 1. P. 62–69.
А. В. Будневский1, доктор медицинских наук Е. С. Дробышева, кандидат медицинских наук Р. Е. Токмачев, кандидат медицинских наук Н. В. Резова
ФГБОУ ВО ВГМУ им. Н. Н. Бурденко Минздрава России, Воронеж
1 Контактная информация
DOI: 10.26295/OS.2019.22.90.005
Влияние нарушения сна на течение артериальной гипертензии/ А. В. Будневский, Е. С. Дробышева, Р. Е. Токмачев, Н. В. Резова Для цитирования: Лечащий врач № 7/2019; Номера страниц в выпуске: 28-30 Теги: артериальное давление, инсомния, депрессия, сердечно-сосудистые осложнения
Когда и как следует измерять артериальное давление?
Регулярное использование тонометра поможет людям наблюдать за колебанием артериального давления. Это поможет выявить эпизоды утренней гипертензии.
Перед измерением артериального давления:
- Опорожните мочевой пузырь.
- Отдохните спокойно и комфортно в течение 5 минут перед измерением артериального давления.
- Избегайте курения, употребления алкоголя или физических упражнений в течение 30 минут после измерения артериального давления.
Измеряйте давление в одно и то же время каждый день.
- Сядьте так, чтобы спина была прямой, ноги не скрещены, а ступни лежали на полу.
- Положите руку на плоскую поверхность, чтобы плечо находилось на уровне сердца.
- Поместите манжету на руку так, чтобы нижняя часть манжеты находилась непосредственно над локтевой складкой.
- Ведите учет показаний, это может помочь врачу определить оптимальный курс лечения.
Что влияет на увеличение давления
Однако высокое давление после сна необязательно указывает на патологию. Оно может наблюдаться у абсолютно здорового человека. Существует несколько неопасных факторов, которые оказывают влияние на показатель утром. Например:
- Человек на ночь съел что-нибудь соленое. После такой пищи очень хочется пить. Учитывая тот факт, что соль удерживает влагу в организме, давление жидкости на стенки сосудов увеличивается. Следовательно, с утра давление повышается.
- Сильная усталость, отсутствие полноценного отдыха, плохой сон. При наличии всех этих факторов, головной мозг находится в перевозбужденном состоянии. Он заставляет все органы работать интенсивнее обычного. Кровь циркулирует быстрее. Это провоцирует скачки давления вверх утром.
- Злоупотребление медикаментами, или применение их без назначения специалиста. Это очень опасно, поскольку при неправильном приеме могут последовать побочные эффекты. В том числе и повышенное давление по утрам после сна.
- Самая безобидная причина – сбой в работе тонометра. Если самочувствие прекрасное, а аппарат упорно показывает большое АД с утра, нужно проверить срок его эксплуатации, исправность батареек, правильность использования.
Нужно внимательно проанализировать указанные причины, может одна из них как раз таки и является провокатором недуга.
Норма давления зависит от возрастных, антропометрических особенностей, а также от пола. Поэтому имеет смысл рассмотреть причины, по которым повышается артериальное давление по утрам отдельно для мужчин и женщин.
Диагностика
Диагноз гипертонии основывается на показаниях артериального давления. Врач может рекомендовать 24-часовой контроль артериального давления. Этот тест включает в себя ношение устройства, которое показывает регулярные показания артериального давления в течение дня и ночи. Врач также изучит историю болезни пациента и проведет медицинский осмотр. При необходимости назначит дополнительные методы диагностики для подтверждения или исключения диагноза. Примеры дополнительных методов диагностики включают в себя:
- эхокардиографию — УЗИ сердца
- электрокардиограмму (ЭКГ) для отслеживания электрической активности сердца
- анализы крови
- анализ мочи
Гормональные расстройства
Наибольшее влияние на уровень артериального давления оказывает эндокринная система. В связи с этим при наличии такой проблемы, как рассинхронизация суточных колебаний АД, в первую очередь следует задуматься над патологиями именно в этой области. На показатели тонометрии могут повлиять гормоны гипофиза, коры надпочечников, щитовидной и поджелудочной желез. Все они имеют прямое или опосредованное воздействие на один или несколько звеньев регуляции данного параметра гомеостаза организма.
Причинами высокого давления в утренние часы также являются: беременность
К наиболее частым причинам относят:
- прием гормональных препаратов;
- гормонально-активные опухоли желез внутренней и смешанной секреции;
- травмирование тканей желез;
- стриктуры и опухолевые поражения выводных протоков желез;
- наследственные патологии клеточных рецепторов;
- алиментарное ожирение;
- наличие сахарного диабета;
- период перестройки организма во время полового созревания или на ранних сроках беременности.
Лечение
Лечение утренней гипертонии включает устранение основной причины. Если утренний подъем артериального давления вызван препаратами, врач должен изменить дозы или время суток, когда человек принимает лекарственные средства. В некоторых случаях врач может рекомендовать принимать дополнительные лекарственные средства. Некоторые люди испытывают утренний подъем артериального давления в результате определенных факторов образа жизни. Человек может обратиться к врачу за конкретными советами по диете, физическим упражнениям или отказу от курения.
Причины утреннего повышения АД у женщин
Женщины могут столкнуться с такой проблемой по причине высокого психоэмоционального напряжения и частых стрессов. Утреннее повышение АД иногда случается на фоне заболеваний мочеполовой системы, которые сопровождаются проблемой выведения лишней жидкости из организма. Ее чрезмерная концентрация в тканях может служить поводом того, почему утром повышается давление.
- Что делать если у ребенка болят колени по утрам
Прием некоторых противозачаточных средств способен привести к увеличению уровня эстрогена. В результате его переизбытка может подниматься АД. Причем это явление отмечается преимущественно утром.
Нельзя исключать из провоцирующих факторов гипертонию. Данное заболевание, как правило, вызвано нарушением тонуса кровеносных сосудов. На фоне уменьшения просвета в них затрудняется ток крови.
Профилактика
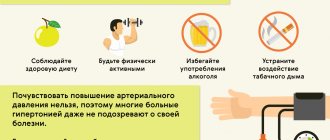
Здоровый образ жизни помогает контролировать утреннюю гипертонию и в другое время суток. Здоровый образ жизни включает в себя:
- сбалансированное питание с низким содержанием натрия, рафинированного сахара и насыщенных жиров
- ограничение потребления алкоголя
- отказ от курения
- выполнение упражнений в течение 90-150 минут каждую неделю
- поддержание индекса массы тела (ИМТ) от 18,5 до 24,9
- методы управления стрессом, такие как йога или медитация
- прием препаратов от артериального давления
- лечение основных заболеваний, которые могут способствовать гипертонии
Первая помощь
Если давление поднялось сильно, то срочно помогают пациенту. Его укладывают на высокие подушки так, чтобы голова вместе с лопатками и плечами была приподнята на 30 градусов. Важен приток свежего воздуха в комнату, поэтому открывают окно или включают вентилятор. У больного не должно быть стесняющей одежды. Необходимо расстегнуть воротник, ослабить ремень или пояс. Если есть во рту зубные протезы, то их убирают.
Вызов «Скорой помощи» обязателен, чтобы врачи смогли привести больного в норму и назначили лечение. А до приезда специалистов необходимо сделать ножную горячую ванну. Заменой процедуры является грелка, которую наполняют горячей водой и прикладывают к ногам.
Для снижения давления дают выпить лекарства гипотензивного типа. Облегчит течение криза Глицин, который кладут по 1 грамму под язык. От головных болей можно принять Баралгин и по 0,5 таблетки Аспирина в растворимом виде. Если у пациента первый раз резко подскочило давление и лекарств под рукой нет, то снизить его можно длительной задержкой дыхания.
Почему это может происходить?
На самом деле, небольшое повышение давления по утрам наблюдается абсолютно у всех людей и это нормально.
Это связано с тем, что уже вечером, перед сном, метаболические процессы в организме замедляются, снижая при этом пульс и давление крови в сосудах. Самые низкие цифры АД наблюдается ночью и рано утром.
А сразу после пробуждения, обмен веществ обратно ускоряется, повышается выработка гормонов, что и вызывает скачок артериального давления. При этом, у здоровых людей показатель поднимается лишь незначительно, всего на несколько пунктов, а затем выравнивается до обычных значений.
Повышение АД до 130/80 мм. рт. ст. и менее, также считается незначительным и может возникать по причине внешних факторов, плохих привычек и недостатка сна, после устранения которых оно нормализуется. Также оно может наблюдаться у пожилых людей.
Но в случае если давление после просыпания подскакивает больше чем до 140/90 мм. рт. ст. и не спадает на протяжении суток, то это уже является признаком артериальной гипертензии, но о ней поговорим чуть позже.
Неправильный образ жизни
Самая популярная и при этом легко решаемся причина подобного явления. Несерьезное отношение к своему здоровью негативно сказывается на работе сердечно-сосудистой системы, что и вызывает подъем АД после пробуждения.
К неблагоприятным факторам относятся:
- Курение и прием алкоголя перед отходом ко сну. Никотин способствует сужению сосудов, из-за чего в последствии развивается атеросклероз. Это приводит к появлению гипертонии и стойкому повышению АД не только после пробуждения, но и на протяжении всего дня. Алкоголь изначально расширяет сосуды, а спустя некоторое время они резко сужаются, вызывая при этом скачек давления. Поэтому употребление спиртных напитков вечером или ночью и приводит к повышению АД с утра.
- Малоподвижный образ жизни влечет за собой нарушение кровообращения, ухудшение качества сосудов, снижает их проходимость. Если низкая физическая активность человека наблюдается в течение длительного периода, то это вызывает стабильное повышение давления в крови, в том числе и после пробуждения.
- Переедание и употребление очень соленой еда на ночь. Любой прием пищи усиливает работу органов ЖКТ, сердца, ускоряет обмен веществ, что по физиологическим причинам вызывает повышение пульса и давления. А переедание приводит к повышенным нагрузкам организма, что может негативно отразиться на сосудах. Употребление же соленой еды способствует сужению сосудов и скоплению жидкости в организме.
При утреннем повышении АД из-за этих причин, для лечения будет достаточно простой профилактики, которая заключается в ведении здорового образа жизни и соблюдении правильного рациона.
Нарушение режима сна и стрессы
Для полноценного отдыха взрослому организму требуется минимум восемь часов сна в сутки.
Уменьшение этого времени, а также бодрствование в ночное время приводит к гормональным нарушениям и сбоям в работе сердечно-сосудистой системы. Когда тело не получает необходимый ему отдых, это отражается на состоянии всего организма и приводит к повышению давления после сна.
Что касается стрессов, то они способствуют увеличению уровня гормонов адреналина и кортизола, что приводит к постоянному напряжению. При этом учащается сердцебиение, повышается давление, ускоряется метаболизм. Находясь в постоянном стрессе, при неврозах и депрессивных состояниях организм находится в перенапряжении, что и вызывает повышение давления при пробуждении.
Средства для стабилизации давления
Необходимо при проявлениях гипертензии обращаться к терапевту или кардиологу, которые на основании проведенных исследований, возрастных особенностей, сопутствующих заболеваний подберут препараты. Если давление подскочило резко, возникла серьезная угроза здоровью, то можно принять таблетки Нифидипина или Коринфара. Более подробно про Коринфар читайте здесь.
Рецепты народной медицины так же направлены на стабилизацию артериальных показателей. Существующие способы:
- Взять свежесрезанную крапиву, измельчить, добавить мед в одинаковой пропорции. Принимать ежедневно 1 ст. ложку запивая холодной водой.
- Взять смесь меда 1 ст.л. добавить в воду. Заменить им чай, кофе.
- Взять 30 гр жидкости алоэ, сок из одного лимона, пару измельченных чесночных зубчиков, все смешать с медом, принимать перед едой по чайной ложке.
- Плоды шиповника, заливаются водой и отвариваются, затем добавляется лимонный сок, мед. Пьется вместо чая.
Это интересно! Влияние меда на артериальное давление — 10 народных рецептов