Причины развития
При рассматриваемой патологии происходит возвращение незначительной части крови в предсердие, то есть она не поступает в аорту. Такое состояние часто протекает бессимптомно, его обычно диагностируют «случайно» при проведении планового профилактического осмотра или в связи обследованиями по поводу других проблем сердечно-сосудистой системы.
Точно так же доподлинно неизвестны и причины пролапса передней створки клапана, некоторые специалисты утверждают, что патология связана с наследственными заболеваниями соединительной ткани – например, это может быть остеогенез несовершенной формы или синдром Марфана.
Можно ли заниматься спортом, имея те или иные противопоказания со стороны сердца?
Прежде чем отдать ребенка в спортивную секцию, необходимо провести тщательное обследование, в том числе кардиологическое, медицинское обследование. Для начала необходимо сделать ЭКГ
с функциональными пробами.
Проба с физической нагрузкой (20 приседаний) проводится в дополнение к основной ЭКГ для оценки устойчивости сердечно-сосудистой системы к физической нагрузке и процессов восстановления её деятельности после прекращения нагрузки. В начале пациенту измеряют АД и снимают ЭКГ в 12-ти отведениях. Затем предлагается встать и сделать 20 приседаний в спокойном темпе, после чего проводится повторное исследование ЭКГ и АД. Пульс подсчитывают до нагрузки, сразу после нагрузки и в период восстановления (через 3 минуты). Если увеличение пульса составляет 35-50% от исходного, то нагрузка является малой, если прирост – 50-70% – средняя (оптимальная), а если прирост 70-90% – высокая.
Также необходимо сделать эхокардиографическое исследование
, чтобы исключить врожденную патологию, т.к. врожденные пороки сердца являются противопоказанием для учебно-тренировочного процесса и участия в спортивных соревнованиях на этапах спортивного мастерства. Самая часто встречающаяся врожденная патология сердца –
дефект межпредсердной перегородки, дефект межжелудочковой перегородки, открытый аортальный проток, стеноз перешейка аорты
. Некоторые аномалии несовместимы с жизнью, другие тяжело проявляют себя в первые часы, дни или месяцы жизни, с третьими человек может дожить до зрелого возраста и даже до старости. Но при этом занятия спортом увеличивают нагрузку на сердце, поэтому эти формы патологии сердца являются противопоказанием для занятий спортом.
Чтобы понять, как работает сердце, необходимо знать его анатомию.
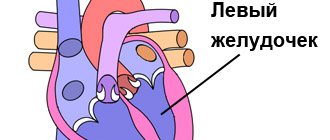
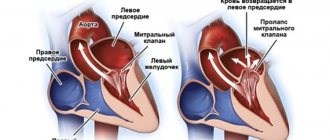
Сердце состоит из четырёх отдельных полостей, называемых камерами: левое предсердие, правое предсердие, левый желудочек, правый желудочек.
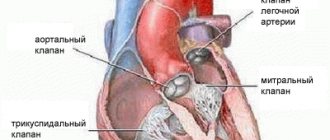
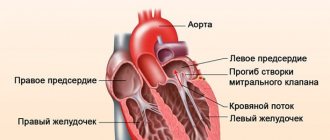
Они разделены перегородками. Предсердия и желудочки разделены клапанами, которые предотвращают обратный ток крови. Из правого желудочка выходит лёгочная артерия (лёгочный ствол), а из левого желудочка выходит восходящая аорта. Левое предсердие и левый желудочек в совокупности образуют «артериальное сердце», названное так по типу проходящей через него крови, правый желудочек и правое предсердие объединяются в «венозное сердце». Правый желудочек и левое предсердие замыкают малый круг кровообращения, левый желудочек и правое предсердие – большой круг кровообращения.
Под воздействием электрических импульсов из синусового узла сердце сокращается: вначале предсердие, а затем желудочек. Кровь выталкивается в аорту и разносится по телу. В покое сердце нетренированного человека сокращается 60-70 раз в минуту. При нагрузке количество ударов сердца может вырасти до 160-220 в минуту. Пройдя большой круг кровообращения, кровь возвращается в правое предсердие. В покое вернувшаяся кровь насыщенна кислородом до 75%, а при интенсивной нагрузке только до 20%. Из правого предсердия кровь попадает в правый желудочек, а затем в легочную артерию. В легких кровь освобождается от углекислого газа и насыщается кислородом. Насыщенная кислородом кровь направляется в левое предсердие, а затем в левый желудочек, из которого выталкивается в аорту и разносится по всему организму. Кровоснабжение сердца происходит во время диастолы, кровь поступает к нему через систему артерий. Эти артерии называются коронарными.
Так работает здоровое сердце. А если есть, к примеру, открытое овальное окно, двухстворчатый аортальный клапан, пролапс клапана и др. патология, то нагрузка на сердце увеличивается. При физической работе повышается давление крови в камерах сердца и в ответ на это мышечный слой постепенно утолщается. А чем сильнее растянуты мышечные волокна, тем интенсивнее сжатие желудочков, сила сокращений сердечной мышцы подчиняется закону Франка-Старлинга. Это растяжение не может быть беспредельным и если прирост длины волокон в кардиомиоцытах составляет 35-38% – миокард слабеет.
Можно разделить все нагрузки на динамические и статические.
Динамический вид тренировок предполагает развитие выносливости у бегунов, конькобежцев, велосипедистов, пловцов. В организме происходят адаптационные процессы: мышечные волокна постоянно сокращаются и удлиняются, возрастает кровоток в работающих мышцах, периферические артерии расширяются, возрастает кровоток в работающих мышцах, ускоряются реакции обмена при участии кислорода, учащается ритм сокращений при нагрузке, возрастает тонус вен, миокард растягивается под влиянием повышенного притока кров, увеличивается объем ударного выброса. Таким образом, у спортсменов с преобладанием динамической (аэробной) нагрузки наблюдается расширение сердечных полостей при минимальной степени гипертрофии миокарда. А если есть врожденная аномалия сердца, то и расширение и гипертрофия проявятся быстрее и более выражено.
Нагрузки силовые не изменяют длину мышечных волокон, а повышают их тонус. Напряженные мышцы сдавливают артерии, возрастает сопротивление их стенок. При этом виде тренировок потребность в кислороде умеренная, но усиления притока крови по сжатым артериям не происходит, поэтому питание тканей обеспечивается за счет повышения артериального давления. Постоянная гипертензия в период нагрузок провоцирует гипертрофию миокарда без расширения полостей.
Если ребенок начинает интенсивно тренироваться в дошкольном возрасте, то из-за незавершенного процесса формирования сердечно-сосудистой и нервной системы адаптационные реакции нарушаются. Это связано с несоответствием роста внутренних органов по сравнению со скелетно-мышечной системой, а также с гормональным «взрывом» у подростков Доказано, что через 7-10 месяцев от начала спортивных занятий у ребенка 5-7 лет повышается толщина миокарда и масса мышечной ткани в левом желудочке, но его растяжения не происходит. Другими словами, зачатки гипертрофии миокарда начинают формироваться уже в это время. Рационально построенный тренировочный процесс приводит к постепенному увеличению тренированности спортсменов. Но ранняя специализация в детском спорте, еженедельный прирост нагрузок более чем на 10%, увеличение длительности периода интенсивных нагрузок до 3 недель и более, включение в одну тренировку более одного вида интенсивной развивающей работы, недостаточное восстановление между развивающими тренировками, приводят к перетренированности.
Перетренированность вызывает нарушения долговременных адаптаций и приводит к нарушениям в работе органов и первичному стрессорному повреждению миокарда. Нередко происходит срыв адаптационных механизмов при занятиях профессиональным спортом. Низкий пульс сопровождается снижением работоспособность, плохо переносится повышение нагрузок, нарушается сон, падает аппетит, возникает периодическое головокружение и потемнение в глазах, затрудняется дыхание, появляется давящая боль в груди, снижается концентрация внимания. Поэтому при снижении частоты пульса менее 40 ударов за одну минуту нужно проводить обследование сердца и внутренних органов для выявления вероятных патологических изменений. При интенсивных нагрузках возникает одышка и ощущение перебоев, головокружение, боль в груди. В нарушении ритма сердца существенное место отводится физиологическому повышению тонуса парасимпатической нервной системы, которое отмечается при интенсивных занятиях спортом. Нередко выявляется желудочковая экстрасистолия. Длительные нагрузки на выносливость могут быть причиной развития фибрилляции предсердий, приступов наджелудочковой и желудочковой тахикардии. Повышенный парасимпатический тонус приводит к понижению не только частоты пульса, но и сопротивления периферических артерий, поэтому давление крови у спортсменов ниже, чем у нетренированных сверстников. Если же компенсаторные механизмы слабеют, то изменений гемодинамики недостаточно. Ухудшение самочувствия может быть связано с инфекцией, аритмией, аллергической реакцией, травмой, обезвоживанием.
С учетом таких рисков следует считать крайне важным проведение периодического контроля за состоянием сердца, и при появлении малейших подозрений на сколь-нибудь серьезные отклонения – проводить более подробное обследование: проведение ЭКГ, суточного мониторирования ЭКГ и артериального давления, эхокардиографии, велоэргометрии, консультации специалистов (оториноларинголога, кардиолога, нейрохирурга). Если же ребенок здоров, то он допускается к учебно-тренировочным занятиям и соревнованиям в выбранной секции.
С каждым годом нагрузки на организм увеличиваются и сердце тоже реагирует на данный процесс. Колоссальные физические нагрузки, частые соревнования, тренировочные сборы зачастую приводят к появлению спортивного сердца.
Выделяют два варианта спортивного сердца: физиологическое спортивное сердце – более работоспособное, может удовлетворять запросы организма при выполнении больших и более длительных нагрузок, а главный отличительный момент «спортивного сердца» — максимально экономное его функционирование в покое и при небольших нагрузках и активация насосной функции сердца при физических нагрузках до значительно высокого уровня, чем у нетренированных людей. Патологическое спортивное сердце – измененное, с пониженной работоспособностью в результате напряжения спортивного характера. Спортсмен не ощущает перехода от физиологического спортивного сердца к патологическому, он просто становится менее работоспособным, легко устаёт и почти не восстанавливается при отдыхе. А иногда может проявляться в виде нарушений сердечного ритма, неправильным пульсом или просто потерей сознания.
Таким образом, прежде, чем отдать ребенка в спортивную секцию, родителям необходимо взвесить все «за» и «против». Физическая нагрузка для сердца полезна, но профессиональным спортом должны заниматься только изначально здоровые люди.
С.А. Тимошенко, врач-кардиолог БУ «Клинический врачебно-физкультурный диспансер» филиал в городе Сургуте
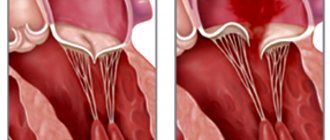
Как проявляется пролапс митрального клапана
Несмотря на то, что данное заболевание характеризуется бессимптомным течением, некоторые нарушения в состоянии здоровья могут стать поводом для проведения полноценного обследования. Особенно выраженно проявляются симптомы пролапса митрального клапана 1 степени без регургитации:
- периодически возникающие боли в левой половине груди, которые невозможно снять Нитроглицерином;
- больной все время пытается сделать глубокий вдох, так как ему не хватает воздуха, развивается одышка;
- постоянно присутствует учащенное или замедленное сердцебиение;
- регулярно случающиеся обмороки и сильные головокружения;
- повышение температуры до незначительных показателей;
- головные боли, возникающие преимущественно в ночное и/или утреннее время.
Критерии пригодности к службе юноши с ПМК
На первый взгляд может показаться, что пролапс митрального клапана и армия – вещи несовместимые. Действительно, это ведь по сути – порок сердца. Как можно с таким заболеванием брать молодого человека в армию? Однако не все так однозначно.
По одному только наличию у человека пролапса митрального клапана невозможно определить, стоит ли допускать его до срочной службы, или нет.
Мне часто приходится слышать вопрос: берут ли в армию с пролапсом митрального клапана 1 степени? Согласно законодательству Российской Федерации, существуют следующие критерии пригодности людей с ПМК к службе:
- пролапс митрального клапана I степени с регургитацией I степени;
- отсутствие у призывника признаков хронической сердечной недостаточности, серьезных нарушений ритма сердца;
- отсутствие случаев внезапной сердечной смерти, связанной с пролапсом, у близких родственников.
Таким призывникам присваивают категорию «А» — годен к военной службе. Им даже можно проходить службу по контракту.
При наличии ПМК с регургитацией II степени призывнику устанавливается категория «Б» — годен с незначительными ограничениями. Юноша направляется в такой род войск, прохождение службы в котором не предусматривает выполнения тяжелой физической нагрузки – оборона ракетных боевых комплексов, радиотехнические части и т.д.
Если у человека имеется ПМК с регургитацией II степени и I функциональный класс сердечной недостаточности (это когда симптомы ХСН появляются только при очень интенсивной и длительной физической работе), ему присваивается категория «Г» — временно негоден к военной службе. Призывнику дается отсрочка и направление на кардиологическое лечение, после которого (через 6-12 месяцев) он снова проходит военно-врачебную комиссию.
В случае наличия пролапса со II степенью регургитации, признаков тяжелой ХСН (II-IV функциональный класс), опасных нарушений ритма сердца устанавливается категория «В» — ограниченно годен к военной службе. Это означает, что молодой человек не подлежит призыву в мирное время.
Какие документы собрать и какие обследования сделать
Перечень документов:
- Паспорт.
- Медицинский страховой полис.
- СНИЛС.
- Приписное удостоверение.
- Амбулаторную карту из поликлиники с записями врачей о наличии пролапса митрального клапана.
- Протоколы исследований (электрокардиография, эхокардиография) с заключениями, подтверждающими наличие ПМК, тяжелых нарушений ритма или сердечной недостаточности.
Очень важно взять с собой документы, справки и медицинские записи, подтверждающие наличие пролапса митрального клапана.
Общие принципы лечения
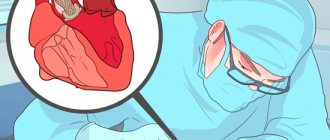
После того как будет установлен точный диагноз, кардиолог подберет грамотную тактику лечения. Если патология протекает без видимых симптомов и не оказывает влияние на жизнь больного, то специалист просто будет вести наблюдение за состоянием его здоровья. А лечение пролапса митрального клапана 2 степени с регургитацией может проводиться и оперативным путем – проблемы с дыханием и работой сердца могут доставить массу неудобств пациенту. Опасность именно этой степени развития патологии заключается в том, что клапан в один не совсем прекрасный момент может либо не закрыться, либо не открыться – и вполне вероятно наступление летального исхода. Правда, для такого развития событий нужно, чтобы сошлись несколько провоцирующих факторов – например, тяжелое инфекционное заболевание, патологии дыхательной системы, травмы и хирургическое вмешательство по любому поводу.
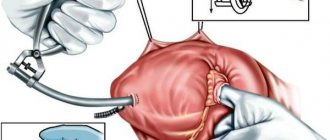
Операция при диагнозе пролапс митрального клапана заключается в протезировании или пластики клапана. Выполняется она кардиохирургами, считается обыденной процедурой и практически не сопровождается осложнениями.
Запрещенные и требующие согласования виды спорта
Несмотря на отсутствие строгих запретов для ряда пациентов, при заболевании сохраняется риск потери сознания и обморока для следующих спортивных дисциплин:
- верховая езда;
- ныряние на глубину более метра;
- мотоциклетный спорт;
- длительное плавание, в том числе, синхронное.
Большим уровнем безопасности с точки зрения кардиологии отличаются следующие дисциплины:
- спринт;
- различные виды восточных единоборств;
- игры с мячом (волейбол);
- пинг-понг и прочие подвижные настольные игры;
- различные варианты гимнастики.
Вышеописанные дисциплины не запрещаются даже больным с пролапсом второй степени, но перед тем, как всерьез заняться каким-либо из этих спортивных направлений, необходимо проконсультироваться со специалистом.
Если же у пациента выявлена третья степень нарушения, то занятия спортом могут быть запрещены до тех пор, пока течение болезни не будет окончательно стабилизировано. Даже если кардиолог сделает допустимыми определенные нагрузки, необходимо помнить о том, что заниматься нужно в меру. Пациенту очень важно следить за состоянием своего здоровья, следуя врачебным рекомендациям и при любых ухудшениях обращаясь к специалисту. Это позволит предотвратить прогрессирование болезни.
Самые популярные вопросы по поводу пролапса митрального клапана
Так как рассматриваемая патология достаточно редко диагностируется и протекает в большинстве случаев бессимптомно, люди задают много вопросов:
- Берут ли в армию с пролапсом митрального клапана? В большинстве случаев эти понятия вполне совместимые, но если наблюдается 2 и 3 степень заболевания, то врачи будут проводить более полное обследование и в индивидуальном порядке определять пригодность к воинской службе. Однозначного ответа на поставленный вопрос дать невозможно.
- Можно ли заниматься спортом с пролапсом митрального клапана? Профессиональные занятия придется оставить, а посещения тренажерных залов и фитнесс-занятия вполне возможны, но своему тренеру нужно обязательно сообщить о поставленном диагнозе – он подберет разрешенные нагрузки, при которых не будет ухудшаться самочувствие.
- Как совмещается беременность и рассматриваемое заболевание? Гинекологи и кардиологи не ставят эту патологию как противопоказание к зачатию – беременность при незначительном пролапсе митрального клапана протекает в пределах нормы, заболевание не оказывает влияния на внутриутробное развитие будущего ребенка, но женщина будет находиться под контролем медицинских работников.
- Возможно ли развитие осложнений при отсутствии лечения? Да, несмотря на бессимптомное течение, пролапс митрального клапана может привести к развитию миокардита, эндокардита (воспалительные заболевания тканей сердца), устойчивой аритмии и митральной недостаточности. Любое из перечисленных осложнений требует проведения хирургического лечения, направленного на замену клапана.
Более подробно на все интересующие вопросы смогут ответить только специалисты, они же дадут информацию о том, как лечить первичный пролапс митрального клапана. Записаться на прием к врачу можно на нашем сайте Добробут.ком.
Связанные услуги: Кардиологический Check-up Диагностика нарушений сердечного ритма путем мониторинга ЭКГ
Физические ограничения и нагрузки при ПМК
Сам по себе дефект митрального клапана не является противопоказанием к физическим нагрузкам и занятиям спортом. Все зависит от степени регургитации, наличия признаков хронической сердечной недостаточности (ХСН), нарушений ритма сердца, эпизодов потери сознания.
Всем людям с ПМК при I степени регургитации запрещены следующие физические упражнения:
- бокс;
- виды спорта, при которых нужно выполнять толчкообразные движения – метание копья или диска, толкание ядра, борьба, прыжки;
- поднятие тяжестей.
Виды спорта и физических упражнений, которые разрешены при ПМК с I степенью регургитации:
- легкая атлетика;
- спортивное плавание;
- занятия в тренажерном зале – рекомендуется поднятие тяжестей, не превышающих вес собственного тела. Предпочтение следует отдавать аэробным упражнениям (кардионагрузкам);
- танцевальные тренировки – разрешены только те виды танца, которые не предусматривают поднятия партнера;
Виды спорта, разрешенные при II степени регургитации:
- настольный теннис;
- фигурное катание (без поднятия партнера и резких прыжков);
- плавание (любительское);
- спортивная гимнастика;
- езда на велосипеде.
Любой вид спорта и физических нагрузок (кроме лечебной физкультуры) категорически запрещен в следующих ситуациях:
- митральная регургитация III степени;
- боли в области сердца;
- имеются серьезные нарушения ритма сердца: удлиненный интервал QT, пароксизмальные тахикардии, фибрилляция предсердий, частые политопные экстрасистолы;
- наличие признаков застойной сердечной недостаточности – отеки на ногах, тяжесть в правом подреберье, затруднение дыхания при физической работе;
- были эпизоды потери сознания (обмороков).
Пациентам с вышеперечисленными признаками интенсивные физические нагрузки способны резко ухудшить состояние здоровья, вызвать опасные осложнения, которые без неотложного медицинского вмешательства могут окончиться весьма плачевно.
А что касается лечебной физкультуры (ЛФК), то она будет полезна пациентам с любой степенью митральной регургитации. Эти упражнения основаны на повышении выносливости и аэробных резервов как всего организма, так и сердца.
Примеры упражнений:
- высокие поднимания согнутых ног;
- круговые движения руками вперед и назад;
- круговые движения бедрами;
- повороты туловища;
- ходьба или медленный бег.
Общие рекомендации к занятиям ЛФК:
- Соблюдать умеренный темп выполнения движений.
- Дыхание должно быть плавным.
- Длительность одной тренировки не должна превышать 30 минут.
- Общее время тренировок в неделю – около 150 минут.
- Во время упражнений необходимо следить за пульсом. Он не должен быть слишком высоким. Рассчитать предел, который нельзя превышать, достаточно просто – нужно из 200 вычесть свой возраст. Если пульс оказался выше этого значения, стоит сделать небольшой перерыв (1-2 минуты) и продолжить в более спокойном темпе.