Что такое верхушечный толчок и где расположен?
Сердце — это мышца, общей функцией которой является постоянное перекачивание крови по кровеносной системе организма. Оно расположено с задней части грудины. Вершина его расположена над диафрагмой. Когда сердце бьется, то мышцы касаются стенки грудной клетки, что можно почувствовать, приложив руку к левой стороне груди.
Человеческое сердце имеет форму, напоминающую грушу. Апикальный или верхушечный пульс — это сердцебиение, которое прослушивается на сердечной верхушке в области левого желудочка. Это одна из сердечных камер, которая принимает кровь из лёгких, перемещает ее к аортальному клапану, затем к дуге аорты, и кровь затем течет через остальную часть тела. Это непрерывный цикл.
Частота сердечных сокращений определяется по ударам, слышимых на вершине сердца, в течение одной полной минуты. Есть несколько причин, почему этот пульс предпочтительнее, чем подсчет обнаруживаемого сердцебиения на запястье или шее. У некоторых людей наблюдаются нерегулярные сердечные сокращения, которые не всегда передаются в артерии конечностей.
Следовательно, пульс, который считается в запястье, может отличаться от верхушечного пульса.
Частоту сердечных сокращений детей младшего возраста и младенцев оценивают по апикальному пульсу, потому что трудно посчитать частоту ударов на руках или ногах младенцев.
Верхушечный толчок в норме – это ритмично пульсирующее выпячивание межрёберного пространства в районе сердечной верхушки на грудную стенку. Оно создается толчками, образующимися во время систолы. В период диастолы сердце приходит в нормальное положение. Если удар верхушки сердца приходится на ребро, то толчок невидим для врача.
Верхушечный толчок можно определить и как систолическое выпячивание пространства между ребрами. Точку апикального, верхушечного пульсирования можно найти в левой части груди, чуть ниже грудного соска. Эта позиция примерно соответствует нижнему заостренному концу сердца.
Верхушечный толчок. Характеристики, клиническое значение. Изменения в патологии.
⇐ ПредыдущаяСтр 11 из 46Следующая ⇒
Верхушечный толчок- ритмически возникающее синхронно с деятельностью сердца выпячивание ограниченного участка грудной клетки в области его верхушки. В норме верхушечный толчок располагается в 5-м межреберье на 1,5-2 см кнутри от среднеключичной линии. В положении на левом боку он смещается кнаружи на 3-4 см, на правом — кнутри на 1-1.5 см.
При пальпации в ладонь правой руки кладут на область сердца:основанием ладони к грудине, а пальцами между IV-VII ребрами. Также при пальпации можно попросить больного наклонить верхнюю половину туловища вперед или же глубоко вдохнуть. Если область верхушечного толчка у худощавых людей располагается напротив ребра, толчок незаметен.
Ширина-площадь той части грудной клетки,которая сотрясается под ударом верхушки сердца Верхушечный толчок шириной более 2-х см,- разлитой и связан с увеличением левого желудочка, менее 2-х см — ограниченный
Высота — это амплитуда колебания грудной стенки в области верхушечного толчка. Он может быть высоким и низким. Зависит от силы сокращения. Сила верхушечного толчка определяется давлением, которое ощущают пальцы. Она зависит от силы сокращения левого желудочка, от толщины грудной клетки. Резистентность верхушечного толчка зависит от функционального состояния миокарда, его тонуса, толщины и плотности сердечной мышцы.
Клиническое значение: позволяет определить силу и частоту сокращения сердца, позволяет выявить гипертрофию левого желудочка. Позволяет выявить различные экстакардиальные причины( связанные с легкими), изменяющие верх толчок
При компенсаторной гипертрофии левого желудочка верхушечный толчек смещается влево до подмышечной линии и вниз в 6-7 межреберье, становится разлитым, он сильный, высокий и повышенно резистентный. Разлитой, но низкий, слабый, мягкий верхушечный толчек – признак развивающейся функциональной недостаточности миокарда левого желудочка. При декстракардии толчок определяется справа.
Смещается влево: дилатация ЛЖ: при митральной недостаточности, стенозе усмтья аорты, АГ, атеросклеротичесий кардиосклероз. Дилатация ПЖ: митральный стеноз,легочное сердце, недосттаочность трехстворчатого клапана , внесердечные: экссудат правостор плеврит, правостор гидро-и пневматорокс, девосторонний обтурац ателектаз Влево и вниз: недостаточность клапанов аорты,стеноз устья аорты Смещается влево и вверх: асцит, метеоризм, беременность, ожирение, сплено-и гепатомегалия Смещается вправо: правосторонний обтурационный ателектаз и пневмосклероз, левосторонний экссудативный плеврит и гидроторакс.
Вправо и вниз: эмфизема легких и у астеников
Методика регистрации ЭКГ
Используют 5 электродов, которые накладываются на: ПР — красный, ЛР — желтый, ЛН — зеленый, ПН – черный и белый электрод для грудных отведений. Скорость записи ЭКГ — 50 мм/сек, поэтому длительность 1 мм — 0,02 сек
Стандартные отведения-двуполюсные отведения, когда оба электрода (отрицательный с правой руки и положительный – с левой) одинаково активны,.
I отведение — правая рука — левая рука.
II отведение — правая рука — левая нога, суммационное;
III отведение — левая рука — левая нога.
Эти отведения дают общую картину биоэлектрических процессов в сердце и отдельных его топографических образований. I стандартное отведение дает представление об очаговых изменениях в передней, а III –в задней стенке ЛЖ. Если об отдельных камерах сердца, то I — отражает потенциалы ЛЖ, а III – потенциалы ПЖ. Усиленные отведения по Гольдбергу- это однополюсные отведения, где индифферентный электрод (О) присоединяется к отрицательному полюсу, активный — к положительному на одной из конечностей. Разность потенциалов между электродами увеличивается, что улучшает качество записи и информативность. Имеются 3 отведения от конечностей, их обозначают аббревиатурами аVR, аVL, аVF . Первая буква а происходит от английского “augmented” (усиленный), буква V – “voltage” (вольтаж); последние буквы R, L, F –место акт электрода: R (right) – на правой руке, L (left) – на левой руке, F (foot) – на левой ноге.
Самостоятельного значения усиленные отведения не имеют. Отведение аVL -дублирует I, аVF – III стандартное отведения. Отведение аVR -на правой руке, суммарная ЭДС сердца — в противоположном направлении, т.е. справа налево. В отведении аVR зубцы Р, R, Т «имеют отрицательное значение». Грудные отведения по Вильсону- это однополюсные отведения. Индифферентный электрод представляет соединенные электроды от конечностей. Активный электрод ставится в различные точки грудной клетки. 1-я точка (V1) в 4-е межреберье у парвого края грудины, 2-я точка (V2) — 4-е межреберье у левого края грудины, 3-я точка (VЗ) – по левой окологрудинной линии между 4 и5 межреберьем 4-я точка (V4) — в 5-м межреберье по левой среднеключичной линии. 5-я точка (V5) — по передней подмышечной линии на уровне V4,6-я точка (V6) — по средней подмышечной линии в 5 межреберье. Основное назначение грудных отведений – топическая диагностика очаговых изменений в миокарде. При диагностике инфаркта миокарда отведения V1 — V2 отражают потенциалы межжелудочковой перегородки, VЗ – передней стенки левого желудочка, V4 – верхушки сердца, V5 — V6 – боковой стенки левого желудочка.
Грудные отведения позволяют также получить информацию о правых и левых камерах сердца. Отведения V1 — V2 отражают потенциалы ПЖ и ПП,; отведения V5 — V6 отражают потенциалы ЛЖ и ЛП. Отведения VЗ – V4 – переходная зона между правыми и левыми грудными отведениями.
Могут применяться дополнительные грудные отведения (V7 – V9-для дтиагностики инфарктов базальных отделов задней стенки ЛЖ. V7 — по задней подмышечной, V8 – по лопаточной, V9 – по паравентебральной линиям на уровне позиции V4, (т.е. в 5 межреберье).
Отведения по Небу: электроды с конечностей устанавливают на ограниченном участке передней грудной стенки: красный – во II межреберье у правого края грудины, желтый – в позицию V7, а зеленый – в позицию V4). Образуется треугольник Эйнтховена, где I стандартное отведение будет соответствовать отведению Д (dorsalis) и отражает потенциалы заднебоковой стенки ЛЖ, II стандартное отведение будет соответствовать отведению А (anterior) и отражает потенциалы передней стенки ЛЖ, III стандартное отведение – отведение I (inferior), отражает потенциалы нижних отделов ЛЖ.
Прекордиальное картирование –позволяет выявить мелкие очаговые изменения в миокарде (в том числе и инфаркты), не доступные диагностике при рутинных отведениях. При этом на область сердца по определенной схеме накладывается от 35 до 60 электродов и с каждой точки записывается микро-ЭКГ. Последующий анализ по специальным картам-схемам позволяет выявить зоны очаговых изменений в миокарде.
⇐ Предыдущая11Следующая ⇒
Рекомендуемые страницы:
Свойства в норме и при отклонениях
Верхушечный толчок можно прослушать при помощи пальцев или с помощью стетоскопа. Оба варианта эффективны.
Прослушивая пульс, следует обратить внимание на скорость сердцебиения:
- Замедленное биение нормально для человека, который находится в хорошей физической форме. Но замедление может наступить под влиянием некоторых медицинских препаратов.
- Учащённый темп у взрослых людей говорит о том, что человек имеет повышенное давление или нарушения сердечной деятельности. А также характерен для людей, занимающихся физическими упражнениями, детей младшего возраста.
Перед пальпацией пульсирование осматривается врачом при прямом, а затем боковом освещении. Угол поворота при осмотре меняется на 90°.
Верхушечный толчок предоставляет широкую картину сердечной деятельности для врача и помогает установить правильный диагноз.
| Характер удара | ||
| В норме | Аномальный | |
| Короткий ранний (систолический) импульс, ощущаемый на площади 2-3 см² | Свойство импульса | Возможные нарушения |
| Гипердинамический импульс (очень короткий импульс большой амплитуды) | Тиреотоксикоз, анемия, сепсис, авитаминоз, дефект межжелудочковой перегородки | |
| Пульсирующий импульс | Гипертония, стеноз аорты, | |
| Гиподинамический импульс (слабый или отсутствующий верхушечный импульс) | Инфаркт миокарда | |
Все выводы о качестве верхушечного толчка основаны в большинстве случаев на субъективном анализе и многолетнем опыте врачей.
Положительный и отрицательный
Верхушечный толчок в норме является, как правило, положительным. В редких случаях он может быть отрицательным.
Под воздействием образовавшихся спаек перикарда обнаруживается симптом отрицательного верхушечного толчка. Это происходит, когда во время систолы грудная клетка не выпячивается на месте апикального толчка, а втягивается внутрь.
В зоне V межреберья в момент сокращения желудочка образуется вакуум. В результате происходит втягивание межрёберного пространства и возникает отрицательный апикальный толчок.
При положительном толчке происходит пульсирующее выпячивание пространства между ребрами.
В каких случаях не определяется (не пальпируется)?
Некоторые физические условия нарушают передачу импульса верхушки к стенке грудной клетки:
- ожирение;
- выпот в перикарде;
- скопление жидкости в плевре;
- подкожная эмфизема.
Невозможно найти место верхушечного удара при наличии деформации позвоночника, стенки грудной клетки или отклонении трахеи.
Почему может быть смещен?
Верхушечный толчок в норме определяется ограниченным ритмическим биением. У некоторых людей импульс может иметь разлитую пульсацию, быть более сильным или слабым. На смещение верхушечного толчка влияют изменения в сердце или органах, его окружающих.
| Точка пульса | Причины смещения |
| Смещение влево | Недостаточность клапанов митрального или аорты, поражение миокарда. Правосторонний плеврит, пневмоторакс, гидроторакс, недостаточность трёхстворчатого клапана. |
| Смещение вправо | Левосторонний пневмоторакс, гемоторакс, левосторонний экссудативный плеврит, декстрокардия. |
| Отклонение влево и вниз | Недостаточность клапанов аорты (дилатация левого желудочка). |
| Смешение по направлению к центру | Смещение сердца вправо по причине левостороннего гидроторакса, пневмоторакса, пневмосклероза. |
| Смещение вверх и влево | Происходит при состояниях, когда повышается уровень стояния диафрагмы (метеоризм, ожирение, ацидоз). |
Не следует путать смещение толчка и смещаемость. Если больной лежит на левом боку, то апикальное пульсирование смещается влево на 3-4 см. При положении на правом боку смещаемость происходит вправо на 1,5 см. У беременных с увеличенным весом пульс перемещается влево. У людей с никотиновой зависимостью – вправо.
Устойчивое изменение расположения пульса, смещение, происходит при внутренних нарушениях.
Ширина и площадь
Площадь апикального толчка определяется шириной между II и IV и пальцами, расположенными у внешней и внутренней границы видимой пульсации. Показатель здорового человека не превышает 2 см. Если ширина менее 2 см, такой толчок называют ограниченным.
Увеличение площади отмечено у спортсменов, людей, занимающихся тяжёлым физическим трудом.
Что влияет на изменение площади верхушечного толчка:
| Увеличенная площадь | Уменьшенная площадь |
| Миокардит | Хорошо развитая мускулатура |
| Сердечные пороки | Узкие межреберные пространства |
| Гипертония | Усиленное питание |
| Опухоль заднего средостения | |
| Дилатация левого желудочка |
Границы толчка устанавливаются на 1 этапе пальпации. Качественную оценку врач дает в процессе 2 этапа прощупывания пациента.
Разлитой
Разлитой сердечный толчок прощупывается в 2 или нескольких межреберных промежутках.
Усиленный верхушечный толчок, площадь которого более 2 см² (разлитой), свидетельствует о гипертрофии правого или обоих желудочков сердца.
В случае увеличения левого желудочка апикальный пульс смещен вниз, имеет локальную точку, часто усилен.
Ограниченный
Локализованный пульс прощупывается в V межреберье. На местоположение влияет пол, конституция человека, уровень стояния диафрагмы. У некоторых женщин толчок определяют в области IV межреберного пространства, у гиперстеников он приходится на срединно-ключичную линию.
Высота
Высокий апикальный пульс определяется по амплитуде подъёма пальцев и проявляется в следующих случаях:
- ускоренное сердцебиение;
- высокое стояние диафрагмы;
- глубокий выдох, при котором сердечная верхушка сближается со стенкой грудной клетки;
- опухоль заднего средостения;
- гипертрофия левого желудочка.
Низкий толчок проявляется в случае:
- ожирения;
- левостороннего экссудативного плеврита;
- перикардита;
- глубокого вдоха;
- эмфиземы лёгких.
Верхушечный толчок в норме имеет среднюю высоту. Он присущ нормостеникам, людям с нормальной шириной межреберных расстояний.
Величина размаха колебаний межреберья не превышает 2-3 мм и зависит от некоторых факторов:
- толщины грудной стенки;
- динамики сократительной способности миокарда;
- гемодинамического типа состояния сердечно-сосудистой системы.
Сила
Силу верхушечного толчка можно определить следующим образом:
- усиленный толчок приподнимает палец;
- пульсирующий, средней силы легко определяется, но палец не приподнимает;
- слабый толчок сложно найти.
Сила пульсирующего толчка, так же как и площадь, зависит от местоположения сердца в грудной клетке, но в основном от сократительной мощности левого желудочка.
Пульсация средней силы определяется у человека с умеренным питанием, стандартным физическим развитием, нормальной гемодинамикой.
Усиленные толчки происходят при возрастании скорости и силы сократительной работы левого желудочка. Наблюдается чаще у спортсменов, у людей после эмоционального стресса, рабочей нагрузки. Патологические причины связаны с гипертрофией левого желудочка, опухолью заднего средостения, тиреотоксикозом, при сморщивании легочной ткани.
Слабые толчки можно обнаружить у вполне здоровых людей. К ним относятся пациенты с усиленным питанием, мощно развитыми мускулами.
Патологии, влияющие на уменьшение силы толчка:
- эмфизема подкожная;
- ожирение;
- левосторонний пневмоторакс;
- слипчивый перикардит;
- кардиосклероз;
- сердечные пороки.
Наиболее тревожная причина снижения силы – уменьшение сократительной возможности миокарда.
Если врач заметил одновременность изменений некоторых параметров, то на этом основании делаются следующие выводы:
| Свойства | Объем | Нарушение | Объем | Нарушение | Объем | Нарушение |
| Площадь | Увеличена | Нормальная сократительная способность миокарда, мышечная гипертрофия | Увеличена | Дилатация левого желудочка, снижение его функций | Снижена | Повреждение миокарда |
| Высота | Увеличена | Увеличена | Снижена | |||
| Сила | Увеличена | Снижена | Снижена |
Сила или слабость верхушечного толчка определяется во время глубокого вдоха, а пациент должен при этом лежать на спине.
Резистентность
Наличие резистентности определяется силой давления пальцев, которую необходимо приложить для «погашения» апикального толчка. При высоком артериальном давлении, сужении устья аорты, возникают препятствия для прохождения потока крови из левого желудочка в аорту. Это делает верхушечный толчок неподатливым, резистентным.
Пульс может быть умеренным, когда ткань при пальпации воспринимается как податливая. Толчок именуется резистентным, если ткань плотная, что возникает при гипертрофии левого желудочка. Пульсация может приобрести куполообразную форму, когда увеличена площадь и сила толчка. Чаще это происходит при аортальных пороках.
Другие виды нежелательных вибраций
В том случае, когда сердечный толчок становится разлитым и захватывает другие области, такие как подмышечная впадина, надчревная область, он становится распространенным. Это состояние характерно для порока сердца.
В кардиологии известен и симптом «кошачьего мурлыканья». Это происходит по причине дрожания грудной стенки. Он определяется пальцевой или ладонной пальпацией и обусловлен низкочастотными колебаниями потока крови, который проходит через суженое отверстие клапана.
Обнаруженный признак сопоставляют с пульсом на сонной артерии. Если удары совпадают, то констатируется систолическое «мурлыканье». Если апикальный толчок и удар на сонной артерии не совпадают, то констатируют диастолическое «мурлыканье».
Систолическое дрожание характерно при сужении устья легочной артерии. Диастолическое проявляется при стенозе правого атриовентрикулярного отверстия, что является редким пороком.
Характеристики верхушечного толчка
При определении верхушечного толчка оцениваются следующие показатели.
1) Локализация верхушечного толчка. В норме он определяется в V межреберье на 1—2 см кнутри от левой срединно-ключичной линии.
а) Смещение влево наблюдается при дилатации левого желудочка (недостаточность клапанов аорты или митрального клапана, поражение миокарда с развитием дилатации камер сердца). Смещение верхушечного толчИ влево возможно и при наличии патологических процессов, вызывающих смещение сердца влево (правосторонний плеврит, гидроторакс, пневмоторакс, левосторонний пневмосклероз). Верхушечный толчок смещается влево также в результате оттеснения его дилатированным правым желудочком (недостаточность трехстворчатого клапана, стеноз левого атриовентрикулярного отверстия).
б) Смещение верхушечного толчка влево и вниз наблюдается при выраженной дилатации левого желудочка (недостаточность клапанов аорты).
в) Смещение влево и вверх наблюдается при состояниях, сопровождающихся повышением уровня стояния диафрагмы (асцит, метеоризм, ожирение).
г) Смещение кнутри происходит в результате смещения всего сердца вправо из—за левостороннего экссудативного плеврита, гидроторакса, пневмоторакса или из—за правостороннего обтурационного ателектаза, пневмосклероза.
2) Площадь верхушечного толчка (или его ширина в сантиметрах) — расстояние между II и IV пальцами, расположенными у внутренней и внешней границ пальпируемого верхушечного толчка. У здорового человека этот показатель не превышает 2 см. Если ширина верхушечного толчка составляет менее 2 см, его называют ограниченным. Если ширина верхушечного толчка составляет более 2 см, его называют разлитым. Разлитой верхушечный толчок выявляется при дилатации левого желудочка (недостаточность клапанов аорты или митрального клапана, поражение миокарда с развитием дилатации камер сердца).
3) Сила верхушечного толчка. Определяется по силе удара в пальцы. Сильный верхушечный толчок наблюдается при усиленной деятельности сердца (например, при значительной физической нагрузке) или при патологии (гипертрофии левого желудочка).
4) Высота верхушечного толчка. Определяется по амплитуде подъема пальцев. Высокий верхушечный толчок выявляется при патологических состояниях, сопровождающихся диастолическим переполнением левого желудочка. Наблюдается при недостаточности клапанов аорты, при выраженной недостаточности митрального клапана.
5) Резистентность верхушечного толчка. Определяется по силе давления пальцев, которую нужно приложить, чтобы «погасить» верхушечный толчок. Резистентный (т.е. неподатливый) верхушечный толчок определяется, когда есть препятствие изгнанию крови из левого желудочка в аорту (при стенозе устья аорты, высоком артериальном давлении).
6) Отрицательный верхушечный толчок— это втяжение грудной клетки над проекцией верхушки сердца в систолу. Симптом обнаруживается при констриктивном перикардите и является результатом образования спаек перикарда.
7) Симптом «кошачьего мурлыканья» — это вибрация грудной стенки, напоминающая мурлыканье кошки. Появление данного симптома обусловлено низкочастотными колебаниями струи крови при прохождении через суженное (стенозированное) отверстие клапана. При наличии симптома «кошачьего мурлыканья» его необходимо сопоставить с пульсом на сонной артерии. Если вибрация совпадает с пульсовым толчком на сонной артерии, констатируют систолическое «кошачье мурлыканье», если не совпадает — диастолическое. Появление диастолического «кошачьего мурлыканья» во время пальпации верхушечного толчка характерно для митрального стеноза. Выявление данного симптома возможно Также во II межреберье слева и справа от грудины и у основания мечевидного отростка. Систолическое дрожание во II межреберье справа от грудины возникает при сужении аортального клапана или просвета аорты. Систолическое дрожание во II межреберье слева от грудины возникает при сужении устья легочной артерии при открытом боталловом протоке. Диастолическое дрожание над областью мечевидного отростка выявляется при стенозе правого атриовентрикулярного отверстия (редкий порок).
ПЕРКУССИЯ СЕРДЦА
При перкуторном исследовании сердца следует определить следующие показатели:
1) границы относительной сердечной тупости (границы сердца);
2) положение сердца (выявляются варианты аномального положения сердца);
3) конфигурация сердца, размеры поперечника сердца и сосудистого пучка;
4) границы абсолютной тупости сердца (передняя поверхность сердца, не прикрытая легкими).
Границы относительной сердечной тупости
Определение правой границы относительной тупости сердца. Палец-плессиметр расположите во II межреберье по правой срединно-ключичной линии. Вначале определяется высота стояния диафрагмы (нижняя граница легкого). Для этого проводится перкуссия слабым перкуторным ударом по межреберьям вниз до исчезновения легочного звука и появления тупого. Граница отмечается по стороне пальца-плессиметра, обращенного к ясному легочному звуку. Поставьте палец на ребро выше. При нормальной высоте стояния диафрагмы палец-плессиметр окажется в IV межреберье. Расположите палец-плессиметр на срединно-ключичной линии параллельно правому краю грудины. Проведите перкуссию, нанося удары средней силы по направлению к краю грудины до изчезновения легочного звука и появления притупленного. Будет определена правая граница относительной тупости сердца. Она образована правым предсердием. У здорового человека правая граница относительной тупости сердца расположена в IV межреберье и отстоит на 1,5—2 см от правого края грудины (Рис. 4.4.).
Определение левой границы относительной тупости сердца. Начинается с пальпации верхушечного толчка, после чего палец-плессиметр располагают вертикально в V межреберье на 1—2 см кнаружи от наружного края верхушечного толчка. Если верхушечный толчок не определяется, перкуссию проводят в V межреберье от левой средней подмышечной линии, нанося удары средней силы до исчезновения легочного перкуторного звука и появления притупленного. Установленную границу отмечают по краю пальца-плессиметра со стороны ясного легочного звука. Левая граница относительной тупости сердца образована левым желудочком и совпадает с наружным краем верхушечного толчка. В норме левая граница относительной тупости сердца находится в V межреберье на 1—1,5 см кнутри от срединно-ключичной линии (Рис 4.5.).
Определение верхней границы относительной тупости сердца. Расположите палец-плессиметр под левой ключицей параллельно ребрам так, чтобы средняя фаланга была непосредственно у левого края грудины. Наносите перкуторные удары средней силы. При исчезновении легочного звука и появлении перкуторного отмечайте границу по верхнему краю пальца-плессиметра (т.е. по краю пальца, обращенному к ясному легочному звуку). Верхняя граница относительной тупости образована конусом легочной артерии и ушком левого предсердия. В норме верхняя граница относительной тупости проходит по верхнему краю III ребра (Рис 4.6.).
Изменение перкуторных границ сердца может быть обусловлено:
а) изменением величины сердца или его камер;
б) изменением положения сердца в грудной клетке.
Смещение правой границы относительной тупости сердца вправо. Такое смещение происходит при патологических состояниях, сопровождающихся дилатацией правого предсердия или правого желудочка. Граница может сместиться вправо при экссудативном перикардите и гидроперикарде.
Смещение левой границы относительной тупости сердца влево. Такое смещение происходит при патологических состояниях, сопровождающихся дилатацией левого желудочка. Дилатированный правый желудочек в некоторых случаях может «оттеснять» левый желудочек кнаружи, что является причиной смещения левой границы относительной тупости сердца влево.
Смещение верхней границы относительной тупости сердца вверх. Такое смещение происходит при дилатации левого предсердия и/или конуса легочной артерии.
Положение сердца
Возможны следующие варианты аномального положения сердца:
− декстракардия (врожденное состояние);
− смещение сердца вправо (наблюдается при левостороннем пневмотораксе, обтурационном ателектазе правого легкого, правостороннем пневмотораксе);
− смещение сердца влево (наблюдается при правостороннем пневмотораксе, правостороннем экссудативном плеврите, обтурационном ателектазе левого легкого, левостороннем пневмосклерозе).
Конфигурация сердца, размеры поперечника сердца и сосудистого пучка
Определяются правый и левый контуры сердца. Для определения правого контура сердца проводится перкуссия на уровне IV, III, II межреберий. Для установления левого контура сердца проводится перкуссия на уровне V, IV, III, II межреберий. Поскольку границы сердца на уровне IV межреберья справа и V межреберья слева уже установлены при определении границ относительной тупости сердца, остается определить их на уровне IV, III, II межреберий слева и III, II межреберий справа.
Определение контуров сердца на уровне III и II межреберий справа и IV—II межреберий слева. Исходное положение пальца-плессиметра — на срединно-ключичной линии с соответствующей стороны. Середина средней фаланги пальца-плессиметра должна находиться в соответствующем межреберье. Перкуссия проводится ударами средней силы. Палец-плессиметр перемещают по направлению к сердцу. При появлении притупленного звука отмечают границу по краю пальца-плессиметра, обращенному к ясному легочному звуку (т.е. от сердца).
В норме правый контур сердца на уровне II и III межреберий располагается по правому краю грудины, на уровне IV межреберья, на 1—2 см кнаружи от правого края грудины. Левый контур сердца на уровне II межреберья располагается по левому краю грудины, на уровне III межреберья по левой окологрудинной линии, на уровне IV и V межреберий, на 1—2 см кнутри от левой срединно-ключичной линии.
Диагностическое значение имеют следующие патологические конфигурации сердца:
а) митральная;
б) аортальная;
в) трапециевидная.
Митральная конфигурация. Характеризуется выбуханием кнаружи верхней части левого контура, обусловленным дилатацией левого предсердия и конуса легочной артерии. Талия сердца сглажена. Данная конфигурация выявляется при стенозе левого атриовентрикулярного отверстия и при недостаточности митрального клапана.
Аортальная конфигурация. Характеризуется выбуханием кнаружи нижней части левого контура, обусловленным дилатацией левого желудочка. Талия сердца подчеркнута. Сердце напоминает по форме валенок или сидящую на воде утку. Аортальная конфигурация наблюдается при недостаточности клапанов аорты, при аортальном стенозе.
Трапециевидная конфигурация. Характеризуется почти симметричным выбуханием обоих контуров сердца, более выраженным в нижних отделах. Данная конфигурация наблюдается при экссудативном перикардите и гидротораксе.
Ширина сосудистого пучка. Контуры сердца, определенные во втором межреберье справа и слева, соответствуют ширине сосудистого пучка. В норме правая граница сосудистого пучка проходит по правому краю грудины. Она образована аортой или верхней полой веной. Левая граница сосудистого пучка в норме проходит по левому краю грудины. Она образована легочной артерией. В норме ширина сосудистого пучка составляет 5—6 см. Увеличение размеров поперечника сосудистого пучка наблюдается при атеросклерозе и при аневризме аорты.
Измерение поперечника сердца. Длина поперечника сердца является слагаемым двух размеров — правого и левого. Поперечник сердца у здорового человека составляет 11—13 см. Правый размер — это расстояние от правой границы относительной тупости сердца до передней срединной линии. В норме он составляет 3—4 см. Левый размер – это расстояние от левой границы относительной тупости сердца до передней срединной линии. В норме он составляет 8—9 см.
Увеличение размера правого компонента поперечника сердца происходит при патологических состояниях, сопровождающихся дилатацией правого предсердия и правого желудочка. Экссудативный перикардит и гидроперикард также приводят к увеличению размера правого компонента поперечника сердца.
Увеличение размера левого компонента поперечника сердца происходит при патологических состояниях, сопровождающихся дилатацией левого, а в некоторых случаях — и правого желудочка.
Границы абсолютной тупости сердца
Определяют правую, левую и верхнюю границы абсолютной тупости сердца.
Определение правой границы абсолютной тупости сердца. Исходным месторасположением пальца-плессиметра является правая граница относительной тупости сердца (на уровне IV межреберья). Перкуссия проводится тишайшими ударами (пороговая перкуссия). Продолжая перкуссию, палец-плессиметр перемещают кнутри. При смене перкуторного звука с громкого на тупой (при этом отчетливо изменяется и пальпаторное восприятие перкуторного удара, он становится более мягким) перкуссию прекращают и отмечают границу по краю пальца-плессиметра, обращенному к правому легкому (правая граница абсолютной тупости сердца). Определяют координаты границы.
Определение левой границы абсолютной тупости сердца. Исходным месторасположением пальца-плессиметра является левая граница относительной тупости сердца (на уровне V межреберья). Перкуссия проводится тишайшими ударами (пороговая перкуссия). Продолжая перкуссию, палец-плессиметр перемещают кнутри. При смене перкуторного звука с громкого на тупой перкуссию прекращают и отмечают границу по краю пальца-плессиметра, обращенному к левому легкому (левая граница абсолютной тупости сердца). Определяют координаты границы.
Определение верхней границы абсолютной тупости сердца. Исходным месторасположением пальца-плессиметра является верхняя граница относительной тупости сердца. Перкуссия проводится тишайшими ударами. Продолжая перкуссию, палец-плессиметр перемещают книзу. При смене перкуторного звука с громкого на тупой перкуссию прекращают и отмечают границу по верхнему краю пальца (верхняя граница абсолютной тупости сердца). Определяют уровень этой границы по отношению к ребрам.
В норме правая граница абсолютной тупости сердца располагается по левому краю грудины, левая совпадает с границей относительной тупости сердца или отступает на 1 см кнутри от нее, верхняя располагается на уровне IV ребра.
Увеличение области абсолютной тупости сердца происходит при:
а) патологических состояниях, сопровождающихся дилатацией правого желудочка;
б) экссудативном перикардите или гидроперикарде;
в) патологических процессах, происходящих вне сердца, но вызывающих более плотное прилегание сердца к передней грудной стенке (например, при опухоли заднего средостения).
Уменьшение области абсолютной тупости сердца происходит при эмфиземе легких.
АУСКУЛЬТАЦИЯ СЕРДЦА. ТОНЫ
Целью аускультации сердца являются выслушивание и оценка звуковых явлений, возникающих при работе сердца. Регистрируются две разновидности звуковых феноменов:
1) отрывистые, короткие звуки, выслушиваемые в области сердца и синхронно связанные с его деятельностью — тоны;
2) продленные звуки — шумы, которые в подавляющем большинстве случаев свидетельствуют о развитии патологии.
Сердечные звуковые феномены закономерно связаны с сердечными циклами, повторяясь вместе с ними. У здорового взрослого человека при выслушивании сердца слышна мелодия двух тонов. У здоровых подростков иногда можно выслушать мелодию трех (редко) или четырех (очень редко) тонов.
Тоны сердца имеют весьма сложные механизмы образования.
I (систолический) тон возникает преимущественно в фазу изоволюметрического сокращения желудочков, когда в результате быстрого повышения давления в полости желудочков возникает колебание различных структур желудочков сердца. I тон образуют следующие компоненты:
1) клапанный (захлопывание атриовентрикулярных клапанов);
2) мышечный (резкий подъем давления в желудочках);
3) сосудистый (колебания магистральных сосудов в самом начале изгнания крови).
II (диастолический) тон возникает в самом начале диастолы желудочков (в протодиастолу), когда давление в желудочках быстро снижается и становится более низким, чем в аорте и легочной артерии. В результате кровь из сосудов устремляется назад, в желудочки, что приводит к захлопыванию полулунных клапанов, кратковременному колебанию створок клапанов, стенок аорты и легочной артерии. Таким образом, II тон образуют следующие компоненты:
а) клапанный;
б) сосудистый.
Аортальный компонент II тона в норме и в подавляющем большинстве случаев при патологии предшествует легочному компоненту. Это объясняется тем, что аортальный клапан закрывается раньше.
Нормальные показатели у детей и взрослых по возрастам
Таблица показателей апикального пульса:
| Возрастная группа | Показания в норме |
| Новорожденные | 80 – 140 ударов/мин |
| Дети от 4 до 9 лет | 75 – 120 ударов/мин. |
| Дети до 15 лет | 50 -90 ударов/мин |
| Взрослые люди | 60 – 100 ударов/мин. |
Верхушечный толчок в норме у взрослого человека, если он не превышает 100 или не ниже 60 ударов/мин. Идеальный сердечный ритм в покое и во время физической активности у всех людей очень разный.
Причины, по которым пульс может повышаться:
- страх или беспокойство;
- высокая температура;
- недавняя физическая активность;
- боль;
- гипотония;
- потеря крови;
- недостаточное потребление кислорода.
Кроме того, частота сердечных сокращений, которая постоянно превышает норму, может быть признаком болезни сердца, сердечной недостаточности или сверхактивной щитовидной железы. На понижение воздействуют лекарства, которые могут повлиять на частоту сердечных сокращений.
Пошаговый алгоритм пальпации
Прощупывание апикального пульса проводится в 2 этапа. Для этого используются ориентиры на теле.
Они включают в себя:
- костную точку грудины;
- межреберные промежутки;
- срединно-ключичную линию (воображаемая линия, проходящая вниз по телу от середины ключицы).
I этап:
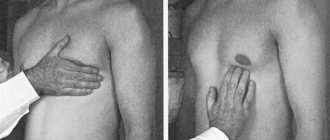
- Врач стоит справа от больного. Правую руку накладывает на грудь пациента. Основание кисти ложится на грудину, а пальцы при этом охватывают площадь от III до VI ребра.
- Врач кистью прижимается к грудной клетке, сгибая при этом II, III, IV пальцы, отыскивая место колебания межреберья.
В том случае, если пульсация не определяется, пациент должен наклониться вперед на 50°. Это делается для того, чтобы сердце максимально приблизилось к грудной клетке. Перед наклоном необходимо выдохнуть.
На 2 этапе пальпации врач определяет место толчка, вид, площадь, силу, податливость, высоту.
Методика пальпации:
- Врач разворачивает руку пальцами вверх на месте найденной пульсации. Фаланги пальцев при этом должны располагаться вдоль межреберья.
- Медленно перемещая пальцы, слегка погружая их в межреберное пространство, врач оценивает качественное состояние пульса.
Верхушечный толчок можно увидеть лишь у 50% людей. У остальных он скрыт слоем жира, мышц, отдалением сердца от грудной клетки или на него влияет эмфизема, часто сопровождающая пожилых пациентов. Пульсирование хорошо просматривается у астеников, нормостеников и людей с тонким жировым и мышечным слоем.
ПАЛЬПАЦИЯ
Ø Пальпация верхушечного толчка: его локализация, характер (положительный или отрицательный), площадь (ограниченный или разлитой), сила (нормальный или обычный, усиленный, приподнимающийся, куполообразный); резистентность (эластичность).
Ø Пальпация области сердца с целью определения болезненности и выявления дрожания, «кошачьего мурлыканья».
| Рис. 20. Определение локализации верхушечного толчка | Рис. 21. Определение свойств верхушечного толчка |
При наличии видимого верхушечного толчка пальпация проводится соответственно месту, где он виден. Если верхушечный толчок не виден, то следует положить ладонь правой руки на левую переднюю подмышечную линию на уровне 4 — 6 ребер и продвигать ее по направлению к грудине до момента ощущения пульсации. Затем мякотью концевых фаланг трех согнутых пальцев, поставленных перпендикулярно к поверхности грудной клетки, уточняют место толчка (табл. 7, рис. 20, 21).
Локализация толчка определяется по двум ориентирам: межреберьям и отношению в см к левой среднеключичной линии. В норме верхушечный толчок в вертикальном положении больного располагается на 1-2 см кнутри от левой срединно-ключичной линии в 5 межреберье. Смещение верхушечного толчка влево может наблюдаться при расширении как левого, так и правого желудочков. На локализацию верхушечного толчка влияет положение больного в момент исследования, а также экстракардиальные факторы (высота стояния диафрагмы, состояние легких).
Площадь верхушечного толчка в норме не выходит за площадь подушечек 2 пальцев, то есть не превышает 2 см. Такой толчок называют ограниченным. Верхушечный толчок, превышающий 2 см, называется разлитым. Разлитой верхушечный толчок характерен для расширения левого желудочка.
Сила толчка выявляется по тому давлению, которое оказывает толчок на пальцы. Если небольшим усилием удается пальцами сдержать верхушечный толчок, то он обычной силы (нерезистентный), если это сделать не удается и пальцы приподнимаются толчком, то верхушечный толчок усиленный (резистентный). Резко усиленный верхушечный толчок иногда называют куполообразным (при выраженном стенозе устья аорты).
Верхушечный толчок не всегда обнаруживается при пальпации. Отсутствие при пальпации верхушечного толчка не является признаком патологии, он может приходиться на ребро.
Таблица 7
Варианты смещения верхушечного толчка
| Смещение | Внесердечные причины | Сердечные причины |
| Вверх и влево | Беременность, асцит, ожирение, метеоризм, опухоли | |
| Вниз и вправо | После родов, при похудании, эмфиземе легких. Висцероптоз, астенический тип телосложения | |
| Влево | Правосторонний экссудативный плеврит, гидроторакс, пневмоторакс справа | Гипертрофия левого желудочка |
| Вниз и влево | Недостаточность клапанов аорты | |
| Вправо | Плевроперикардиальные спайки и сморщивание легких с разрастанием соединительной ткани; обтурационный ателектаз легких справа | |
| Отсутствие | Большое скопление жидкости в левой плевральной полости; в норме в 1/3 случаев закрыт ребром | Резко выраженный выпотной перикардит |
«Кошачье мурлыканье» (fremissement cataire) напоминает ощущение от поглаживания мурлыкающей кошки. «Кошачье мурлыканье» определяется в области верхушки сердца, во 2 межреберье справа от грудины, во 2 межреберье слева от грудины, в 4 межреберье у правого края грудины. Для его определения необходимо приложить ладонь правой руки плашмя в уже указанные области (рис. 22). При наличии «кошачьего мурлыканья» необходимо не только выявить его локализацию, но и фазу, в которую оно определяется, то есть в систолу или в диастолу. Систолическое «кошачье мурлыканье» во 2 межреберье справа от грудины характерно для стеноза устья аорты, во 2 межреберье слева от грудины для — стеноза легочной артерии. Диастолическое «кошачье мурлыканье» на верхушке сердца характерно для митрального стеноза, в 4 межреберье у правого края грудины — для стеноза трехстворчатого отверстия. «Кошачье мурлыканье», таким образом, является важным симптомом для диагностики стенозов основных крупных отверстий сердца. «Кошачье мурлыканье» во 2,3 межреберье слева от грудины, определяемое в систолу и в диастолу, следует связывать с незаращением боталлова протока.
| а | б |
Рис. 22. Определение «кошачьего мурлыканья»:
а – постановка руки при пальпации; б – зоны пальпации
ОБРАЗЕЦ записи для здорового человека. Верхушечный толчок пальпируется в 5 межреберье на 1см кнутри от левой срединно-ключичной линии; положительный, ограниченный, обычной силы. «Fremissement cataire» не определяется.
Что такое сердечный толчок?
Сотрясение передней стенки грудной клетки, вызванное сокращением сердца, называется сердечным толчком. Он происходит синхронно систоле желудочков.
В фазе напряжения изменяется форма и величина сердца, что и делает возможным соприкосновение поверхности желудочков с грудной стенкой. Исследование сердечного толчка проводится при помощи осмотра, пальпации, звукового сигнала.
Алгоритм определения
Сердечный толчок пальпируют следующим образом:
- Рука врача укладывается на прекардиальную область, пальцы при этом находятся на уровне верхушечного толчка, а ладонь – у правого края грудины, затем производится пальпация. Так оценивается прекардиальная область.
- Оценив состояние на этом уровне, рука врача смещается до III ребра и здесь также проводится пальпация.
Таким образом врач, при имеющемся сердечном толчке, различает колебание нижней части грудины, пульс у краев грудины и эпигастральную пульсацию.
Заболевания, выявляемые при пальпации, особенности верхушечных толчков при патологиях
Наиболее частым расстройством, которое выясняется при пальпации, является увеличение объёма левого желудочка, когда устойчиво повышается давление в большом круге кровообращения. На это влияют злоупотребление алкоголем, физические перегрузки. Это приобретенная патология, которая со временем устраняется. Но возможно выявление и других нарушений, более серьёзных.
При гипертонии
На ранних стадиях гипертоническая болезнь выражена неярко. Однако и в этот период можно выявить симптомы: головную боль, сердечные боли, сосудистый невроз. На развитие болезни влияет гипертрофия левого желудочка. При пальпации обнаруживается усиленный верхушечный толчок.
Другие свойства верхушечной пульсации:
- толчок положительный;
- разлитой;
- резистентный;
- куполообразный в некоторых случаях;
- имеет смещение влево и вниз.
При гипертрофии желудочка
Это состояние, при котором мышцы левого желудочка утолщаются, что часто связано с неконтролируемой гипертонией. Процесс не постоянный, но в некоторых случаях может привести к сердечной недостаточности. При лечении основной проблемы утолщенный желудочек может со временем уменьшаться в размерах.
При гипертрофии увеличивается сила верхушечного толчка, происходит смещение до передней подмышечной линии, и вниз, до 6–7 межреберья. Пульсация становится разлитой, высокой, принимает куполообразную форму.
При ишемической болезни сердца
Недостаточное обеспечение сердечной мышцы кислородом, питательными веществами приводит к поражению миокарда. Главный фактор развития заболевания – атеросклероз коронарных артерий, за счет чего сокращается снабжение сердечной мышцы кровью.
При визуальном осмотре области сердца верхушечный толчок не обнаруживается.
При пальпации врач определяет:
- положительный верхушечный толчок;
- пальпация пульса проводится в 5 межрёберном пространстве по направлению к внешней стороне от левой срединно-ключичной линии;
- пульсация разлитая, низкая, резистентная;
- площадь толчка 3 см².
Прослушивание верхушечного толчка – это наиболее эффективный способ оценки сердечной деятельности. Если пульс выходит за пределы нормы, имеется нерегулярное сердцебиение, следует обязательно посетить врача кардиолога.
Автор: Беляева Анна
Пальпация области сердца. Верхушечный толчок
Пальпация области сердца дает возможность лучше охарактеризовать верхушечный толчок сердца
, выявить сердечный толчок, оценить видимую пульсацию или обнаружить ее, выявить дрожание грудной клетки (симптом «кошачьего мурлыканья»).
Для определения верхушечного толчка сердца правую руку ладонной поверхностью кладут на левую половину грудной клетки больного в области от пригрудинной линии до передней подмышечной между III и IV ребрами (у женщин предварительно отводят левую грудную железу вверх и вправо). При этом основание кисти должно быть обращено к грудине. Сначала определяют толчок всей ладонью, затем, не отрывая руки, — мякотью концевой фаланги пальца, поставленного перпендикулярно к поверхности грудной клетки (рис. 38).
Рис. 38. Определение верхушечного толчка: а — ладонной поверхностью кисти; б — концевой фалангой согнутого пальца.
Пальпацию верхушечного толчка можно облегчить наклоном туловища больного вперед или же пальпацией во время глубокого выдоха. При этом сердце более тесно прилегает к грудной стенке, что наблюдается и в положении больного на левом боку (в случае поворота на левый бок сердце смещается влево примерно на 2 см, что нужно учитывать при определении местоположения толчка).
При пальпации обращают внимание на локализацию, распространенность, высоту и резистентность верхушечного толчка.
В норме верхушечный толчок располагается в V межреберье на расстоянии 1—1,5 см кнутри от левой срединно-ключичной линии. Смещение его может вызывать повышение давления в брюшной полости, приводящее к повышению стояния диафрагмы (при беременности, асците, метеоризме, опухоли и т. д.). В таких случаях толчок смещается вверх и влево, так как сердце совершает поворот вверх и влево, занимая горизонтальное положение. При низком стоянии диафрагмы вследствие понижения давления в брюшной полости (при похудании, висцероптозе, эмфиземе легких и т. д.) верхушечный толчок смещается вниз и кнутри (вправо), поскольку сердце поворачивается вниз и вправо и занимает более вертикальное положение.
Повышение давления в одной из плевральных полостей (при экссудативном плеврите, одностороннем гидро-, гемо- или пневмотораксе) вызывает смещение сердца и, следовательно, верхушечного толчка в противоположную от процесса сторону. Сморщивание легких в результате разрастания соединительной ткани (при обтурационном ателектазе легких, бронхогенном раке) вызывает смещение верхушечного толчка в больную сторону. Причина этого в понижении внутригрудного давления в той половине грудной клетки, где произошло сморщивание.
При увеличении левого желудочка сердца верхушечный толчок смещается влево. Это наблюдается при недостаточности двухстворчатого клапана, артериальной гипертонии, кардиосклерозе. При недостаточности аортального клапана или сужении аортального отверстия толчок может смещаться одновременно влево (вплоть до подмышечной линии) и вниз (до VI — VII межреберья). В случае расширения правого желудочка толчок может смещаться тоже влево, поскольку левый желудочек оттесняется расширенным правым в левую сторону. При врожденном аномальном расположении сердца справа (декстракардия) верхушечный толчок наблюдается в V межреберье на расстоянии 1 —1,5 см кнутри от правой срединно-ключичной линии.
При резко выраженном выпотном перикардите и левостороннем экссудативном плеврите верхушечный толчок не определяется.
Распространенность (площадь) верхушечного толчка в норме составляет 2 см2. Если площадь его меньше, он называется ограниченным, если больше — разлитым.
Ограниченный верхушечный толчок
отмечается в тех случаях, когда сердце прилегает к грудной клетке меньшей поверхностью, чем в норме (бывает при эмфиземе легких, при низком стоянии диафрагмы).
Разлитой верхушечный толчок
обычно обусловлен увеличением размеров сердца (особенно левого желудочка, что бывает при недостаточности митрального и аортального клапанов, артериальной гипертонии и др.) и встречается тогда, когда оно большей своей частью прилегает к грудной клетке. Разлитой верхушечный толчок возможен также при сморщивании легких, высоком стоянии диафрагмы, при опухоли заднего средостения и др.
Высота верхушечного толчка
характеризуется амплитудой колебания грудной стенки в области верхушки сердца. Различают высокий и низкий верхушечные толчки, что находится в обратно пропорциональной зависимости от толщины грудной стенки и расстояния от нее до сердца. Высота верхушечного толчка находится в прямой зависимости от силы и быстроты сокращения сердца (возрастает при физической нагрузке, волнении, лихорадке, тиреотоксикозе).
Резистентность верхушечного толчка
определяется плотностью и толщиной сердечной мышцы, а также силой, с которой она выпячивает грудную стенку. Высокая резистентность является признаком гипертрофии мышцы левого желудочка, чем бы она ни была обусловлена. Резистентность верхушечного толчка измеряется давлением, которое он оказывает на пальпирующий палец, и силой, которую надо приложить для его преодоления. Сильный, разлитой и резистентный верхушечный толчок при пальпации дает ощущение плотного, упругого купола. Поэтому он называется куполообразным (приподнимающим) верхушечным толчком. Такой толчок является характерным признаком аортального порока сердца, т. е. недостаточности аортального клапана или сужения аортального отверстия.
Сердечный толчок
пальпируется всей ладонной поверхностью кисти и ощущается как сотрясение участка грудной клетки в области абсолютной тупости сердца (IV—V межреберье слева от грудины). Резко выраженный сердечный толчок указывает на значительную гипертрофию правого желудочка.
Большое диагностическое значение имеет симптом «кошачьего мурлыканья»
: дрожание грудной клетки напоминает мурлыкание кошки при ее поглаживании. Оно образуется при быстром прохождении крови через суженное отверстие, в результате чего возникают ее вихревые движения, передающиеся через мышцу сердца на поверхность грудной клетки. Для выявления его необходимо положить ладонь на те места грудной клетки, где принято выслушивать сердце. Ощущение «кошачьего мурлыканья», определяемое во время диастолы на верхушке сердца, является характерным признаком митрального стеноза, во время систолы на аорте — аортального стеноза, на легочной артерии — стеноза легочной артерии или незаращения боталлова (артериального) протока.
На английском: