© Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Синдром Лериша представляет собой хроническое заболевание, при котором происходит сужение вплоть до полного закрытия просвета артерий ног с нарушением кровообращения. Обычно патология диагностируется у мужчин в возрасте 40-60 лет, но в последние годы отмечается некоторое «омоложение» группы больных.
Заболевание довольно опасно, ведь оно приводит к инвалидизации относительно молодых людей, чревато смертельными осложнениями, нередко требует серьезного хирургического лечения. После атеросклероза сосудов сердца и мозга, поражение артерий ног занимает третье место, выявляясь практически у каждого пятого больного атеросклерозом после 50-55 лет. В случае высокой ампутации конечности в течение года после операции рискуют умереть примерно половина больных.
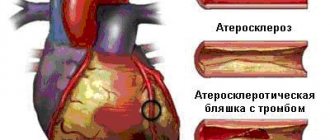
Аорта – самый крупный сосуд человеческого тела, обеспечивающий кровью все органы и ткани. В нижнем отделе она делится на правую и левую подвздошные артерии, кровоснабжающие нижние конечности. При синдроме Лериша субстратом болезни становится нижний фрагмент аорты после отхождения от нее почечных артерий и подвздошные сосуды.
Причины
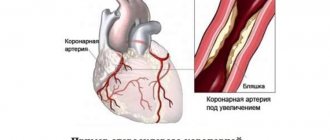
Наиболее частая причина причина синдрома Лериша — облитерирующий атеросклероз артерий нижних конечностей. Развитие атеросклероза, в свою очередь, связано с неправильным питанием, вредными привычками. На фоне повышенного уровня холестерина и его фракции липопротеидов низкой плотности, в стенке артерий начинает откладываться холестерин. Постепенно формируется атеросклеротическая бляшка, которая постепенно растет, со временем полностью закупоривает просвет сосуда.
Значительно реже синдром Лериша бывает при неспецифическом аорто-артериите (воспалительном заболевании артерий неясной пока этиологии).
Этиология
Дискуссии об этиологии и патогенезе синдрома Лайелла продолжаются. Наиболее изучена лекарственная форма заболевания, которая развивается из‑за нарушения способности организма к обезвреживанию реактивных промежуточных лекарственных метаболитов. Данные метаболиты взаимодействуют с тканями, в результате формируется антигенный комплекс, иммунный ответ на который и инициирует развитие болезни.
Фактически доказана и генетическая предрасположенность к данной патологии, в частности у лиц с рядом антигенов комплекса гистологической совместимости HLA: A2, А29, В12, В27, DR7. Наличие в организме хронических очагов инфекции (синусит, тонзиллит, холецистит и т. п.), приводящих к снижению иммунитета, — увеличивает риск заболевания. Особую группу риска составляют ВИЧ-инфицированные пациенты: у них риск развития синдрома Лайелла в 1000 раз выше, чем в общей популяции.
Симптомы, диагностика
При синдроме Лериша основные проявления связаны с нарушением проходимости аорты и ее ветвей, что ведет к дефициту кровоснабжения нижних конечностей. Основная жалоба — боли в одной или обеих голенях при прохождении определенной дистанции (перемежающаяся хромота). Для синдрома Лериша характерны боли при ходьбе не только в голенях, но и в бедрах. Чем более выражено сужение артерий, тем меньше дистанция безболевой ходьбы. На дистанции безболевй ходьбы основаны даже степени хронической артериальной недостаточности.
- 1 степень — более 500 метров
- 2А степень — от 200 до 500 метров
- 2Б степень — от 50 до 200 метров
- 3 степень — до 50 метров и боли в покое
- 4 степень — трофические нарушения и гангрена
Пульс на бедренных артериях при синдроме Лериша ослаблен или отсутствует — это один из ключевых симптомов в клинической диагностике данного заболевания.
Из других симптомов можно отметить зябкость стоп, уменьшение мышечной массы (гипотрофия) нижних конечностей, гипотрихоз (выпадение волос) на голенях. Из-за поражения артерий, участвующих в кровоснабжении пещеристых тел полового члена, может развиться импотенция.
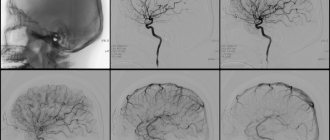
Из инструментальных методов диагностики большую роль играет УЗИ артерий. Наиболее информативным методом диагностики синдрома Лериша является ангиография — введение рентгенконтрастного вещества в аорту с последующими сериями рентгеновских снимков.
Из истории синдрома
Впервые эту патологию описал в 1956 году шотландский дерматолог Алан Лайелл. Он систематизировал 11 сообщений о 14 случаях этого заболевания, 4 из которых наблюдал лично.
Лайелл заменил принятое ранее обозначение «острый пемфигус» на «токсический эпидермальный некролиз» (ТЭН).Дело в том, что у всех пациентов о. Сыпь и послужила основным диагностическим признаком для выделения новой нозологической единицы. Термин «токсический» Лайелл ввел, полагая, что заболевание вызывается токсемией — циркулирующим в организме определенным токсином. «Некролиз» — медицинский неологизм, придуманный самим Лайеллом, скомбинировавшим в нем основной клинический признак — «эпидермолиз» и гистопатологический признак — «некроз».
Также Лайелл отметил тяжесть поражения слизистых оболочек и необычную слабость воспалительных процессов в дерме — «дермальное безмолвие».
В научном мире заболевание получило имя своего первооткрывателя еще при жизни Лайелла — в 60‑е годы. Однако сам дерматолог всегда использовал обозначение ТЭН.
В 1967 году, проведя целевой опрос коллег по всей Великобритании, Лайелл представил самое обширное на сегодняшний день обобщение по ТЭН — 128 случаев заболевания. В том же году он описал 4 формы ТЭН, соответствующие определенной этиологии: стафилококковая, лекарственная, смешанная и идиопатическая.
«Некролиз» — медицинский неологизм, придуманный самим Лайеллом, скомбинировавшим в нем основной клинический признак — «эпидермолиз» и гистопатологический признак — «некроз».
В настоящее время стафилококковая форма синдрома Лайелла выделена в отдельную нозологическую единицу: стафилококковый синдром ошпаренной кожи (staphylococcal scalded skin syndrome, SSSS, L00 по МКБ-10).
Лечение синдрома Лериша
Консервативная терапия включает в себя диету с пониженным содержанием животных жиров, прием лекарственных препаратов, улучшающих кровоснабжение нижних конечностей (трентал, тромбо АСС, реополиглюкин, актовегин). При высоком уровне холестерина, не снижающимся на фоне диеты, назначают препараты, понижающие уровень холестерина (торвакард, крестор).
При тяжелой ишемии конечностей рекомендуется хирургическое вмешательство. Чаще всего выполняется протезирование места бифуркации аорты, но возможны и другие вмешательства -шунтирование, эндартерэктомия и др. При значительном сопутствующем атеросклеротическом поражении дистального русла (т. е. артерий голеней, подколенных артерий) операции могут быть не показаны.
Лечение
Лечение синдрома Лериша преследует целью улучшить кровоток в артериях ног, предупредить прогрессирование заболевания и развитие осложнений, наиболее опасными из которых являются гангрена, инфаркт миокарда, инсульт.
В зависимости от стадии болезни и характера проявлений, назначается консервативная терапия либо операция. Консервативное лечение включает назначение препаратов, улучшающих кровообращение в микроциркуляторном русле, трофику тканей, сосудорасширяющих средств.
Пациент должен знать, что только лечение, назначенное врачом, не принесет желаемого результата без исключения факторов риска болезни и изменения образа жизни, поэтому основными принципами терапии считаются:
- Устранение факторов риска (контроль уровня давления, липидного спектра, глюкозы крови);
- Полное исключение курения;
- Регулярные прогулки пешком;
- Прием препаратов для улучшения кровотока.
Консервативная терапия
При I и IIА стадии допустимо только консервативное лечение, при более запущенных формах без операции не обойтись. Среди препаратов назначаются:
- Пентоксифиллин, уменьшающий агрегацию тромбоцитов и улучшающий реологические свойства крови. Доказано, что препарат способен уменьшить симптомы заболевания, но эффективен он лишь у 30-40% больных;
- Реополиглюкин, реомакродекс, уменьшающие вязкость крови;
- Ацетилсалициловая кислота, препятствующая тромбообразованию;
- Цилостазол, улучшающий реологические параметры крови;
- Тиклопидин, клопидогрел, обладающие выраженными антиагрегантными свойствами;
- Сулодексид, снижающий вязкость за счет уменьшения содержания в крови жиров и фибриногена;
- Никотиновая кислота и ее производные, вызывающие расширение периферических сосудов и способствующие расщеплению фибриногена;
- Спазмолитики (папаверин, дротаверин);
- При выраженном болевом синдроме показаны анальгетики.
При длительно незаживающих трофических язвах производят перевязки пораженных областей с применением местных средств, улучшающих трофику и регенерацию (солкосерил, метилурацил).
Операция
Хирургическое лечение необходимо, начиная со IIБ стадии заболевания. Прежде чем назначить операцию, хирург оценивает состояние аорты, сосудов нижних конечностей, коронарных артерий и артерий мозга на предмет атеросклеротического поражения и операционных рисков, связанных с ним.
При синдроме Лериша производят реконструктивные операции, основными из которых являются:
- Эндартерэктомия – извлечение атеросклеротической бляшки с ушиванием сосуда либо замещением дефекта синтетическим материалом, собственными сосудами.
- Протезирование – измененный фрагмент артерии удаляется, а вместо него устанавливается синтетический протез или участок сосуда пациента, взятого из другой области (аутовена).
- Аорто-бедренное шунтирование – при значительном объеме поражения накладывается анастомоз в обход измененного участка сосуда (между аортой и бедренной артерией). Если поражена бифуркация аорты и обе подвздошные артерии, то применяется протез, полностью замещающий место бифуркации (в виде «штанов»).
- Стентирование – в сосуд устанавливается стент (полая трубка), по которому происходит кровоток, метод показан пациентам с поражением сосудов сердца, мозга, высоким операционным риском при проведении протезирования или шунтирования.
операции при синдроме Лериша – шунтирование (1) и ангиопластика со стентированием (2)
Если тяжесть атеросклероза такова, что восстановить кровоток уже невозможно, либо развилась гангрена конечности, то единственным видом операции может стать ампутация ноги до уровня, где кровоток еще присутствует.
Стоит отметить, что пациенты, которым была проведена операция, так же, как и находящиеся на консервативном лечении, должны принимать антитромбоцитарные препараты (аспирин, клопидогрел). В случае распространенного атеросклероза такое лечение считается базисным и может назначаться даже пожизненно. Сосудистые препараты применяют курсами, а антиагреганты – длительно, на протяжении всей жизни.
Немедикаментозные методы терапии синдрома Лериша складываются из ультрафиолетового и лазерного облучения крови для снижения ее вязкости и уменьшения агрегации тромбоцитов, гипербарической оксигенации, физиотерапевтических процедур (УВЧ, электрофорез).
Синдром Лериша – опасное заболевание с серьезным прогнозом. Примерно каждый третий пациент, умерший от сердечно-сосудистой патологии, имеет те или иные его проявления. Предупреждение прогрессирования сосудистых изменений во многом зависит не только от своевременности лечения, но и от желания пациента сохранить конечность и жизнь. Хирургам известны случаи, когда, даже лишившись ноги, больные не отказывались от курения и не соблюдали предписанных рекомендаций. Если возникли даже малейшие признаки нарушения артериального кровотока в сосудах ног, нужно срочно обращаться к врачу и незамедлительно начинать лечение.
Диагностика
Для дифференциальной и лабораторной диагностики провокационные пробы не проводятся, поскольку высок риск неконтролируемых осложнений. Наиболее распространены внеорганизменные диагностические пробы, основанные на реакциях клеток крови пациента на сенсибилизировавшее организм вещество. К ним относятся: тест дегрануляции базофилов по Шелли, реакция агломерации лейкоцитов по Флеку, реакция бластной трансформации лимфоцитов, гемолитические тесты.
У ВИЧ-инфицированных пациентов риск развития синдрома Лайелла в 1000 раз выше, чем в общей популяции.
Апоптоз кератиноцитов — один из первых тканевых морфологических признаков синдрома Лайелла. Всё большее распространение приобретает пункционная биопсия с использованием замороженных срезов кожи. При этом выявляются отсутствие типичных акантолитических клеток, тотальный эпидермальный некролиз, под- и внутриэпидермальные пузыри.
Прогноз
С 2011 года на Западе распространена SCORTEN шкала оценки тяжести синдрома Лайелла. В ней учитываются следующие прогностические факторы:
- возраст пациента > 40 лет;
- ЧСС > 120 уд. в мин.;
- наличие сопутствующего злокачественного онкологического заболевания;
- площадь пораженной поверхности тела > 10 %;
- уровень мочевины крови > 10 ммоль/л;
- уровень бикарбонатов плазмы
- глюкоза крови > 14 ммоль/л.
Наличие каждого фактора увеличивает риск летального исхода. Так, примерный риск смерти составляет: при наличии 1 фактора — до 3,2 %; 2‑х факторов — 12,1 %; 3‑х факторов — 35,3 %; 4‑х факторов — 58,3 %; 5 и более факторов — 90 %.
Клинический случай
В 2009 году в Донецке я стал свидетелем редчайшего для Донбасса (всего 6 случаев в Донецкой области за период с 1991 по 2013 годы!) случая синдрома Лайелла. Пациентка: 37 лет. Аллергический и инфекционный анамнезы — не отягощены. За трое суток до поступления заболела простудным заболеванием. Лечилась «знакомыми» лекарствами: таблетки от кашля, глазные, носовые капли, витамины. С вечера второго дня появились зуд, высыпания. Самостоятельно принимала супрастин. После кратковременного облегчения — состояние ухудшилось. Вечером на третьи сутки, после обморока доставлена БСМП в городскую больницу, в течение нескольких часов переведена в областную клинику.
Поступила женщина с гиперемированной кожей на грудной клетке, плечах, внутренних поверхностях бедер. На третий день появились наполненные мутноватым содержимым пузыри. Объем иных достигал 100 мл. На протяжении всего периода сохранялась гиперемия век, склер, слизистых оболочек ротовой полости, перианальной области.
С третьих суток комбустиологом неоднократно предпринимались попытки закрыть раневую поверхность ксенокожей. Однако кратковременные периоды спокойствия сменялись у пациентки психомоторным возбуждением, что приводило к смещению повязок и ксенокожи. Ни один лоскут не прижился. На протяжении двух недель в реанимационном отделении пациентка более половины времени провела в вынужденном медикаментозном сне. А с шестых суток, когда состояние пациентки стало критическим, ее перевели на постоянную ИВЛ.
В данном случае синдром Лайелла диагностирован в течение двух суток после поступления пациентки в стационар; течение заболевания было не молниеносным, а скорее острым; проводилась посимптомная терапия, но спасти женщину не удалось.
Течение
По характеру течения выделяют три варианта клиники синдрома Лайелла:
- Молниеносная форма — до 10 % всех случаев. Развивается в течение нескольких часов. Этиология: идиопатическая или лекарственная. Кожные поражения за сутки охватывают до 90 % поверхности тела. Нарушение сознания вплоть до коматозного. Острая почечная недостаточность — анурия. Ввиду того, что эти пациенты в большинстве своем не доживают до госпитализации или поступают уже в терминальном состоянии, летальный исход составляет 95% в течение 2–3 суток. На вскрытии внутренние органы обычно интактны.
- Острая форма — 50–60 % случаев. Поражение кожи и слизистых проходит весь спектр созревания: от высыпаний до некролиза. Площадь некролизированных поверхностей может достигать 70 % поверхности тела. Заболевание длится от 7 до 20 суток. Начиная с 3–4 суток появляются симптомы почечной, печеночной, сердечно-сосудистой, легочной недостаточности, инфекционные осложнения — прежде всего пульмональные и инфекции мочеполовой системы, а при прогрессировании заболевания — сепсис. Летальность достигает 60 %.
- Благоприятное течение (сглаженная форма) — частота до 30 % случаев. Поражение кожных покровов и слизистых оболочек не превышает 50 % поверхности тела. Клинические проявления достигают пика на 5–6 сутки заболевания. Затем, в течение 3–6 недель, наблюдается улучшение состояния пациента до полного восстановления здоровья.
У подавляющего числа пациентов — более 90 % — присутствуют эрозивные изменения слизистых оболочек. Типичны жалобы на болезненность по ходу уретры при мочеиспускании и светобоязнь.
Характерен положительный симптом Никольского: отслойка эпидермиса на внешне неизмененной коже при скользящем надавливании и отслойка околопузырного эпидермиса при потягивании за обрывок пузырной покрышки. При особо тяжелых формах наблюдается тотальная отслойка эпидермиса при трении по всей поверхности тела пациента.