Концентрация холестерина (в химии – холестерола) в крови – один из ключевых маркеров состояния липидного (жирового) обмена в организме. В клинической гематологии анализ на холестерин ЛПВП и ЛПНП выполняют колориметрическим, фотометрическим или электрофоретическим методом.
Исследование называется липидограмма, иначе липидный профиль (статус) пациента. По назначению врача показатели холестеринового обмена могут быть включены в развернутый биохимический анализ венозной крови.
Что такое ЛПВП и ЛПНП в холестериновом обмене
Холестерол относится к жиросодержащим спиртам. Вещество сконцентрировано в клеточных мембранах и служит для защиты клеток. Организму холестерин необходим, как участник важнейших процессов, поддерживающих жизнедеятельность:
- гормональный синтез (стероидные и половые гормоны);
- производство желчных кислот;
- усвоение жирорастворимых витаминов (А, Е, D);
- сохранение беременности;
- взаимодействие спинного и головного мозга.
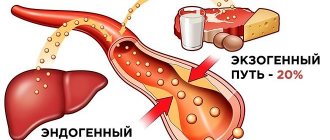
Холестерин делится на два типа: экзогенный, поступающий в организм с животными жирами (масло, мясо, молоко и т.д.); эндогенный, вырабатываемый печеночными клетками (гепатоцитами) внутри организма.
Справка: Доля экзогенного холестерина – 20% от общего количества.
Холестерол, как жир, не может самостоятельно передвигаться по кровотоку. Попадая в кровь, его молекулы соединяются с белками-апопротеинами и другими липидами (триглицеридами, фосфолипидами), образуя липопротеины-курьеры, имеющие разную плотность. Чем меньше белка в составе липопротеинов, тем ниже их плотность.
20% холестерина попадает в организм с пищей, а 80% продуцируется клетками печени
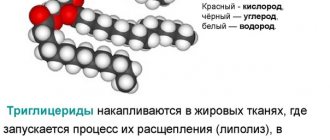
Триглицериды (ТГ или TG) образуются из жирной пищи и хранятся в жировых тканях. По сути, это липидный запас организма, расходуемый для восполнения энергии. Фосфолипиды – особый вид жиров, не синтезируемый организмом, они состоят из жирных кислот многоатомных спиртов и фосфорной кислоты и необходимы для построения клеточных мембран.
Разновидности липопротеинов
В холестериновом обмене участвуют пять основных разновидностей липопротеинов.
Принятая классификация липопротеинов и основные функции
| Полное название | Функция | Аббревиатура | Средний размер | |
| латинск. | русск. | |||
| липопротеины низкой плотности | переносят холестерол эндогенного вида из печени к периферическим тканям и клеткам организма | LDL | ЛПНП | 18-26 нм |
| липопротеиды очень низкой плотности | VLDL | ЛПОНП | 30-80 нм | |
| липопротеины средней (иначе, промежуточной) плотности | ЛПП | 25-35 нм | ||
| липопротеины высокой плотности | собирают излишки ЛПНП и ЛПОНП, и доставляют их в печень для экскреции | HDL | ЛПВП | 8-11 нм |
| хиломикроны | переносят экзогенный холестерол из кишечника в печень и ткани организма | ХМ | 75-1200 нм | |
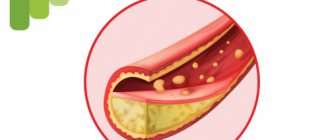
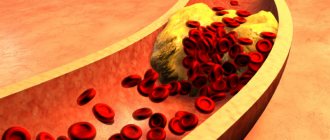
ЛПНП и ЛПОНП позиционируются, как «плохой» холестерин. При движении по артериям и капиллярам они «цепляются» за микроповреждения интимы (внутреннего слоя сосудистой стенки) и оседают.
Внутри сосуда образуется холестериновое пятно, на основе которого в дальнейшем формируется холестериновая бляшка, что становится причиной атеросклероза. ЛПВП называют «хороший» холестерин, поскольку они эскортируют низкоплотные и очень низкоплотные липопротеины из сосудов, не давая им прилипать к интиме.
Составляющие липопротеинов в процентах
Из таблицы видно, что больше всего жира (триглицеридов) содержат хиломикроны и низкоплотные липопротеины.
Лечение низкого уровня холестерина
Что делать, если холестерин низкой плотности понижен. После того, как гипохолестеринемия была подтверждена биохимическим анализом крови, следует незамедлительно записаться на приём к специалисту в области эндокринологии. Он поможет с точностью определить причину понижения холестерина и назначит подходящее лечение.
Важно! При пониженных показателях заниматься самолечением недопустимо!
Как повысить холестерол в крови? В первую очередь придётся внести коррекции в рацион и соблюдать рекомендуемое диетическое питание. Ежедневное меню должно состоять из продуктов, способствующих повышению уровня холестерина, а именно из:
- голландского твёрдого сыра;
- икры и говяжьих мозгов;
- морской рыбы;
- льняных и тыквенных семечек;
- яиц;
- орехов;
- морепродуктов;
- говяжьих почек и печени;
- сливочного масла.
Рекомендации врача относительно питания должны неукоснительно соблюдаться пациентом, иначе эффективность терапии будет минимальной. Ни в коем случае не следует насыщать рацион слишком жирной пищей. Как правило, это приводит к резкому повышению вредного холестерина, что увеличивает риск возникновения атеросклероза.
Зелень в обязательном порядке должна присутствовать на обеденном столе в неограниченном количестве. Особенно полезной считается укроп и петрушка. Утро лучше начинать с питательного салата, состоящего из болгарского перца, свежей моркови, белокочанной капусты, сельдерея, укропа, оливкового масла. При желании более плотного завтрака можно подать к салату отварную говядину или индюшатину.
Достаточно часто для нормализации функционирования печени специалисты советуют проводить чистку печени с использованием различных рецептов. В случаях, когда пациент не страдает серьёзными патологиями, нормализация холестерина происходит путём изменения рациона. Помимо этого придётся полностью отказаться от спиртосодержащей продукции и табакокурения. Вместо вредных пристрастий специалисты советуют начать занятия спортом.
При гипохолестеринемии потребуется пересмотреть рацион
Параметры липидограммы
Измерительная лабораторная величина для общего холестерола и его фракций – ммоль/л. Показатели, которые входят в липидный профиль:
Норма уровня холестерина в крови
- ОХ (Cho);
- ЛПВП;
- ЛПНП;
- ЛПОНП;
- ХМ;
- ТГ;
- КА (IA).
ОХ – уровень общего холестерина. КА – коэффициент (иначе, индекс) атерогенности. При оценке электрофоретическим методом фракции делят:
- альфа-липопротеины или ЛПВП;
- бета-липопротеины – ЛПНП;
- пребета-липопротеины – ЛПОНП.
Величина КА – это лабораторный маркер, отражающий степень опасности атеросклеротических изменений сосудов. Его вычисляют по формулам: КA= (LDL + VLDL) / HDL или IA= (Cho – HDL) / HDL.
Симптомы
По внешним проявлениям определить гипохолестеринемию невозможно. Для определения уровня холестерина пациент должен сдать биохимический анализ крови, проводящийся на голодный желудок. В случаях, когда посетить больницу по каким-либо причинам не удается, стоит обратить внимание на собственное самочувствие.
Сигнализировать о низком холестерине могут такие симптомы, как отсутствие аппетита продолжительное время, пониженный уровень чувствительности, систематическая слабость, быстрая утомляемость, наличие жирного жидкого стула.
Появляются увеличенные лимфатические узлы, быстрая смена настроения, пониженная сексуальная активность. Перечисленные симптомы могут сигнализировать о гипохолестеринемии, поэтому важно в срочном порядке обратиться за консультацией к врачу и сдать анализ!
Подготовка к сдаче крови на липидограмму
Предварительная подготовка к анализу необходима для получения точных результатов. За 2-3 дня назначенной процедуры рекомендуется отказаться от пищи, богатой животными жирами и спиртных напитков (включая слабый алкоголь), перестать принимать любые лекарственные препараты, кроме необходимых по медицинским показаниям.
За день до процедуры:
- сократить физические нагрузки;
- ограничить употребление сахара.
Забор крови производится строго натощак. Режим голодания должен быть не менее 8 часов.
Последствия при отсутствии лечения
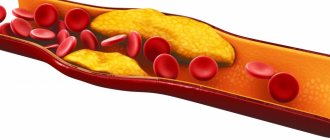
То, что холестерин ЛПВП повышен, свидетельствует об избыточном поступлении жиров в кровь. Состояние опасно последующим повышением количества ЛПНП и ЛПОНП. Они образуются после переработки доставленных молекул в печень. Избыток «плохого» холестерина оседает исключительно на стенках поврежденных сосудов. Тромбоциты закрывают собой микроповреждения, формируют тромб для остановки внутрисосудистых кровотечений. Их клетки имеют тот же заряд, что и ЛПНП, поэтому притягиваются друг к другу.
Сгусток из тромбоцитов и «плохого» холестерина образуют атеросклеротическую бляшку. Со временем она затвердевает, стенки сосуда теряют эластичность, нарушается кровоток. Чтобы кровь просочилась через узкий проход, закрытый тромбом, рефлекторно повышается давление. У больного развивается гипертония. Сердце начинает работать в усиленном темпе, миокард увеличивается в размерах из-за избыточных сокращений, в миоцитах (клетках миокарда) нарушается ток питательных веществ. На запущенных стадиях формируются очаги локального отмирания клеток. Они лишаются питания и кислорода. Это инфаркт.
Образование атеросклеотических (холестериновых) бляшек.
Другое осложнение повышения холестерина – это отсоединение тромба или его части от стенки сосуда. Сгусток идет дальше по току крови. Он застревает в первом попавшемся узком сосуде или капилляре. Если этот процесс происходит в сердце – будет инфаркт, в мозге – инсульт.
Атеросклероз в 82% случаев заканчивается преждевременной и скоропостижной смертью. Лечить его просто необходимо.
Нормальные показатели липидного статуса
Нормы общего холестерина не зависят от гендерной принадлежности. Для мужчин и женщин от 20 до 45 лет показатели должны укладываться в границы 3,2-5,2 ммоль/л. Если результат равен или превышает 6,7 ммоль/л, значит, у пациента диагностируют гиперхолестеринемию.
При значениях ниже нормы в 3,2 ммоль/л – гипохолестеринемию. Оба нарушения считаются патологией. Референсные значения для высокоплотных и низкоплотных липопротеинов отличаются по гендерной принадлежности и возрастной категории.
Нормальные показатели
Значения триглицеридов и липопротеинов очень низкой плотности для мужчин и женщин идентичные:
- ТГ – 0,41-1,8 ммоль/л;
- ЛПОНП – 0,26-1,04 ммоль/л.
Для коэффициента атерогенности диагностическую ценность представляют только завышенные показатели. Чем выше КА, тем выше риск атеросклероза.
Таблица нормы КА
ЛПВП (HDL) – норма у женщин (таблица по возрасту)
Нормы ЛПВП / ХС ЛВП (холестерина липопротеинов высокой плотности) в крови у девочек, девушек и взрослых женщин по возрасту (таблица)
| Возраст (девочки / девушки / женщины): | Норма ХС ЛПВП (ммоль/л) | Норма LDL-C (мг/дл) |
| дети от 5 до 10 лет | 0.93 – 1.89 | 36.0 – 73.1 |
| 10 – 15 | 0.96 – 1.81 | 37.1 – 70.0 |
| 15 – 20 | 0.91 – 1.91 | 35.2 – 73.9 |
| 20 – 25 | 0.85 – 2.04 | 32.9 – 78.9 |
| 25 – 30 | 0.96 – 2.15 | 37.1 – 83.1 |
| 30 – 35 | 0.93 – 1.99 | 36.0 – 77.0 |
| 35 – 40 | 0.88 – 2.12 | 34.0 – 82.0 |
| 40 – 45 | 0.88 – 2.28 | 34.0 – 88.1 |
| 45 – 50 | 0.88 – 2.25 | 34.0 – 87.0 |
| 50 – 55 | 0.96 – 2.38 | 37.1 – 92.0 |
| 55 – 60 | 0.96 – 2.35 | 37.1 – 90.9 |
| 60 – 65 | 0.98 – 2.38 | 37.9 – 92.0 |
| 65 – 70 | 0.91 – 2.48 | 35.2 – 95.9 |
| старше 70 лет | 0.85 – 2.38 | 32.9 – 92.0 |
Также читайте (по ссылке): о ВОЗРАСТНЫХ ИЗМЕНЕНИЯХ НОРМЫ ХОЛЕСТЕРИНА У ЖЕНЩИН
Отклонение от нормы показателей ЛПНП и ЛПВП
Ненормированные значения липопротеинов следует рассматривать только в комплексе с показателями триглицеридов и уровнем общего холестерина в крови. Когда холестерин ЛПВП повышен при нормальных показателях ОХ и остальных фракций, это указывает на хороший липидный обмен. Неблагоприятным является сочетание, когда уровень ЛПНП и ОХ повышен, а уровень ЛПВП понижен.
Такие показатели сопровождают хронические заболевания:
- гепатобилиарной системы (гепатоз, цирроз, холецистит, холангит и др.);
- почечного аппарата (пиелонефрит, нефрит и др.);
- эндокринной системы (сахарный диабет, гипотиреоз);
- сердечно-сосудистой системы (гипертония, атеросклероз, ишемическая болезнь сердца, перикардит, миокардит, эндокардит и др.).
А также некоторые аутоиммунные и онкологические патологии. Если подобные диагнозы отсутствуют, то причиной может быть нездоровый образ жизни:
- неправильное питание (преобладание в рационе жиров животного происхождения, дефицит овощей и фруктов);
- алкогольная и никотиновая зависимость;
- малоподвижный образ жизни;
- длительный стресс.
В этом случае результаты липидограммы следует расценивать, как высокий риск развития атеросклероза, болезней сердца. При снижении ЛПВП «плохой» холестерол оседает на внутренней стенке сосудов, образуя холестериновые пятна, из которых со временем формируются атеросклеротические бляшки. Такие наросты внутри сосуда перекрывают кровоток, что становится причиной инфаркта, инсульта, сухой гангрены нижних конечностей.
Гипохолестеринемия также вредна для организма. Недостаток холестерина угрожает геморрагическим инсультом, разрушением клеточных мембран, малокровием (анемии), остеопорозом, нервно-психологическими расстройствами и депрессиями.
При холестериновом дефиците нарушается синтез половых гормонов. Вследствие этого снижается половое влечение, у мужчин возникают проблемы с потенцией, у женщин сбивается менструальный цикл, возникает риск бесплодия.
Возможные осложнения
Холестерин может быть как плохой, так и хороший. Низкий уровень холестерола в крови это хорошо или плохо? Чем грозит патология и опасна ли она? Гипохолестеринемия несёт опасность здоровью человека. Помимо того, что могут начать развиваться раковые опухоли, низкий холестерин может стать причиной:
Расшифровка анализа на холестерин
- развития хрупкости сосудов и нарушения кровообращения в головном мозге, что нередко приводит к внутренним кровоизлияниям;
- нарушения функционирования рецепторов серотонина, что провоцирует возникновение депрессий или приступов агрессии, при которых больной не в состоянии контролировать своё поведение;
- развития синдрома повышенного уровня кишечной проницаемости, вследствие чего скопления токсинов не выводятся из организма, а проникают в кровеносную кровь и оказывают негативное воздействие на функционирование внутренних органов и систем;
- дефицита витамина D в организме, что повышает риск возникновения остеопороза;
- низкой выработки половых гормонов, повышающих риск возникновения бесплодия;
- нарушения переваривания жиров, что влечёт за собой риск развития ожирения.
Гипохолестеринемия – опасный недуг, который может спровоцировать развитие различных недугов. Именно поэтому важно при первых симптомах сдать анализ крови и обратиться за помощью к врачу, который составит индивидуальный метод терапии, позволяющий преодолеть неприятное заболевание.
Итоги
ЛПВП и ЛПНП – важнейшие участники холестеринового обмена, количество которых в крови должно соответствовать определенным нормам. Низкоплотные липопротеины снабжают клетки организма холестеролом, который производит печень. Высокоплотные липопротеины очищают сосуды от избыточного жира, предотвращая развитие атеросклероза.
Дислипидемия, иначе нарушение баланса ЛПНП и ЛПВП, сопровождает ряд хронических заболеваний либо является следствием нездорового пищевого поведения, вредных привычек, гиподинамии. Проверить свои показатели жирового обмена можно, сдав кровь на специальный анализ – липидограмму.
ЛПВП (HDL) – норма у мужчин (таблица по возрасту)
Нормы ЛПВП / ХС ЛВП (холестерина липопротеинов высокой плотности) в крови у мальчиков, юношей, подростков и взрослых мужчин по возрасту (таблица)
| Возраст (мальчика / юноши / мужчины): | Норма ХС ЛПВП (ммоль/л) | Норма HDL-C (мг/дл) |
| дети от 5 до 10 лет | 0.98 – 1.94 | 38.0 – 75.0 |
| 10 – 15 | 0.96 – 1.91 | 37.1 – 73.9 |
| 15 – 20 | 0.78 – 1.63 | 30.2 – 63.0 |
| 20 – 25 | 0.78 – 1.63 | 30.2 – 63.0 |
| 25 – 30 | 0.80 – 1.63 | 31.0 – 63.0 |
| 30 – 35 | 0.72 – 1.63 | 27.8 – 63.0 |
| 35 – 40 | 0.88 – 2.12 | 34.0 – 82.0 |
| 40 – 45 | 0.70 – 1.73 | 27.0 – 67.0 |
| 45 – 50 | 0.78 – 1.66 | 30.2 – 64.2 |
| 50 – 55 | 0.72 – 1.63 | 27.8 – 63.0 |
| 55 – 60 | 0.72 – 1.84 | 27.8 – 71.1 |
| 60 – 65 | 0.78 – 1.91 | 30.2 – 73.8 |
| 65 – 70 | 0.78 – 1.94 | 30.2 – 75.0 |
| старше 70 лет | 0.85 – 1.94 | 32.9 – 75.0 |
(По ссылке) более подробно об ИЗМЕНЕНИЯХ НОРМЫ ХОЛЕСТЕРИНА У МУЖЧИН ПО ВОЗРАСТУ
Как повысить содержание липопротеинов высокой плотности?
Чтобы повысить ЛПВП, нужно сбалансировать рацион. Если ситуация запущена и уровень ЛПВП слишком низкий, доктор назначит лекарственные препараты. Также необходима умеренная физическая нагрузка. Хорошее кровоснабжение всех частей тела способствует рассасыванию атеросклеротических бляшек и является профилактикой образования новых.
Немедикаментозное лечение
При небольшом отклонении от нормы ситуацию скорректирует диета, при тщательном соблюдении она быстро поднимет уровень ЛПВП до желаемых цифр. Ее главный принцип – исключение жиров животного происхождения и замена их растительными.
Полезные и вредные жиры.
Запрещается употреблять:
- жирное мясо;
- сало, колбасу (копченую и сырокопченую);
- мясные бульоны;
- красную и черную икру;
- жареные блюда;
- «фри» — блюда (фаст фуд);
- маргарин, сливочное масло;
- молочные продукты с высоким содержанием жира.
Растительные жиры содержатся в:
- маслах: оливковом, льняном, ореховом, кунжутном, конопляном, кукурузном;
- орехах;
- авокадо.
Замените майонез и другие соусы растительными маслами. Они не уступают по вкусу и оказывают положительное влияние на организм.
Большое значение при лечении атеросклероза имеют полиненасыщенные жирные кислоты: омега – 3, омега – 6, омега – 9. Они рассасывают холестериновые бляшки, содержатся в растительных маслах и жире рыб: форели, семги, скумбрии, сельди, мойвы. Употребляйте рыбные бульоны, они хорошо всасываются, а незаменимые жирные кислоты мгновенно усваиваются организмом.
Способы увеличения ЛПВП холестерина
Оливковое масло в питании
Насыщенные жиры, найденные в молочных продуктах и в жирном мясе, увеличивают значения ЛПНП и ЛПВП в крови. Замена этих насыщенных жиров на «здоровые жиры» (полиненасыщенные или мононенасыщенные жиры из орехов, семян, авокадо, растительных масел), как было показано в исследованиях, способствуют снижению уровней ЛПНП. []
Также многочисленные исследования показали, что дополнение вашего рациона оливковым маслом может помочь снизить общий уровень холестерина и повысить уровень липопротеинов высокой плотности (ЛПВП). Оливковое масло содержит антиоксиданты, называемые полифенолами, которые отвечают за ее защитные свойства для сердечнососудистой системы. []
Оливковое масло также улучшает профили холестерина путем улучшения способности ЛПВП правильно взаимодействовать с холестерином. Исследование, проведенное с 26 здоровыми добровольцами свидетельствует о том, что оливковое масло (25 мл/сутки или 2 столовые ложки) улучшает показатели холестерина за счет увеличения производства белков ABCA1 и ABCG1, необходимых для транспорта жиров через клеточные мембраны. []
Оливковое масло также помогает усилить противовоспалительные свойства ЛПВП. Другое исследование с 20 здоровыми взрослыми людьми показало, что употребление в день 25 мл оливкового масла первого холодного отжима в течение 12 недель способствовало увеличению количества белка, связанного с ЛПВП (параоксоназы 1), что помогает ЛПВП проявлять свои противовоспалительные свойства. []
Яйца в диете
Небольшое исследование 28 людей с ожирением показало, что диета с низким содержанием углеводов и добавлением в питание 3-х куриных яиц в день позволила увеличить уровень липопротеидов высокой плотности (ЛПВП) на 25%. Включение яиц в питание способствовало снижению рисков развития метаболического синдрома. И этот эффект был ярче выражен у людей с ожирением. []
В другом исследовании с участием 15 полных людей тоже давали 3 куриных яйца в день и уровень ЛПВП («хорошего» холестерина) увеличился на 52%. Однако это второе исследование было спонсировано американской Ассоциацией по производстве куриных яиц. []
Еще одна научная работа с участием 42 пожилых мужчин и женщин продемонстрировала, что 3 куриных яйца в день давали рост ЛПВП на 23%. []
А исследование с участием пожилых людей, принимающих статины и употребляющие 4 яйца в день, был сделан вывод, что у этих людей в течение 5 недель произошел рост уровня ЛПВП на 5% без увеличения ЛПНП («плохого» холестерина). []
Диета с низким содержанием углеводов
Снижение содержания углеводов в питании
Многочисленные исследования демонстрируют, что снижение количества углеводов и увеличение здоровых жиров в питании может дать много преимуществ для здоровья, включая снижение уровня сахара в крови, уменьшение веса и улучшение чувствительности к инсулину. Еще одним большим преимуществом подобной диеты является увеличение липопротеинов высокой плотности (ЛПВП). []
В рандомизированном контролируемом исследовании с участием 115 взрослых людей с ожирением и сахарным диабетом 2-го типа, употребляющих менее 50 гр. углеводов в день, в результате потери веса произошло увеличение уровня ЛПВП холестерина почти в 2 раза выше, по сравнению с теми людьми, кто не переходил на такую диету. []
Люди с повышенным весом и диабетом (всего 194 человека) следовали средиземноморской диете с низким уровнем углеводов в течение 12 месяцев в рандомизированном исследовании. По истечению этих 12 месяцев у этих людей наблюдалось повышение ЛПВП в крови, что не происходило у тех испытуемых, кто просто соблюдал средиземноморскую диету без уменьшения количества углеводов. []
В проспективном исследовании 22 взрослых пациентов с ожирением и метаболическим синдромом соблюдали «испанскую средиземноморскую кетогенную диету» в течение 12 недель. Длительным результатом этой диеты стало увеличение значений ЛПВП в их крови, а также факт полного излечения их метаболического синдрома. []
Другое когортное исследование изучало в течении 56 недель 64 взрослых полных людей, которые находились всё это время на кетогенной диете. Результатом этого эксперимента стало увеличение уровня ЛПВП и снижение показателей общего холестерина вместе со снижением ЛПВП («плохого» холестерина). []
Фрукты и овощи содержащие антоцианины
Фрукты и овощи с антоцианинами
Черника, ежевика, гранат, баклажан, красная капуста и другие фиолетовые фрукты и овощи с высоким содержанием антоцианов, которые являются мощными антиоксидантами, могут помочь в увеличении ЛПВП холестерина. []
В одном эксперименте 58 взрослым людям с диабетом давали 160 мг концентрата антоцианина 2 раза в день в течении 24 недель, что привело к 20% увеличению ЛПВП холестерина. []
Еще одно исследование из 120 пациентов с высоким уровнем холестерина показало почти 14% рост ЛПВП после 12 недель приема добавок антоцианинов (160 мг, 2 раза в день). []
Физическая нагрузка
Физические упражнения увеличиваю ЛПВП в крови через множество путей, и недавние исследования показывают, что любая физическая нагрузка может быть полезна, а её эффекты накапливаются с течением времени. []
Исследование с участием 18 полных мужчин и женщин 12 недель изучало влияние регулярной тренировки на выносливость на уровень ЛПВП. В результате эксперимента зафиксирован рост ЛПВП у мужчин и благоприятный сдвиг во фракциях ЛПВП у женщин. Важно то, что никаких диеты не соблюдались. []
Результат регулярной физической нагрузки в течение 12 месяцев: увеличение ЛПВП и снижение ЛПНП вместе с общим холестерином.
Другое исследование (проспективное наблюдение) с 200 мужчинами показало, что увеличение ЛПВП происходило вместе с регулярными тренировками на выносливость. При этом наиболее значимые положительные изменения происходили у пациентов, которые имели высокий уровень вредных триглицеридов в крови и обладали большим количеством жира в брюшной полости (абдоминальное ожирение). []
Похудение
Многие исследования показали, что снижение веса (похудение), независимо от применяемой диеты, способствует обязательному увеличению уровня ЛПВП («хорошего» холестерина). В исследовании с участием 3.480 взрослых японцев было продемонстрировано, что потеря 3 кг веса приводило в среднем к росту липопротеинов высокой плотности (ЛПВП) на 4 мг/дл. []
Уменьшение употребления алкоголя
Связь между употреблением алкоголя (1 напиток в день для женщин и 1-2 напитков в день для мужчин) и снижение риска сердечнососудистых заболеваний наблюдается во многих исследованиях. Однако увеличение количества употребляемого алкоголя выше этих обозначенных величин приводит не только к резкому росту рисков заболеваний сердца, но и стимулирует риск развития многих других заболеваний, таких как диабет или инсульт. []
В исследование из 2.473 мужчин и 1.530 женщин было обнаружено, что умеренное (не выше 1-2 напитка в день, где напиток – это 200 мл вина или пива, но не крепких спиртных напитков) потребление алкоголя демонстрировало более высокие уровни ЛПВП холестерина. []
Добавление кокосового масла
Несколько исследований обнаружили, что употребление пищевого кокосового масла (обычно около 2-х столовых ложек в день) может повысить уровень ЛПВП больше, чем другие виды жира. Кокосовое масло также помогает снизить соотношение ЛПНП к ЛПВП, что позволяет уменьшать риск заболеваний сердца. []
Жирная рыба в питании
Поступают противоречивые сообщения об эффекте употребления жирной рыбы или пищевых добавок с рыбьим жиром на уровень ЛПВП холестерина. В некоторых исследованиях отмечено увеличение ЛПВП, когда участники употребляли большое количество рыбы, но последствия были минимальны, а в других исследованиях было обнаружено увеличение ЛПВП в ответ на увеличение количества рыбы в диете или прием добавок. []
Лекарства
Примечание: при написании этого раздела, мы не рекомендуем к применению эти лекарственные препараты. Мы просто предоставляем информацию, которая есть в научной литературе. Пожалуйста, обсудите прием лекарств с вашим доктором.
Статины
Статины могут снизить уровень ЛПНП холестерина и повысить уровень ЛПВП холестерина. Однако, действительно ли это оказывает существенное влияние на риск развития сердечнососудистых заболеваний до сих пор непонятно. Мета-анализ 12 крупных исследований, в том числе с участием более 26.000 пациентов, обнаружил, что изменение содержания холестерина в крови с помощью лекарственных препаратов не имеет положительных эффектов, так как люди не снижают риск и по-прежнему обладают высоким риском заболеваний сердца. []
Статины увеличивают риски диабета и инсулиновой резистентности (https://diabetes.diabetesjournals.org/content/63/11/3569)
Фибраты (альфа-адреномиметики) или тиазолидинионы
Фибраты и тиазолидиндионы – это два класса соединений, которые активируют белок PPARα, что способствует увеличению распада жира в печени и других частях тела. Эти препараты иногда используют те пациенты, которые не могут переносить статины им требуется увеличение ЛПВП и снижение ЛПНП.
Как это ни парадоксально, но у некоторых людей и в редких случаях эти лекарственные препараты могут привести к резкому снижению ЛПВП («хорошего» холестерина). Поэтому очень важно принимать фибраты и тиазолидиндионы под руководством врача. []
Функции
Липопротеиды играют важную роль в организме человека. Благодаря транспортным белкам холестерин растворяется в плазме крови и начинает перемещаться по организму. Поступление холестерола в организм происходит не только из пищи. Почти 80% компонента жирового обмена вырабатывается в печени.
Холестерол принимает активное участие в процессе синтеза гормонов полового предназначения, оказывает укрепляющее и защищающее воздействие на клеточные мембраны. Кроме того, компонент жирового обмена способствует восстановлению клеточных мембран, выработке витамина Д.