Большинство привыкло считать, что показатели артериального давления (АД) необходимо контролировать только людям старше 40 лет. Подобное мнение возникло из-за частого появления на слуху термина «гипертония», означающего повышение уровня АД выше нормы. Действительно, гипертония больше характерна для пациентов старшего возраста, однако, данное патологическое состояние может возникать у представителей каждой возрастной группы лиц.
Существует и другое понятие – «гипотония», которое означает снижение показателей артериального давления ниже нормы. Оно чаще возникает у детей и подростков, а также молодых женщин. Именно поэтому периодический контроль над показателями АД должен проводиться для представителей любой возрастной категории, в том числе и самых маленьких. Далее в статье рассмотрено, какая норма давления у детей разных возрастов, для чего его необходимо контролировать и то, какие факторы влияют на отклонение показателей от нормы.
Что такое давление и от чего оно зависит
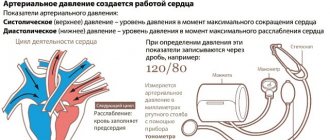
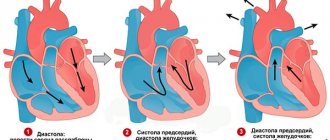
Ток крови по сосудам организма человека происходит благодаря ее выбросу из сердца и разности давления в сосудах различного диаметра (артериях, венах и капиллярах). При каждом сокращении сердечной мышцы определенное количество крови под напором выбрасывается в аорту (наибольшую артерию) и легочной ствол. Ритмическая работа сердца обеспечивает периодические колебания уровня АД: повышение показателей во время сокращения (систолы) сердца и снижение в период расслабления (диастолы).
Наивысшие цифры фиксируются во время систолы, поэтому такое давление называют систолическим (верхним), минимальные в период диастолы, а значит, такое давление – диастолическое (нижнее). Уровень АД зависит от того, к какой возрастной группе населения принадлежит человек. Артериальное давление у детей ниже, чем у взрослых. Подобное объясняется тем, что у малышей и подростков стенки артерий более эластичные.
И также более низкие показатели в детском возрасте объясняются низким тонусом сосудов, наличием коротких и прямых капилляров, в результате чего снижается периферическое сопротивление. В период полового созревания в организме происходит ряд изменений, при которых сердце подростка растет быстрее, чем сосуды. В результате возникает так называемая юношеская гипертония, при которой верхнее давление увеличивается до 140 мм рт. ст., однако такое состояние носит временный характер.
Нет рекламы 1
Диагностика
Для постановки диагноза, в первую очередь, необходимы результаты измерения артериального давления. Обычно это делается в сидячем положении в первой половине. Измерение происходит три раза, интервал между этим составляет три минуты. Также оно делается не сразу после нагрузок умственного или физического плана, а после того, как пройдет час. Кроме того, применяются следующие метода диагностики: ЭКГ, ЭХО-кг, СМАД, исследование вегетативного гомеостаза, регистрация ЭЭГ, психологическое тестирование, клинические и биохимические исследования крови, консультация необходимых специалистов для того, чтобы исключить вторичную артериальную гипотензию. Для подтверждения диагноза при артериальной гипертензии используется суточный мониторинг и пробы с разными видами нагрузок. В процессе исследования важно выявить причину повышения давления, если гипертония носит вторичный характер. Именно это помогает врачу назначить эффективное лечение. Если не устранить причину гипертонии, лечебные мероприятия не дадут желаемого эффекта, результат будет временным.
Показатели у новорожденного и грудного ребенка
Какое давление должно быть у ребенка до года (мм рт. ст.):
- От рождения до 14 дней – 60-95 (систолическое), 40-50 (диастолическое).
- От 14 дней до 1 месяца – 80-115 (систолическое), 40-75 (диастолическое).
- От 1 месяца до 1 года – 90-115 (систолическое), 50-75 (диастолическое).
Неонатологические и педиатрические нормативы говорят о том, что быстро подсчитать, нормальное ли систолическое давление у ребенка до года, можно по следующей формуле: 76+2n, где n означает возраст малыша в месяцах. Диастолический показатель должен составлять 1/3–1/2 от систолического.
Стандартные «домашние» тонометры не используются для измерения давления у новорожденных
У новорожденных резкое снижение кровяного (артериального) давления часто связано с развитием шокового состояния, причинами которого могут быть:
Как измерить давление самому себе механическим тонометром
- Внутреннее кровотечение.
- Родовая травма.
- Сепсис.
- Гемолитическая болезнь новорожденных (отечная форма).
- Тяжелая форма асфиксии.
- Врожденные пороки сердца.
- Тяжелый респираторный дистресс-синдром.
- Сердечная недостаточность.
- Кровоизлияние в надпочечник.
- Пневмоторакс и др.
В подобных случаях, кроме снижения АД, у ребенка наблюдается бледность кожи, увеличение или, наоборот, снижение частоты биения сердца, появление одышки. Нижние конечности становятся холодными, резко снижается или полностью отсутствует выделение мочи.
Важно! Наиболее часто снижение АД наблюдается у недоношенных больных детей.
Артериальная гипертензия (повышение цифр давления) не характерна для доношенных малышей, которые родились здоровыми. Патологическое состояние считается вторичным, поскольку возникает на фоне определенных заболеваний, например, патологии почечного аппарата и мочеточников, открытого артериального протока, бронхолегочной дисплазии. Увеличивается АД у новорожденного, если мать принимала в период вынашивания стероидные препараты или малышу после рождения был назначен прием индометацина.
Симптоматика повышения уровня давления у новорожденного проявляется раздражительностью и общим беспокойством, немотивированным плачем, одышкой и приступами апноэ (кратковременной остановки дыхания), судорогами. Адекватно подобранное лечение позволяет вернуть давление у ребенка в норму.
Нет рекламы 2
Нормы пульса
Для подсчета пульса у ребенка нужно иметь простой секундомер. На руке новорожденного ребенка пульс мерить неудобно, поэтому пальцы придется приложить к сонной артерии.
Перед измерением пульса ребенок должен быть в спокойном состоянии и находится в удобной позиции. Найдите артерию и почувствуйте биение пульса. Теперь засеките на часах 60 секунд и начинайте отчет биений. У малышей наблюдается достаточно быстрый пульс, иногда даже аритмичный.
| Возраст ребенка | Среднее значение | Норма пульса в минуту |
| Первый месяц жизни | 140 | 110 – 170 |
| От месяца до 1 года | 132 | 102 – 162 |
| От 1 года до 2 лет | 124 | 94 – 154 |
| От 2 до 4 лет | 115 | 90 – 140 |
| От 4 до 6 лет | 106 | 86 – 126 |
| От 6 до 8 лет | 98 | 78 – 118 |
| От 8 до 10 лет | 88 | 68 – 108 |
| От 10 до 12 лет | 80 | 60 – 100 |
| От 12 до 15 лет | 75 | 55 – 95 |
| От 15 лет | 70 | 60 – 80 |
Изучите внимательно нормы пульса у ребенка в таблице по возрасту. Найдя нужный возраст, подсчитайте, сколько ударов в минуту должно быть у малыша.
Отсутствие нормы и учащение пульса у ребенка более чем на 20% – симптомы тахикардии. А вообще подобные симптомы при беспокойстве, физической нагрузке, повышении температуры, кровопотере и прочих проблемах у ребенка – нормальное явление.
Напротив, расхождения с данными в таблицах при замедлении пульса более чем на 20 % от нормы – симптомы брадикардии, более серьёзной проблемы, которая может проявится из-за перенесенного шока или патологии сердца.
Ускоренный
При физических упражнениях и эмоциональных всплесках у ребенка наблюдается увеличение скорости работы сердца. Норма такого ускорения может превышать обычные показатели в 3 – 3,5 раза. Если пульс ускоряется в состоянии покоя, значит у ребенка симптомы тахикардии. Тахикардия появляется из-за переутомления или перенесенных заболеваний и требует лечения.
Замедленный
Если в состоянии покоя у ребенка число сердечных сокращений менее 60 ударов в минуту — это симптомы брадикардии. Такие признаки при отсутствии патологий являются нормой. Лечение в таком случае не требуется. Профессиональные спортсмены, особенно пловцы, которые тренируют свою выносливость, имеют пульс, не превышающий 40 ударов в минуту.
Если замедление пульса сопровождается головокружением, сильным утомлением и прыгающим давлением, ребенка стоит показать специалисту.
При занятиях спортом
На тренировках куратор должен обращать внимание на состояние здоровья ребенка. Тренеры предлагают маленьким спортсменам подсчитать свой пульс в начале занятия и после его окончания. В таких случаях нужно следить не только за количеством ударов, но и за их ритмичностью. Нагрузки влияют на частоту ударов. Чем больше нагрузка, тем активнее работает сердце ребенка.
Существует специальная формула для расчета, при помощи которой можно узнать какой пульс не отходит от нормы: Х = 220 — возраст ребенка. Значение не должно превышаться.
Давление у ребенка от 1 года до 12 лет
Уровень АД в период с 1 года до 5 лет практически не изменяется. Средние показатели систолического давления – 100–115 мм рт. ст., диастолического – 60–75 мм рт. ст. Нормальное детское давление:
- С 6 до 9 лет – 100–125/60–80 мм рт. ст.
- С 9 до 12 лет – 110–125/70–85 мм рт. ст.
Формула для расчета показателей верхнего давления у детей после года: 90+2n, где n означает количество лет. Диастолическое должно составлять 1/3–1/2 от верхнего значения. До 5-летнего возраста уровень АД не зависит от гендерных различий. 6–9 лет – период, когда у мальчиков цифры на 2–5 мм рт. ст. больше, чем у девочек, а 9–12 лет – наоборот.
Стойкое повышение или снижение показателей должно настораживать, поскольку дети обычно не болеют первичными формами артериальной гипо- и гипертензии. Любые зафиксированные цифры необходимо перепроверять несколько раз на протяжении суток.
Гипотония
Если клинические проявления отсутствуют, можно думать о физиологическом варианте гипотонии, которое не требует медицинского вмешательства. Подобное возникает у детей астенического телосложения, а также тех, кто занимается спортом или активно двигается на протяжении дня. Патологическая форма состояния проявляется слабостью, снижением работоспособности, отсутствием желания заниматься любимыми делами, головокружением, учащением сердцебиения.
Причинами снижения уровня АД у детей в возрасте от 1 года до 12 лет могут быть различные виды анемии, кровопотеря различной интенсивности, патологии щитовидной железы, надпочечниковая недостаточность, болезни сердца и сосудов, а также передозировка некоторыми лекарственными средствами. Опасность состояния заключается в замедлении кровообращения, что, в свою очередь, приводит к тому, что ткани организма не получают достаточного количества кислорода.
Гипертония
Существует две основные формы гипертонии: первичная, причину которой достоверно выяснить не удалось, и вторичная, провоцирующим фактором которой стало конкретное заболевание. Опасность увеличения кровяного давления заключается в возможном поражении сердца, почек, сетчатки глаз и головного мозга. И также в разы возрастает риск развития инсульта и инфаркта. На протяжении длительного периода времени родители даже могут не подозревать, что у их ребенка развивается гипертония.
Сидячий образ жизни – фактор, влияющий на изменение показателей кровяного давления
Характерные симптомы:
- Головная боль.
- Головокружение.
- Ощущение пульсации в области висков.
- Шум и звон в голове.
- Появление «мушек» перед глазами.
Позже может снижаться острота зрения, учащается количество походов в туалет «по-маленькому», появляются болезненные ощущения в области сердца.
Особенности лечения
При выявленных отклонениях от нормы необходимо исключить все провоцирующие моменты: сбалансировать рацион, сбросить лишний вес, присоединить регулярные физические упражнения.
Чтобы понизить давление обязателен атерогенный профиль питания, при котором продукты подбираются таким образом, чтобы снизить прогрессирование заболевания и восстановить нормальный обмен веществ, в том числе и липидный. Это морепродукты, нежирная рыба, мясо, орехи, цитрусовые.
Кроме того, ограничивают прием соли до 5 г. Подростку показано плавание, пешие прогулки. Эти простые меры позволяют снизить АД на 5-8 единиц. При этом нужно регулярно мониторировать давление, ежедневно записывая показатели.
Народные рецепты, согласованные с врачом, предполагают стабилизацию артериальных показателей. Рекомендуют чай из шиповника, барбариса, календулы. Свежевыжатые соки моркови, свеклы (обязательно развести водой), брусники. Готовые аптечные настойки боярышника, пустырника, валерианы. Подросткам при дискомфорте в области сердца делают компрессы на грудь из горчицы или яблочного уксуса.
Только если высокое давление, резистентно к общим оздоровительным мероприятиям, травам, рациональному питанию, ребенка начинают лечить лекарственными препаратами. Общие принципы терапии сводятся к следующему:
- используют пролонгированные метаболические гипотензивные препараты;
- выбор стартовых средств диктуется причиной гипертензии;
- в комплексе обязательно участвуют ингибиторы АСЕ (ингибиторы ангиотензин-конвертирующего фермента), они действуют на ренин-ангиотензивную систему, которая выделяет ангиотензин II, известный как один из наиболее эффективных гипертензивных агентов;
- нарушение функции почек диктует использование лекарств, выводящихся печенью;
- начинают лечение с минимальных доз, при отсутствии результата начинают комбинировать препараты;
- обязательно сочетают гипотензивную терапию с назначением корректоров липидного, углеводного, пуринового обмена, дезагрегантами, чтобы нормализовать микроциркуляцию;
- терапия длительная.
Лечение проводится под контролем врача. Применяют:
- ингибиторы АСЕ (АПФ): Фозиноприл, Спираприл, Омапатрилат;
- блокаторы кальциевых каналов: Лерканидипин, Нифедипин, Нимодипин;
- бета-блокаторы: Бетаксолол, Картеолол, Лабеталол;
- диуретики: Гипотиазид, Верошпирон, Триампур, Спиронолактон;
- седативные: Новопассит, Афобазол, Элениум.
Симпатолитики, адреноблокаторы, прямые вазодилататоры в настоящее время в лечении АГ у подростков не актуальны.
Каждый класс лекарственных препаратов имеет свои преимущества и противопоказания. Выбор препарата осуществляется с учетом причины АГ, величины АД, возраста пациента, сопутствующих заболеваний.
С гипотонией – другая история: ни о каком народном лечении речи не идет. Если и назначаются отвары и БАДы, то только из аптеки, по рецепту врача. Спиртовые настойки элеутерококка, лимонника, женьшеня, эхинацеи или бессмертника. Тут огромное значение имеет дозировка, поэтому собственное приготовление исключается. На первом месте – изменение образа жизни подростка.
Очень хорошо купирует подростковую гипотонию нормализация микроклимата в семье, школе, спортивном коллективе. Правильный режим дня, хороший, крепкий сон, контрастный душ по утрам или тонизирующие ванны, достаточный отдых, чередующийся с дозированной физической или умственной нагрузкой – залог успеха. Следует ограничить компьютерные игры, просмотры фильмов.
В домашних условиях полезен имбирный чай с медом, корицей, крепкий черный сладкий чай, кофе, горячий шоколад. Гипотония подразумевает соленую пищу, иногда достаточно воблы или бутерброда с селедкой, соленого огурчика, помидоры, чтобы нормализовать давление. При этом в организме скапливается вода, которая наполняет кровоток, увеличивая объем циркулирующей крови, усиливает АД на сосуды, автоматически поднимая давление.
Прекрасные результаты дает иппотерапия, плавание с дельфинами, простое общение с домашними питомцами. Все физические нагрузки подбирают под контролем врача, с учетом сопутствующих патологий. Возможен массаж воротниковой зоны, кистей рук.
К лекарствам прибегают в крайнем случае. Рекомендуют:
- Адаптогены – укрепляют, стимулируют, обладают высокой биологической активностью: радиола розовая, женьшень, мумие, витаминно-минеральные комплексы;
- Ноотропы – поддерживают высшие психические мозговые функции, улучшают внимание, побуждают к изучению нового материала: Ноотропил, Церебрил, Луцетам, Ойкамид;
- Антидепрессанты – снижают напряжение, улучшают настроение: Афобазол, Прозак, Паксил;
- Транквилизаторы – купируют тревожность, страх: Диазепам, Феназепам, Мебикар.
Все лекарственные средства принимают в дозировках, которые соответствуют возрасту.
Подростковый период
Речь пойдет о возрасте 12–15 лет. Нормальные цифры в этот период можно посмотреть в таблице.
| Возраст | Верхнее (мм рт. ст.) | Нижнее (мм рт. ст.) | ||
| Минимум | Максимум | Минимум | Максимум | |
| 12, 13, 14, 15 лет | 110 | 135 | 70 | 85 |
Параллельно с показателями АД необходимо померить и частоту сердечных сокращений (пульс). Для пубертатного периода оптимальные цифры – 55–95 уд/мин. Несовершенство регуляции вегетативных функций, что характерно для подросткового возраста, объясняет частые скачки кровяного давления. В это время организм юношей и девушек испытывает серьезные перегрузки, которые еще и подкрепляются изменением гормонального фона. Изменение показателей АД у подростков проявляется как его повышением, так и снижением.
У девушек гипертония может наблюдаться с 12-летнего возраста, у юношей – позже, с 14 лет. Наиболее частая причина, вероятно, заключается в избыточном уровне адреналина и альдостерона. Большое количество гормонов провоцирует сужение сосудов, что и вызывает развитие гипертонии. Симптомы состояния могут отсутствовать или быть выражены слабо. Провоцирующими факторами также считаются ненормированный режим дня, бессонница, проведение большого количества времени за компьютером, избыточная нагрузка на организм (например, участие в спортивных соревнованиях).
Гипотония может наблюдаться и у полностью здоровых детей, например, после переедания, при нахождении в душном помещении, у подростков с астеническим типом телосложения. И также причинами могут стать низкая физическая активность и длительное воздействие стресса.
Нет рекламы 3
Гипотония
Не лучшим образом на самочувствии отражается пониженное давление. Заболевание диагностируют в случае, если значения систолического и диастолического давления занижены от предельных границ нормы на 15 мм рт. ст. Первые симптомы низкого давления большинство родителей связывают с переутомлением в школе. Ребенок становится вялым, теряет интерес к учебе, жалуется на головную боль, которая локализуется в височной области, слабость и тошноту.
Один из симптомов гипотонии — потеря аппетита
С развитием болезни симптоматика усиливается, начинаются обмороки, во время которых ребенок может травмироваться, например, удариться головой. Перед потерей сознания ребенок бледнеет, возникают боли в животе, в глазах темнеет, мышцы становятся слабыми, воздуха не хватает. Восстанавливается сознание после обморока обычно самостоятельно. В некоторых случаях необходима неотложная помощь.
Причины развития гипотонии следующие:
- Наследственная предрасположенность (склонность к низкому давлению чаще всего передается ребенку по материнской линии).
- Осложнения при родах (гипотония обычно развивается у недоношенных малышей, а также детей, чьи мамы страдали от низкого давления во время беременности).
- Климатические условия (давление традиционно понижено у жителей высокогорных районов).
- Нехватка необходимых микроэлементов и витаминов в рационе.
- Бессолевая диета.
- Ускоренное или замедленное физическое развитие, а также физиологические особенности (гипотония характерна для людей астенического телосложения).
- Хронические заболевания и патологии (диабет, сердечная и почечная недостаточность, пороки сердца).
Если обычно АД нормальное, а приступы гипотонии возникают эпизодически, необходимо выяснить, чем вызвано состояние. Возможно, ребенок переутомляется из-за нагрузки в школе или усиленно занимается спортом. С низким давлением в младшем школьном возрасте чаще сталкиваются девочки. Признаки гипертонии чаще диагностируют у мальчиков.
Фиксация показателей
Диагностика артериальной гипо- или гипертензии основывается на трехкратном измерении показателей. Чтоб правильно мерить давление у детей, необходимо подобрать тонометр по возрасту ребенка. Табличные значения помогут выбрать оптимальную ширину манжеты, по данным Всеукраинской организации здравоохранения.
| Возрастная категория | Ширина манжеты (см) |
| Новорожденные и грудные дети | 2,5 |
| 1–3 года | 5–6 |
| 4–7 лет | 8–8,5 |
| 8–9 лет | 9 |
| 10–13 лет | 10 |
| 14–16 лет | 13 |
Как измерять АД детям и подросткам:
- Необходимо дать ребенку время адаптироваться к тем условиям, в которых будет проходить измерение (5–10 мин).
- Рука, на которой будет проводиться измерение, должна находиться на уровне сердца, спина должна упираться о спинку стула, ноги не должны быть скрещенными. Рукав не должен сдавливать руку выше места фиксации манжетки.
- Стетофонендоскоп прикладывают к области локтевой ямки в месте проекции плечевой артерии.
- Фиксируют манжетку на 2,5 см выше локтевой ямки. Закрывают вентиль груши, убедившись, что показатели находятся на 0 мм рт. ст.
- Нагнетают воздух в манжетку, пока не исчезнет пульсация, добавив 20–30 мм рт. ст. Далее вентиль груши медленно открывают, внимательно следя за тем, на какой цифре пульсация стала слышна вновь. Это первый показатель – систолическое давление.
- Момент исчезновения пульсации – второй показатель (диастолическое давление).
- Показатели зафиксировать на бумагу или в медицинскую документацию.
Тонкости измерения
На точность полученных при измерении показателей самостоятельно можно рассчитывать лишь в случае, если соблюдены следующие рекомендации:
- АД у детей (впрочем, у взрослых тоже) не измеряется непосредственно после приема пищи.
- Манипуляцию проводят только после того, как ребенок отдохнул минимум полчаса — час после физических нагрузок.
- Для измерения АД у ребенка используется специальная манжета, соответствующая ширине руки маленького пациента.
- Рука должна быть разогнута, ладонь смотрит вверх.
- Между рукой и манжеткой при закреплении необходимо оставить пространство, в которое свободно проходит палец.
Замеры проводятся впервые? Не стоит нервничать при виде отличающихся от нормы цифр на мониторе тонометра. Причиной, какая вызвала колебания АД, может стать перемена погоды, нервное перенапряжение и даже некоторые продукты питания. Уточнить результаты можно, измерив давление на другой руке через 4—10 минут. Самым точным будет минимальное значение.
Важно! Если артериальное давление повышается или понижается регулярно, а самочувствие ребенка вызывает некоторые беспокойства, необходимо обратиться к специалисту, который назначит обследование и сможет определить причину состояния.
Исключив фастфуд, быстрые углеводы, сладкую газировку, вы сможете предотвратить ожирение, которое традиционно сопровождают перепады давления
Как избежать скачков АД у детей
Важно следовать следующим рекомендациям специалистов. В первую очередь необходимо изменить режим дня ребенка, больше находиться на свежем воздухе, полноценно спать ночью, малышам важен и дневной сон. По утрам желательно выполнять легкую зарядку, чтоб организм успел проснуться.
Артериальное давление – важный показатель, который необходимо контролировать даже в детском возрасте
Следующий шаг – нормализация режима питания. Дети любят, оставшись без родительского контроля, кушать фастфуд, чипсы, орешки. Важно объяснить, что подобная еда неполезна для организма. Следует увеличить количество употребляемых фруктов и овощей, каш, молочных продуктов, уменьшить поступление соли (последняя рекомендация для гипертоников).
При склонности к гипертонии полезен массаж воротниковой зоны, головы и лица. При гипотонии – поясничного отдела, живота, ягодиц и нижних конечностей. И также специалисты рекомендуют уделять внимание водным процедурам: при гипертонии полезными считаются теплые ванны с травяными настоями, отварами, при гипотонии, наоборот, необходим контрастный душ, который будет оказывать тонизирующее действие. И также специалисты могут посоветовать давать ребенку лекарственные средства, которые назначаются в индивидуальном порядке.
Как нормализовать артериальное давление
{banner_banstat4}
АД должно быть всегда в пределах возрастных норм. Если наблюдаются частые скачки в сторону понижения или повышения, специалисты назначают специальное лечение и корректируют образ жизни ребёнка.
Таблица «Способы нормализации давления»
| Как понизить АД | Следить за распорядком дня. Утренний подъём и отхождение к ночному сну должно быть ежедневно в одинаковое время |
| Ограничить употребление маринованных, консервированных продуктов. Снизить суточную дозу соли (пища должна быть слабо подсоленной) | |
| Наладить сон. Необдимость детского организма в ночном сне – не менее 8–9 часов в сутки. Малышей дошкольного возраста нужно укладывать на дневной сон (1,5–3 часа) | |
| Лечение гипотензивными препаратами (диуретики, спазмолитики, блокаторы кальциевых каналов, ингибиторы АПФ). Лекарства подбираются врачом индивидуально, исходя из основного заболевания | |
| Не допускать переутомления. Физические нагрузки должны быть умеренными, а тренировки – дозированными | |
| Максимальное ограничение стрессовых факторов, эмоционального перенапряжения | |
| Чаще бывать на свежем воздухе | |
| В подростковом возрасте исключить злоупотребление слабыми алкогольными напитками и курением | |
| Как повысить АД | Сбалансировать рацион, чтобы в юный организм поступали все необходимые вещества. Ребёнок должен употреблять больше фруктов, овощей, мяса, рыбы, кисломолочных продуктов, бобовые и каши. Питание необходимо сделать дробным (5–6 раз в сутки) |
| Вести активный образ жизни. Повышению низкого давления способствует бег, плаванье, велоспорт, гимнастика, танцы. Главное, учитывать интересы ребёнка | |
| Укрепить защитные силы организма. В этом помогут длительные прогулки на свежем воздухе (не менее 40 минут) и полноценное питание | |
| Использовать адаптогены (после консультации с врачом). Настойка лимонника, женьшеня или элеутерококка повышают тонус и эластичность сосудов | |
| Применять физиотерапию. Хорошо помогает контрастный душ, массаж подводный. Нормализация давления подобными способами настаёт уже через 7–10 сеансов | |
| Лечебный массаж. Проводится специалистом. Восстанавливает нормальную работу сердца, сосудов и нервной системы, стабилизирует давление |
Профилактические меры и конкретная терапия помогают восстановить нормальную работу сердца и сосудов, укрепить защитные силы молодого организма и улучшить общее состояние ребёнка. Главное, сначала обследовать и выявить причины отклонений, а потом приступать к лечению.
Дифференциальная диагностика отравлений, сопровождающихся миозом
| Симпто-матика | Психоактивные вещества | |||
| Опиаты | Этанол | Барбитураты | Бензодиазепины | |
| Зрачок | Миоз | Миоз | Миоз | Миоз |
| Уровень сознания | Угнетено, до комы | Возбуждение сме-няется угнетением | Сонливость, кома | Сонливость, кома |
| Кожа и слизистые | Бледные, влажные, липкие | Гиперемия сменя-ется бледностью. Обильный пот, гиперсаливация. | «Барбитуратовый ожог» — пузыри в месте давления | Потливость |
| Судороги | Есть | Возможны (опасный предвестник комы) | Нет, миорелаксация | Нет, миорелаксация |
| ЧСС, пульс | Брадикардия, затем нитевид-ный пульс | Тахикардия сменяется брадикардией | Не изменена | Не изменена |
| АД | Гипотония | Гипертензия, затем гипотония | Гипотония | Гипотония |
| Дыхание | Угнетено вплоть до апноэ | Тахигипопноэ | Угнетено | Угнетено |
| Отек легких | Возможен | Нет | Есть | Есть |
| Бронхорея | Нет | Нет | Нет | Нет |
| Т тела | Понижена | Не изменена | Не изменена | Не изменена |
| Боль в животе | Нет | Нет | Нет | Нет |
| Диспепсия | Рвота | Нет | Тошнота, рвота | Тошнота, рвота |
Дифференциальная диагностика отравлений, сопровождающихся мидриазом
| Симптоматика | Психоактивные вещества | ||||||
| Трициклические антидепрессанты | Кокаин | Экстази | Амфетамины | Гашиш | ЛСД | Грибы – галлюциногены | |
| Зрачок | Мидриаз | Мидриаз | Мидриаз | Мидриаз | Мидриаз | Мидриаз | Мидриаз |
| Уровень сознания | Зрительные галлюцинации, угнетение сознания вплоть до комы | Возбуждение слуховые галлюцинации | Возбуждение паника, бред | Возбуждение психозы | Возбуждение возможны галлюцинации бред | Возбуждение паника, галлюцинации бред | Зрительные и слуховые галлюцинации |
| Кожа и слизистые | Сухость слизистых | Потливость, бледность, следы расчесов, «кокаиновые клопы» | Потливость | Обычные | Инъецирован-ные сосуды склер | Потливость | Потливость, гиперсаливация |
| Судороги | Возможны | Нет | Сведение челюстей | Нет | Сведение мышц | Нет | Нет |
| ЧСС, пульс | Тахикардия, внезапная остановка сердца | Тахикардия | Тахикардия | Тахикардия | Тахикардия | Тахикардия | Брадикардия переходит в тахикардию |
| АД | Не изменено | Гипертония | Не изменено | Гипертония, затем гипотония | Гипертензия | Гипертензия | Гипертензия |
| Дыхание | Угнетено | Кокаиновый насморк | Не изменено | Бронходилятация | Не изменено | Не изменено | Не изменено |
| Отек легких | Нет | Нет | Нет | Нет | Нет | Нет | Нет |
| Бронхорея | Нет | Нет | Нет | Нет | Нет | Нет | Нет |
| Т тела | Гипертермия | Гипертермия | Гипертермия | Гипертермия | Не изменена | Лихорадка | Лихорадка |
| Боль в животе | Парез кишечника | Нет | Нет | Нет | Нет | Нет | Есть |
| Диспепсия | Нет | Нет | Нет | Тошнота, рвота | Нет | Тошнота | Тошнота, рвота, диарея |
| Эксикоз | Нет | Нет | Есть | Нет | Нет | Нет | Есть |
| Зрение | Спазм аккомодации | Не изменено | Не изменено | Не изменено | Не изменено | Не изменено | Диплопия |
Объем жидкости для промывания желудка
| Возраст | Разовый (мл) | Общий (мл) |
| Новорожденный | 15-20 | 100 |
| 1 – 6 месяцев | 60-100 | 500 |
| 7-12 месяцев | 110-150 | 1000 |
| 2-5 лет | 200-350 | 3000-5000 |
| 6-10 лет | 350-450 | 6000-8000 |
| 11-15 лет | 450-600 | 6000-10000 |
| Взрослые | 5-10 мл/кг | 2-5-10-кратный |
Максимальный объем инфузии коллоидов на догоспитальном этапе
| Возраст | Количество раствора в мл |
| до 1 года | 200 |
| 1-5 лет | 200-400 |
| 6-10 лет | 400-600 |
| 11-15 лет | 600-800 |
| 15 лет и старше | 1000 |