В чем причина гиперхолестеринемии?
Наиболее частая причина повышения уровня холестерина – избыточное питание, малоподвижный образ жизни. Современный человек слишком мало тратит калорий, при «полноценном» питании. Определенную роль играет наследственная предрасположенность.
Кроме этого, гиперхолестеринемия может быть вторичной и провоцироваться такими заболеваниями, как:
- сахарный диабет;
- снижение функции щитовидной железы (гипотиреоз);
- поражение почек в виде нефротического синдрома;
- нарушения деятельности печени;
- генетических заболеваний (семейная гиперхолестеринемия).
Гиперхолестеринемия может возникать и на фоне приема некоторых групп фармакологических препаратов.
К ним относятся:
- прогестины;
- анаболические стероиды;
- разные виды иммунодепрессантов.
Факторами риска развития гиперхолестеринемии служат:
- наследственная предрасположенность;
- излишняя масса тела;
- низкая физическая активность;
- хронические или острые стрессы.
Исследователи обнаружили связь высокого уровня холестерина с повышенным инфицированием клеток вирусом SARS-CoV-2. Возможно, это дает ответ на вопрос, почему у людей с такими нарушениями обмена веществ, как сахарный диабет и сердечно-сосудистые заболевания, которые часто имеют повышенный уровень холестерина (гиперхолестеринемию), более высокий риск тяжелого течения COVID-19.
По данным исследования STEPS, проведенного в 2021 году, распространенность гиперхолестеринемии в Беларуси составляет 38,2% (>5ммоль/л). Доля женщин (42,6%), имеющих повышенный уровень общего холестерина несколько выше, чем мужчин (33,4%).
Что такое гиперхолестеринемия и кто в группе риска
Основную долю холестерина (около 80%) вырабатывает сам организм, оставшиеся примерно 20% попадают с пищей. Гиперхолестеринемия – это нарушение обмена липидов в организме человека, которое сопровождается повышением уровня холестерина в крови.
Виктор Снежицкий, доктор медицинских наук, профессор Гродненского областного клинического кардиологического центра, член-корреспондент Национальной академии наук.Виктор Снежицкий:
В группу риска входят люди, рацион которых богат животными жирами (красное мясо, колбасы, сосиски, мучные кондитерские изделия, выпечка) либо есть генетические особенности/аномалии. Кроме того, некоторые заболевания (например, сахарный диабет, гипотиреоз, гломерулонефрит) сопровождаются повышением концентрации холестерина в крови. Приём ряда лекарств (глюкокортикоиды, гормональные контрацептивы, бета-адреноблокаторы) также может приводить к гиперхолестеринемии.
Серьезным провоцирующим фактором является курение. Кроме того, развитию гиперхолестеринемии подвержены люди с ожирением, а также пациенты с сопутствующими заболеваниями (сахарный диабет, болезни печени и почек, артериальная гипертензия, снижение функции щитовидной железы).
Ярко выраженных симптомов гиперхолестеринемии нет, в этом и состоит ее коварство. Вместе с тем, повышенный уровень холестерина повышает риск развития сердечно-сосудистых катастроф (инсультов и инфарктов, атеросклероза, хронической ишемической болезни сердца, окклюзии периферических артерий), причем иногда в молодом возрасте. Существует несколько клинических проявлений, которые могут указывать на большой уровень холестерина в крови:
- ксантомы (плотные образования желтого цвета) на веках;
- ксантомы на сухожилиях (в виде наростов);
- так называемая липоидная дуга роговицы глаз — ободок холестерина (белого или серовато-белого цвета).
Важность липидного профиля пациента
Ключом к диагностике нарушений липидного обмена и обмена холестерина, как частного случая дислипидемий, является комплексная оценка изменений в биохимических показателях крови, которые характеризуют обмен липидов (липидограмма). Причем важно определять не только общий холестерин, но и ряд фракций липидов. Чаще всего оценивают четыре показателя:
- общий холестерин;
- холестерин липопротеинов низкой плотности;
- холестерин липопротеинов высокой плотности;
- триглицериды.
Виктор Снежицкй:
Под термином «общий холестерин» понимают его суммарную концентрацию, в то время как весь холестерин, содержащийся в крови, распределён по разным фракциям — липопротеинам низкой и высокой плотности и некоторым другим.
Липидограмма. Норма
Для обычного здорового человека в возрасте до 40 лет без хронических заболеваний нормальный уровень холестерина в крови не должен превышать 5 ммоль/л.
Биохимический анализ крови (норма):
- Общий холестерин – не более 5 ммоль/л.
- Холестерин липопротеидов низкой плотности (ЛПНП) – 1,71—3,5 ммоль/л
- Холестерин липопротеидов высокой плотности (ЛПВП) – менее 1 ммоль/л
- Триглицериды – меньше 1,8 ммоль/л.
Есть ли риск более тяжелого течения Covid-19 у пациента с гиперхолестеринемией
- Сама по себе дислипидемия является фактором более тяжелого течения коронавирусной инфекции. Кроме того, есть ряд заболеваний (артериальная гипертензия, ишемическая болезнь сердца, сахарный диабет и другие), при которых дислипидемия и, в частности, гиперхолестеринемия, этот риск повышает еще больше, отмечает эксперт.
- К факторам риска тяжелого и осложненного течения SARS-CoV-2 у взрослых относят:
- Возраст старше 60 лет (риск возрастает с возрастом);
- Сопутствующие болезни системы кровообращения (артериальная гипертония, ишемическая болезнь сердца, хроническая сердечная недостаточность);
- Цереброваскулярные заболевания;
- Сопутствующие хронические патологии дыхательной системы (хроническая обструктивная болезнь легких, бронхиальная астма, фиброзные изменения в легких);
- Эндокринопатии (сахарный диабет, метаболический синдром, ожирение);
- Иммунодефицитные состояния (онкологические, гематологические заболевания, ВИЧ-инфекция);
- Другие тяжелые хронические заболевания (хронические заболевания почек);
- Курение.
Течение инфекции Covid-19 может осложниться микротромбозами сосудов. Это является главной проблемой. Вместе с тем, разовьется ли у заболевших коронавирусной инфекцией гиперхолестеринемия в процессе заболевания или после него в настоящее время сказать сложно, считает специалист. Сейчас известно, что наблюдение в течение 12 лет за пациентами, перенесших тяжелый острый респираторный синдром (ТОРС), вызванный SARS-Cov, показало, что риск развития дислипидемии у них повышен. В отношении людей, перенесших SARS-Cov-2, таких сведений пока нет, ввиду небольшого периода наблюдения.
Нужно ли принимать препараты, снижающие уровень холестерина
На эту тему сделано очень много публикаций. В частности, у критически тяжелых пациентов, лечившихся в Ломбардии в Италии, частота случаев гиперхолестеролемии была 18%. В серии других публикаций у пациентов с коронавирусом сопутствующая ИБС зафиксирована у 35,5%, причем смертность у этой категории была очень высокой – 50%. Похожие данные были получены в Нью-Йорке. У 26% госпитализированных пациентов с COVID-19 была сопутствующая гиперлипидемия, и у 10% — ИБС. У тех, кто получал лечение амбулаторно, гиперлипидемия отмечена у 11% и 2% соответственно.
Виктор Снежицкий:
В ранних публикациях было показано, что пациенты, принимающие статины, имеют меньший (на 35%) риск заболеть COVID-19. Кроме того, прием этих лекарственных средств, ассоциируется с существенным улучшением прогноза: у пациентов c ИБС и COVID-19 было отмечено более легкое течение заболевания, более быстрое выздоровление, ниже смертность. В одном из мета-анализов указаны результаты, свидетельствующие о 30% снижении смертности людей с коронавирусной инфекцией при использовании в лечении коморбидной ИБС статинами.
Кроме того, доказаны плейотропные (множественные) эффекты статинов. А именно:
- противовоспалительное и иммуномодулирующее действие;
- снижение способности SARS-CoV-2 к инфицированию за счет прямого ингибирования (подавления) одной из вирусных протеаз, непосредственно принимающих участие в этом процессе;
- увеличение экспрессии АПФ2 с нормализацией работы ренин-ангиотензин-альдостероновой системы (регулирует артериальное давление) и снижением степени повреждения легких.
Виктор Снежицкий:
Эти эффекты свидетельствуют о целесообразности продолжения приема статинов у пациентов с COVID-19 или назначения их лицам, имеющим соответствующие показания. Вместе с тем, в более поздних публикациях, в том числе в крупных мета-анализах, указывается, что прием статинов во время болезни COVID-19 не влияет на исходы, в том числе на смертность. Однако рекомендация продолжить прием статинов, если есть показания и нет противопоказаний, остается в силе.
Кроме того, согласно исследованиям, касающимся опыта применения и эффективности препаратов из группы ингибиторов PCSK-9 на фоне лечения пациентов с COVID-19 и ИБС, рекомендуется продолжить их прием в виде монотерапии или в комбинации со статинами, в зависимости от исходных состояний. Использование PCSK-9 ингибиторов может дополнительно снизить уровни ЛПНП и риск сердечно-сосудистых заболеваний.
Вместе с тем, важно соблюдать осторожность при назначении липид-снижающей терапии у пациентов с COVID-19, так как высока вероятность межлекарственных взаимодействий, подчеркнул профессор.
Виктор Снежицкий:
У таких пациентов возрастает риск тромбозов и вероятность дестабилизации существующих атеросклеротических бляшек. Отмечается повышение частоты инфарктов и инсультов. Подходы к диагностике и лечению дислипидемий во время заболевания COVID-19сформулированы в соответствующих протоколах и рекомендациях (например – Шляхто Е. В., Арутюнов Г. П., Беленков Ю. Н. …. В. А. Снежицкий. – «Применение статинов, антикоагулянтов, антиагрегантов и антиаритмических препаратов у пациентов с COVID-19». Кардиология. 2020; 60(6); Е. В. Шляхто, и соавт. – «Руководство по диагностике и лечению болезней системы кровообращения в контексте пандемии COVID-19». — Российский кардиологический журнал 2020; 25 (3).
Пациента с гиперхолестеринемией следует вести в соответствии с протоколами, утвержденными Министерством здравоохранения Беларуси. Наблюдать пациента в динамике, мониторировать лабораторные показатели (в первую очередь уровень тропонина, Д-димеров, С-реактивного белка), записывать ЭКГ.
В настоящее время недостаточно данных относительно отдаленного прогноза последствий перенесенной инфекции COVID-19 у пациентов, имевших дислипидемию до заболевания. Но со временем, конечно, это будет возможно. Без точных научных данных, проверенных временем, любые предположения и заявления являются спекуляциями.
Данная информация предназначена только для медицинских и фармацевтических работников. Подлежит распространению в местах проведения медицинских или фармацевтических выставок, семинаров, конференций и иных подобных мероприятий или прямой передаче медицинским и фармацевтическим работникам. Распространение информации любыми другими способами, которые открывают доступ к ней неопределенному кругу лиц, запрещено. Использованные изображения не являются изображениями реальных пациентов. Статья создана при поддержке Novartis Pharma Services AG (Швейцария), представительство в Республике Беларусь. BY/NEUR/11.2020/pdf/102662
К чему может приводить гиперхолестеринемия?
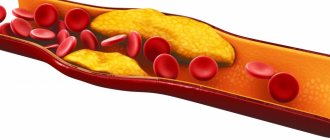
В первую очередь, повышенный холестерин является главным фактором развития атеросклероза. Его отложения на стенках сосудов с образованием атеросклеротических бляшек несут непосредственную угрозу всем органам и системам пациента.
Во-первых, сужается сам просвет сосуда, а значит, он начинает пропускать все меньшее количество крови, вызывая ишемию (кислородное голодание) тех органов, которые он кровоснабжает. Поражаются в первую очередь сердце, почки и головной мозг. Диаметр сосудов, кровоснабжающих эти органы, сужается из-за наличия атеросклеротических бляшек, вызывая ишемию. При тяжелом поражении артерий ног развивается хроническая недостаточность кровоснабжения, которая может приводить к появлению очагов некроза и изъязвлению тканей.
Гиперхолестеринемия приводит к образованию бляшек в стенке наиболее крупного сосуда в нашем теле – аорты, приводят к потере ее упругости и толщины. В результате стенка под давлением крови растягивается и возникает аневризма аорты. А она в свою очередь может приводить к расслоению или разрыву, что является крайне опасным состоянием для жизни пациента.
Типы дислипидемий
Что это такое и как лечить? Дислипидемия (гиперлипидемия) — это повышение содержания липидов и липопротеинов относительно оптимальных значений и/или возможное снижение уровней липопротеинов высокой плотности или альфа-липопротеинов. В группе дислипидемий основное внимание уделяется гиперхолестеринемии, так как повышенный уровень холестерина (липопротеинов низкой плотности) напрямую связан с повышенным риском возникновения ИБС.
В плазме две основные фракции липидов представлены холестерином и триглицеридами. Холестерин (ХС) — важнейший компонент клеточных мембран, он формирует «каркас» стероидных гормонов (кортизол, альдостерон, эстрогены и андрогены) и желчных кислот. Синтезируемый в печени ХС поступает в органы и ткани и утилизируется самой печенью. Бόльшая часть ХС в составе желчных кислот оказывается в тонком кишечнике, из дистальных отделов которого абсорбируется примерно 97 % кислот с последующим возвратом в печень (так называемая энтерогепатическая циркуляция холестерина). Триглицериды (ТГ) играют важную роль в процессе переноса энергии питательных веществ в клетки. ХС и ТГ переносятся в плазме только в составе белково-липидных комплексов — липопротеинов (в состав комплексов входит простой белок — протеин).
В настоящее время существует несколько классификаций дислипидемий. Одна из них разделяет дислипидемии на виды по факторам возникновения на первичные и вторичные.
Первичные дислипидемии — нарушения липидного обмена, чаще всего связанные с генетическими отклонениями. К ним относят: обычные (полигенные) и семейные (моногенные) дислипидемии, семейную гиперхолестеринемию, семейную эндогенную гипертриглицеридемию, семейную хиломикронемию, семейную комбинированную дислипидемию.
Липопротеины различаются по размеру, плотности, количеству ХС и ТГ и составу апопротеинов (белков, локализованных на поверхности липопротеинов — лиганд рецепторов липопротеинов, кофакторов ферментов):
- хиломикроны (ХМ) — насыщенные ТГ и бедные ХС, образуются в стенке тонкого кишечника из алиментарных жиров;
- липопротеины очень низкой плотности (ЛПОНП) — синтезируются в печени из эндогенных источников и содержат много ТГ и мало ХС. Повышение уровня ЛПОНП ассоциировано с ростом риска атерогенеза;
- липопротеины низкой плотности (ЛПНП) — холестеринсодержащий класс. Синтезируются в печени, перенося ХС к его «потребителям» — надпочечникам, печени и пр. Сегодня ЛПНП считают основной атерогенной фракцией липопротеинов и главной «мишенью» для гиполипидемических средств;
- липопротеины высокой плотности (ЛПВП) — антиатерогенный класс липопротеинов, обеспечивающий элиминацию избытка ХС из стенок артерий и тканей. ЛПВП положительно влияют на состояние эндотелия и препятствуют окислению ЛПНП.
Классификация первичных липидных нарушений была разработана еще в 1965 году американским исследователем Дональдом Фредриксоном. Она принята ВОЗ в качестве международной стандартной номенклатуры дислипидемий/гиперлипидемий и остается самой распространенной их классификацией (см. таблицу 1).
Таблица 1.Классификация первичных дислипидемий по Фредриксону
| ТТип | Наименование | Этиология | Выявляемое нарушение | Встречаемость в общей популяции, % |
| Тип I | Первичная гиперлипопротеинемия, наследственная гиперхиломикронемия | Пониженная липопротеинлипаза (ЛПЛ) или нарушение активатора ЛПЛ – апоС2 | Повышенный уровень ХМ | 0,1 |
| Тип IIa | Полигенная гиперхолестеринемия, наследственная гиперхолестеринемия | Недостаточность ЛПНП-рецептора | Повышенные ЛПНП (ТГ в норме) | 0,2 |
| Тип IIb | Комбинированная гиперлипидемия | Снижение ЛПНП-рецептора и повышенный апоВ | Повышенные ЛПНП, ЛПОНП и ТГ | 10 |
| Тип III | Наследственная дис-бета-липопротеинемия | Дефект апоЕ (гомозиготы апоЕ 2/2) | Повышенные ЛППП, увеличение уровня ХМ | 0,02 |
| Тип IV | Эндогенная гиперлипидемия | Усиленное образование ЛПОНП и их замедленный распад | Повышенные ЛПОНП | 1 |
| Тип V | Наследственная гипертриглицеридемия | Усиленное образование ЛПОНП и пониженная липопротеинлипаза | Повышенные ЛПОНП и ХМ | 1 |
Вторичные дислипидемии — нарушения липидного обмена, развивающиеся на фоне следующих заболеваний:
- ожирение (повышение уровня ТГ, снижение ХС-ЛПВП);
- малоподвижный образ жизни (снижение уровня ХС-ЛПВП);
- сахарный диабет (повышение уровня ТГ, общего ХС);
- употребление алкоголя (повышение уровня ТГ, ХС-ЛПВП);
- гипотиреоз (повышение уровня общего ХС);
- гипертиреоз (снижение уровня общего ХС);
- нефротический синдром (повышение уровня общего ХС);
- хроническая почечная недостаточность (повышение уровня общего ХС, ТГ, снижение ЛПВП);
- цирроз печени (снижение уровня общего ХС);
- обструктивные заболевания печени (повышение уровня общего ХС);
- злокачественные новообразования (снижение уровня общего ХС);
- синдром Кушинга (повышение уровня общего ХС);
- ятрогенные поражения на фоне приема: оральных контрацептивов (повышение уровня ТГ, общего ХС), тиазидных диуретиков (повышение уровня общего ХС, ТГ), b-блокаторов (повышение уровня общего ХС, снижение ЛПВП), кортикостероидов (повышение уровня ТГ, повышение общего ХС). Значения уровня холестерина см. в таблице 2.
Таблица 2. Значения уровня холестерина для взрослых (мужчин и женщин) всех возрастов
| Общий ХС, ммоль/л | ХС-ЛПНП, ммоль/л | |
| Нормальный уровень | ниже 5,2 (200 мг/дл) | ниже 3,0 (115 мг/дл) |
| Пограничная (легкая) гиперхолестеринемия | 5,2–6,2 (200–250 мг/дл) | 3,4–4,0 (130–159) |
| Гиперхолестеринемия | выше 6,2 (250 мг/дл) | 4,1–4,8 (160–189) |
| Целевой уровень для больных ИБС, имеющих клинические проявления ССЗ, и больных сахарным диабетом | менее 4,5 (175 мг/дл) | менее 2,5 (100 мг/дл) |
Как лечить гиперхолестеринемию?
Пациенту обязательно назначается диета с пониженным содержанием жиров и углеводов. В качестве медикаментозной терапии врачи клиники ЦЭЛТ применяют широкий спектр гиполипидемических (снижающих уровень жиров-липидов) средств. Их назначение, а также схема применения подбирается индивидуально и зависит от результатов обследования каждого конкретного больного.
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда